கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
தாடையின் அமெலோபிளாஸ்டோமா
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
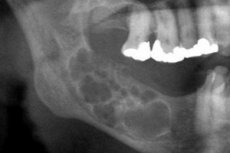
கட்டி ஓடோன்டோஜெனிக் செயல்முறை - அமெலோபிளாஸ்டோமா - ஒரு எபிதீலியல் தன்மையைக் கொண்டுள்ளது மற்றும் ஆக்கிரமிப்பு வளர்ச்சிக்கான போக்கைக் கொண்டுள்ளது. கட்டி வீரியம் மிக்கது அல்ல, ஆனால் எலும்பு அழிவை ஏற்படுத்தும் மற்றும் அரிதான சந்தர்ப்பங்களில், மெட்டாஸ்டாஸைஸ் செய்யலாம். சிகிச்சை அறுவை சிகிச்சை ஆகும்: அறுவை சிகிச்சையின் அளவு முக்கியமாக நோயியலின் கட்டத்தைப் பொறுத்தது. [ 1 ]
நோயியல்
ஆண்களுக்கும் பெண்களுக்கும் அமெலோபிளாஸ்டோமா தோராயமாக சம அதிர்வெண்ணுடன் ஏற்படுகிறது. இது அனைத்து வாய்வழி கட்டிகளிலும் சுமார் 1% மற்றும் ஓடோன்டோஜெனிக் கட்டிகளில் சுமார் 9-11% ஆகும். இது பொதுவாக மெதுவாக வளரும் ஆனால் உள்ளூர் ஊடுருவும் கட்டியாகும். [ 2 ] நோயாளிகளின் சராசரி வயது இருபது முதல் ஐம்பது வயது வரை. குழந்தை பருவத்திலும் இளமைப் பருவத்திலும் கட்டியின் தோற்றம் கூட சாத்தியமாகும், இருப்பினும் இது மிகவும் குறைவாகவே நிகழ்கிறது - தாடை இருப்பிடத்தின் தீங்கற்ற நியோபிளாம்கள் உள்ள 6.5% நோயாளிகளில் மட்டுமே.
பெரும்பாலான சந்தர்ப்பங்களில், அமெலோபிளாஸ்டோமா கீழ் தாடையை (80-85%) பாதிக்கிறது, மேலும் மிகக் குறைவாகவே மேல் தாடையை (15-20%) பாதிக்கிறது:
- மிகவும் பொதுவான காயம் கீழ்த்தாடை கோணம் மற்றும் கிளை ஆகும்;
- 20% வழக்குகளில், பெரிய கடைவாய்ப்பற்களின் பக்கத்திலிருந்து உடல் பாதிக்கப்படுகிறது;
- 10% வழக்குகளில், கன்னம் பகுதி பாதிக்கப்படுகிறது.
பெண்களில், சைனஸ்-நாசி அமைப்பின் அமெலோபிளாஸ்டோமா மிகவும் பொதுவானது, இது பெருகும் ஓடோன்டோஜெனிக் எபிட்டிலியத்திலிருந்து உருவாகிறது. நோயியல் பாலிசிஸ்டிக் மற்றும் மோனோசிஸ்டிக் ஆக இருக்கலாம், இதற்கு நீர்க்கட்டிகளுடன் மிகவும் துல்லியமான வேறுபட்ட நோயறிதல் தேவைப்படுகிறது.
மாக்ஸில்லோஃபேஷியல் பகுதியைப் பாதிக்கும் அனைத்து கட்டி செயல்முறைகளிலும் ஓடோன்டோஜெனிக் நியோபிளாம்களின் நிகழ்வு 0.8 முதல் 3.7% வரை இருக்கும். அவற்றில், ஓடோன்டோமாக்கள் (34% க்கும் அதிகமானவை), அமெலோபிளாஸ்டோமாக்கள் (சுமார் 24%) மற்றும் மைக்ஸோமாக்கள் (சுமார் 18%) ஆதிக்கம் செலுத்துகின்றன. [ 3 ]
அமெலோபிளாஸ்டோமா கிட்டத்தட்ட 96-99% வழக்குகளில் தீங்கற்றது. 1.5-4% நோயாளிகளில் மட்டுமே வீரியம் மிக்க கட்டி காணப்படுகிறது. [ 4 ]
அமெலோபிளாஸ்டோமாவின் பிற பெயர்கள் அடாமண்டோபிளாஸ்டோமா, அடாமண்டினோமா (எனாமல் - சப்ஸ்டாண்டியா அடாமண்டினா என்ற வார்த்தையிலிருந்து வந்தது).
காரணங்கள் அமெலோபிளாஸ்டோமாக்கள்
அமெலோபிளாஸ்டோமா வளர்ச்சிக்கான காரணங்கள் குறித்து நிபுணர்களிடையே ஒருமித்த கருத்து இல்லை. சில விஞ்ஞானிகள் இந்த நோயியலை பல் கிருமியின் உருவாக்கத்தின் மீறலுடன் தொடர்புபடுத்துகிறார்கள், மற்றவர்கள் அதை ஓடோன்டோஜெனிக் எபிதீலியல் எச்சங்களுடன் தொடர்புபடுத்துகிறார்கள். இருப்பினும், கட்டி செயல்முறையின் தோற்றம் குறித்த கேள்விக்கு தெளிவான பதில் இல்லை, மேலும் ஆபத்து காரணிகள் தெரியவில்லை.
இந்த நியோபிளாசத்தின் பெயர் ஆங்கிலம் மற்றும் கிரேக்க சொற்களின் கலவையிலிருந்து வந்தது: "அமெல்" எனாமல் மற்றும் "பிளாஸ்டோஸ்" ரூடிமென்ட். இந்த நோயியல் பல் தட்டின் எபிதீலியத்திலிருந்து உருவாகிறது, உள்ளூர் ஆக்கிரமிப்பு வளர்ச்சி மற்றும் மீண்டும் வருவதற்கான அதிக ஆபத்து ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. [ 5 ]
இந்தக் கட்டியை முதன்முதலில் 1827 ஆம் ஆண்டு டாக்டர் குசாக் விவரித்தார். கிட்டத்தட்ட 60 ஆண்டுகளுக்குப் பிறகு, மற்றொரு விஞ்ஞானி மலாசெஸ், அவர் அடாமண்டினோமா என்று அழைத்த ஒரு நோயை விவரித்தார். இன்று, இந்த சொல் ஒரு அரிய முதன்மை வீரியம் மிக்க எலும்புக் கட்டியை விவரிக்கப் பயன்படுத்தப்படுகிறது. ஆனால் அமெலோபிளாஸ்டோமா என்ற பெயர் முதன்முதலில் மருத்துவ பயன்பாட்டில் 1930 இல் மட்டுமே அறிமுகப்படுத்தப்பட்டது, அது இன்றும் பயன்படுத்தப்படுகிறது.
அமெலோபிளாஸ்டோமா என்பது ஃபைப்ரஸ் ஸ்ட்ரோமாவில் பதிக்கப்பட்ட ஓடோன்டோஜெனிக் எபிட்டிலியம் பெருகுவதைக் கொண்ட ஒரு உண்மையான தீங்கற்ற புண் ஆகும்.
நோய் தோன்றும்
அமெலோபிளாஸ்டோமா வளர்ச்சியின் காரணவியல் முழுமையாக புரிந்து கொள்ளப்படவில்லை. நியோபிளாஸின் வளர்ச்சி வாய்வழி குழியின் செல்லுலார் கட்டமைப்புகள் அல்லது மலாசெட்டின் எபிடெலியல் தீவுகள், சூப்பர்நியூமரரி பற்களின் அடிப்படைகள் அல்லது பல் தட்டு மற்றும் பல் பைகளின் சிதறிய செல்லுலார் வளாகங்கள் ஆகியவற்றிலிருந்து தொடங்குகிறது என்று நிபுணர்கள் நம்புகின்றனர்.
பிரிவில், அமெலோபிளாஸ்டோமா இளஞ்சிவப்பு-சாம்பல் நிறத்திலும் பஞ்சுபோன்ற அமைப்பிலும் வேறுபடுகிறது. அடிப்படை அமைப்பு நார்ச்சத்து இணைப்பு திசுக்களால் குறிக்கப்படுகிறது, இது சுழல் வடிவ செல்கள் மற்றும் ஓடோன்டோஜெனிக் எபிதீலியல் இழைகளின் கிளைகளால் வளப்படுத்தப்படுகிறது. ஒவ்வொரு இழைக்கும் அருகில், உருளை எபிதீலியல் செல்கள் உள்ளூர்மயமாக்கப்பட்டுள்ளன, மேலும் உள் பக்கத்தில், பலகோண கட்டமைப்புகள் அவற்றை ஒட்டி, நட்சத்திர வடிவிலானவையாக மாறும்.
கூடுதலாக, ஒழுங்கற்ற முறையில் கட்டமைக்கப்பட்ட செல்லுலார் கட்டமைப்புகள் குறிப்பிடப்பட்டுள்ளன: அவை அமெலோபிளாஸ்டோமாவிற்கும் பற்சிப்பி உறுப்புக்கும் இடையிலான முக்கிய வேறுபாடாகும். நீர்க்கட்டி உள் கட்டி வடிவங்கள் எபிதீலியல் செல்களை சேதப்படுத்துகின்றன, எனவே நுண்ணோக்கி பரிசோதனையின் போது உருளை புற செல்கள் மட்டுமே காணப்படுகின்றன.
அமெலோபிளாஸ்டோமாவில் அழிவு மண்டலங்களின் அளவு மூன்று மில்லிமீட்டர் முதல் பல சென்டிமீட்டர் வரை இருக்கும். கடுமையான சந்தர்ப்பங்களில், கட்டி தாடை உடல் முழுவதும் பரவுகிறது. [ 6 ]
தற்போது, அமெலோபிளாஸ்டோமாவின் தோற்றம் குறித்த பல நோய்க்கிருமி கோட்பாடுகளைப் பற்றி நிபுணர்கள் பேசுகின்றனர். இவற்றில், இரண்டு மட்டுமே மிகப்பெரிய நியாயத்தைக் கொண்டுள்ளன:
- ஏ. அப்ரிகோசோவின் கோட்பாடு, கட்டி செயல்முறையின் வளர்ச்சி பற்சிப்பி உறுப்பின் கட்டத்தில் பல் உருவாகும் காலகட்டத்தில் தொடங்குகிறது என்று கூறுகிறது. பொதுவாக, பல் வெடிப்புக்குப் பிறகு, பற்சிப்பி உறுப்பு தலைகீழ் வளர்ச்சிக்கு உட்படுகிறது. ஆனால் கோளாறுகள் ஏற்பட்டால், அது பாதுகாக்கப்பட்டு பெருகும்: இது அமெலோபிளாஸ்டோமா உருவாவதற்கு காரணமாகிறது.
- வி. பிரைட்சேவ் மற்றும் என். அஸ்டகோவ் ஆகியோரின் கோட்பாடு, எலும்பு மற்றும் பீரியண்டோன்டியத்தில் (மால்யாஸ் தீவுகள்) எபிதீலியல் திசுக்களின் எச்சங்களின் ஈடுபாட்டை சுட்டிக்காட்டுகிறது. இந்த அனுமானம் முதலில் நம்பத்தகுந்தது, ஏனெனில் அமெலோபிளாஸ்டோமா ஒரு பெரிய ஹிஸ்டாலஜிக்கல் பன்முகத்தன்மையால் வகைப்படுத்தப்படுகிறது. கூடுதலாக, நோயறிதலின் போது பல நோயாளிகளில் கட்டிகளில் இதேபோன்ற பற்சிப்பி கட்டமைப்புகள் காணப்பட்டன.
தற்போது போதுமான அளவு ஆய்வு செய்யப்படாத பிற கோட்பாடுகளும் உள்ளன. எடுத்துக்காட்டாக, இணைப்பு திசு மெட்டாபிளாசியாவின் கருதுகோள் மற்றும் மேக்சில்லரி சைனஸின் எபிதீலியல் பெருக்கத்தின் அனுமானம் ஆகியவை பரிசீலனையில் உள்ளன.
அறிகுறிகள் அமெலோபிளாஸ்டோமாக்கள்
நோயாளிகள் மருத்துவ உதவியை நாடும் அமெலோபிளாஸ்டோமாவின் முக்கிய அறிகுறி, தாடை வடிவத்தின் சமச்சீரற்ற தன்மை மற்றும் சிதைவு ஆகும், இது போன்ற வெளிப்பாடுகளின் மாறுபட்ட அளவுகளுடன். பெரும்பாலும், தாடைப் பகுதியில் ஒரு விசித்திரமான நீட்டிப்பு அல்லது வீக்கம் தோன்றும். கட்டி கீழ்த்தாடை உடல் மற்றும் கிளையில் அமைந்திருக்கும் போது, முகத்தின் முழு கீழ் பக்கவாட்டுப் பகுதியின் சிதைவு குறிப்பிடப்படுகிறது.
நியோபிளாஸின் படபடப்பு, மென்மையான அல்லது சமதளமான மேற்பரப்புடன் கூடிய சுருக்கத்தைக் கண்டறிய உதவுகிறது. பிந்தைய கட்டங்களில், எலும்பு திசுக்கள் மெலிந்து போகும் பின்னணியில், விரல்களால் அழுத்தும் போது அதன் வளைவு குறிப்பிடப்படுகிறது. அமெலோபிளாஸ்டோமாவின் மேல் உள்ள தோல் ஒரு சாதாரண தோற்றத்தைக் கொண்டுள்ளது, நிறம் மற்றும் அடர்த்தி மாறாது, அவை எளிதில் ஒரு மடிப்பை உருவாக்கி நகரும். வாய்வழி குழியை பரிசோதிப்பது, அல்வியோலர் செயல்முறையின் உள்ளமைவின் மீறலைக் கவனிக்க உங்களை அனுமதிக்கிறது. [ 7 ]
நாம் மேக்சில்லரி அமெலோபிளாஸ்டோமாவைப் பற்றிப் பேசினால், கட்டி சைனஸில் வளர்வதால், தோற்றம் சிறிதளவு மட்டுமே பாதிக்கப்படலாம். இருப்பினும், கடினமான அண்ணத்தின் சிதைவு குறிப்பிடப்பட்டுள்ளது, மேலும் இந்த செயல்முறை சுற்றுப்பாதை மற்றும் நாசி துவாரங்களுக்குள் பரவுவதற்கான கணிசமான நிகழ்தகவும் உள்ளது. [ 8 ]
பொதுவாக, மருத்துவ படம் பின்வரும் அறிகுறிகளால் குறிப்பிடப்படலாம்:
- எலும்பு திசு சேதத்தின் தொடக்கத்துடன் அதிகரிக்கும் வலி;
- தாடை இயக்கம் மோசமடைதல்;
- தளர்வான பற்கள், பல் சீரமைப்பு தவறு;
- விழுங்குவதில் சிரமம், மெல்லுதல், கொட்டாவி விடுதல்;
- கீழ் தாடையின் இயக்கத்தின் போது விரும்பத்தகாத ஒலிகள், இது கார்டிகல் தட்டு மெலிவதால் ஏற்படுகிறது;
- புண், நியோபிளாஸின் பகுதியில் உள்ள சளி திசுக்களின் இரத்தப்போக்கு;
- சப்மாண்டிபுலர் நிணநீர் முனைகளிலிருந்து எந்த பதிலும் இல்லை.
ஒரு சிக்கல் சீழ் மிக்க அழற்சி எதிர்வினையின் வடிவத்தில் ஏற்பட்டால், ஃபிளெக்மோன் அல்லது கடுமையான ஆஸ்டியோமைலிடிஸின் சிறப்பியல்பு அறிகுறிகள் காணப்படுகின்றன. [ 9 ]
அமெலோபிளாஸ்டோமா உருவாவதற்கான ஆரம்ப கட்டத்தில், ஒரு நபர் பொதுவாக விரும்பத்தகாத எதையும் உணரமாட்டார். கட்டி மிகவும் மெதுவாக முன்னேறுகிறது, ஏனெனில் அதன் வளர்ச்சி மேக்சில்லரி சைனஸின் குழிக்குள் செலுத்தப்படுகிறது. இதுபோன்ற படிப்படியான வளர்ச்சியின் சுமார் ஆறு மாதங்களுக்குப் பிறகு, தாடை உள்ளமைவின் மீறலைக் கண்டறிவது ஏற்கனவே சாத்தியமாகும். தோற்றம் தொந்தரவு செய்யப்படுகிறது, மேலும் செயல்பாடு பாதிக்கப்படுகிறது. அமெலோபிளாஸ்டோமாவின் உள்ளூர்மயமாக்கல் பகுதியில், மென்மையான அல்லது கிழங்கு வடிவ சுழல் வடிவ நீட்டிப்பு குறிப்பிடப்பட்டுள்ளது, இது அல்வியோலர் செயல்முறையின் வடிவத்தில் மாற்றத்தை ஏற்படுத்துகிறது மற்றும் அதைத் தொடர்ந்து மெல்லும் பற்கள் தளர்த்தப்படுகின்றன.
நோயியல் செயல்முறைகளின் விளைவாக, நோயாளி தற்காலிக எலும்புகளின் பகுதியில் கீழ் தாடையின் இயக்கத்தின் போது வலி மற்றும் விரும்பத்தகாத கிளிக் செய்வதை உணர்கிறார். இது உணவை மெல்லுதல் மற்றும் விழுங்குவதில் சிக்கல்களுக்கு வழிவகுக்கிறது. [ 10 ]
கட்டி உருவாக்கம் மேலும் வளர்ச்சியடைவதால், வாய்வழி குழிக்கு வழிவகுக்கும் ஃபிஸ்துலாக்கள் உருவாகும் வாய்ப்புள்ள ஒரு சீழ் மிக்க அழற்சி எதிர்வினை உருவாகிறது. இந்த நேரத்தில் நோயாளி தகுதிவாய்ந்த அறுவை சிகிச்சையைப் பெறவில்லை என்றால், நோய் செயல்முறை சுற்றுப்பாதை மற்றும் நாசி துவாரங்களுக்கு பரவுவதற்கான ஆபத்து அதிகரிக்கிறது.
சில சந்தர்ப்பங்களில், வாய்வழி குழியின் சளி திசுக்களில் சீழ் மிக்க உள்ளடக்கங்களைக் கொண்ட ஃபிஸ்துலாக்கள் தோன்றக்கூடும். பல் பிரித்தெடுத்த பிறகு எஞ்சியிருக்கும் காயங்கள் குணமடைவது கடினம். கட்டி குவியத்தின் துளையிடலின் போது, ஒரு லேசான, மேகமூட்டமான கூழ் பொருள் அல்லது மஞ்சள் நிற பொருள் காணப்படுகிறது, அதில் கொழுப்பு படிகங்கள் இருக்கலாம்.
அமெலோபிளாஸ்டோமா தொற்றுக்கு ஆளாகும், எனவே நீங்கள் விரைவில் ஒரு மருத்துவரை சந்திக்க வேண்டும். [ 11 ]
குழந்தைகளில் அமெலோபிளாஸ்டோமா
குழந்தை பருவத்தில், அமெலோபிளாஸ்டோமா அனைத்து தீங்கற்ற தாடை கட்டிகளிலும் 6-7% இல் ஏற்படுகிறது. இந்த நோயியல் பெரும்பாலும் 7 முதல் 16 வயது வரை கண்டறியப்படுகிறது, கீழ் தாடை கிளை மற்றும் கோணத்தின் பகுதியில் ஒரு முக்கிய உள்ளூர்மயமாக்கல் உள்ளது. நியோபிளாசம் ஏற்படுவதற்கான காரணங்கள் ஆராயப்படாமல் உள்ளன.
வளர்ச்சியின் ஆரம்ப கட்டத்தில், குழந்தை எந்த புகாரையும் தெரிவிப்பதில்லை. குறைவான அடிக்கடி, வலிகள் குறிப்பிடப்படுகின்றன, அவை பல் வலி என மதிப்பிடப்படுகின்றன. பிந்தைய கட்டங்களில், நாசி சுவாசிப்பதில் சிரமம், பார்வைக் குறைபாடு, கண்ணீர் வடிதல் மற்றும் கட்டியின் பக்கவாட்டில் தோலின் உணர்திறனில் ஏற்படும் மாற்றங்கள் தோன்றும். முகம் மற்றும் தாடைகளின் பகுதியில் ஏற்படும் சிதைவுகளைக் கண்டறிந்த பிறகு, மருத்துவரைச் சந்திப்பது அவசியம்.
குழந்தைகளில், அமெலோபிளாஸ்டோமாவின் வீரியம் மிக்க கட்டி மிகவும் அரிதான சந்தர்ப்பங்களில் காணப்படுகிறது - எடுத்துக்காட்டாக, நீண்டகால தவறான சிகிச்சையுடன். சிகிச்சையானது அறுவை சிகிச்சை மட்டுமே: நியோபிளாசம் ஆரோக்கியமான திசுக்களுக்குள் (கட்டியில் இருந்து 10-15 மிமீ) அகற்றப்படுகிறது. [ 12 ]
படிவங்கள்
நிபுணர்கள் அமெலோபிளாஸ்டோமாவை பின்வரும் வகைகளாகப் பிரிக்கிறார்கள்:
- திட அமிலோபிளாஸ்டோமா.
- சிஸ்டிக் அமெலோபிளாஸ்டோமா:
- யூனிசிஸ்டிக்;
- பாலிசிஸ்டிக்.
கீழ் தாடையின் அமெலோபிளாஸ்டோமா பெரும்பாலும் ஓடோன்டோஜெனிக் எபிட்டிலியத்தின் துகள்களிலிருந்து வளரும் கட்டியின் பாலிசிஸ்டிக் மாறுபாட்டால் குறிப்பிடப்படுகிறது.
ஒரு திடமான கட்டியை, மேக்ரோஸ்கோபி மூலம் பரிசோதிக்கும்போது, தளர்வான இளஞ்சிவப்பு-சாம்பல் நிற உருவாக்கம் போல் தோன்றும், சில இடங்களில் பழுப்பு நிறத்துடன் இருக்கும். நுண்ணோக்கி பரிசோதனையின் போது, நீர்க்கட்டிகள் கண்டறியப்படலாம். [ 13 ]
சிஸ்டிக் அமெலோபிளாஸ்டோமா ஒன்று அல்லது அதற்கு மேற்பட்ட ஒன்றோடொன்று இணைக்கப்பட்ட குழிகளைக் கொண்டுள்ளது - மென்மையான சுவர் அல்லது சற்று சமதளம், வெளிர்-பழுப்பு அல்லது கூழ் உள்ளடக்கங்களால் நிரப்பப்பட்ட மென்மையான திசு அடுக்குகளால் பிரிக்கப்பட்டுள்ளது. ஹிஸ்டாலஜி செயல்பாட்டில், பெரும்பாலான சந்தர்ப்பங்களில், திடமான கட்டியுடன் ஒப்புமை மூலம் அமைக்கப்பட்ட மண்டலங்கள் காணப்படுகின்றன.
இதனால், அமெலோபிளாஸ்டோமாவின் கட்டமைப்பில், அடர்த்தியான மற்றும் நீர்க்கட்டி மண்டலங்கள் இரண்டையும் காணலாம். சில நிபுணர்கள், பல்வேறு வகையான நோய்கள் கட்டி உருவாவதற்கான வெவ்வேறு நிலைகள் என்று நம்புகிறார்கள். [ 14 ]
நீர்க்கட்டி மாறுபாடு அதிக பாரன்கிமாட்டஸ் பகுதிகளையும் குறைவான ஸ்ட்ரோமாவையும் கொண்டுள்ளது. பல்வேறு அளவு மற்றும் உள்ளமைவு கொண்ட நீர்க்கட்டி குழிகள் பலவும், எலும்பு செப்டாவும் உள்ளன. நீர்க்கட்டிகளுக்குள், ஒரு பிசுபிசுப்பான திரவம் காணப்படுகிறது, சில சமயங்களில் கொழுப்பு படிகங்களைக் கொண்டிருக்கும்.
நோயியலின் திட வடிவம் ஸ்ட்ரோமா மற்றும் பாரன்கிமாவால் குறிக்கப்படுகிறது, ஒரு காப்ஸ்யூலைக் கொண்டுள்ளது. ஸ்ட்ரோமா என்பது வாஸ்குலர் மற்றும் செல்லுலார் உள்ளடக்கங்களைக் கொண்ட இணைப்பு திசு ஆகும். பாரன்கிமா எபிதீலியல் திசுக்களின் இழைகளைக் கொண்டுள்ளது, இது பெருக்கத்திற்கு ஆளாகிறது. [ 15 ]
மேல் தாடையின் அமெலோபிளாஸ்டோமா மிகவும் அரிதானது மற்றும் தாடை சுவரின் குறைபாடாக ஒருபோதும் வெளிப்படுவதில்லை, இது மேக்சில்லரி சைனஸின் குழிக்குள் நியோபிளாசம் வளர்ச்சியுடன் தொடர்புடையது. இருப்பினும், மூக்கு அல்லது சுற்றுப்பாதையின் குழியில் வளர்ச்சி ஏற்பட்டால், கடினமான அண்ணம் மற்றும் அல்வியோலர் செயல்முறையின் உள்ளமைவின் மீறல் மற்றும் கண் பார்வையின் இடப்பெயர்ச்சி ஆகியவை காணப்படுகின்றன.
நுண்ணிய பண்புகளைப் பொறுத்து, கீழ்த்தாடை அமெலோபிளாஸ்டோமா பின்வரும் துணை வகைகளாகப் பிரிக்கப்படுகிறது:
- ஃபோலிகுலர் அமெலோபிளாஸ்டோமா - ஸ்ட்ரோமாவில் விசித்திரமான நுண்ணறைகள் அல்லது எபிதீலியல் தீவுகளைக் கொண்டுள்ளது;
- ப்ளோமார்பிக் - எபிதீலியல் இழைகளின் வலையமைப்பைக் கொண்டுள்ளது;
- அகாந்தோமாட்டஸ் - கட்டி செல்களின் பகுதியில் கெரட்டின் உருவாவதன் மூலம் வகைப்படுத்தப்படுகிறது;
- அடித்தள செல் - அடித்தள செல் புற்றுநோயின் சிறப்பியல்பு அம்சங்களைக் கொண்டுள்ளது;
- சிறுமணி செல் - எபிட்டிலியத்தில் அமிலோபிலிக் துகள்களைக் கொண்டுள்ளது.
நடைமுறையில், முதல் இரண்டு வகையான நியோபிளாசம் பெரும்பாலும் கண்டறியப்படுகிறது: ஃபோலிகுலர் மற்றும் ப்ளோமார்பிக் வடிவம். பல நோயாளிகள் ஒரு கட்டியில் பல ஹிஸ்டாலஜிக்கல் மாறுபாடுகளின் கலவையைக் கொண்டுள்ளனர்.
சிக்கல்கள் மற்றும் விளைவுகள்
அமெலோபிளாஸ்டோமா அகற்றப்பட்ட பல ஆண்டுகளுக்குப் பிறகும் மீண்டும் வருவதற்கான வாய்ப்புகள் அதிகம். தோராயமாக 1.5-4% வழக்குகளில், வீரியம் மிக்க கட்டி சாத்தியமாகும், இது விரைவான வளர்ச்சி மற்றும் அருகிலுள்ள திசுக்களில் முளைப்பதன் மூலம் வெளிப்படுகிறது.
அறுவை சிகிச்சைக்குப் பின் ஏற்படும் உடனடி விளைவுகளில் வலி மற்றும் வீக்கம் ஆகியவை அடங்கும், இவை சில நாட்களுக்குள் தானாகவே போய்விடும். வலி தாடைகள், பற்கள், தலை மற்றும் கழுத்து வரை பரவக்கூடும். அசௌகரியம் ஒரு வாரத்திற்குள் நீங்காமல், மோசமாகிவிட்டால், நீங்கள் நிச்சயமாக ஒரு மருத்துவரை சந்திக்க வேண்டும். [ 16 ]
அறுவை சிகிச்சைக்குப் பிந்தைய பிற சிக்கல்கள்:
- அழற்சி செயல்முறைகள்;
- நரம்பு அழற்சி;
- பரேஸ்தீசியா (உணர்வின்மை, கன்னங்கள், நாக்கு, தாடைகளின் உணர்திறன் இழப்பு);
- ஹீமாடோமாக்கள், மென்மையான திசு புண்கள்.
போதுமான கிருமி நாசினிகள் அல்லது முறையற்ற அறுவை சிகிச்சைக்குப் பின் பராமரிப்பு காரணமாக அழற்சி செயல்முறைகள் உருவாகலாம் (உதாரணமாக, உணவு காயத்தில் சிக்கினால்).
பின்வரும் சந்தர்ப்பங்களில் நீங்கள் உடனடியாக ஒரு மருத்துவரை அணுக வேண்டும்:
- சில நாட்களுக்குள் வீக்கம் மறைந்துவிடாது, ஆனால் அதிகரிக்கிறது;
- வலி மிகவும் தீவிரமடைகிறது மற்றும் வலி நிவாரணிகள் பயனற்றதாகிவிடும்;
- பல நாட்களில், உடல் வெப்பநிலை உயர்கிறது;
- பசியின்மை பின்னணியில், பொதுவான பலவீனம் மற்றும் குமட்டல் தோன்றும்.
வளர்ச்சியின் போது, கட்டி உருவாக்கம் பல் வரிசை மற்றும் தாடையை சிதைக்கிறது. அமெலோபிளாஸ்டோமா சப்யூரேட் ஆகி, மென்மையான திசுக்களின் வீக்கம் உருவாகிறது, இது ஃபிஸ்துலாக்கள் உருவாவதால் சிக்கலாகிவிடும். [ 17 ]
பழமைவாத சிகிச்சைக்குப் பிறகு 60% வழக்குகளில், தீவிர அறுவை சிகிச்சை அகற்றலுக்குப் பிறகு 5% வழக்குகளில், மறுபிறப்பு வடிவத்தில் அமெலோபிளாஸ்டோமாவின் தொடர்ச்சியான வளர்ச்சி காணப்படுகிறது.
அறுவை சிகிச்சைக்கு முந்தைய சிக்கல்கள் |
|
ஆரம்பகால அறுவை சிகிச்சைக்குப் பின் ஏற்படும் சிக்கல்கள் |
|
தாமதமான சிக்கல்கள் |
|
கண்டறியும் அமெலோபிளாஸ்டோமாக்கள்
பல் பரிசோதனை மற்றும் ரேடியோகிராஃபி மூலம் அமெலோபிளாஸ்டோமா கண்டறியப்படுகிறது, இது எலும்பு அமைப்பில் உள்ள சிறப்பியல்பு மாற்றங்களை வெளிப்படுத்துகிறது. நோயறிதலை உறுதிப்படுத்த சைட்டோலாஜிக்கல் பரிசோதனை பரிந்துரைக்கப்படுகிறது. [ 18 ]
இந்தப் பரிசோதனைகள் குறிப்பிட்டவை அல்ல, மேலும் பொதுவான மருத்துவ நோயறிதலின் ஒரு பகுதியாகவும் பரிந்துரைக்கப்படலாம்:
- ஒரு பொது இரத்த பரிசோதனை மூன்று முறை எடுக்கப்படுகிறது (அறுவை சிகிச்சைக்கு முன், அறுவை சிகிச்சைக்குப் பிறகு மற்றும் வெளியேற்றத்திற்கு முன்);
- சிறுநீர் பகுப்பாய்வு மூன்று முறை எடுக்கப்படுகிறது;
- முழு சிகிச்சை காலத்திலும் 14 நாட்களுக்கு ஒரு முறை உயிர்வேதியியல் இரத்த பரிசோதனை எடுக்கப்படுகிறது (மொத்த புரதம், கொழுப்பு, யூரியா, பிலிரூபின், கிரியேட்டினின், ALT, AST அளவுகள்);
- இரத்தக் கோகுலோகிராம்;
- SCC கட்டி குறிப்பான்கள்;
- குளுக்கோஸ் அளவுகளுக்கான இரத்த பரிசோதனை.
கூடுதலாக, கட்டியின் மேற்பரப்பில் இருந்து ஒரு ஸ்மியர் சைட்டோலாஜிக்கல் பரிசோதனை செய்யப்படுகிறது.
அமெலோபிளாஸ்டோமாவை அடையாளம் காண பின்வரும் கருவி நோயறிதல்கள் பயன்படுத்தப்படுகின்றன:
- ரேடியோகிராபி (கட்டியின் அளவு, அதன் எல்லைகள் மற்றும் அமைப்பு பற்றிய தகவல்களை வழங்குகிறது);
- CT, கணக்கிடப்பட்ட டோமோகிராபி (கதிரியக்கவியலைக் காட்டிலும் மிகவும் துல்லியமான மற்றும் விரிவான ஒரு முறை);
- எம்ஆர்ஐ, தாடைகளின் காந்த அதிர்வு இமேஜிங்;
- பயாப்ஸி (இறுதி நோயறிதலைச் செய்வதில் சிரமங்கள் இருந்தால்);
- சைட்டாலஜி, ஹிஸ்டாலஜி (நியோபிளாஸின் கலவையைப் படிக்க, நோயறிதலை உறுதிப்படுத்த).
திசுவியல் பரிசோதனையில், அமெலோபிளாஸ்டோமா பற்சிப்பி உறுப்புக்கு ஒத்த அமைப்பைக் கொண்டிருப்பது தெரியவந்துள்ளது. எபிதீலியல் வளர்ச்சிகளின் சுற்றளவில், பெரிய ஹைப்பர்குரோமடிக் கருக்களைக் கொண்ட உயரமான நெடுவரிசை அல்லது கன செல்கள் உள்ளூர்மயமாக்கப்பட்டு, பன்முகத்தன்மை மற்றும் கனசதுரத்திற்கும், மேலும் மையப் பகுதிக்கு - நட்சத்திர வடிவ செல்லுலார் கட்டமைப்புகளுக்கும் மாறுகின்றன. தளர்வாக விநியோகிக்கப்பட்ட செல்களுக்கு இடையில், சிறுமணி அல்லது ஒரே மாதிரியான உள்ளடக்கங்களால் நிரப்பப்பட்ட வெவ்வேறு அளவுகளில் நீர்க்கட்டிகள் உள்ளன. [ 19 ]
நீர்க்கட்டி குழிகள் பல அடுக்கு செதிள் எபிதீலியல் திசுக்களால் உட்புறமாக மூடப்பட்டிருக்கலாம். இதுபோன்ற சூழ்நிலைகளில், முழு நியோபிளாஸின் திசுக்களையும் ஆய்வு செய்ய மருத்துவர் ஒரு எக்சிஷனல் பயாப்ஸியை பரிந்துரைக்கிறார்.
கட்டி பாரன்கிமாவில் முக்கியமாக தட்டையான எபிதீலியல் செல்களின் சேர்க்கைகள் அல்லது இழை வடிவங்கள் அல்லது பாலிஹெட்ரல் மற்றும் நெடுவரிசை செல்களின் வளர்ச்சிகள் இருக்கலாம். சில நேரங்களில் இந்த அமைப்பில் அடித்தள எபிதீலியல் செல்கள், அதே போல் நெடுவரிசை எபிதீலியத்தால் மூடப்பட்ட சுரப்பி திசுக்கள் உள்ளன. அரிதான சந்தர்ப்பங்களில், நியோபிளாஸின் ஆஞ்சியோமாட்டஸ் அமைப்பு காணப்படுகிறது. கட்டி ஸ்ட்ரோமா நன்கு வளர்ந்திருக்கிறது, குவிய கால்சிஃபிகேஷன் கொண்ட ஹைலினோசிஸ் இருக்கலாம்.
அமெலோபிளாஸ்டோமாவின் கதிரியக்க படம் மிகவும் குறிப்பிட்டது. தனித்துவமான கதிரியக்க அளவுகோல் குழி நிழல்களின் வெளிப்படைத்தன்மையின் வெவ்வேறு அளவுகள் ஆகும். குழிகள் வெவ்வேறு அளவிலான வெளிப்படைத்தன்மையைக் கொண்டிருக்கலாம்: குறைந்த அளவிலிருந்து அதிக அளவிலிருந்து. நீர்க்கட்டியின் மையப் பகுதி எப்போதும் மிகவும் வெளிப்படையானது. அமெலோபிளாஸ்டோமாவின் சிஸ்டிக் மாறுபாட்டில், கீழ்த்தாடை கோணம் மற்றும் கிளையின் பகுதியில் அமைந்துள்ள ஒரு பெரிய நீர்க்கட்டி அல்லது பாலிசிஸ்டோமாவைக் கண்டறிய முடியும். ஒரு பெரிய நீர்க்கட்டி, உருவாக்கத்தின் தெளிவான எல்லைகளால், பெரும்பாலும் ஒரே மாதிரியான எலும்பு அரிதான தன்மையால் கதிரியக்க ரீதியாக வகைப்படுத்தப்படுகிறது. சில சந்தர்ப்பங்களில், பாதிக்கப்பட்ட பல் சிஸ்டிக் குழியின் மீது திட்டமிடப்படுகிறது, ஆனால் அதன் கிரீடம் வெவ்வேறு பல் அமைப்புகளுடன் வெளியே அமைந்துள்ளது. பாலிசிஸ்டோமாவின் எக்ஸ்ரே, பரஸ்பரம் அருகிலுள்ள ("சோப்பு குமிழ்கள்" போன்றவை) வெவ்வேறு விட்டம் கொண்ட பல நீர்க்கட்டிகள் இருப்பதை நிரூபிக்கிறது. வடிவங்கள் தெளிவான வட்டமான உள்ளமைவைக் கொண்டுள்ளன, சில நேரங்களில் சீரற்ற வரையறைகளுடன். அவை பாதிக்கப்பட்ட பல்லைக் கொண்டிருக்கலாம். [ 20 ]
திடமான அமெலோபிளாஸ்டோமா, ஒப்பீட்டளவில் தெளிவான எல்லைகளைக் கொண்ட சீரற்ற எலும்பு அரிதான தன்மையால் ரேடியோகிராஃப்களில் அடையாளம் காணப்படுகிறது. சில நோயாளிகளில், அரிதான தன்மையின் பின்னணியில் அரிதாகவே வேறுபடுத்தக்கூடிய சிஸ்டிக் குழிகள் காணப்படுகின்றன, இது பெரும்பாலும் நியோபிளாசம் திடத்திலிருந்து சிஸ்டிக் அமெலோபிளாஸ்டோமாவிற்கு மாறுவதற்கான காலத்தைக் குறிக்கிறது.
வேறுபட்ட நோயறிதல்
அமெலோபிளாஸ்டோமாவை பின்வரும் நோய்க்குறியீடுகளிலிருந்து வேறுபடுத்த வேண்டும்:
- ஆஸ்டியோபிளாஸ்டோக்ளாஸ்டோமா;
- ஓடோன்டோஜெனிக் நீர்க்கட்டிகள்;
- நார்ச்சத்து ஆஸ்டியோடிஸ்பிளாசியா;
- சர்கோமா;
- நாள்பட்ட ஆஸ்டியோமைலிடிஸ் (ஒரு சப்புரேட்டிங் கட்டியுடன்).
கட்டி கீழ்த்தாடைக் கோணத்தில் அமைந்திருந்தால், அதை ஓடோன்டோமா, ஹெமாஞ்சியோமா, கொலஸ்டீடோமா, ஃபைப்ரோமா மற்றும் ஈசினோபிலிக் கிரானுலோமா ஆகியவற்றிலிருந்து கூடுதலாக வேறுபடுத்த வேண்டும்.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை அமெலோபிளாஸ்டோமாக்கள்
அமெலோபிளாஸ்டோமா அறுவை சிகிச்சை மூலம் மட்டுமே குணப்படுத்தப்படுகிறது, அதாவது கட்டியால் சேதமடைந்த தாடை திசுக்களை அகற்றுவதன் மூலம். தலையீட்டின் அளவு நோயியல் செயல்முறையின் இடம் மற்றும் நிலை மூலம் தீர்மானிக்கப்படுகிறது. அறுவை சிகிச்சை விரைவில் செய்யப்படுவதால், குறைவான கட்டமைப்புகளை அகற்ற வேண்டியிருக்கும். கட்டி பெரிய அளவை அடைந்து எலும்பின் ஒரு முக்கிய பகுதிக்கு பரவியிருந்தால், தாடையின் ஒரு பகுதியையும், பற்களின் முழு வரிசையையும் கூட அகற்ற வேண்டியிருக்கும். அழகியல் காரணி குறிப்பாக முக்கியத்துவம் வாய்ந்த முகத்தின் பகுதியில் அறுவை சிகிச்சை செய்யப்படுவதால், அகற்றப்பட்ட திசுக்கள் மற்றும் உறுப்புகளின் மறுசீரமைப்பு திருத்தத்துடன் தலையீடு முடிக்கப்படுகிறது - அதாவது, காணக்கூடிய அழகு குறைபாட்டை நீக்குதல். [ 21 ]
கட்டியின் மையப்பகுதியை பிரித்தெடுத்த பிறகு, மருந்து சிகிச்சை தொடங்கப்படுகிறது, இது அறுவை சிகிச்சைக்குப் பின் ஏற்படும் சிக்கல்கள் மற்றும் நோயியல் மீண்டும் வருவதைத் தடுக்கும் நோக்கில் உள்ளது.
அறுவை சிகிச்சைக்குப் பிறகு நுண்ணுயிர் எதிர்ப்பிகள் அறுவை சிகிச்சை நிபுணரால் பரிந்துரைக்கப்படுகின்றன. அதன் செயல்திறன், குறைந்தபட்ச முரண்பாடுகள் மற்றும் பக்க விளைவுகள் காரணமாக அமோக்ஸிக்லாவ் பெரும்பாலும் தேர்ந்தெடுக்கப்பட்ட மருந்தாகும். மருத்துவரால் விவரிக்கப்பட்ட திட்டத்தின் படி மருந்துகள் கண்டிப்பாக எடுக்கப்படுகின்றன.
வலி ஏற்பட்டால், வலி நிவாரணிகள் மற்றும் அழற்சி எதிர்ப்பு மருந்துகள் (உதாரணமாக, நிம்சுலைடு), அதே போல் நோயெதிர்ப்பு மண்டலத்தை ஆதரிக்க வைட்டமின் சப்ளிமெண்ட்களையும் எடுத்துக் கொள்ளுங்கள்.
குளோரெக்சிடின், ஃபுராசிலின் கரைசல் மற்றும் மிராமிஸ்டின் ஆகியவை பொதுவாக வாயைக் கழுவப் பயன்படுத்தப்படுகின்றன.
மறுவாழ்வு கட்டத்தில், ஒரு சிறப்பு உணவைப் பின்பற்றுவது முக்கியம். உணவு மென்மையாக (உகந்ததாக திரவமாக), வசதியான வெப்பநிலையுடன் இருக்க வேண்டும். சூடான மசாலாப் பொருட்கள், உப்பு மற்றும் சர்க்கரை, சோடா, மதுபானங்கள் மற்றும் பச்சை தாவர உணவுகளை உங்கள் உணவில் இருந்து விலக்க வேண்டும். [ 22 ]
மருந்துகள்
மருந்துகளைத் தேர்ந்தெடுக்கும்போது, முரண்பாடுகள், மருந்துகளின் நச்சுத்தன்மையின் அளவு, சாத்தியமான பக்க விளைவுகள், மென்மையான திசுக்களில் ஊடுருவல் விகிதம் மற்றும் உடலில் இருந்து வெளியேற்றப்படும் காலம் ஆகியவற்றைக் கணக்கில் எடுத்துக்கொள்வது அவசியம். [ 23 ] பின்வரும் மருந்துகள் பரிந்துரைக்கப்படலாம்:
- இப்யூபுரூஃபன் - மூன்று நாட்களுக்கு ஒரு நாளைக்கு மூன்று முறை ஒரு மாத்திரையை எடுத்துக் கொள்ளுங்கள். நீண்ட நேரம் பயன்படுத்துவது செரிமான அமைப்பை எதிர்மறையாக பாதிக்கலாம்.
- கெட்டனோவ் - வலியின் தீவிரத்தைப் பொறுத்து, ஒரு டோஸுக்கு 10 மி.கி., ஒரு நாளைக்கு 3-4 முறை வரை வாய்வழியாக ஒரு முறை அல்லது மீண்டும் மீண்டும் எடுத்துக் கொள்ளப்படுகிறது. சிகிச்சையின் காலம் ஐந்து நாட்களுக்கு மேல் இல்லை, இது இரைப்பைக் குழாயின் அரிப்பு மற்றும் அல்சரேட்டிவ் புண்களைத் தவிர்க்க உதவுகிறது.
- சோல்பேடீன் - கடுமையான வலியைப் போக்கப் பயன்படுகிறது, 1-2 மாத்திரைகள் ஒரு நாளைக்கு மூன்று முறை, அளவுகளுக்கு இடையில் குறைந்தது 4 மணிநேர இடைவெளியைப் பராமரிக்கவும். மருந்தை ஐந்து நாட்களுக்கு மேல் எடுத்துக்கொள்ளக்கூடாது. நீடித்த பயன்பாட்டுடன், வயிற்று வலி, இரத்த சோகை, தூக்கக் கோளாறுகள், டாக்ரிக்கார்டியா ஆகியவை சாத்தியமாகும்.
- செட்ரின் - வீக்கத்தைப் போக்க, தினமும் 1 மாத்திரையை தண்ணீருடன் எடுத்துக் கொள்ளுங்கள். மருந்து பொதுவாக நன்கு பொறுத்துக்கொள்ளப்படுகிறது, சில நேரங்களில் மட்டுமே இது செரிமான அசௌகரியம், தலைவலி, தூக்கம், வாய் வறட்சியை ஏற்படுத்தும்.
- அமோக்ஸிக்லாவ் - அறுவை சிகிச்சைக்குப் பிந்தைய காலத்தில், 500 மி.கி ஒரு நாளைக்கு 2-3 முறை, 10 நாட்கள் வரை பரிந்துரைக்கப்படுகிறது. சாத்தியமான பக்க விளைவுகள்: டிஸ்ஸ்பெசியா, தலைவலி, வலிப்பு, ஒவ்வாமை எதிர்வினைகள்.
- சிஃப்ரான் (சிப்ரோஃப்ளோக்சசின்) - ஆண்டிபயாடிக் சிகிச்சையின் ஒரு பகுதியாக தனிப்பட்ட அளவுகளில் பரிந்துரைக்கப்படுகிறது. சாத்தியமான பக்க விளைவுகளில் குமட்டல், வயிற்றுப்போக்கு மற்றும் ஒவ்வாமை எதிர்வினைகள் அடங்கும்.
- லின்கோமைசின் என்பது ஒரு லின்கோசமைடு ஆண்டிபயாடிக் ஆகும், இது தினமும் 500 மி.கி. மூன்று முறை எடுத்துக்கொள்ளப்படுகிறது. சிகிச்சையுடன் குமட்டல், வயிற்று வலி, மீளக்கூடிய லுகோபீனியா மற்றும் டின்னிடஸ் ஆகியவையும் இருக்கலாம். சிகிச்சையின் போக்கிற்குப் பிறகு இத்தகைய பக்க விளைவுகள் தானாகவே சரியாகிவிடும்.
பிசியோதெரபி சிகிச்சை
திசு மீட்சியை விரைவுபடுத்த அமெலோபிளாஸ்டோமாவை அறுவை சிகிச்சை மூலம் பிரித்தெடுத்த பிறகு பிசியோதெரபியைப் பயன்படுத்தலாம். நல்ல பலன்களை வழங்குபவர்கள்:
- ஒரு சிகிச்சைப் போக்கிற்கு ஆறு நடைமுறைகள் கொண்ட, 10 நிமிடங்கள் நீடிக்கும், ஒலிகோதெர்மிக் அல்லது அதெர்மிக் டோஸில் அதி-உயர் அதிர்வெண்களின் மின் நடவடிக்கை;
- 10 நிமிடங்கள் நீடிக்கும் ஏற்ற இறக்கம், ஆறு நடைமுறைகளின் அளவு (தினசரி மூன்று, மீதமுள்ளவை இரண்டு நாட்களுக்கு ஒரு முறை);
- அகச்சிவப்பு லேசர் சிகிச்சை காலம் 15-20 நிமிடங்கள், தினமும், 4 நடைமுறைகள்;
- 0.88 µm அலைநீளம், 10 mW மொத்த சக்தி, 25 முதல் 40 mT வரை காந்த தூண்டல், 4 நிமிடங்கள் செயல்படும் காலம் மற்றும் எட்டு அமர்வுகள் கொண்ட காந்தமண்டல சிகிச்சை.
அறுவை சிகிச்சையின் பகுதியில் சீல்கள் மற்றும் சிக்காட்ரிசியல் மாற்றங்கள் இருந்தால், அல்ட்ராசவுண்ட் சிகிச்சை தொடர்ச்சியான முறையில் குறிக்கப்படுகிறது, அமர்வு காலம் 8 நிமிடங்கள் வரை மற்றும் தலை பகுதி 1 செ.மீ² ஆகும். சிகிச்சை பாடநெறி 8-10 அமர்வுகளைக் கொண்டுள்ளது.
மூலிகை சிகிச்சை
அமெலோபிளாஸ்டோமாவுக்கு மூலிகைகள் எவ்வாறு உதவ முடியும்? சில தாவரங்கள் வலியைக் குறைத்து நோயெதிர்ப்பு மண்டலத்தைத் தூண்டி, திசு மீளுருவாக்கத்தை துரிதப்படுத்துகின்றன. மூலிகை மருத்துவத்தின் பிற நன்மைகளும் அறியப்படுகின்றன:
- மூலிகைகள் கட்டி எதிர்ப்பு விளைவுகளைக் கொண்டிருக்கலாம்;
- பல தாவரங்கள் அமில-கார சமநிலையை பராமரிக்கின்றன;
- நோயியலின் எந்த கட்டத்திலும் பலவீனமான உயிரினத்தால் கூட மூலிகை தயாரிப்புகள் நன்கு உறிஞ்சப்படுகின்றன;
- மூலிகைகள் புதிய வாழ்க்கை நிலைமைகளுக்கு உடலின் தழுவலை மேம்படுத்துகின்றன மற்றும் அறுவை சிகிச்சைக்குப் பிந்தைய காலத்தின் போக்கை எளிதாக்குகின்றன.
மருத்துவ தாவரங்களை உலர்ந்த மற்றும் புதிதாகப் பறித்த இரண்டையும் பயன்படுத்தலாம். அவை உட்செலுத்துதல் மற்றும் காபி தண்ணீர் தயாரிக்கப் பயன்படுகின்றன. பின்வரும் வகையான மூலிகைகள் அமெலோபிளாஸ்டோமாவுக்கு பொருத்தமானவை:
- கத்தரந்தஸ் என்பது கட்டி எதிர்ப்பு செயல்பாட்டைக் கொண்ட ஒரு அரை-புதர் ஆகும். டிஞ்சரைத் தயாரிக்க, தாவரத்தின் கிளைகள் மற்றும் இலைகளில் இருந்து 2 தேக்கரண்டி எடுத்து, 250 மில்லி ஓட்காவை ஊற்றி, 10 நாட்களுக்கு ஒரு இருண்ட இடத்தில் வைத்து, வடிகட்டி வைக்கவும். உணவுக்கு அரை மணி நேரத்திற்கு முன் 5 சொட்டுகளை எடுத்துக் கொள்ளுங்கள், தினமும் அளவை அதிகரித்து, ஒரு நாளைக்கு 10 சொட்டுகளாகக் கொண்டு வாருங்கள். சிகிச்சையின் காலம் 3 மாதங்கள். எச்சரிக்கை: ஆலை விஷமானது!
- மார்ஷ்மெல்லோ என்பது நன்கு அறியப்பட்ட சளி நீக்கி மற்றும் அழற்சி எதிர்ப்பு தாவரமாகும், இது பல்வேறு கட்டி செயல்முறைகளில் குறைவான செயல்திறன் கொண்டது அல்ல. ஒரு தேக்கரண்டி நொறுக்கப்பட்ட வேர்த்தண்டுக்கிழங்கை 200 மில்லி கொதிக்கும் நீரில் ஒரு தெர்மோஸில் ஊற்றி, 15 நிமிடங்கள் வைத்திருந்து, ஒரு கோப்பையில் ஊற்றி, அறை வெப்பநிலையில் 45 நிமிடங்கள் குளிர்வித்து, பின்னர் வடிகட்டவும். உணவுக்குப் பிறகு ஒரு நாளைக்கு மூன்று முறை, 50-100 மில்லி, 2-3 வாரங்களுக்கு வாய்வழியாக எடுத்துக் கொள்ளுங்கள்.
- இனிப்பு கொடி - இந்த தாவரத்தின் வேர்த்தண்டுக்கிழங்கில் வலி நிவாரணி மற்றும் புத்துணர்ச்சியூட்டும் விளைவைக் கொண்ட ஒரு டெர்பெனாய்டு உள்ளது. 200 மில்லி கொதிக்கும் நீரில் 1 டீஸ்பூன் நொறுக்கப்பட்ட வேரைக் கலந்து ஒரு நாளைக்கு 50 மில்லி எடுத்துக் கொள்ளுங்கள் (இரண்டு அளவுகளாகப் பிரிக்கவும்).
- பார்பெர்ரி - ஒரு ஆல்கலாய்டைக் கொண்டுள்ளது, இது வீரியம் மிக்க கட்டிகளுக்கு கூட சிகிச்சையளிக்க வெற்றிகரமாகப் பயன்படுத்தப்படுகிறது. பார்பெர்ரியின் வேர்கள் மற்றும் இளம் தளிர்கள் (20 கிராம்) 400 மில்லி கொதிக்கும் நீரில் ஊற்றப்பட்டு, 15 நிமிடங்கள் கொதிக்கவைத்து, பின்னர் சுமார் 3-4 மணி நேரம் உட்செலுத்தப்படுகின்றன. வடிகட்டி, வேகவைத்த தண்ணீரில் 500 மில்லி அளவைக் கொண்டு வாருங்கள். 50 மில்லி ஒரு நாளைக்கு 4 முறை குடிக்கவும்.
- இம்மார்டெல்லே - அறுவை சிகிச்சைக்குப் பிறகு ஏற்படும் பிடிப்புகளைப் போக்கவும் வலியை நீக்கவும் சிறந்தது. உட்செலுத்தலைத் தயாரிக்க, நொறுக்கப்பட்ட செடியின் 3 தேக்கரண்டி எடுத்து, 200 மில்லி கொதிக்கும் நீரை ஊற்றி, 40 நிமிடங்கள் விட்டு, வடிகட்டி. வேகவைத்த தண்ணீருடன் சேர்த்து அளவை 200 மில்லிக்கு கொண்டு வாருங்கள். ஒரு மாதத்திற்கு உணவுக்கு அரை மணி நேரத்திற்கு முன் ஒரு நாளைக்கு மூன்று முறை 50 மில்லி எடுத்துக் கொள்ளுங்கள்.
- பர்டாக் வேர் - கட்டி எதிர்ப்பு விளைவைக் கொண்டுள்ளது. ஒரு மாதத்திற்கு, ஒரு நாளைக்கு இரண்டு முறை 100 மில்லி என்ற அளவில், ஒரு காபி தண்ணீராக (200 மில்லி தண்ணீருக்கு 10 கிராம்) வாய்வழியாக எடுத்துக் கொள்ளப்படுகிறது.
- சேடம் - இந்த மூலிகையின் கஷாயம் மற்றும் உட்செலுத்துதல் வளர்சிதை மாற்றத்தை மேம்படுத்துகிறது, தொனிக்கிறது, வலியை நீக்குகிறது மற்றும் அழற்சி செயல்முறையை நிறுத்துகிறது. 200 மில்லி கொதிக்கும் நீர் மற்றும் 50 கிராம் உலர்ந்த நொறுக்கப்பட்ட தாவர இலைகளின் உட்செலுத்தலைத் தயாரிக்கவும். தினமும் 50-60 மில்லி குடிக்கவும்.
- திஸ்டில் - கட்டி மீண்டும் வருவதைத் தடுக்கிறது. 200 மில்லி கொதிக்கும் நீருக்கு 1 டீஸ்பூன் இலைகள் என்ற விகிதத்தில் இந்த உட்செலுத்துதல் தயாரிக்கப்படுகிறது. மருந்தை ஒரு நாளைக்கு 100 மில்லி 3 முறை எடுத்துக் கொள்ளுங்கள்.
- காலெண்டுலா - நோயியல் ஃபோசியின் மறுஉருவாக்கம், இரத்த சுத்திகரிப்பு மற்றும் காயம் குணப்படுத்துதலை ஊக்குவிக்கிறது. ஒரு மாதத்திற்கு ஒரு நாளைக்கு மூன்று முறை உணவுக்கு 15 நிமிடங்களுக்கு முன் (தண்ணீருடன்) 20 சொட்டு மருந்தக டிஞ்சரை எடுத்துக் கொள்ளுங்கள்.
மருத்துவ தாவரங்களைப் பயன்படுத்துவது கலந்துகொள்ளும் மருத்துவரால் அங்கீகரிக்கப்பட வேண்டும். பாரம்பரிய சிகிச்சைக்கு மாற்றாக அவற்றை ஒருபோதும் பயன்படுத்தக்கூடாது. [ 24 ]
அறுவை சிகிச்சை
சிகிச்சையானது அமெலோபிளாஸ்டோமாவை அறுவை சிகிச்சை மூலம் அகற்றுவதை உள்ளடக்கியது. சீழ் மிக்க அழற்சி செயல்முறை ஏற்பட்டால், அறுவை சிகிச்சை நிபுணர் வாய்வழி குழியை சுத்தப்படுத்துகிறார். நியோபிளாசம் அணுக்கரு நீக்கப்பட்டு, சுவர்கள் பீனாலால் கழுவப்படுகின்றன: கட்டி கூறுகளில் நெக்ரோடிக் செயல்முறைகளைத் தொடங்கவும் அவற்றின் வளர்ச்சியை மெதுவாக்கவும் இது அவசியம். கீழ் தாடைப் பகுதியில் அறுவை சிகிச்சை செய்யப்பட்டால், எலும்பு ஒட்டுதல் மற்றும் எலும்பியல் சாதனத்தை தொடர்ந்து அணிந்திருக்கும் பல் புரோஸ்டெடிக்ஸ் கூடுதலாக செய்யப்படுகின்றன. அறுவை சிகிச்சை முடிந்ததும், மீண்டும் மீண்டும் கட்டி உருவாகும் அபாயத்தைக் குறைக்க குழி தைக்கப்படுவதில்லை. தையல் போடுவதற்குப் பதிலாக, டம்போனேட் பயன்படுத்தப்படுகிறது, இது குழி சுவர்களின் எபிதீலியலைசேஷனை ஊக்குவிக்கிறது. [ 25 ]
சிக்கலான நாள்பட்ட நிகழ்வுகளில், பகுதி தாடை சிதைவு செய்யப்படுகிறது (மூட்டு இடத்தின் எல்லையில் தாடையை அறுவை சிகிச்சை மூலம் திருப்புதல், இதற்கு எலும்பு அறுக்க வேண்டிய அவசியமில்லை). தாடையின் அகற்றப்பட்ட பகுதிக்கு பதிலாக, ஒரு சிறப்பு எலும்பியல் சாதனத்தைப் பயன்படுத்தி ஒரு எலும்புத் தகடு பொருத்தப்படுகிறது.
ஏதேனும் காரணத்தால் அமெலோபிளாஸ்டோமாவை அகற்றுவது சாத்தியமில்லை என்றால், அல்லது கட்டி வீரியம் மிக்கதாக மாறினால், கதிர்வீச்சு சிகிச்சை பரிந்துரைக்கப்படுகிறது. [ 26 ]
அறுவை சிகிச்சைக்குப் பிறகு, அறுவை சிகிச்சைக்கு உட்படுத்தப்படும் நோயாளிகளுக்கு நுண்ணுயிர் எதிர்ப்பிகளின் படிப்பு பரிந்துரைக்கப்படுகிறது மற்றும் அறுவை சிகிச்சைக்குப் பின் ஊட்டச்சத்துக்கான அடிப்படைகள் வழங்கப்படுகின்றன. பல வாரங்களுக்கு, நோயாளி கடினமான அல்லது கரடுமுரடான உணவுகளை உண்ணக்கூடாது, மேலும் ஒவ்வொரு உணவிற்கும் பிறகு, ஒரு சிறப்பு கரைசலைக் கொண்டு வாயைக் கழுவ வேண்டும். [ 27 ]
அமெலோபிளாஸ்டோமாவை அகற்றுவது பின்வருமாறு மேற்கொள்ளப்படுகிறது:
- எலும்புத் திசுவில் நியோபிளாசம் உள்ளூர்மயமாக்கப்பட்டிருந்தால், கீழ்த்தாடையின் ஒரு பகுதி பிரித்தெடுத்தல் செய்யப்படுகிறது.
- அமெலோபிளாஸ்டோமா பெரியதாகவும், கீழ் தாடையின் விளிம்பு வரை நீண்டு இருந்தால், கீழ்த்தாடை அறுவை சிகிச்சை செய்யப்படுகிறது. கிளையில் கடுமையான சேதம் ஏற்பட்டு, காண்டிலார் செயல்முறை பாதிக்கப்பட்டிருந்தால், இது கீழ் தாடை மற்றும் நியோபிளாசம் ஆரோக்கியமான திசுக்களின் எல்லைகளுக்கு எக்ஸார்டிகுலேஷனுக்கான அறிகுறியாகும்.
- மீண்டும் மீண்டும் கட்டி வளர்ச்சியைத் தடுக்க, அறுவை சிகிச்சை நிபுணர் அப்லாஸ்டிக்ஸ் மற்றும் ஆன்டிபிளாஸ்டிக்ஸ் கொள்கைகளைப் புரிந்துகொண்டு அவற்றைப் பின்பற்ற வேண்டும்.
நோயாளி சுமார் 2 வாரங்கள் மருத்துவமனையில் சிகிச்சை பெறுகிறார், அதன் பிறகு அவர் மருத்துவரிடம் கட்டாய வருகையுடன் வெளிநோயாளர் கண்காணிப்புக்கு மாற்றப்படுகிறார்:
- அறுவை சிகிச்சைக்குப் பிறகு முதல் ஆண்டில் - ஒவ்வொரு மூன்று மாதங்களுக்கும்;
- அடுத்த மூன்று ஆண்டுகளுக்கு - ஒவ்வொரு ஆறு மாதங்களுக்கும் ஒரு முறை;
- பின்னர் ஆண்டுதோறும்.
தடுப்பு
அறுவை சிகிச்சைக்கு முந்தைய கட்டத்தில் அழற்சி செயல்முறைகள், நோயியல் எலும்பு முறிவுகள் மற்றும் வீரியம் மிக்க கட்டிகள் போன்ற சிக்கல்களைத் தடுக்க, அமெலோபிளாஸ்டோமாவை விரைவில் கண்டறிவது அவசியம். விதிவிலக்கு இல்லாமல் அனைத்து நோயாளிகளுக்கும், அறிகுறி மருந்துகள் மற்றும் ஆண்டிபயாடிக் சிகிச்சையைப் பயன்படுத்தி சிக்கலான சிகிச்சை பரிந்துரைக்கப்படுகிறது.
அறுவை சிகிச்சைக்குப் பின் மீட்பு கட்டத்தில் இரத்தப்போக்கைத் தடுக்க, இரத்த உறைதல் மற்றும் இரத்த அழுத்த குறிகாட்டிகளின் தரத்தை கண்காணிக்க வேண்டியது அவசியம்.
தாமதமான பாதகமான விளைவுகளைத் தடுப்பது தகுதிவாய்ந்த நோயறிதல்கள், பூர்வாங்க ஸ்டீரியோலிதோகிராஃபிக் மாடலிங் ஆகியவற்றுடன் நெருக்கமாக தொடர்புடையது. எண்டோபிரோஸ்டெசிஸ்கள் மற்றும் சீரியஸ் இம்ப்லாண்ட்களை நிறுவுவதன் மூலம், அடுத்தடுத்த எலும்பு பிளாஸ்டிக் அறுவை சிகிச்சையுடன் தீவிர தலையீடு, விளிம்பு பிளாஸ்டிக் அறுவை சிகிச்சை மற்றும் மாற்று மைக்ரோவாஸ்குலர் நடவடிக்கைகள் உகந்ததாகக் கருதப்படுகிறது.
முன்அறிவிப்பு
அமெலோபிளாஸ்டோமா பெரும்பாலும் வளர்ச்சியின் பிற்பகுதியில் கண்டறியப்படுகிறது, இது நோயின் போதுமான அளவு உச்சரிக்கப்படாத அறிகுறிகள் மற்றும் அதன் சிறிய பரவல் காரணமாகும். கட்டிக்கான முக்கிய சிகிச்சை விருப்பம், அதை உடனடியாக அகற்றி, அடுத்தடுத்த மறுகட்டமைப்பு (முடிந்தால்) ஆகும்.
சாதகமான முன்கணிப்புக்கான அடிப்படைக் காரணி, நோயை முன்கூட்டியே கண்டறிதல் மற்றும் அறுவை சிகிச்சை மூலம் அகற்றுதல், வேதியியல் அல்லது மின் உறைதல், கதிர்வீச்சு சிகிச்சை அல்லது அறுவை சிகிச்சை மற்றும் கதிர்வீச்சின் கலவை உள்ளிட்ட சரியான நேரத்தில் தகுதிவாய்ந்த சிகிச்சை ஆகும்.
அறுவை சிகிச்சைக்குப் பின் ஏற்படும் மீட்சியின் மேலும் விளைவு, அறுவை சிகிச்சை உட்பட செய்யப்படும் சிகிச்சையின் அளவு மற்றும் தன்மையைப் பொறுத்தது. எடுத்துக்காட்டாக, கீழ் தாடையை தீவிரமாக அகற்றுவது குறிப்பிடத்தக்க அழகு குறைபாடுகளின் தோற்றத்தை ஏற்படுத்துகிறது, அத்துடன் பேச்சு மற்றும் மெல்லும் செயல்பாட்டில் குறைபாடு ஏற்படுகிறது. [ 28 ]
தீவிர சிகிச்சை தலையீடுகளுக்கு உட்பட்ட நோயாளிகளின் மறுவாழ்வின் முக்கிய அம்சம் தாடை செயல்பாட்டை சரிசெய்வதாகும். இதற்காக, முதன்மை அல்லது தாமதமான எலும்பு பிளாஸ்டிக் அறுவை சிகிச்சை மற்றும் அடுத்தடுத்த பல் புரோஸ்டெடிக்ஸ் ஆகியவை செய்யப்படுகின்றன. அத்தகைய அறுவை சிகிச்சையின் நோக்கம் ஒரு மாக்ஸில்லோஃபேஷியல் அறுவை சிகிச்சை நிபுணரால் தீர்மானிக்கப்படுகிறது.
தற்போது, ஒரு நோயாளியிடமிருந்து அமெலோபிளாஸ்டோமா அகற்றப்பட்ட பிறகு, முக அமைப்பு மற்றும் தாடை செயல்பாட்டை மீட்டெடுப்பது சமூக மற்றும் மருத்துவ மறுவாழ்வின் ஒரு முக்கிய அம்சமாக இருந்தாலும், தனிப்பட்ட பல் செயற்கை உறுப்புகளின் முறைகள் போதுமான அளவு உருவாக்கப்படவில்லை.

