கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
பார்டர்லைன் இன்ட்ராடெர்மல் நெவஸ்.
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
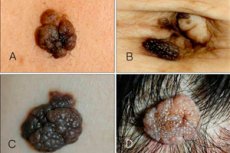
இன்ட்ராஎபிடெர்மல் அல்லது பார்டர்லைன் நெவஸ் என்பது நெவியின் பல வகைகளில் ஒன்றாகும், இது அதன் சொந்த தெளிவான பண்புகள் மற்றும் அம்சங்களைக் கொண்டுள்ளது. இந்த நியோபிளாசம் சிறியது, ஆனால் மிகவும் ஆபத்தானது: இது வளர்ந்து வீரியம் மிக்கதாக மாறும் போக்கைக் கொண்டுள்ளது. இதன் காரணமாக, தோல் மருத்துவர்கள் பார்டர்லைன் நெவஸை மெலனோமா-அபாயகரமான வளர்ச்சியாக வகைப்படுத்துகின்றனர்.
நோயியல்
எல்லைக்கோட்டு நெவி பொதுவானது, இதுபோன்ற அனைத்து வளர்ச்சிகளிலும் தோராயமாக 30% ஆகும். அவை சில நேரங்களில் பல புண்களாகத் தோன்றும், ஆனால் பொதுவாக தனித்தனியாகக் காணப்படுகின்றன. ஒரு வளர்ச்சியின் அளவு பத்து மில்லிமீட்டருக்கு மேல் இல்லை. எபிடெர்மல் நெவி 1,000 நேரடி பிறப்புகளில் தோராயமாக ஒரு நிகழ்வைக் கொண்டுள்ளது மற்றும் ஆண்களையும் பெண்களையும் சமமாக பாதிக்கிறது. [ 1 ], [ 2 ] எபிடெர்மல் நெவி உள்ளவர்களில் மூன்றில் ஒரு பகுதியினர் பிற உறுப்பு அமைப்புகளின் ஈடுபாட்டைக் கொண்டுள்ளனர் என்று மதிப்பிடப்பட்டுள்ளது; எனவே, இந்த நிலை எபிடெர்மல் நெவஸ் நோய்க்குறி (ENS) என்று கருதப்படுகிறது, மேலும் எபிடெர்மல் நெவி உள்ளவர்களில் 10% வரை இந்த நோய்க்குறியின் கூடுதல் அம்சங்களை உருவாக்கக்கூடும் என்று தெரிவிக்கப்பட்டுள்ளது. இந்த நோய்க்குறி பொதுவாக பிறக்கும்போதே தெளிவாகத் தெரியும் (நெற்றியில் இருந்து மூக்கு பகுதி வரை நடுப்பகுதியில் காணப்படும் தோல் புண்கள் காரணமாக) மற்றும் பெரும்பாலும் வலிப்புத்தாக்கங்கள், அறிவுசார் இயலாமை, கண் பிரச்சினைகள், எலும்பு குறைபாடுகள் மற்றும் மூளைச் சிதைவு ஆகியவற்றுடன் தொடர்புடையது. [ 3 ]
இந்த கட்டி எந்த வயதிலும் தோன்றலாம், இருப்பினும் இது பெரும்பாலும் 14-25 வயதுடைய நோயாளிகளில் கண்டறியப்படுகிறது. [ 4 ]
எல்லைக்கோடு நெவஸ் பெரும்பாலும் ஏற்படுகிறது:
- அடிக்கடி சூரிய குளியல் செய்பவர்கள், சோலாரியங்களைப் பார்வையிடுபவர்கள் அல்லது வெளியில் வேலை செய்பவர்களில்;
- இரசாயனக் கரைசல்கள் மற்றும் பொருட்களுடன் தொடர்ந்து தொடர்பு கொள்ள வேண்டிய கட்டாயத்தில் உள்ளவர்களில்;
- நாளமில்லா சுரப்பி நோய்களால் பாதிக்கப்பட்ட நோயாளிகள் அல்லது ஹார்மோன் மருந்துகளால் சிகிச்சை பெறுபவர்களில்.
காரணங்கள் எல்லைக்கோட்டு நெவஸ்
கருவின் கருப்பையக வளர்ச்சியின் போது ஒரு எல்லை நெவஸ் ஏற்கனவே "உருவாக்கப்பட்டுள்ளது" என்று விஞ்ஞானிகள் உறுதியாக நம்புகிறார்கள். எதிர்கால நியோபிளாஸின் செல்கள் ஆரோக்கியமான மெலனோசைட்டுகளின் முன்னோடிகளாகும், இருப்பினும், அவை சருமத்தின் ஆழமான அடுக்குகளில் தக்கவைக்கப்பட்டு கொத்துகளின் வடிவத்தில் உருவாகின்றன. சில காரணிகளின் செல்வாக்கின் கீழ், அத்தகைய செல்கள் நிறமிகளை உற்பத்தி செய்யத் தொடங்குகின்றன, அவை தோலில் மச்சங்களாக நாம் கவனிக்கிறோம்.
பார்டர் நெவியின் தோற்றத்தில் சூரியக் கதிர்கள் குறிப்பிடத்தக்க பங்கைக் கொண்டுள்ளன. சருமத்தின் அடுக்குகளில் குவியும் நெவஸ் செல்களின் முக்கிய செயல்பாட்டாளர்கள் என்று அவற்றைப் பாதுகாப்பாக அழைக்கலாம். போதுமான அளவு சூரிய கதிர்வீச்சுடன், இந்த கட்டமைப்புகள் மெலனின் உற்பத்தியை துரிதப்படுத்தத் தொடங்குகின்றன, இது தோலில் நன்கு அறியப்பட்ட பிறப்பு அடையாளமாக காணப்படுகிறது.
கூடுதலாக, மாற்றப்பட்ட ஹார்மோன் செயல்பாடும் ஒரு தூண்டுதல் காரணியாக இருக்கலாம். உதாரணமாக, கர்ப்பிணிப் பெண்களில், டீனேஜர்களில், அல்லது ஹார்மோன் சிகிச்சையின் போது, உடலில் உள்ள நெவியின் எண்ணிக்கை அதிகரிக்கிறது, மேலும் இருக்கும் எல்லை நெவி வளரலாம் அல்லது அவற்றின் உள்ளமைவை மாற்றலாம்.
ஆபத்து காரணிகள்
எல்லை நெவஸின் பிறவி இயல்பு பற்றிய கோட்பாட்டை கிட்டத்தட்ட அனைத்து விஞ்ஞானிகளும் ஆதரிக்கின்றனர். ஒரு நபர் பிறந்து பத்து அல்லது இருபது ஆண்டுகளுக்குப் பிறகு வளர்ச்சி தோன்றக்கூடும் என்ற உண்மை இருந்தபோதிலும். நெவஸ் விரைவில் அல்லது பின்னர் தன்னை வெளிப்படுத்துவது சில காரணிகளின் செயல்பாட்டின் காரணமாக இருக்கலாம்:
- ஹார்மோன் மாற்றங்கள் - எடுத்துக்காட்டாக, கர்ப்பம், மாதவிடாய் நிறுத்தம், பாலூட்டும் காலம், ஹார்மோன் சிகிச்சையின் போது, முதலியன;
- அதிகப்படியான தோல் பதனிடுதல் - சூரியனின் கதிர்களின் கீழும், சோலாரியத்திலும்;
- மெலனோபிளாஸ்ட்களின் அசாதாரண வளர்ச்சியுடன் கூடிய மரபணு கோளாறுகள்;
- தோல் அழற்சி மற்றும் பிற தோல் நோய்கள் (முகப்பரு, அரிக்கும் தோலழற்சி, முதலியன);
- தோலுக்கு சேதம் மற்றும் காயம்;
- வைரஸ் தொற்றுகள்.
கூடுதலாக, வேலை செய்பவர்கள் அல்லது ரசாயனங்கள் மற்றும் பிற நச்சுப் பொருட்களுடன் தொடர்ந்து தொடர்பு கொண்டவர்கள் ஆபத்தில் உள்ளனர்.
நோய் தோன்றும்
எல்லைக்கோடு நெவஸ் ஆரம்பத்தில் மெலனோசைட்டுகளிலிருந்து உருவாகிறது, அவை மகப்பேறுக்கு முற்பட்ட கட்டத்தில் அவற்றின் வளர்ச்சியைத் தொடங்குகின்றன. நியோபிளாசம் நரம்பு இழைகளிலிருந்து உருவாகிறது. பொதுவாக, ஒவ்வொரு செல்லுலார் அமைப்பும் நிறமியை அகற்றுவதற்கு அதன் சொந்த கால்வாய் உள்ளது, ஆனால் மாற்றப்பட்ட செல்களில் அத்தகைய கால்வாய்கள் எதுவும் இல்லை. எனவே, மெலனின் வெளியே வராது, ஆனால் ஒரு வரையறுக்கப்பட்ட பகுதியில் குவிகிறது, இது கரும்புள்ளிகள் உருவாவதை விளக்குகிறது. மரபணு மற்றும் மருத்துவ மொசைசிசம் விவரிக்கப்பட்டுள்ளது. [ 5 ] FGFR3 மரபணுவில் உள்ள கிருமிக் கோடு பிறழ்வுகள் பிறவி எபிடெர்மல் நெவஸின் காரணவியல் என்று கண்டறியப்பட்டுள்ளது. [ 6 ]
மேல் மற்றும் நடுத்தர தோல் அடுக்குகளின் எல்லைகளில், அடித்தள அடுக்கைத் தவிர்த்து, ஒரு எல்லை நெவஸ் உருவாகிறது. பெரும்பாலும், அவர்கள் வளர்ச்சியின் பிறவி தன்மையைப் பற்றிப் பேசுகிறார்கள், இருப்பினும் இது டீனேஜர்களிலும் 20 அல்லது 30 வயதுடையவர்களிலும் கூட தோன்றும்.
வீரியம் மிக்க மாற்றத்தின் அபாய அளவைப் பொறுத்தவரை, எல்லைக்கோடு நெவஸ் ஓட்டாவின் நெவஸ், டப்ரூயிலின் மெலனோசிஸ் மற்றும் ராட்சத நிறமி நெவஸ் ஆகியவற்றின் அதே மட்டத்தில் வைக்கப்படுகிறது. [ 7 ]
அறிகுறிகள் எல்லைக்கோட்டு நெவஸ்
தலை மற்றும் கழுத்தில் தான் பெரும்பாலும் பாதிப்பு ஏற்படும், 13% நோயாளிகளுக்கு பரவலான புண்கள் இருந்தன. [ 8 ] ஒரு சந்திப்பு நெவஸ் சாம்பல், கருப்பு, பழுப்பு நிறத்துடன் தட்டையான, முடிச்சு வடிவமாகத் தோன்றுகிறது. நெவஸின் அளவு இரண்டு மில்லிமீட்டர்களிலிருந்து ஒரு சென்டிமீட்டர் வரை மாறுபடும், இருப்பினும் சில நிபுணர்கள் பெரிய புள்ளிகளைப் பற்றியும் பேசுகிறார்கள்.
வளர்ச்சி மென்மையாகவும், வறண்டதாகவும், சில சமயங்களில் மேல் பகுதி சற்று சீரற்றதாகவும் இருக்கும். முக்கிய தனித்துவமான அம்சம்: முடி ஒருபோதும் எல்லை நெவஸில் வளராது, இருப்பினும் வளர்ச்சி உடலின் எந்தப் பகுதியிலும், கால்கள் அல்லது உள்ளங்கைகளில் கூட அமைந்திருக்கலாம்.
இந்த கட்டி பொதுவாக ஒற்றையாக இருக்கும், ஆனால் பல இடங்களிலும் காணப்படும்.
பார்டர் நெவஸின் சிதைவின் முதல் அறிகுறிகள் நிறம் மற்றும்/அல்லது அதன் அளவு மாற்றம், அதன் மேற்பரப்பில் விரிசல்கள், புண்கள், டியூபர்கிள்கள், சிவத்தல் தோற்றம் மற்றும் தெளிவான வரையறைகளை இழத்தல். இந்த அறிகுறிகள் அவசரமாக ஒரு தோல் மருத்துவரை சந்திக்க வேண்டியதன் அவசியத்தைக் குறிக்கின்றன.
நிலைகள்
ஒரு எல்லைக்கோடு நெவஸை ஒரு வீரியம் மிக்க கட்டியாக மாற்றுவது பொதுவாக பல நிலைகளில் நிகழ்கிறது:
- வளர்ச்சியின் ஆரம்ப நிலை, மெட்டாஸ்டேஸ்கள் இல்லாமல். கட்டத்தின் காலம் 12 மாதங்கள் முதல் ஐந்து ஆண்டுகள் வரை மாறுபடும். குணமடைவதற்கான வாய்ப்புகள் 99% வரை உள்ளன.
- நெவஸ் சுமார் 4 மிமீ வரை குவிந்ததாக மாறும். வீரியம் மிக்க கட்டி பல மாதங்களுக்குள் டிஸ்பிளாஸ்டிக் செயல்முறையாக மாறுவதைக் காணலாம். குணமடைவதற்கான வாய்ப்புகள் 80% வரை உள்ளன.
- 1-3 மாதங்களுக்குள், மெட்டாஸ்டேஸ்கள் பரவத் தொடங்குகின்றன, அவை நிணநீர் மண்டலம், மூளை, உள் உறுப்புகளில் காணப்படுகின்றன. நெவஸ் தானே புண் ஏற்படுகிறது. குணமடைவதற்கான வாய்ப்புகள் 50% க்கும் அதிகமாக இல்லை.
- ஒரு சில வாரங்களுக்குள் முடிவடையும் ஆக்கிரமிப்பு நிலை, 85% வழக்குகளில் நோயாளியின் மரணத்தில் முடிகிறது.
படிவங்கள்
வீரியம் மிக்க மெலனோமாவாக மாறுவதற்கான நிகழ்தகவின் அளவைப் பொறுத்து, நிபுணர்கள் ஆபத்தான மற்றும் பாதுகாப்பான எல்லைக்கோடு நெவியை வேறுபடுத்துகிறார்கள். கூடுதலாக, பிற வகையான நியோபிளாம்களும் வேறுபடுகின்றன. [ 9 ]
- ஒரு பெறப்பட்ட எல்லைக்கோடு நெவஸ் என்பது பிறக்கும்போதே கண்டுபிடிக்கப்பட்ட ஒரு நியோபிளாசம் ஆகும், இது பிறக்கும்போதே கண்டுபிடிக்கப்படவில்லை, ஆனால் சிறிது நேரம் கழித்து - உதாரணமாக, இரண்டு ஆண்டுகளுக்குப் பிறகு, அல்லது முதிர்வயதில் கூட. இருப்பினும், நெவஸ் கருப்பையில் உருவாகவில்லை என்று இது அர்த்தப்படுத்துவதில்லை என்று மருத்துவர்கள் கூறுகிறார்கள். வளர்ச்சியின் பிற்கால வெளிப்பாட்டிற்கு காரணிகளின் கலவையே பங்களித்தது என்பதுதான்.
- எல்லைக்கோட்டு நிறமி நெவஸ் என்பது 10 மிமீ அளவு வரை, உடலில் எந்த இடத்திலும் காணப்படும் ஒரு நிறமி முடிச்சு உருவாக்கம் ஆகும். அத்தகைய நியோபிளாஸின் ஒரு வகை கோகார்டட் நெவஸ் என்று கருதப்படுகிறது - புற எல்லையில் அதிகரித்த நிறமியுடன் கூடிய வளர்ச்சி, இது ஒரு வளைய வடிவ தோற்றத்தை அளிக்கிறது. நிறமி மற்றும் கோகார்டட் நெவி இரண்டும் மெலனோமா-அபாயகரமான கூறுகள்.
- மெலனோசைடிக் சந்திப்பு நெவஸ் என்பது எபிடெர்மல் மெலனோபிளாஸ்ட்களின் அதிகப்படியான பெருக்கத்தால் ஏற்படும் ஒரு நியோபிளாசம் ஆகும், இது மரபணு ஒழுங்குமுறையின் தோல்வியால் ஏற்படுகிறது. ஆரம்பத்தில், மேல்தோலில் ஒரு சந்திப்பு நெவஸ் உருவாகிறது. காலப்போக்கில், சில மெலனோசைட்டுகள் சருமத்திற்கு கொண்டு செல்லப்படுகின்றன, மேலும் மற்றொரு பகுதி எபிடெர்மல் அடுக்கில் உள்ளது: இப்படித்தான் ஒரு சிக்கலான மெலனோசைடிக் நெவஸ் உருவாகிறது. [ 10 ], [ 11 ]
- எல்லைக்கோட்டு செயல்பாட்டைக் கொண்ட நெவஸ், ஆதிக்கம் செலுத்தும் உள்தோல் கட்டமைப்புகளால் வகைப்படுத்தப்படுகிறது. இந்த விஷயத்தில், எல்லைக்கோட்டு செயல்பாடு மெலனோசைட்டுகளின் பெருக்கத்தைக் குறிக்கிறது, இது குவியமாகவோ அல்லது பரவலாகவோ இருக்கலாம்.
- பார்டர்லைன் டிஸ்பிளாஸ்டிக் நெவஸ் என்பது எல்லைக்கோட்டு இருப்பிடம், ஒழுங்கற்ற முட்டை வடிவம், தெளிவற்ற வரையறைகள் மற்றும் சீரற்ற நிறமி (மைய பகுதி ஒரு நிறம், மற்றும் விளிம்புகள் மற்றொரு நிறம்) கொண்ட நிறமி மச்சமாகும். அத்தகைய நியோபிளாசம் பெரும்பாலும் மெலனோமா வளர்ச்சியின் அதிகரித்த ஆபத்தின் மருத்துவ குறிப்பானாக வகைப்படுத்தப்படுகிறது. [ 12 ]
சிக்கல்கள் மற்றும் விளைவுகள்
எல்லைக்கோடு நெவஸின் மிகவும் விரும்பத்தகாத மற்றும் சாதகமற்ற சிக்கல் என்னவென்றால், அது ஒரு வீரியம் மிக்க கட்டியாக - மெலனோமாவாக - மாறுகிறது. அத்தகைய மாற்றம் "திடீரென" நடக்காது: சிதைவுக்குத் தேவையான நிலைமைகளை உருவாக்கும் சில காரணிகளின் செல்வாக்கு இதற்கு தேவைப்படுகிறது. எடுத்துக்காட்டாக, நெவஸ் தொடர்ந்து வெயிலில் எரிந்தால் அல்லது அதிர்ச்சியால் பாதிக்கப்பட்டால் வீரியம் மிக்க கட்டியின் ஆபத்து கணிசமாக அதிகரிக்கிறது. [ 13 ]
சிக்கல்களைத் தவிர்க்க, பார்டர் நெவியை அகற்ற மருத்துவர்கள் பரிந்துரைக்கின்றனர், அவை தொந்தரவு செய்யாவிட்டாலும் அல்லது மாறாவிட்டாலும் கூட. மெலனோமா, மெலனோபிளாஸ்டோமா, தோல் புற்றுநோயாக மாறுவது சிகிச்சையளிப்பது கடினம் மற்றும் பெரும்பாலும் நோயாளியின் மரணத்திற்கு வழிவகுக்கிறது. வெளிர் தோல், வெளிர் அல்லது சிவப்பு முடி உள்ளவர்கள், அதே போல் பார்டர் நெவி உட்பட உடலில் அதிக எண்ணிக்கையிலான மச்சங்கள் உள்ளவர்கள் குறிப்பாக கவனமாக இருக்க வேண்டும்.
எல்லைக்கோட்டு நெவஸின் மறுநிகழ்வு
சுமார் 80% நோயாளிகளில், லேசர் அல்லது அழிவுகரமான வழிமுறைகளால் அகற்றப்பட்ட பிறகு ஒரு எல்லை நெவஸ் மீண்டும் தோன்றக்கூடும். வளர்ச்சி அதே அல்லது வேறு இடத்தில் உருவாகிறது. சில நோயாளிகள் பல முறை வெறித்தனமான நெவஸை அகற்ற வேண்டியிருக்கும்.
மருத்துவர்கள் குறிப்பிடுகின்றனர்: அகற்றுவதற்கான மிகவும் தீவிரமான முறை அறுவை சிகிச்சை முறையாகும், இதில் நியோபிளாசம் சுற்றியுள்ள ஆரோக்கியமான திசுக்களுடன் சேர்ந்து அகற்றப்படும், அதன் அளவு நெவஸின் வடிவத்தைப் பொறுத்தது. வளர்ச்சி பெரிதாக இருந்தால், அது மீண்டும் மீண்டும் வருவதற்கான வாய்ப்புகள் அதிகம். ஒரு நபருக்கு ஏற்கனவே மறுபிறப்புகள் ஏற்பட்டிருந்தால், சிக்கல்களைத் தடுப்பதில் அவர் சிறப்பு கவனம் செலுத்த வேண்டும்:
- சூரிய ஒளியில் குறைந்த நேரத்தை செலவிடுங்கள், குறிப்பாக சுறுசுறுப்பான நேரங்களில் (11:00 முதல் 16:00 வரை);
- வைட்டமின்கள் மற்றும் தாதுக்கள் நிறைந்த தரமான உணவை உண்ணுங்கள்;
- கெட்ட பழக்கங்களை விட்டுக்கொடுங்கள், ஆரோக்கியமான வாழ்க்கை முறையை வழிநடத்துங்கள்;
- உயர்தர இயற்கை ஆடைகளை அணிய முயற்சி செய்யுங்கள், உங்கள் தோலில் நெவி அல்லது பிறப்பு அடையாளங்கள் இல்லாவிட்டாலும் காயப்படுத்தாதீர்கள்.
கண்டறியும் எல்லைக்கோட்டு நெவஸ்
எல்லைக்கோட்டு நெவஸின் நோயறிதல் அனமனிசிஸ், வெளிப்புற பரிசோதனை மற்றும் டெர்மடோஸ்கோபி மூலம் தொடங்குகிறது. நியோபிளாசம் அகற்றப்பட்ட பின்னரே ஹிஸ்டாலஜி செய்யப்படுகிறது, ஆனால் இந்த தருணத்திற்கு முன்னதாக அல்ல. மெலனோசைடிக் நெவியின் வயதானவுடன் தொடர்புடைய ஹிஸ்டோபோதாலஜிக்கல் மாற்றங்கள், கொழுப்புச் சிதைவு, ஃபைப்ரோஸிஸ் மற்றும் நரம்பியல் மாற்றங்கள் போன்றவை லோபுலர் இன்ட்ராடெர்மல் நெவஸில் கண்டறியப்படுகின்றன. [ 14 ] உண்மை என்னவென்றால், பொருளை எடுக்கும் செயல்முறை (பயாப்ஸி) வளர்ச்சியின் அடுத்தடுத்த வீரியம் மிக்க மாற்றத்தை ஏற்படுத்தக்கூடிய ஒரு சேதப்படுத்தும் காரணியாகும். [ 15 ]
இரத்த பரிசோதனைகளில் பின்வரும் ஆராய்ச்சி விருப்பங்கள் அடங்கும்:
- உறைதல் தரத்திற்கான இரத்த பரிசோதனை;
- கட்டி குறிப்பான்களுக்கான இரத்தம்;
- LDH (லாக்டேட் டீஹைட்ரோஜினேஸ்) க்கான இரத்த பரிசோதனை.
கருவி நோயறிதலில் முதன்மையாக டெர்மடோஸ்கோபி அடங்கும், இது நிர்வாணக் கண்ணுக்குத் தெரியாத தோலுக்குள் ஏற்படும் மாற்றங்களை ஆராய உதவும் ஒரு முறையாகும். கூடுதலாக, உடலில் உள்ள வீரியம் மிக்க செயல்முறைகளை நிராகரிக்க, அருகிலுள்ள நிணநீர் முனைகளின் அல்ட்ராசவுண்ட் பரிசோதனை, மார்பு எக்ஸ்ரே, ஆஸ்டியோசைன்டிகிராபி ஆகியவற்றை மருத்துவர் பரிந்துரைக்கலாம்.
வேறுபட்ட நோயறிதல்
ஹைப்பர் பிக்மென்டேஷனின் பிற வடிவங்களுடன் வேறுபட்ட நோயறிதல்கள் மேற்கொள்ளப்பட வேண்டும் - முதலில், குளோஸ்மாவுடன், இது ஒரு மச்சம் போல தோற்றமளிக்கிறது, அல்லது ஹெமாஞ்சியோமாவுடன். ஆனால் எல்லைக்கோடு நெவஸ் வீரியம் மிக்க மெலனோமாவாக சிதைவடைவதற்கு சரியான நேரத்தில் கவனம் செலுத்துவது மிகவும் முக்கியம். கட்டி செயல்முறை சில நேரங்களில் கிட்டத்தட்ட கண்ணுக்குத் தெரியாமல், ஒரு சிறிய டிஸ்பிளாஸ்டிக் நோய்க்குறியின் பின்னணியில் உருவாகிறது: இடத்தின் வரையறைகள் சற்று விரிவடைகின்றன, மேற்பரப்பு சமதளமாகிறது, அருகிலுள்ள ஆரோக்கியமான தோல் சிவப்பு நிறமாக மாறும். தோலில் இயந்திர அதிர்ச்சிக்குப் பிறகு சிதைவு பெரும்பாலும் ஏற்படுவதால், கைகால்களின் தாவர மற்றும் உள்ளங்கை மேற்பரப்புகளில், விரல்களுக்கு இடையில் மற்றும் ஆணி தட்டுகளுக்கு அருகில் உருவாகும் வளர்ச்சிகளை தொடர்ந்து ஆய்வு செய்வது முக்கியம். அத்தகைய இடங்களில், மச்சங்களை அவற்றின் வகை மற்றும் ஆபத்தின் அளவைப் பொருட்படுத்தாமல் அகற்ற பரிந்துரைக்கப்படுகிறது.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை எல்லைக்கோட்டு நெவஸ்
நோயறிதலை நடத்திய பிறகு, மருத்துவர் அனைத்து சாத்தியமான சிகிச்சை விருப்பங்களையும் பரிசீலிப்பார், இருப்பினும் ஒரு பழமைவாத முறை பொதுவாக விவாதிக்கப்படுவதில்லை: எல்லை நெவஸ் பின்வரும் வழிகளில் ஒன்றில் அகற்றப்படுகிறது:
- கிரையோடெஸ்ட்ரக்ஷன் என்பது திரவ நைட்ரஜனைப் பயன்படுத்தி (குறைவாக கார்போனிக் அமிலம் அல்லது பனியைப் பயன்படுத்தி) வளர்ச்சியை உறைய வைக்கும் ஒரு செயல்முறையாகும். [ 16 ]
- மின் உறைதல் என்பது ஒரு நேரடி மின்னோட்டத்தின் செயல்பாட்டால் ஏற்படும் அதிக வெப்பநிலையைப் பயன்படுத்தி ஒரு நியோபிளாஸை அழிப்பதை உள்ளடக்கிய ஒரு முறையாகும். [ 17 ]
- லேசர் அகற்றுதல் என்பது மிகவும் பிரபலமான முறைகளில் ஒன்றாகும், இதில் பாதிக்கப்பட்ட திசுக்களை இயக்கிய லேசர் கற்றை மூலம் "ஆவியாக்குதல்" அடங்கும்.
- கதிரியக்க அறுவை சிகிச்சை - சர்ஜிட்ரான் வன்பொருள் சாதனத்தைப் பயன்படுத்தி, ஒரு குறிப்பிட்ட நீள ரேடியோ அலைகளைப் பயன்படுத்தி வளர்ச்சியை அகற்றுவதை உள்ளடக்கியது.
எல்லை நெவஸை அகற்றிய பிறகு மீட்பு கட்டத்தில் மட்டுமே மருந்துகளை பரிந்துரைக்க முடியும்.
பிசியோதெரபி சிகிச்சையில் பின்வரும் நடைமுறைகள் உள்ளன:
- UHF உறைதல் - 27.12 MHz மற்றும் 1 mA உயர் அதிர்வெண் மின்னோட்ட விநியோகத்துடன் கூடிய மின்முனையைப் பயன்படுத்துவதை உள்ளடக்கியது. செயல்முறை முடிந்ததும், உறைதல் பகுதி 5% பொட்டாசியம் பெர்மாங்கனேட் கரைசலால் சிகிச்சையளிக்கப்படுகிறது. [ 18 ]
- லேசர் தெர்மோகோகுலேஷன் அகச்சிவப்பு வரம்பின் தொடர்ச்சியான மற்றும் துடிப்புள்ள ஒளியியல் கதிர்வீச்சைப் பயன்படுத்தி செய்யப்படுகிறது, அதிகபட்ச சக்தி 3-5 W மற்றும் கவனம் செலுத்திய கற்றை விட்டம் 0.25-0.5 மிமீ, உமிழப்படும் சக்தி 10-15 W உடன். [ 19 ], [ 20 ], [ 21 ]
ஒரு மருத்துவர் பரிந்துரைக்கக்கூடிய மருந்துகள்
பார்டர் நெவஸை அகற்றிய பிறகு குணப்படுத்தும் செயல்முறையை விரைவுபடுத்த, மருத்துவர் பின்வரும் மருந்துகளைப் பயன்படுத்த பரிந்துரைக்கலாம்:
- பிளாஸ்டிக் வளர்சிதை மாற்றத்தை மேம்படுத்த வைட்டமின் சப்ளிமெண்ட்ஸ் (ஃபோலிக் அமிலம், பி வைட்டமின்கள், அஸ்கார்பிக் அமிலம், டோகோபெரோல்);
- ஸ்டெராய்டல் அல்லாத அனபோலிக் முகவர்கள் (ரிபோக்சின், பொட்டாசியம் ஓரோடேட், மெத்திலுராசில்);
- பயோஜெனிக் தூண்டுதல்கள் (கற்றாழை சாறு, FiBS, பிளாஸ்மால்);
- இம்யூனோமோடூலேட்டரி முகவர்கள் (டிமுலின், பைரோஜெனல், லெவாமிசோல்);
- குறிப்பிடப்படாத மீளுருவாக்கம் செய்யும் முகவர்கள் (கடல் பக்ஹார்ன் எண்ணெய், அபிலாக், ருமலோன், ஆக்டோவெஜின்).
இந்த மருந்துகளின் பயன்பாட்டின் எடுத்துக்காட்டுகள் பின்வரும் அட்டவணையில் சிறப்பிக்கப்பட்டுள்ளன:
மெத்திலூராசில் |
வயதுவந்த நோயாளிகளுக்கு ஒரு மாதத்திற்கு ஒரு நாளைக்கு 4 முறை ஒரு மாத்திரை பரிந்துரைக்கப்படுகிறது. சிகிச்சையுடன் தலைவலி, நெஞ்செரிச்சல், ஒவ்வாமை எதிர்வினைகள் ஏற்படலாம். |
கற்றாழை சாறு |
பல வாரங்களுக்கு தினமும் 1 மில்லி தோலடி முறையில் கொடுக்கவும். சாத்தியமான பக்க விளைவுகள்: டிஸ்ஸ்பெசியா, இரத்த அழுத்தத்தில் ஏற்படும் மாற்றங்கள், ஒவ்வாமை, தலைச்சுற்றல், அரிப்பு. |
டிமாலின் |
தினமும் 5-20 மி.கி உப்புநீருடன் தசைகளுக்குள் செலுத்தப்படுகிறது. சிகிச்சையின் போக்கு மூன்று முதல் பத்து நாட்கள் வரை. பக்க விளைவுகள் ஊசி பகுதியில் உள்ளூர் எதிர்வினைக்கு மட்டுப்படுத்தப்படலாம். |
ஆக்டோவெஜின் |
4-6 வாரங்களுக்கு ஒரு நாளைக்கு மூன்று முறை 1-2 மாத்திரைகள் எடுத்துக் கொள்ளுங்கள். மருந்து நன்கு பொறுத்துக்கொள்ளப்படுகிறது, ஒவ்வாமை மற்றும் காய்ச்சல் அரிதாகவே ஏற்படும். |
வைட்டமின் ஈ |
மருந்தின் அளவு தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது, தினசரி அளவு 1000 மி.கி.க்கு மிகாமல் இருக்க வேண்டும். சாத்தியமான பக்க விளைவுகளில் குமட்டல், தலைவலி, சோர்வு மற்றும் ஒவ்வாமை ஆகியவை அடங்கும். |
நாட்டுப்புற வைத்தியம்
பிறப்பு அடையாளங்கள் மற்றும் நெவி மீதான தாக்கத்தை உள்ளடக்கிய பல நாட்டுப்புற சமையல் குறிப்புகள் உள்ளன. அவற்றில் பெரும்பாலானவற்றை மருத்துவர்கள் ஏற்றுக்கொள்வதில்லை - குறிப்பாக மெலனோமா-அபாயகரமான நியோபிளாம்கள், இதில் எல்லைக்கோட்டு நெவஸ் அடங்கும். அவற்றைப் பொறுத்தவரை, ஒரு அறுவை சிகிச்சை நிபுணரின் உதவியை நாடி, தீவிரமான நீக்கத்தைப் பயன்படுத்துவது நல்லது.
இருப்பினும், பல நோயாளிகள் பின்வரும் வழிகளில் மச்சங்களை அகற்ற முயற்சி செய்கிறார்கள்:
- ஆளி விதை எண்ணெய் மற்றும் பூ தேனை சம பாகங்களாக கலந்து, தினமும் மூன்று முறை நெவஸ் பகுதியில் தடவவும்.
- ஒரு நாளைக்கு பல முறை புதிய அன்னாசி பழச்சாற்றைக் கொண்டு வளர்ச்சியைத் துடைக்கவும்.
- ஒவ்வொரு நாளும், ஒரு துளி வெங்காயச் சாறு அல்லது ஆப்பிள் சைடர் வினிகரை நெவஸில் சொட்டவும்.
- மச்சத்தை எலுமிச்சை சாறு மற்றும் பூண்டுடன் தடவவும்.
- 100 கிராம் செர்ரி குழிகளை பொடியாக அரைத்து, 500 மில்லி ஏதேனும் தாவர எண்ணெயை ஊற்றி, குளிர்சாதன பெட்டியில் இரண்டு வாரங்கள் வைக்கவும். இதன் விளைவாக வரும் எண்ணெய் நெவிக்கு தினமும் பயன்படுத்தப்படுகிறது: சுமார் இருபது நிமிடங்கள் வளர்ச்சியில் விட்டு, பின்னர் தண்ணீரில் கழுவவும்.
எல்லைக்கோடு நெவஸ் வீரியம் மிக்க சிதைவின் ஒரு அறிகுறியையாவது காட்டத் தொடங்கியிருந்தால், நீங்கள் நாட்டுப்புற முறைகளை நம்பக்கூடாது - உதாரணமாக, அது அளவு அதிகரிக்கத் தொடங்கியது, வடிவம் அல்லது நிறம் மாறியது, மங்கலாகிவிட்டது, வீங்கியது போன்றவை. முன்கூட்டியே மருத்துவரை அணுகுவது எப்போதும் சிறந்தது மற்றும் பாதுகாப்பானது.
அறுவை சிகிச்சை
சிறிய எபிடெர்மல் நெவிக்கு தேர்வு செய்யப்படும் சிகிச்சை அறுவை சிகிச்சை மூலம் அகற்றுதல் ஆகும்.
அறுவை சிகிச்சை மூலம் எபிடெர்மல் நெவிக்கு சிகிச்சையளிக்க, டெர்மபிரேஷன், கிரையோசர்ஜரி, எலக்ட்ரோசர்ஜரி மற்றும் லேசர் அறுவை சிகிச்சை ஆகியவை பயன்படுத்தப்படுகின்றன.[ 22 ],[ 23 ],[ 24 ] டெர்மபிரேஷன், மேலோட்டமாக இருந்தால், அதிக மறுநிகழ்வு விகிதத்துடன் தொடர்புடையது, மேலும் ஆழமான டெர்மபிரேஷன் தடிமனான வடுக்களை ஏற்படுத்தக்கூடும். கிரையோசர்ஜரிக்கு இதே போன்ற வரம்புகள் உள்ளன, மெதுவாக குணப்படுத்துதல், தொற்று, வீக்கம் மற்றும் பொதுவாக அசாதாரண தோல் நிறம் உள்ளிட்ட அபாயங்கள் உள்ளன. மருத்துவர்கள் பல தசாப்தங்களாக எபிடெர்மல் நெவிக்கு லேசர் சிகிச்சைகளை செய்து வருகின்றனர். லேசர் தொழில்நுட்பத்தில் சமீபத்திய முன்னேற்றங்கள் அத்தகைய நடைமுறைகளின் எளிமை, துல்லியம் மற்றும் பாதுகாப்பை மேம்படுத்தியுள்ளன. எபிடெர்மல் நெவிக்கு பல நம்பகமான மற்றும் பயனுள்ள சிகிச்சைகள் CO2, நீண்ட துடிப்புள்ள Nd:YAG மற்றும் 585 nm துடிப்புள்ள சாய லேசர்களைப் பயன்படுத்தி உருவாக்கப்பட்டுள்ளன. இருப்பினும், எபிடெர்மல் நெவி எந்த முறையாலும் அகற்றப்பட்ட பிறகு மாதங்கள் முதல் ஆண்டுகள் வரை மீண்டும் நிகழலாம். [ 25 ], [ 26 ], [ 27 ], [ 28 ]
அறுவை சிகிச்சை என்பது பல்வேறு வகையான மச்சங்கள் மற்றும் மருக்களை அகற்றுவதற்கான ஒரு பழமையான மற்றும் மிகவும் பயனுள்ள வழியாகும், இதில் பார்டர் நெவஸ் அடங்கும். செயல்முறைக்கான தயாரிப்பு எளிமையானது மற்றும் குறுகியது. சருமத்திற்கு ஒரு சிறப்பு கிருமி நாசினியால் சிகிச்சையளிக்கப்படுகிறது, மேலும் உள்ளூர் மயக்க மருந்து செய்யப்படுகிறது. மயக்க மருந்து நடைமுறைக்கு வரும்போது, அறுவை சிகிச்சை நிபுணர் நெவஸை ஒரு ஸ்கால்பெல் மூலம் பிரித்தெடுத்து, சுற்றியுள்ள ஆரோக்கியமான திசுக்களைப் பிடிக்கிறார் - வளர்ச்சியை முழுமையாகவும் 100% அகற்றவும்.
அறுவை சிகிச்சை அதன் நன்மைகளைக் கொண்டுள்ளது:
- எல்லைக்கோடு நெவஸின் மறுநிகழ்வு விலக்கப்பட்டுள்ளது;
- நியோபிளாசம் ஹிஸ்டாலஜிக்கு அனுப்பப்படலாம்;
- தலையீடு வெளிநோயாளர் அடிப்படையில் செய்யப்படுகிறது; மருத்துவமனைக்குச் செல்ல வேண்டிய அவசியமில்லை.
இந்த செயல்பாட்டில் குறைபாடுகள் இல்லாமல் இல்லை, எடுத்துக்காட்டாக:
- மற்ற அகற்றும் முறைகளை விட தையல் குணமடைய சிறிது நேரம் எடுக்கும் - தோராயமாக ஒரு மாதம்;
- சரியாக பராமரிக்கப்படாவிட்டால், சருமத்தில் சப்புரேஷன் ஏற்படும் அபாயம் உள்ளது;
- ஒரு அழகற்ற வடு உருவாக வாய்ப்புள்ளது.
இருப்பினும், பெரிய நெவியுடன், மருத்துவர்கள் வலியுறுத்துகின்றனர் அறுவை சிகிச்சை தலையீடு... பிரச்சனையிலிருந்து என்றென்றும் விடுபடவும், வீரியம் மிக்க கட்டிகள் மற்றும் நியோபிளாசம் மீண்டும் வருவதைத் தடுக்கவும் இது மிகவும் நம்பகமான வழியாகும்.
தடுப்பு
பார்டர் நெவஸ் உருவாவதைத் தடுப்பது கிட்டத்தட்ட சாத்தியமற்றது. இருப்பினும், மச்சங்கள் தோன்றுவதற்கு வாய்ப்புள்ள நோயாளிகள் விழிப்புடன் இருக்க வேண்டும் மற்றும் நிறமி நியோபிளாம்களின் மாற்றங்கள் மற்றும் வீரியம் மிக்க மாற்றங்களுக்கு தங்கள் உடலை கவனமாக பரிசோதிக்க வேண்டும்.
தடுப்பு நோக்கங்களுக்காக, பின்வரும் பரிந்துரைகளை கடைபிடிக்க வேண்டியது அவசியம்:
- சருமத்தை சேதப்படுத்துவதைத் தவிர்க்கவும், குறிப்பாக எந்த நெவியையும்;
- சூரிய ஒளியில் நீண்ட நேரம் வெளிப்படுவதைத் தவிர்க்கவும், சோலாரியத்திற்குச் செல்ல வேண்டாம், வெயிலில் எரிவதை அனுமதிக்காதீர்கள்;
- இரசாயனங்கள் மற்றும் நச்சுப் பொருட்களுடன் பணிபுரியும் போது, பாதுகாப்பு கையுறைகளை அணியுங்கள்;
- உங்களை நீங்களே பலப்படுத்திக் கொள்ளுங்கள், உங்கள் நோய் எதிர்ப்பு சக்தியை வலுப்படுத்துங்கள், நன்றாகவும் சத்தானதாகவும் சாப்பிடுங்கள்.
ஏதேனும் காரணத்தால் பார்டர் நெவஸ் சேதமடைந்தால், நீங்கள் ஒரு தோல் மருத்துவர் அல்லது புற்றுநோயியல் நிபுணரிடம் மருத்துவ உதவியை நாட வேண்டும். அவர் வளர்ச்சியைப் பரிசோதித்து, அதை அகற்ற வேண்டுமா என்பதை முடிவு செய்வார்.
முன்அறிவிப்பு
வயதைப் பொருட்படுத்தாமல், எல்லைக்கோடு நெவஸ் ஒரு வீரியம் மிக்க நியோபிளாஸமாக சிதைந்துவிடும் என்பதை மறந்துவிடக் கூடாது என்று மருத்துவர்கள் அறிவுறுத்துகிறார்கள். எனவே, நீங்கள் எப்போதும் கவனமாக இருக்க வேண்டும் மற்றும் மச்சங்கள் மற்றும் புள்ளிகளை ஒரு தோல் மருத்துவர் அல்லது புற்றுநோயியல் நிபுணரால் வருடத்திற்கு 1-2 முறையாவது பரிசோதிக்க வேண்டும். சந்தேகத்திற்கிடமான அறிகுறிகள் கண்டறியப்பட்டால், செயல்முறையின் மேலும் சாதகமற்ற வளர்ச்சிக்கு காத்திருக்காமல் வளர்ச்சியை அகற்றுவது நல்லது.
எல்லைக்கோடு நெவஸ் என்பது மெலனோமாவுக்கு ஆபத்தான நோயியல் ஆகும். ஆனால் இது மாற்றம் அவசியம் நிகழும் என்று அர்த்தமல்ல: பெரும்பாலான நோயாளிகள் இத்தகைய அமைப்புகளுடன் வாழ்கின்றனர், மேலும் சில சமயங்களில் அவற்றின் சாத்தியமான ஆபத்தை சந்தேகிக்க மாட்டார்கள். எனவே, பீதி அடைய வேண்டிய அவசியமில்லை. முக்கிய விஷயம் என்னவென்றால், தோலைத் தொடர்ந்து பரிசோதிப்பது, இருக்கும் அனைத்து நெவிகளுக்கும் கவனம் செலுத்துவது மற்றும் அவர்களின் பங்கில் ஏதேனும் மாற்றங்களைப் பதிவு செய்வது.

