கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
சிபிலிடிக் சொறி
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 29.06.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
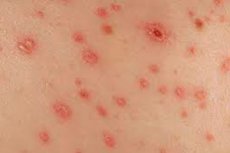
சிபிலிஸின் இரண்டாம் நிலை, ஒரு ஆபத்தான பாலியல் பரவும் நோயாகும், இது சிபிலிடிக் சொறி ஆகும். இது ஒரு பொதுவான சிவப்பு-இளஞ்சிவப்பு நிற தோல் சொறி ஆகும், இது பொதுவாக உடல் முழுவதும் பரவாது, ஆனால் உள்ளூரில் தோன்றும்.
சிபிலிடிக் சொறி தற்காலிகமானது மற்றும் பொதுவாக இரண்டு மாதங்களுக்குப் பிறகு மறைந்துவிடும். பொதுவாக, இந்த அறிகுறி மிகவும் நயவஞ்சகமானது, ஏனெனில் இது பெரும்பாலும் ஒரு பொதுவான ஒவ்வாமை என்று தவறாகக் கருதப்படுகிறது, அதன்படி, தவறாக சிகிச்சையளிக்கப்படுகிறது. அதனால்தான் நீங்கள் எந்தவொரு சந்தர்ப்பத்திலும் மருத்துவர்களைத் தொடர்பு கொள்ள வேண்டும் - சொறியின் சரியான வகை மற்றும் தோற்றத்தை தீர்மானிக்க. [ 1 ]
நோயியல்
சிபிலிஸின் நிகழ்வு கட்டமைப்பு பன்முகத்தன்மையால் வகைப்படுத்தப்படுகிறது. பொதுவாக, நோயின் நிகழ்வுகளில் குறைவு காணப்படுகிறது, ஆனால் வயது வந்த நோயாளிகள் மற்றும் சிறு குழந்தைகள் இருவரிடமும் தொற்றுநோயியல் நிலைமை இன்னும் சாதகமற்றதாகவே உள்ளது.
உலகளாவிய தொற்று விகிதம் இன்னும் மிக அதிகமாகக் கருதப்படுகிறது. 2000 ஆம் ஆண்டுக்கான புள்ளிவிவரங்களின்படி, கிரகத்தில் சுமார் 250 மில்லியன் மக்கள் பாலியல் ரீதியாக பரவும் நோய்த்தொற்றுகளைக் கொண்டிருந்தனர். அதே நேரத்தில், ஒவ்வொரு ஆண்டும் சுமார் 2 மில்லியன் நோயாளிகள் சிபிலிஸால் பாதிக்கப்படுவது கண்டறியப்படுகிறது.
2015 ஆம் ஆண்டளவில், சிபிலிஸ் நிகழ்வு விகிதம் ஒரு லட்சம் பேருக்கு 2-3 ஆக சற்றுக் குறைந்துள்ளது. இருப்பினும், நோயுற்றவர்களின் "புத்துணர்ச்சி" உச்சரிக்கப்பட்டது - எடுத்துக்காட்டாக, நடுத்தர வயது மற்றும் வயதானவர்களை விட இளைஞர்களிடையே சிபிலிஸ் சுமார் 4.5 மடங்கு அதிகமாகப் பதிவு செய்யப்பட்டுள்ளது.
கடந்த நூற்றாண்டின் இறுதியில், சோவியத்துக்குப் பிந்தைய நாடுகளில் சிபிலிடிக் நோயின் தொற்றுநோயியல் புள்ளிவிவரங்கள் எதிர்மறை புள்ளிவிவரங்களுடன் சமன் செய்யப்பட்டன. எடுத்துக்காட்டாக, 1997 தரவுகளின்படி, அதன் அளவு ஒரு லட்சம் மக்கள்தொகைக்கு 277 வழக்குகள். எடுக்கப்பட்ட நடவடிக்கைகள் இந்த குறிகாட்டியைக் குறைக்க முடிந்தது, மேலும் 2011 வாக்கில் இது ஒரு லட்சம் பேருக்கு சுமார் 30 வழக்குகளாக இருந்தது.
சிபிலிஸ் பெரும்பாலும் 20 முதல் 29 வயதுக்குட்பட்ட இளைஞர்களிடையே காணப்படுகிறது. ஆண்களும் பெண்களும் இந்த நோயைப் பெறுகிறார்கள்.
காரணங்கள் சிபிலிடிக் சொறி
சிபிலிடிக் சொறி தொடர்புடைய நோய்க்கிருமியின் செல்வாக்கின் கீழ் ஏற்படுகிறது - வெளிர் ஸ்பைரோசீட், இது சிறப்பு சாயங்களுடன் சிகிச்சையளித்த பிறகு தெளிவற்ற, வெளிர் நிறத்தின் காரணமாக அதன் "பெயர்" பெற்றது. நோய்க்கிருமி நுண்ணுயிரிகள் 1905 முதல் அறிவியலுக்குத் தெரிந்தவை: இது காற்று இல்லாத நிலையில் மட்டுமே உருவாக முடியும், மேலும் வெளிப்புற சூழலில் விரைவாக இறந்துவிடும். குளிர் ஸ்பைரோசீட்டை ஒரு சூடான சூழலில் விட சிறிது காலம் உயிர்வாழ அனுமதிக்கிறது.
இன்றுவரை, மருத்துவத்தில் மூன்று வகையான சிபிலிடிக் நோய்க்கிருமிகளைப் பற்றிய தகவல்கள் உள்ளன:
- ட்ரெபோனேமா பாலிடம் - சிபிலிஸின் உன்னதமான வடிவத்தை ஏற்படுத்துகிறது;
- ட்ரெபோனேமா பாலிடம் எண்டெமிகம் - சிபிலிஸின் உள்ளூர் வடிவத்தை ஏற்படுத்துகிறது;
- Treponema palidum pertenue - வெப்ப மண்டல கிரானுலோமாவை ஏற்படுத்துகிறது.
நோயுற்ற நபரிடமிருந்து எடுக்கப்பட்ட பொருட்களின் ஆய்வக பகுப்பாய்வு மூலம் காரணகர்த்தா கண்டறியப்பட்டு அடையாளம் காணப்படுகிறது.
நிபுணர்கள் பல சாத்தியமான பரவும் வழிகளைப் பற்றிப் பேசுகிறார்கள். இருப்பினும், அவற்றில் சில பொதுவானவை, மற்றவை மிகவும் அரிதானவை (ஆனால் இன்னும் சாத்தியம்):
- பாலியல் பரவலில், தொற்று பாதுகாப்பற்ற உடலுறவுடன் தொடர்புடையது;
- வீட்டுப் பாதையில், தொற்று பொதுவான பொருட்கள் மூலம் உடலில் நுழைகிறது;
- இடமாற்றப் பாதை கருவை கர்ப்பிணித் தாயிடமிருந்து சுற்றோட்ட அமைப்பு வழியாகப் பாதிக்கிறது.
பெரும்பாலான நோயாளிகளுக்கு பாலியல் ரீதியாக தொற்று ஏற்படுகிறது, ஆனால் வீட்டு தொற்று மிகக் குறைவாகவே காணப்படுகிறது. உடலுக்கு வெளியே தொற்று விரைவாக இறந்துவிடுவதால் இது பெரும்பாலும் நிகழ்கிறது.
கர்ப்பிணிப் பெண்ணுக்கு சிபிலிஸ் இருக்கும்போது ஏற்படும் டிரான்ஸ்பிளாசென்டல் தொற்றுக்கான அறியப்பட்ட வழக்குகள் உள்ளன. பெரும்பாலும் இதுபோன்ற தொற்று குழந்தையின் பிறவி வடிவ நோயின் வளர்ச்சியில் ஒரு காரணியாகிறது, அல்லது கர்ப்பத்தின் முதல் மூன்று மாதங்களில் கரு இறந்துவிடுகிறது. [ 2 ]
ஆபத்து காரணிகள்
சாத்தியமான ஆபத்து காரணிகளை அடையாளம் காண்பது ஒரு குறிப்பிட்ட இலக்கு குழுவிற்கு ஏற்ற தடுப்பு நடவடிக்கைகளை உருவாக்க உதவுகிறது என்று நிபுணர்கள் குறிப்பிடுகின்றனர். இளைஞர்களின் ஆபத்தான, ஆபத்தான பாலியல் நடத்தையே அடிப்படைக் காரணங்களில் ஒன்றாக சுகாதார நிபுணர்களால் கருதப்படுகிறது. இருப்பினும், இந்த காரணத்துடன் நெருக்கமாக தொடர்புடைய பல காரணிகளும் உள்ளன. இவை மக்கள்தொகையில் பெரும் பகுதியை பாதிக்கும் சமூக மற்றும் பொருளாதார அம்சங்கள்:
- நிதி சிக்கல்கள்;
- சாதகமற்ற நுண்ணிய சமூகம், தார்மீக மற்றும் நெறிமுறை மதிப்புகளில் சரிவு;
- ஆல்கஹால் மற்றும் போதைப்பொருட்களில் ஆர்வம் அதிகரித்தது;
- அடிக்கடி துணை மாறுதல்களுடன் கூடிய விபச்சார பாலியல் வாழ்க்கை, அறிமுகமில்லாதவர்களுடன் சாதாரண பாலியல் தொடர்புகள்.
இளைஞர்களிடையே, பின்வரும் காரணிகள் குறிப்பாக குறிப்பிடத்தக்கதாகக் கருதப்படுகின்றன:
- ஆரம்பகால பாலியல் செயல்பாடு;
- குடும்ப பிரச்சனைகள்;
- மது, போதைப்பொருள் அல்லது பிற மனநல மருந்துகளின் ஆரம்பகால பயன்பாடு;
- தடை கருத்தடை முறைகளை புறக்கணித்தல்;
- பாலியல் பரவும் நோய்த்தொற்றுகளைத் தடுப்பது குறித்த தகவல் இல்லாமை.
நிலையான இருப்பிடம் இல்லாதவர்கள், அதே போல் போதைப்பொருள் அல்லது மனோவியல் பொருட்களைப் பயன்படுத்துபவர்கள் ஆகியோருக்கு நோயுற்ற தன்மை அதிகரிக்கும் அபாயம் உள்ளது. பிந்தையது தடையை நீக்குகிறது, தங்கள் சொந்த செயல்களை தார்மீக ரீதியாக கட்டுப்படுத்த இயலாமைக்கு வழிவகுக்கிறது.
சமூக ரீதியாகத் தகவமைக்கப்பட்ட குழுக்களைப் பொறுத்தவரை சில தனித்தன்மை வாய்ந்த காரணிகளும் உள்ளன. செல்வந்தர்களாகத் தோன்றும் மக்கள் பெரும்பாலும் தங்கள் சொந்த ஆரோக்கியத்தைப் புறக்கணிக்கிறார்கள்: புள்ளிவிவரங்களின்படி, ஒவ்வொரு இரண்டாவது சிறுநீரக மகளிர் மருத்துவ நோயாளியும் மருத்துவ உதவியை நாட அவசரப்படுவதில்லை. முதல் அறிகுறி தோன்றிய இரண்டு மாதங்களுக்குள் மருத்துவரைச் சந்திப்பது அவசியம், எனவே சிகிச்சை ஓரளவு நீண்டதாகவும் சிக்கலாகவும் மாறும்.
நோய் தோன்றும்
சிபிலிடிக் சொறி தோன்றுவதோடு தொடர்புடைய நோய்க்கிருமி தருணங்கள், வெளிறிய ட்ரெபோனேமாவின் அறிமுகத்திற்கு உடலின் எதிர்வினையால் விளக்கப்படுகின்றன. பாதிக்கப்பட்ட உயிரினத்தில், சிபிலிஸின் நிலைக்கு நெருக்கமாக தொடர்புடைய பாலிமார்பிக் செயல்முறைகள் ஏற்படுகின்றன.
நோயின் கிளாசிக்கல் வடிவம் அடைகாக்கும், முதன்மை, இரண்டாம் நிலை (சிபிலிடிக் சொறி வகைப்படுத்தப்படும்) மற்றும் மூன்றாம் நிலை போன்ற காலங்களாக பிரிக்கப்பட்டுள்ளது.
சிபிலிஸில் அடைகாத்தல் சுமார் 3 முதல் 4 வாரங்கள் வரை நீடிக்கும், ஆனால் இந்த காலத்தை 1.5 முதல் 2 வாரங்களாகக் குறைக்கலாம் அல்லது 3 முதல் 6 மாதங்கள் வரை நீட்டிக்கலாம். பல நோய் மூலங்களிலிருந்து தொற்று ஏற்பட்டால் சில நேரங்களில் குறுகிய கால அடைகாத்தல் காணப்படுகிறது. நோயாளி வேறு சில நோய்க்குறியீடுகளுக்கு (எ.கா. மேக்சில்லரி சைனசிடிஸ் அல்லது மூச்சுக்குழாய் அழற்சி போன்றவை) ஆண்டிபயாடிக் சிகிச்சையைப் பெற்றிருந்தால் நீண்ட கால அடைகாத்தல் ஏற்படலாம்.
அடுத்து, ஒரு கடினமான சான்க்ரே தோன்றும், இது முதன்மை சிபிலிஸின் தொடக்கத்தைக் குறிக்கிறது. சிபிலிடிக் சொறி தோன்றுவதற்கு எவ்வளவு காலத்திற்கு முன்பு? அதன் தோற்றம் இரண்டாம் நிலை சிபிலிஸின் தொடக்கத்துடன் தொடர்புடையது, இது பெரும்பாலும் சான்க்ரே தோன்றிய ஆறு அல்லது ஏழு வாரங்களுக்குப் பிறகு அல்லது தொற்றுக்குப் பிறகு 2.5 மாதங்களுக்குப் பிறகு ஏற்படுகிறது. சிறப்பியல்பு தடிப்புகள் தோன்றுவது வைரஸின் ஹீமாடோஜெனஸ் பரவல் மற்றும் உடலுக்கு முறையான சேதத்துடன் தொடர்புடையது. சொறி தவிர, இந்த காலகட்டத்தில் நரம்பு மற்றும் எலும்பு அமைப்புகள், சிறுநீரகங்கள், கல்லீரல் மற்றும் பிற உறுப்புகள் மற்றும் அமைப்புகள் பாதிக்கப்படுகின்றன.
ரோசோ-பாப்புலர்-பஸ்டுலர் சொறி பெரும்பாலும் உடலின் நோய் எதிர்ப்பு சக்தி காரணமாகும். சிறிது நேரத்திற்குப் பிறகு அது மறைந்துவிடும், மேலும் நோயியல் ஒரு மறைந்த போக்கைப் பெறுகிறது - அடுத்த மறுபிறப்பு வரை அல்லது சிபிலிஸின் மூன்றாம் நிலை வடிவத்தின் வளர்ச்சி வரை.
அறிகுறிகள் சிபிலிடிக் சொறி
இரண்டாம் நிலை சிபிலிஸின் மருத்துவ படம் முக்கியமாக தோல் மற்றும் சளி சவ்வுகளில் ஏற்படும் தடிப்புகள் மூலம் குறிப்பிடப்படுகிறது. சிபிலிடிக் சொறி அதன் மருத்துவ வெளிப்பாட்டில் வேறுபட்டது: இது புள்ளிகள், பருக்கள், வெசிகிள்ஸ், கொப்புளங்கள் என இருக்கலாம், இது தோலின் எந்தப் பகுதியிலும் ஏற்படலாம்.
சிபிலிடிக் சொறி எப்படி இருக்கும்? உண்மை என்னவென்றால், அனைத்து இரண்டாம் நிலை சிபிலிட்களும் இத்தகைய தனித்துவமான அறிகுறிகளால் வகைப்படுத்தப்படுகின்றன:
- குறிப்பிட்ட நிறம். வளர்ச்சியின் ஆரம்ப கட்டத்தில் மட்டுமே, சிபிலிடிக் சொறி பிரகாசமான இளஞ்சிவப்பு நிறத்தால் வகைப்படுத்தப்படுகிறது. காலப்போக்கில், அது பழுப்பு-வெளிர், சிவப்பு-செர்ரி அல்லது செம்பு, சிவப்பு-மஞ்சள், நீல-சிவப்பு, வெளிர் இளஞ்சிவப்பு நிறமாக மாறும், இது பெரும்பாலும் உள்ளூர்மயமாக்கலைப் பொறுத்தது.
- வரம்பு. சிபிலிடிக் சொறியின் கூறுகள் குறிப்பாக புற வளர்ச்சியால் வகைப்படுத்தப்படுவதில்லை. அவை ஒன்றோடொன்று ஒன்றிணைவதில்லை மற்றும் வரையறுக்கப்பட்டதாகத் தோன்றும்.
- பன்முகத்தன்மை. பெரும்பாலும் சிபிலிடிக் சொறியின் வெவ்வேறு வகைகளை ஒரே நேரத்தில் காணலாம் - எடுத்துக்காட்டாக, புள்ளிகள், பருக்கள் மற்றும் கொப்புளங்கள் ஒன்றாக இணைந்திருக்கும். கூடுதலாக, தடிப்புகளின் பன்முகத்தன்மை வளர்ச்சியின் வெவ்வேறு நிலைகளைக் கடந்து செல்லும் கூறுகளின் இருப்பால் பூர்த்தி செய்யப்படுகிறது.
- தீங்கற்ற தன்மை. பெரும்பாலான சந்தர்ப்பங்களில், தொடர்ச்சியான அடையாளங்கள் அல்லது வடுக்கள் இல்லாமல் இரண்டாம் நிலை கூறுகள் தீர்க்கப்படுகின்றன. சிபிலிடிக் சொறி அரிப்பு ஏற்படுமா? இல்லை. சிபிலிடிக் சொறி இருப்பது பொதுவான நோயியல் அறிகுறிகளால் சிக்கலாகாது மற்றும் பிற தோல் நோய்களின் சிறப்பியல்பு அரிப்பு அல்லது எரியும் உணர்வுகளுடன் இருக்காது.
- கடுமையான அழற்சி செயல்முறை இல்லாதது. சிபிலிடிக் சொறியால் பாதிக்கப்பட்ட பகுதிகளில் வீக்கத்தின் அறிகுறிகள் எதுவும் இல்லை.
- அதிக தொற்றுத்தன்மை. சொறி இருப்பது மனித உடலில் அதிக அளவு தொற்றுத்தன்மையைக் குறிக்கிறது, குறிப்பாக அரிப்புகள் மற்றும் புண்கள் இருக்கும்போது.
சிபிலிடிக் சொறியின் முதல் அறிகுறிகள் எப்போதும் தெரிவதில்லை: சில நோயாளிகளில், இந்த நோய் மறைந்திருக்கும் அல்லது நுட்பமான போக்கைக் கொண்டுள்ளது. தோல் சொறி தெளிவற்றதாக இருப்பது அசாதாரணமானது அல்ல, ஆனால் நிணநீர் முனை விரிவாக்கம் மற்றும்/அல்லது காய்ச்சல் இருக்கும்.
முகத்தில் ஏற்படும் சிபிலிடிக் சொறி முகப்பருவை ஓரளவு ஒத்திருக்கிறது, மேலும் உடற்பகுதியில் முடிச்சு போன்ற "கரும்புள்ளிகள்" அல்லது புள்ளிகள் காணப்படலாம். உள்ளங்கை மற்றும் உள்ளங்கை மேற்பரப்புகள் பொதுவாக சிவப்பு-செம்பு நிற புள்ளிகளால் மூடப்பட்டிருக்கும்.
சொறியின் கூறுகள் தனித்தனியாகத் தோன்றும், ஒன்றிணைவதற்கான போக்கு இல்லாமல், உரிதல் அல்லது அரிப்பு உணர்வுகள் இல்லாமல். அவை தோன்றிய சில வாரங்களுக்குப் பிறகு மருந்து இல்லாமல் மறைந்துவிடும், ஆனால் பின்னர் ஒரு புதிய வெடிப்புடன் மீண்டும் தோன்றும்.
உடலில் ஏற்படும் வழக்கமான உராய்வு மற்றும் வியர்வை பகுதிகளில் சிபிலிடிக் தடிப்புகள் பரவுதல் மற்றும் புண் ஏற்படுவதற்கான வாய்ப்புகள் அதிகம். பிறப்புறுப்புகள் மற்றும் பெரினியம், அக்குள், கால் பகுதி, கழுத்து மற்றும் மார்பகங்களுக்குக் கீழே உள்ள பகுதி ஆகியவை இந்தப் பகுதிகளில் அடங்கும்.
சளி திசுக்கள் பாதிக்கப்படும்போது, மென்மையான அண்ணம், டான்சில்ஸ், பிறப்புறுப்புகளில் சொறி காணப்படும்: இங்கு கூறுகள் எப்போதும் தனிமைப்படுத்தப்படுவதில்லை, சில சமயங்களில் திடமான தீவுகளாக இணைக்கப்படுகின்றன. தசைநார்கள் மற்றும் குரல்வளையில் ஏற்படும் தடிப்புகள் பெரும்பாலும் குரல் தொந்தரவுகள், கரகரப்பு அல்லது கரகரப்பை ஏற்படுத்துகின்றன. வாயில் சிறிய புண்கள் தோன்றக்கூடும், மேலும் உதடுகளின் மூலைகளில் குணப்படுத்த முடியாத "புண்கள்" தோன்றக்கூடும்.
உச்சந்தலையில், கண் இமைகள் மற்றும் புருவங்களில் சிறிய குவிய முடி உதிர்தல் சாத்தியமாகும்: இந்த அறிகுறி நோயின் ஒவ்வொரு ஏழாவது நிகழ்விலும் பதிவு செய்யப்படுகிறது. பாதிக்கப்பட்ட பகுதிகளில் "ஒரு அந்துப்பூச்சியை சாப்பிட்ட ரோமம்" போல் தெரிகிறது: வீக்கம், அரிப்பு மற்றும் உரிதல் போன்ற அறிகுறிகள் எதுவும் இல்லை. கண் இமைகள் மாறி மாறி உதிர்ந்து மீண்டும் வளர்வதால், ஒரு நெருக்கமான பார்வை அவற்றின் வெவ்வேறு நீளங்களை வெளிப்படுத்தும்.
ஆண்களில் சிபிலிடிக் சொறி
ஆண்களில் சிபிலிடிக் சொறி அறிகுறிகள் பெண் நோயாளிகளிடமிருந்து மிகவும் வேறுபட்டவை அல்ல. தடிப்புகள் பெரும்பாலும் வெளிர் நிறத்தில் இருக்கும், சமச்சீராக அமைந்துள்ளன. பிற சிறப்பியல்பு அறிகுறிகள் பின்வருமாறு:
- சொறியின் கூறுகள் வலிமிகுந்தவை, அரிப்பு மற்றும் அரிதாகவே தொந்தரவாக இருக்கும்;
- பரஸ்பர இணைவு இல்லாமல், அடர்த்தியான மேற்பரப்பு, தெளிவான எல்லைகளைக் கொண்டிருங்கள்;
- தாமாகவே குணமடைய முனைகின்றன (எந்த வடுவும் இல்லை).
சில நேரங்களில் கூடுதல் அறிகுறிகளும் காணப்படுகின்றன:
- தலையில் வலி;
- நிணநீர்க்குழாய் அழற்சி;
- சப்ஃபிரைல் காய்ச்சல்;
- மூட்டு வலி, தசை வலி;
- முடி உதிர்தல் (குவிய அல்லது பரவல்);
- குரல் மாற்றம்;
- பிறப்புறுப்பு மற்றும் ஆசனவாய் பகுதியில் விரிவான காண்டிலோமாக்கள்.
இரண்டாம் நிலை மறுபிறப்பு காலத்தில், ஆண்குறியின் தலைப்பகுதியிலும், பெரினியம் மற்றும் ஆசனவாயிலும், அச்சுகளிலும் ஒரு பொதுவான சிபிலிடிக் முடிச்சு சொறி காணப்படுகிறது. தோன்றும் முடிச்சுகள் அதிகரித்து, ஈரமாகத் தொடங்கி, காயங்களை உருவாக்குகின்றன. உராய்வு இருந்தால், அத்தகைய கூறுகள் ஒன்றிணைந்து காலிஃபிளவர் போல வளரும். வலி இல்லை, ஆனால் அதிகப்படியான வளர்ச்சிகள் கணிசமான உடல் அசௌகரியத்தை ஏற்படுத்தும் - எடுத்துக்காட்டாக, நடைபயிற்சிக்கு இடையூறு விளைவிக்கும். பாக்டீரியாக்களின் குவிப்பு காரணமாக, ஒரு விரும்பத்தகாத வாசனை உள்ளது.
பெண்களில் சிபிலிடிக் சொறி
பெண்களில் சிபிலிடிக் சொறியின் ஒரு சிறப்பியல்பு அம்சம் கழுத்தின் பக்கவாட்டில் "நிறமாற்றம்" அல்லது லுகோடெர்மா பகுதிகள் தோன்றுவதாகும். இந்த அறிகுறி "சரிகை" அல்லது "வீனஸ் நெக்லஸ்" என்று அழைக்கப்படுகிறது, மேலும் இது நரம்பு மண்டலத்திற்கு சேதம் மற்றும் தோல் நிறமியில் அசாதாரணங்கள் இருப்பதைக் குறிக்கிறது. சில நோயாளிகளில், முதுகு, கீழ் முதுகு, கைகள் மற்றும் கால்களில் நிறமாற்றம் செய்யப்பட்ட பகுதிகள் காணப்படுகின்றன. புள்ளிகள் உரிக்கப்படுவதில்லை, வலிக்காது, வீக்கத்தின் அறிகுறிகள் எதுவும் இல்லை.
கர்ப்பத்தைத் திட்டமிடும் அல்லது கர்ப்பமாக இருக்கும் ஒவ்வொரு பெண்ணும் நிச்சயமாக சிபிலிஸுக்கு பரிசோதிக்கப்பட வேண்டும். வெளிறிய ட்ரெபோனேமா கருவுக்குள் ஊடுருவ முடியும், இது மிகவும் சாதகமற்ற விளைவுகளின் வளர்ச்சிக்கு வழிவகுக்கும். இதனால், சிபிலிஸ் நோயாளிகளில் 25% பேருக்கு பிரசவம் இறந்துவிடுகிறது, 30% வழக்குகளில், புதிதாகப் பிறந்த குழந்தை பிறந்த உடனேயே இறந்துவிடுகிறது. சில நேரங்களில் பாதிக்கப்பட்ட குழந்தைகள் நோயியலின் அறிகுறிகள் இல்லாமல் பிறக்கின்றன. இருப்பினும், தேவையான சிகிச்சை மேற்கொள்ளப்படாவிட்டால், சில வாரங்களுக்குள் அறிகுறிகள் தோன்றக்கூடும். சிகிச்சையளிக்கப்படாவிட்டால், குழந்தைகள் இறந்துவிடுவார்கள் அல்லது கடுமையாக எடை குறைவாகவும் வளர்ச்சியடையாமலும் இருப்பார்கள்.
நிலைகள்
ஸ்பைரோசீட் உடலில் நுழைந்த ஒரு மாதத்திற்குப் பிறகு சிபிலிடிக் சொறியின் முதல் நிலை தொடங்குகிறது. இந்த கட்டத்தில், சொறிகளின் முதல் சந்தேகத்திற்கிடமான அறிகுறிகளை ஏற்கனவே காணலாம்: இளஞ்சிவப்பு நிற சிறிய புள்ளிகள், சிறிது நேரத்திற்குப் பிறகு புண்களின் தோற்றத்தைப் பெறுகின்றன. இரண்டு வாரங்களுக்குப் பிறகு, புள்ளிகள் மறைந்து மீண்டும் தோன்றும். இந்த சொறி பல ஆண்டுகளில் அவ்வப்போது தோன்றி மறைந்து போகலாம்.
இரண்டாவது கட்டத்தில் இளஞ்சிவப்பு நிறத்தில் சமதளமான சிபிலிடிக் தடிப்புகள், நீல-பர்கண்டி கொப்புளங்கள் இருக்கும். இந்த நிலை 3-4 ஆண்டுகள் நீடிக்கும்.
மூன்றாவது கட்டத்தில் கட்டியான தோலடி முத்திரைகள் வடிவில் சிபிலிடிக் தடிப்புகள் ஏற்படுகின்றன. குவியங்கள் வளைய வடிவ கூறுகளை உருவாக்குகின்றன, உள்ளே புண்கள் உள்ளன. அடர்த்தியான பகுதிகள் 20 மிமீ வரை விட்டம் கொண்டவை மற்றும் பழுப்பு நிறத்தால் வகைப்படுத்தப்படுகின்றன. தனிமத்தின் மையத்திலும் ஒரு புண் உள்ளது.
இந்த நோயை முழுவதுமாகக் கருத்தில் கொண்டால், சிபிலிடிக் சொறி என்பது இரண்டாம் நிலை சிபிலிஸின் அறிகுறியாகும்.
படிவங்கள்
சிபிலிடிக் சொறி என்பது சிபிலிஸின் இரண்டாம் நிலை வடிவத்தின் ஒரு பொதுவான அறிகுறியாகும், இது பல்வேறு வகையான தடிப்புகளால் குறிக்கப்படுகிறது. மிகவும் பொதுவான தடிப்புகள் புள்ளிகள் (ரோசோலா என்றும் அழைக்கப்படுகின்றன) அல்லது சிறிய முடிச்சுகள் (பருக்கள்) ஆகும்.
பெரும்பாலும், நோயாளிகளுக்கு ரோசாசியா இருக்கும், அவை துண்டிக்கப்பட்ட எல்லைகளைக் கொண்ட சிறிய வட்ட-ஓவல் புள்ளிகள். நிறம் இளஞ்சிவப்பு நிறத்தில் இருந்து பிரகாசமான கருஞ்சிவப்பு நிறமாக மாறுபடும் (ஒரே உயிரினத்திற்குள் கூட). புள்ளியை அழுத்தினால், அது தற்காலிகமாக மறைந்துவிடும்.
புள்ளிகள் தனித்தனியாக அமைந்துள்ளன, ஒன்றோடொன்று இணைக்கப்படவில்லை. தோல் உரிதல் இல்லை, தோல் அடர்த்தி மற்றும் நிவாரணம் மாறாது. ரோசோலாவின் விட்டம் அளவு 2 முதல் 15 மிமீ வரை மாறுபடும். பிரதான உள்ளூர்மயமாக்கல்: முதுகு, மார்பு, வயிறு, சில நேரங்களில் - நெற்றி. நோயியலுக்கு சிகிச்சையளிக்கப்படாவிட்டால், புள்ளிகள் சுமார் மூன்று வாரங்களுக்குப் பிறகு மறைந்துவிடும்.
தொற்று ஏற்பட்ட ஆறு முதல் மூன்று ஆண்டுகளுக்குள் சிவப்பு-நீலத் திட்டுகளின் வடிவத்தில் மீண்டும் மீண்டும் ரோஸசியஸ் தடிப்புகள் தோன்றக்கூடும். பல நோயாளிகளில், வாய்வழி குழியில், டான்சில்ஸில் இதுபோன்ற சொறி காணப்படுகிறது, சில சமயங்களில் டான்சில்லிடிஸை ஒத்திருக்கலாம் - இருப்பினும், தொண்டை வலி அல்லது காய்ச்சல் இல்லை. கூறுகள் குரல் நாண்களைப் பாதித்தால், குரலில் ஒரு கரகரப்பு இருக்கலாம்.
மேல் தோல் அடுக்குகளில் ஏற்படும் அழற்சி எதிர்வினையின் விளைவாக பருக்கள் உருவாகின்றன. அவை தெளிவான வெளிப்புறங்களுடன் அடர்த்தியான தனிப்பட்ட டியூபர்கிள்களின் தோற்றத்தைக் கொண்டுள்ளன. அவற்றின் வடிவம் அரைக்கோளமாகவோ அல்லது கூம்பு வடிவமாகவோ இருக்கலாம்.
பருக்கள் ஒன்றுக்கொன்று வரையறுக்கப்பட்டுள்ளன, ஆனால் அவற்றின் இணைவு சாத்தியமாகும், எடுத்துக்காட்டாக, ஆடைகளின் கூறுகள் அல்லது தோல் மடிப்புகளுடன் நிலையான உராய்வின் பின்னணியில். இது நடந்தால், "இணைவின்" மையப் பகுதி மீண்டும் உறிஞ்சப்பட்டதாகத் தெரிகிறது, எனவே நோயியல் கூறுகள் பளபளப்பாகவும் மாறுபட்டதாகவும் இருக்கும். மேலே இருந்து, சொறி பளபளப்பான, இளஞ்சிவப்பு அல்லது சிவப்பு-நீல நிறத்தில் இருக்கும். தெளிவுக்குப் பிறகு, பருக்கள் செதில்களால் மூடப்பட்டிருக்கும், புண் ஏற்படலாம், விரிவான காண்டிலோமாக்களை உருவாக்குகின்றன. பருக்களின் மிகவும் பொதுவான உள்ளூர்மயமாக்கல்: முதுகு, நெற்றி, பெரியோரல் பகுதி, ஆக்ஸிபுட். அவை கையின் வெளிப்புறத்தில் ஒருபோதும் காணப்படுவதில்லை.
பாப்புலர் சிபிலிடிக் சொறி, இதையொட்டி, அத்தகைய வகைகளாகப் பிரிக்கப்பட்டுள்ளது:
- நோயின் இரண்டாம் நிலை வடிவத்தின் தொடக்கத்திலும், மீண்டும் வரும்போதும் லெண்டிகுலர் சொறி தோன்றக்கூடும். சொறியின் கூறுகள் ஐந்து மில்லிமீட்டர் வரை விட்டம் கொண்ட முடிச்சுகளின் வடிவத்தைக் கொண்டுள்ளன. மேற்பரப்பு தட்டையானது, மென்மையானது, படிப்படியாக தோல் உரிதல் தோன்றும். நோயின் ஆரம்ப கட்டத்தில், இந்த தடிப்புகள் பெரும்பாலும் நெற்றியில் ஏற்படும்.
- மிலியரி சொறி, மயிர்க்கால்களின் வாயில் காணப்படும், மேலும் இரண்டு மில்லிமீட்டர் வரை அளவுள்ள முடிச்சுகளின் தோற்றத்தைக் கொண்டிருக்கும். கூறுகள் வட்டமானவை, சுருக்கப்பட்டவை, நிறம் வெளிர் இளஞ்சிவப்பு நிறத்தில் இருக்கும். முடி வளர்ச்சி இருக்கும் எந்த இடத்திலும் இது ஏற்படலாம்.
- சிபிலிஸ் மீண்டும் வரும்போது நாணய வடிவ பருக்கள் ஏற்படுகின்றன. இது சுமார் 25 மில்லிமீட்டர் விட்டம் கொண்ட அரைக்கோள வடிவ ஊடுருவலாகும், சிவப்பு-நீலம் அல்லது பழுப்பு நிறத்தில் இருக்கும். பருக்கள் பொதுவாக மிகக் குறைவாகவே இருக்கும், மற்ற நோயியல் கூறுகளுடன் இணைந்து குழுக்களாக இருக்கலாம்.
கைகள் மற்றும் கால்களின் உள்ளங்கைகளில் சிபிலிடிக் சொறி, தெளிவாக வரையறுக்கப்பட்ட வெளிப்புறங்களுடன் பழுப்பு, மஞ்சள் நிற புள்ளிகள் போல் தெரிகிறது. சில நேரங்களில் இந்த தடிப்புகள் சோளங்களை ஒத்திருக்கும்.
சிக்கல்கள் மற்றும் விளைவுகள்
உடலின் பல்வேறு பகுதிகளிலும் சளி திசுக்களிலும் பல சிபிலிடிக் தடிப்புகள் தோன்றத் தொடங்கும் நோயின் காலம் இரண்டாம் நிலை சிபிலிஸ் என்று அழைக்கப்படுகிறது. இந்த நிலை மிகவும் ஆபத்தானது மற்றும் நோய் நிறுத்தப்படாவிட்டால், அது மிகவும் எதிர்மறையான மற்றும் மீளமுடியாத விளைவுகளை உருவாக்கும்.
சொறி தோன்றிய தருணத்திலிருந்து, உடலில் உள்ள அனைத்து அமைப்புகள் மற்றும் உறுப்புகளின் படிப்படியான பாதிப்பு தொடங்குகிறது.
சிகிச்சை இல்லாத நிலையில், இரண்டாம் நிலை சிபிலிஸ் சுமார் 2-5 ஆண்டுகள் நீடிக்கும், மேலும் நோயியல் செயல்முறை மூளைக்கு பரவி, நரம்பு மண்டலத்தை பாதிக்கும். இதனால், நியூரோசிபிலிஸ், கண் சிபிலிஸ் பெரும்பாலும் உருவாகிறது. நியூரோசிபிலிஸின் அறிகுறிகள் பொதுவாக பின்வருமாறு:
- தலையில் கடுமையான வலி;
- தசை ஒருங்கிணைப்பு சிக்கல்கள்;
- கைகால்களை நகர்த்தும் திறன் இழப்பு (பக்கவாதம், பரேஸ்டீசியாஸ்);
- மனநல கோளாறுகள்.
கண்கள் பாதிக்கப்படும்போது, ஒருவர் தனது பார்வையை முற்றிலுமாக இழக்க நேரிடும்.
இதையொட்டி, தாமதமான நியூரோசிபிலிஸ் மற்றும் உள்ளுறுப்பு சிபிலிஸ் சிக்கலானதாக மாறும்:
- எலும்பு தசை சேதத்துடன்;
- அறிவுத்திறன் குறைதல், நினைவாற்றல் குறைபாடு, முதுமை மறதி;
- மூளைக்காய்ச்சல்;
- சவ்வு குளோமெருலோனெப்ரிடிஸுடன்;
- தோற்றத்தில் ஒரு அசிங்கமான மாற்றம்;
- கடுமையான இருதய சேதம்.
சிபிலிஸால் பாதிக்கப்பட்டவர்கள் மீண்டும் தொற்று ஏற்படுவதற்கான சாத்தியக்கூறுகளிலிருந்து பாதுகாக்கப்படுவதில்லை - குறிப்பிட்ட நோய் எதிர்ப்பு சக்தி உருவாக்கப்படவில்லை. எனவே, ஒரு பாலியல் துணையைத் தேர்ந்தெடுக்கும்போது கவனமாக இருக்க வேண்டும். வலிமிகுந்த கூறுகள் ஒரு மறைக்கப்பட்ட உள்ளூர்மயமாக்கலைக் கொண்டிருக்கலாம் என்பதால் - எடுத்துக்காட்டாக, யோனி, மலக்குடல், வாய், ஆய்வக சோதனைகளின் முடிவுகள் இல்லாமல் தொற்று இல்லாதது குறித்து 100% உறுதியாக இருக்க முடியாது.
கண்டறியும் சிபிலிடிக் சொறி
நோயறிதல் மற்றும் மேலும் வேறுபட்ட நோயறிதலைச் செய்ய, ஆய்வக சோதனைகள் அடிப்படையாக கருதப்படுகின்றன. ஆனால் முதலில் மருத்துவர் மற்ற நோயறிதல் நடவடிக்கைகளைச் செய்வார், எடுத்துக்காட்டாக:
- நோயாளியைப் பற்றிய அனமனெஸ்டிக் தரவுகளைச் சேகரிப்பது, நோயின் வரலாற்றைப் படிப்பது நோய்க்கான மிகவும் சாத்தியமான காரணத்தைக் கண்டறிய உதவுகிறது;
- முழுமையான உடல் பரிசோதனை என்பது தோல் மற்றும் சளி சவ்வுகளின் பொதுவான மதிப்பீட்டை உள்ளடக்கியது.
நோயாளியை நேர்காணல் செய்ய வேண்டும். சிபிலிடிக் சொறியின் முதல் அறிகுறிகள் எப்போது, எந்த சூழ்நிலையில் தோன்றின, மேலும் வேறு சந்தேகத்திற்கிடமான அறிகுறிகள் இருந்ததா என்பதை மருத்துவர் தெரிந்து கொள்ள வேண்டும்.
சிபிலிடிக் சொறியை எவ்வாறு அங்கீகரிப்பது? வெளிப்புறமாக, நோயை தீர்மானிக்க முடியும், ஆனால் எப்போதும் இல்லை. பெரும்பாலான நோயாளிகளில், இரத்த பரிசோதனையை எடுத்த பிறகு சிபிலிஸ் நோயறிதல் நிறுவப்படுகிறது. சில நோயாளிகள் புண் வடிவங்களிலிருந்து எடுக்கப்பட்ட சுரப்புகளுடன் பரிசோதிக்கப்படுகிறார்கள்.
சிபிலிடிக் தொற்று இருப்பதை உறுதிப்படுத்தும் அல்லது மறுக்கக்கூடிய சோதனைகள் பின்வருமாறு:
- ட்ரெபோனேமா உறையை உருவாக்கும் லிப்பிட் பொருட்களுக்கு எதிர்வினையாக உடலால் உற்பத்தி செய்யப்படும் ஆன்டிபாடிகளைக் கண்டறிவதை அடிப்படையாகக் கொண்டது ட்ரெபோனேமல் அல்லாத சோதனைகள். சான்க்ரே உருவான ஒன்றரை வாரங்களுக்குப் பிறகு ஆன்டிபாடிகள் பெரும்பாலும் இரத்தத்தில் தோன்றும். இது ஒரு ஸ்கிரீனிங் சோதனை, இது நேரத்தை எடுத்துக்கொள்ளும் அல்லது வளங்களை அதிகம் எடுத்துக்கொள்ளும் சோதனை அல்ல, ஆனால் இது உறுதிப்படுத்தும் சோதனை அல்ல: இது மேலும் நோயறிதலுக்கான தேவையை மட்டுமே குறிக்கிறது. சிகிச்சை நடவடிக்கைகளின் வெற்றியை உறுதிப்படுத்தவும் இதைப் பயன்படுத்தலாம்.
- ட்ரெபோனமல் சோதனைகள் மேற்கூறியவற்றைப் போலவே இருக்கின்றன, ஆனால் இந்த விஷயத்தில் ஆன்டிஜென் ஒரு ட்ரெபோனேமா ஆகும். இந்த முறை மிகவும் விலை உயர்ந்தது, சிறிது நேரம் எடுக்கும் மற்றும் நோயறிதலை உறுதிப்படுத்தப் பயன்படுத்தலாம்.
- ELISA என்பது ஆன்டிஜென்-ஆன்டிபாடி சிக்கலான உருவாக்கத்தை அடிப்படையாகக் கொண்ட ஒரு நொதி-இணைக்கப்பட்ட நோயெதிர்ப்பு உறிஞ்சும் மதிப்பீடு ஆகும். சீரத்தில் ஆன்டிபாடிகள் இருக்கும்போது, ஒரு சிக்கலானது உருவாகிறது. பகுப்பாய்விற்கு, ஆன்டிபாடி எண்ணிக்கையை தீர்மானிக்க குறிப்பிட்ட லேபிளிங் பயன்படுத்தப்படுகிறது.
- இரத்தத்தில் ஆன்டிபாடிகள் இருந்தால், ஒரு நுண்ணுயிரி சுரக்கும் திறனை அடிப்படையாகக் கொண்ட ஒரு நுட்பமே இம்யூனோஃப்ளோரசன்ஸ் ஆகும்.
- நோய் கண்டறிதலுக்கு இம்யூனோபிளாட்டிங் என்பது மிகவும் துல்லியமான நவீன முறையாகும். இந்த நோயறிதலுக்கு நன்றி, ஆன்டிபாடிகளின் இருப்பு மற்றும் வகை இரண்டும் தீர்மானிக்கப்படுகின்றன, இது நோயின் நிலையை தெளிவுபடுத்த உதவுகிறது. அறிகுறியற்ற சிபிலிஸுக்கு இம்யூனோபிளாட்டிங் குறிப்பாக பரிந்துரைக்கப்படுகிறது.
- செரோலாஜிக் எதிர்வினை முறை மிகவும் பொதுவான சோதனைகளில் ஒன்றாகும். இது தடுப்பு நோக்கங்களுக்காக, சிபிலிடிக் சொறி எந்த நிலையிலும் நோயறிதலுக்காக, மீட்சியை உறுதிப்படுத்த, சிகிச்சை கண்காணிப்பு போன்றவற்றுக்குப் பயன்படுத்தப்படுகிறது. இந்த சோதனை நோய்க்கிருமியின் ஆன்டிஜெனிக் கட்டமைப்பை அடிப்படையாகக் கொண்டது. இந்த சோதனை நோய்க்கிருமியின் ஆன்டிஜெனிக் கட்டமைப்பை அடிப்படையாகக் கொண்டது.
- நிரப்பு பிணைப்புடன் கூடிய வாஸ்ஸர்மேன் எதிர்வினை என்பது நூறு ஆண்டுகளுக்கும் மேலான ஒரு நிலையான செரோலாஜிக் சோதனையாகும். முடிவுகள் சிபிலிடிக் சொறியின் நிலையைப் பொறுத்தது: சிபிலிடிக் சொறியின் கட்டத்தில், முடிவுகள் மிகவும் நம்பத்தகுந்தவை. ஆரம்ப மற்றும் மூன்றாம் நிலை நிலைகள் பெரும்பாலும் கேள்விக்குரிய முடிவுகளைத் தருகின்றன.
- நோயெதிர்ப்பு ஒட்டுதல் சோதனை - நோய்க்கிருமிக்கும் மனித சீரம்க்கும் இடையிலான தொடர்புகளை அடிப்படையாகக் கொண்டது. நோயாளிக்கு சிபிலிஸ் இருந்தால், ட்ரெபோனீமா ஏற்பி அமைப்பு எரித்ரோசைட் மேற்பரப்பில் உறிஞ்சப்படுகிறது. ஒரு பொதுவான, எளிதில் அடையாளம் காணக்கூடிய இடைநீக்கம் உருவாகிறது. முறை சிக்கலானது மற்றும் எப்போதும் உண்மை இல்லை.
- ஹேமக்ளூட்டினேஷன் வினை - ஆன்டிபாடிகள் உருவாக்கப்பட்டிருந்தால் மட்டுமே சாத்தியமாகும். இந்த சோதனை மிகவும் துல்லியமானது மற்றும் உணர்திறன் கொண்டது, எனவே இது பரவலாகப் பயன்படுத்தப்படுகிறது.
- PCR என்பது ஒரு நுண்ணுயிரிகளின் நியூக்ளிக் அமிலத் துகள்களைக் கண்டறிவதை அடிப்படையாகக் கொண்ட ஒரு பாலிமரேஸ் சங்கிலி எதிர்வினை நுட்பமாகும். இது மூலக்கூறு மரபணு ஆராய்ச்சியின் வகைகளில் ஒன்றாகும்.
நோயை ஆய்வகத் தீர்மானிப்பது மிகவும் சிக்கலானது. சிகிச்சையளிக்கும் மருத்துவர் மட்டுமே முடிவுகளை விளக்குகிறார்.
உட்புற உறுப்புகள் மற்றும் மத்திய நரம்பு மண்டலத்தின் நிலையை மதிப்பிடுவதற்கும், சிக்கல்களைத் தீர்மானிப்பதற்கும் கருவி நோயறிதல் பரிந்துரைக்கப்படுகிறது.
கொள்கையளவில், சிபிலிடிக் சொறியை மற்ற தோல் நோய்களிலிருந்து வேறுபடுத்துவது கடினம் அல்ல: தடிப்புகள் சில அசௌகரியங்களை ஏற்படுத்தாது, ஏனெனில் எரியும், அரிப்பு, உரித்தல் மற்றும் அழற்சி அறிகுறிகள் எதுவும் இல்லை. சொறியின் முக்கிய கூறுகள் வட்டமான தன்மை, சீரான வெளிப்புறங்களால் வகைப்படுத்தப்படுகின்றன, மேலும் அவற்றின் அமைப்பு பாலிமார்பிஸத்திற்கு ஆளாகிறது. நீங்கள் அந்த இடத்தில் அழுத்தினால், அது இலகுவாக மாறும், ஆனால் மீண்டும் சிவப்பு-இளஞ்சிவப்பு நிறமாக மாறும். ஒரு நாளுக்குள், சுமார் ஒரு டஜன் புதிய கூறுகள் உருவாகலாம். அவை தோல் மேற்பரப்பிற்கு மேலே நீண்டு செல்லாது, கட்டமைப்பு வேறுபாடுகள் எதுவும் இல்லை, ஆனால் ஒன்றிணைவதில்லை.
வேறுபட்ட நோயறிதல்
ஆரம்ப நோயறிதலில் சந்தேகங்கள் இருந்தால் வேறுபட்ட நோயறிதல் மேற்கொள்ளப்படுகிறது. இந்த நோய் இதுபோன்ற ஒத்த நோய்க்குறியீடுகளிலிருந்து வேறுபடுகிறது:
- தோல் அழற்சியின் நச்சு வடிவம் (சொறி ஒன்றிணைகிறது, அரிப்பு உள்ளது);
- இளஞ்சிவப்பு லிச்சென் (முதன்மை, தாய்வழி தகடுக்குப் பிறகு தோன்றும் சமச்சீர் புள்ளிகள்);
- ஒவ்வாமை எதிர்வினை (பாரம்பரிய ஒவ்வாமை சொறி, அரிப்பு மற்றும் உரித்தல்);
- தெள்ளு கடி, பேன் கடி, முதலியன;
- ரூபெல்லா (முகம் மற்றும் கழுத்து உட்பட முழு உடலையும் உள்ளடக்கிய சொறி, மூன்று நாட்களுக்குப் பிறகு மறைந்துவிடும்);
- தட்டம்மை (புள்ளிகள் ஒன்றிணைகின்றன, விட்டம் சமமற்றவை, சுவாசம் மற்றும் போதை அறிகுறிகளுடன் சேர்ந்து);
- டைபஸ் (சிறப்பியல்பு அறிகுறி - சொறியை அயோடின் கரைசலுடன் தடவும்போது, u200bu200bஅதன் கருமை காணப்படுகிறது).
சிகிச்சை சிபிலிடிக் சொறி
சிபிலிடிக் சொறி சிகிச்சையானது அடிப்படை நோயியலின் பொதுவான சிகிச்சையை உள்ளடக்கியது - சிபிலிஸ். இந்த நோய் கிட்டத்தட்ட அனைத்து நிலைகளிலும் குணப்படுத்தக்கூடியது - இருப்பினும், கடுமையான சந்தர்ப்பங்களில், நோயின் எதிர்மறையான விளைவுகள் இன்னும் இருக்கலாம். மருந்துகளின் தேர்வு எப்போதும் தனிப்பட்டது மற்றும் நோயியலின் நிலை மற்றும் தீவிரம், சிக்கல்களின் இருப்பு ஆகியவற்றைப் பொறுத்தது. முக்கிய மருந்துகள் நுண்ணுயிர் எதிர்ப்பிகள்:
- மேக்ரோலைடுகள் (எரித்ரோமைசின், மிடேகாமைசின்);
- டெட்ராசைக்ளின்கள் (டெட்ராசைக்ளின்);
- ஸ்ட்ரெப்டோமைசின், சிப்ரோஃப்ளோக்சசின்;
- ஃப்ளோரோக்வினொலோன்கள் (ஆஃப்லோக்சசின்);
- அசித்ரோமைசின்.
சிக்கலான சந்தர்ப்பங்களில், சிகிச்சை பல ஆண்டுகளுக்குத் தொடரலாம், மீண்டும் மீண்டும் ஆண்டிபயாடிக் சிகிச்சை மற்றும் குணப்படுத்துதலின் இயக்கவியலை அவ்வப்போது கண்காணித்தல். நரம்பு மண்டலம் பாதிக்கப்படும்போது, நுண்ணுயிர் எதிர்ப்பிகள் மட்டும் போதாது: பிஸ்மத் அல்லது ஆர்சனிக் கொண்ட மருந்துகள் பரிந்துரைக்கப்படுகின்றன, அதாவது மியார்செனால், பயோகுயினோல், நோவர்செனால்.
கர்ப்பிணி நோயாளிக்கு சிபிலிடிக் சொறி கண்டறியப்பட்டால், அவருக்கு இரண்டு சிகிச்சை படிப்புகள் வழங்கப்படுகின்றன - உள்நோயாளி மற்றும் வெளிநோயாளி. பொதுவாக, இத்தகைய சிகிச்சை 5-6 மாதங்கள் எடுக்கும் மற்றும் பென்சிலின் நுண்ணுயிர் எதிர்ப்பிகளின் தசைக்குள் நிர்வாகம் அடங்கும் - குறிப்பாக, ஆக்ஸாசிலின், பிசிலின், ஆம்பிசிலின், டாக்ஸாசிலின். இந்த சிகிச்சையில் ஆண்டிஹிஸ்டமின்களின் நிர்வாகமும் அடங்கும்.
ஆண்டிபயாடிக் சிகிச்சைக்கு கூடுதலாக, நோயாளிகளுக்கு மல்டிவைட்டமின் வளாகங்கள், பயோஸ்டிமுலண்டுகள், இம்யூனோமோடூலேட்டிங் மருந்துகள், புற ஊதா கதிர்வீச்சு நடைமுறைகள் பரிந்துரைக்கப்படுகின்றன.
இரத்தம் மற்றும் நிணநீர் ஓட்டத்தைத் தூண்டுவதற்கு பைரோஜெனல், ப்ரோடிஜியோசன் பயன்படுத்தப்படுகின்றன. சிபிலிடிக் சொறி புண்களால் சிக்கலாக இருந்தால், பென்சில்பெனிசிலின் கரைசலுடன் டைமெக்சிட், அசிடமின் களிம்பு சிகிச்சை செய்யப்படுகிறது. சளி சவ்வுகளுக்கு சிகிச்சையளிக்க ஃபுராசிலின், கிராமிசிடின், போரிக் அமிலம் பயன்படுத்தப்படுகின்றன. ஆண்கள் ஆண்குறியை சுலேமா போன்ற மருந்துகளால் சிகிச்சையளிக்கிறார்கள், மேலும் சிறுநீர்க்குழாய் புரோட்டர்கோல், கிபிடன் தயாரிப்புகளால் உயவூட்டப்படுகிறது. பெண்கள் பொட்டாசியம் பெர்மாங்கனேட்டின் கரைசல்களால் தெளிக்கிறார்கள், வெளிப்புற பிறப்புறுப்புகள் சுலேமாவுடன் சிகிச்சையளிக்கப்படுகின்றன.
சிபிலிடிக் சொறிக்கான மருந்துகள் மற்றும் சிகிச்சை முறைகள்
வெளிநோயாளர் சிகிச்சை பெரும்பாலும் இந்த சிகிச்சை முறைகளைப் பயன்படுத்துவதோடு சேர்ந்துள்ளது:
- வாரத்திற்கு ஒரு முறை ரெடார்பீன் அல்லது எக்ஸ்டென்சிலின் 2.4 மில்லியன் ஐயு / மீ. சிகிச்சையின் காலம் 4 வாரங்கள் (நான்கு ஊசிகள்). அல்லது பிசிலின்-1 2.4 மில்லியன் ஐயு / மீ. ஐந்து நாட்களுக்கு ஒரு முறை. பாடநெறிக்கு 5 ஊசிகள் தேவைப்படும்.
- பிசிலின்-3 2.4 மில்லியன் யூனிட்கள் அல்லது பிசிலின்-5 1.5 மில்லியன் யூனிட்கள் தசைக்குள் செலுத்தப்படும், வாரத்திற்கு இரண்டு முறை. ஊசிகளின் எண்ணிக்கை 10-12 ஆகும்.
- பென்சிலின் நோவோகைன் உப்பு ஒரு நாளைக்கு இரண்டு முறை 600 ஆயிரம் U/m, அல்லது பென்சிலின் புரோகைன் v/m ஒரு நாளைக்கு ஒரு முறை 1.2 மில்லியன் U, 20-28 நாட்களுக்கு, இது தொற்று நோயின் கால அளவைப் பொறுத்தது.
உள்நோயாளி சிகிச்சையானது பின்வரும் ஆண்டிபயாடிக் சிகிச்சை முறைகளால் குறிப்பிடப்படலாம்:
- பென்சில்பெனிசிலின் சோடியம் உப்பு 1 மில்லி யூ/மீ ஒரு நாளைக்கு 4 முறை 6 மணி நேர இடைவெளியில், 20-28 நாட்களுக்கு.
- பென்சில்பெனிசிலின் சோடியம் உப்பு 1 மில்லியன் யூனிட்கள் ஒரு நாளைக்கு 4 முறை இன்ட்ராமுஸ்குலராக 7-10 நாட்களுக்கு வெளிநோயாளர் சிகிச்சையை மேலும் நியமிப்பதன் மூலம் ரெடார்பென் அல்லது எக்ஸ்டென்சிலின் 2.4 மில்லியன் யூனிட்கள் (வாராந்திர இடைவெளியுடன் இரண்டு ஊசிகள்).
முதல் ஆண்டிபயாடிக் ஊசிக்கு அரை மணி நேரத்திற்கு முன்பு, நோயாளிக்கு ஒரு ஆண்டிஹிஸ்டமைன் கொடுக்கப்படுகிறது - எடுத்துக்காட்டாக, டயசோலின், டைமெட்ரோல், சுப்ராஸ்டின் போன்றவை.
அனைத்து நுண்ணுயிர் எதிர்ப்பிகளுடனும் ஒரே நேரத்தில் சிகிச்சை மேற்கொள்ளப்படுவதில்லை: நோயாளிக்கு மிகவும் பொருத்தமான மருந்துகளை மருத்துவர் தனித்தனியாகத் தேர்ந்தெடுக்கிறார், அவற்றின் சகிப்புத்தன்மை மற்றும் செயல்திறனைக் கணக்கில் எடுத்துக்கொள்கிறார். மூச்சுக்குழாய் ஆஸ்துமா, வைக்கோல் காய்ச்சல் போன்ற ஒவ்வாமை செயல்முறைகளைக் கொண்ட சிபிலிஸ் நோயாளிகள். சிகிச்சைக்கு ஒரு சிறப்பு அணுகுமுறை தேவை.
உயர் இரத்த அழுத்தம், செரிமான அல்லது நாளமில்லா அமைப்பு நோய்கள், ஹீமாடோபாய்டிக் உறுப்புகள், அதே போல் காசநோய் மற்றும் மாரடைப்பு போன்றவற்றால் பாதிக்கப்பட்டவர்களுக்கு பிசிலின் வழங்கப்படுவதில்லை. பலவீனமான நோயாளிகள், 55 வயதுக்கு மேற்பட்ட முதியவர்கள் மற்றும் குழந்தைகளுக்கு 1.2 மில்லியன் யூனிட்டுகளுக்கு மேல் ஒரு டோஸ் கூட வழங்கப்படுவதில்லை.
மூன்றாம் தலைமுறை செபலோஸ்போரின், செஃப்ட்ரியாக்சோன், பெரும்பாலும் சிபிலிடிக் சொறி சிகிச்சைக்கான காத்திருப்பு மருந்தாகும். அதன் செயல்பாட்டு வழிமுறை பென்சிலினைப் போன்றது: இது நோய்க்கிருமி நுண்ணுயிரிகளின் செல் சுவரின் தொகுப்பை சீர்குலைக்கிறது.
சிபிலிஸ் சிகிச்சையில், ஊசி மூலம் செலுத்தக்கூடிய மருந்துகள் பொதுவாகப் பயன்படுத்தப்படுகின்றன. மாத்திரைகள் (ஆன்டிபயாடிக் மருந்துகள்) அரிதாகவே பரிந்துரைக்கப்படுகின்றன, முதன்மையாக அவற்றின் செயல்திறன் குறைவாக இருப்பதால். [ 6 ]
தடுப்பு
சிபிலிடிக் சொறி தடுப்பு பொதுவாக சிபிலிஸ் அல்லது பிற பால்வினை நோய்களைப் போலவே இருக்கும். இது குணமடைந்த பிறகு நோயாளிகளின் சுகாதார நிலையை கண்காணிப்பது, நோயின் அனைத்து கண்டறியப்பட்ட நிகழ்வுகளையும் பதிவு செய்வதை உள்ளடக்கியது. சிபிலிஸ் சிகிச்சையின் போக்கிற்குப் பிறகு, நோயாளிகள் ஒரு பாலிகிளினிக் நிறுவனத்தில் மருந்தகப் பதிவில் வைக்கப்படுகிறார்கள்: நோயின் ஒவ்வொரு கட்டமும் ஒரு வெவ்வேறு கணக்கியல் காலத்தைக் குறிக்கிறது, இது மருத்துவ விதிகளில் தெளிவாக வரையறுக்கப்பட்டு பெயரிடப்பட்டுள்ளது. தொற்று முகவர் மேலும் பரவுவதைத் தடுக்க, நோயாளியின் அனைத்து பாலியல் உறவுகளும் கணக்கில் எடுத்துக்கொள்ளப்படுகின்றன. நோய்வாய்ப்பட்ட நபருடன் நெருங்கிய தொடர்பில் இருந்தவர்களுக்கு தடுப்பு சிகிச்சையை மேற்கொள்வது கட்டாயமாகும். சிகிச்சைப் போக்கின் போது, அனைத்து நோயாளிகளும் பாலியல் ரீதியாக சுறுசுறுப்பாக இருக்கவும் இரத்த தானம் செய்யவும் தடைசெய்யப்பட்டுள்ளனர்.
ஒரு சிபிலிடிக் வழக்கு கண்டறியப்பட்டால், சொறி அல்லது சிபிலிஸின் பிற அறிகுறிகளைப் பொருட்படுத்தாமல், நோயாளி மற்றும் அவரது பாலியல் துணை இருவருக்கும் சிகிச்சையை மருத்துவர் பரிந்துரைக்கிறார். இதற்குக் காரணம், நோய்க்கிருமி முகவர் கூட்டாளியின் உடலில் உள்ளது, இது தொற்று மீண்டும் ஏற்பட வழிவகுக்கும் - தொற்று மறைந்திருந்தாலும் கூட.
தனிப்பட்ட தடுப்பு முறைகள் அனைத்து பாலியல் உடலுறவின் போதும் கருத்தடைக்கான தடை முறைகளைப் பயன்படுத்துவதை உள்ளடக்கியது. ஒரு நிலையான துணையுடன் நிலையான பாலியல் வாழ்க்கை ஊக்குவிக்கப்படுகிறது.
எந்தவொரு கூட்டாளியிடமும் சந்தேகத்திற்கிடமான அறிகுறிகள் தோன்றினால், நோயின் வெளிப்படையான அறிகுறிகள் தோன்றும் வரை காத்திருக்காமல், உடனடியாக நோயறிதலுக்காக மருத்துவரை அணுக வேண்டும் - குறிப்பாக, சிபிலிடிக் சொறி. ஆரம்பகால நோயறிதல் மற்றும் சிகிச்சையானது வெற்றிகரமான மற்றும் விரைவான குணப்படுத்துதலுக்கு முக்கியமாகும், பாதகமான உடல்நல விளைவுகள் இல்லாமல்.
முன்அறிவிப்பு
நோயின் முன்கணிப்பு நேரடியாக சிகிச்சை தொடங்கப்பட்ட கட்டத்தைப் பொறுத்தது. நோயாளி எப்போது மருத்துவ உதவியை நாடினார், மருத்துவரின் அறிவுறுத்தல்களை அவர் எவ்வளவு தெளிவாகப் பின்பற்றினார் என்பது ஒரு முக்கிய பங்கு வகிக்கிறது. சிபிலிடிக் சொறி தோன்றிய உடனேயே கண்டறியப்பட்டால், தொற்று இன்னும் உடலை கணிசமாக சேதப்படுத்த நேரம் இல்லாதபோது மற்றும் மீளமுடியாத சேதத்தை ஏற்படுத்தாதபோது - குறிப்பாக, மத்திய நரம்பு மண்டலம் தொடர்பாக - சிகிச்சையிலிருந்து சாதகமான விளைவை எதிர்பார்க்கலாம்.
கிட்டத்தட்ட அனைத்து நோயாளிகளுக்கும் நவீன பாக்டீரியா எதிர்ப்பு மருந்துகள் மற்றும் நுட்பங்களைப் பயன்படுத்தி சிக்கலான சிகிச்சை முழுமையான மீட்புடன் முடிவடைகிறது, நோய் குணப்படுத்துவதை ஆய்வக உறுதிப்படுத்தல் மற்றும் தாமதமாக மீண்டும் வருவதைத் தடுப்பதுடன்.
கர்ப்ப காலத்தில் ஒரு பெண்ணுக்கு சிபிலிடிக் சொறி கண்டறியப்பட்டால், கர்ப்பகால வயது மற்றும் பிறக்காத குழந்தையின் கருப்பையக நிலையைப் பொறுத்து முன்கணிப்பு சிக்கலானதாக இருக்கலாம். முதல் மூன்று மாதங்களில் நோயியல் கண்டறியப்பட்டு, சிகிச்சை அவசரமாகவும் திறமையாகவும் இருந்தால், நோயாளி ஆரோக்கியமான குழந்தையைப் பெற்றெடுக்கவும் பெற்றெடுக்கவும் ஒவ்வொரு வாய்ப்பும் உள்ளது. குழந்தைக்கு நோயின் பிறவி வடிவம் இருப்பது கண்டறியப்பட்டால், கடுமையான மருத்துவ மேற்பார்வையின் கீழ் போதுமான ஆன்டிசிபிலிடிக் சிகிச்சை பரிந்துரைக்கப்பட்டால் மட்டுமே நேர்மறையான முன்கணிப்பைக் கூற முடியும்.
சிபிலிஸின் பிந்தைய கட்டங்களுக்கு சிகிச்சையளிப்பது மிகவும் கடினம், ஏனெனில் பாதிக்கப்பட்ட உறுப்புகளின் நிலை மற்றும் செயல்பாட்டை மீட்டெடுக்கும் சாத்தியக்கூறு இல்லாமல், நோய் செயல்முறையை இடைநிறுத்துவது மட்டுமே பெரும்பாலும் சாத்தியமாகும்.
இந்த சூழ்நிலையில் முன்கணிப்பு எந்த படிப்படியான நோயியலுடனும் ஒப்பிடத்தக்கது: நோயின் ஆரம்பகால நோயறிதல் விரைவான, எளிதான சிகிச்சையைக் குறிக்கிறது. புறக்கணிக்கப்பட்ட வழக்குகளை குணப்படுத்துவது கடினம், சாதகமற்ற விளைவுகள் உருவாகும் வாய்ப்பு அதிகம். இரண்டாம் நிலை சிபிலிஸ் என்பது சிபிலிடிக் சொறி ஏற்படும் கட்டமாகும் - இந்த கட்டத்தில், பெரும்பாலான நோயாளிகள் நோயை முற்றிலுமாக அகற்ற முடிகிறது.

