அனாபிளாஸ்டிக் மெனிங்கியோமா
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 07.06.2024

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
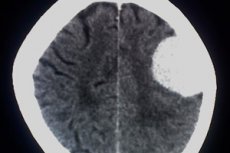
அராக்னாய்டு எண்டோடெலியோமா அல்லது அனாபிளாஸ்டிக் மெனிங்கியோமா என்பது அராக்னாய்டு எண்டோடெலியல் திசுக்களிலிருந்து உருவாகும் கட்டி நோயியல் ஆகும். கட்டி ஒப்பீட்டளவில் வீரியம் மிக்க வகையைச் சேர்ந்தது, மேலும் WHO வகைப்பாட்டின் படி, இது மூன்றாவது அளவிலான வீரியம் மிக்கதாக ஒதுக்கப்படுகிறது.
அனாபிளாஸ்டிக் மெனிங்கியோமா விரைவான வளர்ச்சி மற்றும் சுற்றியுள்ள ஆரோக்கியமான கட்டமைப்புகளில் தீவிர ஊடுருவல் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. கட்டி ஆக்கிரமிப்பு-நடப்பு என்று கருதப்படுகிறது, அது அதிகரிக்கலாம், சில மாதங்களுக்குப் பிறகு, பெரிய தொகுதிகளை எட்டலாம். வீரியம் மிக்க செயல்முறை நன்கு வரையறுக்கப்பட்ட கட்டமைப்பு செல்லுலார் அட்டிபியாவைக் கொண்டுள்ளது. [1]
நோயியல்
அனாபிளாஸ்டிக் மெனிங்கியோமா அராக்னாய்டு மெடுல்லாவின் உயிரணுக்களிலிருந்து உருவாகிறது. இது மத்திய நரம்பு மண்டலத்தின் மிகவும் பொதுவான முதன்மைக் கட்டியாகும். இது பெரும்பாலும் கிரானியல் பெட்டகத்தின் (குவிவது மெனிங்கியோமா), உயர்ந்த தனுசு சைனஸ் (பராசாகிட்டல் மெனிங்கியோமா) மற்றும் பிரதான எலும்பின் சிறகுகள் ஆகியவற்றின் பகுதியில் அமைந்துள்ளது.
கிரானியல் தளத்தின் பிற பகுதிகளில் கட்டியைக் கண்டுபிடிப்பது அவ்வளவு பொதுவானதல்ல:
- முன்புற அல்லது பின்புற கிரானியல் ஃபோஸாவில்;
- துருக்கிய சேணத்தின் காசநோய்;
- சிறுமூளை கூடாரத்தின்;
- பக்கவாட்டு வென்ட்ரிக்கிள்ஸ்;
- பார்வை நரம்பு உறை.
மெனிங்கியோமாக்களில் சுமார் 6% முதுகெலும்பு கால்வாயில் மொழிபெயர்க்கப்பட்டுள்ளன.
அனாபிளாஸ்டிக் மெனிங்கியோமா முக்கியமாக வயதான மற்றும் நடுத்தர வயது நோயாளிகளை பாதிக்கிறது. குழந்தைகளில், இந்த நோய் தனிமைப்படுத்தப்பட்ட நிகழ்வுகளில் மட்டுமே காணப்படுகிறது. ஆண்களை விட பெண்களுக்கு ஓரளவு அடிக்கடி இந்த நோய் உள்ளது, இது அடிக்கடி ஹார்மோன் மாற்றங்களால் ஏற்படுகிறது. [2]
காரணங்கள் அனாபிளாஸ்டிக் மெனிங்கியோமா
விஞ்ஞானிகள் அனாபிளாஸ்டிக் மெனிங்கியோமாவுக்கு ஒரு தெளிவான காரணத்தை கொடுக்க முடியாது. மறைமுகமாக, சில தூண்டுதல் காரணிகள் நோயின் தோற்றத்துடன் தொடர்புடையவை, எடுத்துக்காட்டாக:
- கதிர்வீச்சு வெளிப்பாடு (அணு, கதிர்வீச்சு வெளிப்பாடு).
- பரம்பரை முன்கணிப்பு.
- போதைப்பொருட்களின் எதிர்மறை விளைவுகள், சுவாச அமைப்பு, சளி சவ்வுகள், உணவுப் பொருட்கள் வழியாக உடலுக்குள் நுழையக்கூடிய ரசாயனங்கள்.
- அதிர்ச்சிகரமான தலையில் காயங்கள், கிரானியோசெரெப்ரல் காயங்கள் (முக்கியமாக தொலைதூர விளைவுகளின் வடிவத்தில்).
புகையிலை புகைத்தல், நாள்பட்ட தொற்று நோய்கள், மின் இணைப்புகளுக்கு அருகிலேயே வாழ்வது, இயற்கைக்கு மாறான உணவுகளின் ஆதிக்கத்துடன் முறையற்ற உணவு, அடிக்கடி மன அழுத்தம் மற்றும் எதிர்மறை மனோ-உணர்ச்சி மனநிலை.
பிரதிபலிப்புக்கான தலைப்புகளில் ஒன்று உணவு புற்றுநோய்கள். நாங்கள் வெண்ணெய்கள் மற்றும் ஹைட்ரஜனேற்றப்பட்ட எண்ணெய்கள், தொத்திறைச்சிகள் மற்றும் அரை முடிக்கப்பட்ட பொருட்கள், தின்பண்டங்கள் மற்றும் சில்லுகள், இனிப்பு கார்பனேற்றப்பட்ட பானங்கள் போன்றவற்றைப் பற்றி பேசுகிறோம். இந்த தயாரிப்புகள் அனைத்தும் சரிசெய்ய முடியாத தீங்கு விளைவிக்கின்றன, குறிப்பாக தாவர அடிப்படையிலான உணவுகளின் குறைந்த நுகர்வு பின்னணியில். இந்த தயாரிப்புகள் அனைத்தும் ஈடுசெய்ய முடியாத தீங்குகளை ஏற்படுத்துகின்றன, குறிப்பாக தாவர உணவுகளை குறைந்த நுகர்வு சூழலில்.
அயனியாக்கும் கதிர்வீச்சு, ஈரப்பதம் மற்றும் காற்று மாசுபாடு உள்ளிட்ட சூழலை வெளிப்புற காரணிகள் எப்போதும் உள்ளடக்கியுள்ளன. இந்த வழக்கில் புற்றுநோயியல் நிகழ்வுகளுடனான உறவு நேரடி. வித்தியாசமான செல்கள் வளரத் தொடங்குகின்றன, கட்டுப்பாடில்லாமல் பிரித்து, அனாபிளாஸ்டிக் மெனிங்கியோமாவை உருவாக்குகின்றன. [3]
ஆபத்து காரணிகள்
அனாபிளாஸ்டிக் மெனிங்கியோமாவை உருவாக்கும் வாய்ப்பை அதிகரிக்கும் ஆபத்து காரணிகளைப் பற்றி அறிந்திருப்பது முக்கியம்:
- மேம்பட்ட வயது;
- அனாம்னெசிஸில் புற்றுநோயியல் நோயியல் (வெற்றிகரமாக சிகிச்சையளிக்கப்பட்டது);
- இரத்த உறவினர்களில் புற்றுநோய் நோயியல்;
- புகைபிடித்தல், ஆல்கஹால் துஷ்பிரயோகம்;
- வளர்சிதை மாற்ற கோளாறுகள், தலை அதிர்ச்சி;
- சில தொற்று செயல்முறைகள் - எடுத்துக்காட்டாக, மனித பாப்பிலோமா வைரஸ்;
- வேதியியல் மற்றும் நச்சு முகவர்களின் வெளிப்பாடு;
- அயனியாக்கும் விளைவுகள் (புற ஊதா கதிர்கள் உட்பட).
அனாபிளாஸ்டிக் மெனிங்கியோமா உள்ளிட்ட சி.என்.எஸ் நியோபிளாம்களின் அபாயங்கள், நோயெதிர்ப்பு சக்தியின் பின்னணியில் மீண்டும் மீண்டும் அதிகரிக்கப்படுகின்றன, அவை திசு மற்றும் உறுப்பு மாற்று அறுவை சிகிச்சையில் மருந்து சிகிச்சையால் தூண்டப்படுகின்றன, அத்துடன் கடுமையான பலவீனமான அல்லது நோயெதிர்ப்பு மண்டலத்தின் மன அழுத்தத்தின் பிற நிகழ்வுகளிலும். [4]
நோய் தோன்றும்
சில நோயாளிகளில், அனாபிளாஸ்டிக் மெனிங்கியோமாவின் வளர்ச்சி பரம்பரை நோயியல் ஒன்றின் காரணமாக இருக்கலாம், குறிப்பாக, நியூரோபிபிரோமாடோசிஸ் வகைகள் I மற்றும் II, மற்றும் பல. இத்தகைய நோய்க்குறிகளில் பெரும்பாலானவை ஆட்டோசோமால் ஆதிக்கம் செலுத்தும் பரம்பரை மூலம் பரவுகின்றன. இருப்பினும், பரம்பரை நோய்களின் பங்கு 5-6%க்கு மேல் இல்லை. முதன்மை அனாபிளாஸ்டிக் மெனிங்கியோமாக்களின் வழக்குகளின் மீதமுள்ள சதவீதம் அவ்வப்போது நிகழ்கிறது - அதாவது தெளிவாக வரையறுக்கப்பட்ட காரணமின்றி.
அருகிலுள்ள ஆரோக்கியமான மூளை திசுக்களில் ஊடுருவலுடன் (முளைக்கும்) பரவலான வளர்ச்சி இந்த கட்டி செயல்முறைக்கு பொதுவானது.
அனாபிளாஸ்டிக் மெனிங்கியோமாவின் வளர்ச்சியில் தூண்டுதல் காரணிகளின் கேள்வி இன்னும் பொருத்தமானது. மரபணு ரீதியாக நிர்ணயிக்கப்பட்ட நோய்களின் அதிக நிகழ்தகவு உள்ளது, ஆனால் எல்லா நிகழ்வுகளிலும் பரம்பரை நிலவாது. குரோமோசோம்களின் எண்ணிக்கையை மீறுவதன் மூலம் சாத்தியமான பிறழ்வுகள் வெளிப்படுத்தப்படுகின்றன, டி.என்.ஏ சேதம். இந்த மாற்றங்கள் முழு உயிரினத்தையும் பாதிக்காது, ஆனால் ஒரு குறிப்பிட்ட உள்ளூர்மயமாக்கலின் திசுக்கள் மட்டுமே. வாங்கிய பிறழ்வுகள் அல்லது உருவாக்கம் "புற்றுநோய் காரணிகள்" என்ற கருத்தை அடிப்படையாகக் கொண்டவை, ஆனால் அவை எப்போதும் "பரம்பரை மூலம்" பரவாது.
எனவே, மெஞ்சியோமா வளர்ச்சியின் நோய்க்கிரும வழிமுறை தனித்தனியாக கருதப்பட வேண்டும். நோயியல் செயல்முறை ஏற்படுவதற்கு நெருங்கிய உறவினர்களிடையே நோய் வழக்குகள் இருந்தவர்களுக்கு அதிக முன்கூட்டியே உள்ளது. குடும்ப வரிசையில் மத்திய நரம்பு மண்டலத்தின் கட்டிகள் இருந்தால், அனாபிளாஸ்டிக் மெனிங்கியோமாவின் ஆபத்து உண்மையில் இரட்டிப்பாகிறது.
அறிகுறிகள் அனாபிளாஸ்டிக் மெனிங்கியோமா
அனாபிளாஸ்டிக் மெனிங்கியோமாவின் அறிகுறியியல் வேறுபட்டது மற்றும் முக்கியமாக நோயியல் செயல்முறையின் உள்ளூர்மயமாக்கல் மற்றும் பரவலைப் பொறுத்தது. மருத்துவப் படத்தை நிர்ணயிப்பதில் முன்னணி இடம் நரம்பியல் அறிகுறிகளின் மதிப்பீட்டால் ஆக்கிரமிக்கப்பட்டுள்ளது.
- பொது பெருமூளை அறிகுறிகள்:
- தலை வலி;
- அதிகரித்த இரத்த அழுத்தம், ஹைட்ரோகெபாலஸ்.
- குவிய நரம்பியல் அறிகுறிகள்:
- சில செயல்பாடுகளின் குறைபாடு அல்லது இழப்பு - குறிப்பாக மோட்டார் மற்றும் உணர்ச்சி குறைபாடு, கிரானியல் நரம்பு செயலிழப்பு, மன மற்றும் பேச்சுக் கோளாறுகள், நினைவகக் குறைபாடு போன்றவை;
- வலிப்புத்தாக்கங்கள்.
- எண்டோகிரைன் கோளாறுகள் (பிட்யூட்டரி சுரப்பி சம்பந்தப்பட்டிருக்கும் போது).
பாடத்திட்டத்தைப் பொறுத்து, அப்லாஸ்டிக் மெனிங்கியோமாக்கள் வெளிப்படையாகவும் அறிகுறியற்றதாகவும் இருக்கலாம். முதல் அறிகுறிகள் பெரும்பாலும் திடீரென தோன்றும் - எடுத்துக்காட்டாக, ஒரு கால் -கை வலிப்பு அல்லது ஹைட்ரோகெபாலஸ் -ஆக்லூசிவ் வலிப்புத்தாக்கம் அல்லது இரத்தக்கசிவு வடிவத்தில்.
நோயின் மிகவும் பொதுவான ஆரம்ப வெளிப்பாடுகள்:
- தலையில் வலி (மந்தமான, நிலையான, மோசமடையக்கூடிய வாய்ப்புகள்);
- வாந்தி, குமட்டல் உணவு உட்கொள்ளலுடன் தொடர்பில்லாதது;
- தலைச்சுற்றல், வெஸ்டிபுலர் கோளாறுகள்;
- பார்வைக் குறைபாடு, பேச்சுக் குறைபாடு;
- வலிப்புத்தாக்கங்கள்;
- உணர்வு குறைதல், கைகால்கள் பலவீனப்படுத்துதல், பரேசிஸ் அல்லது பக்கவாதம் (பெரும்பாலும் ஒருதலைப்பட்சமாக).
நிலைகள்
மெனிங்கியோமாக்களின் தரம்-வகைப்படுத்தல்:
- தீங்கற்ற நியோபிளாம்கள், சுற்றியுள்ள திசுக்களில் முளைக்காமல்.
- அதிக மறுநிகழ்வு விகிதம், ஒப்பீட்டளவில் ஆக்கிரமிப்பு மற்றும் விரைவான வளர்ச்சியுடன் வீரியம் மிக்க ஃபோசி.
- அதிகப்படியான மறுநிகழ்வு, விரைவான வளர்ச்சி மற்றும் சுற்றியுள்ள மூளை திசுக்களின் ஈடுபாட்டைக் கொண்ட வீரியம் மிக்க ஃபோசி.
சாங்-வகைப்படுத்தல்:
- டி 1 - 30 செ.மீ விட்டம் வரை நியோபிளாசம், சிறுமூளை வெர்மிஸுக்குள் உள்ளூர்மயமாக்கல் மற்றும் 4 வது வென்ட்ரிக்கிளின் கூரை.
- டி 2 - 30 மிமீ விட்டம் கொண்ட நியோபிளாசம், அருகிலுள்ள திசுக்களில் முளைக்கிறது, அல்லது 4 வது வென்ட்ரிக்கிளின் ஓரளவு நிரப்புதலுடன்.
- T3A - பெருமூளை வழித்தடத்தின் பரப்பளவில் அல்லது லுஷ்கா மற்றும் மஜாண்டியின் ஃபோரமெனுக்குள் 30 மிமீ விட்டம் கொண்ட ஒரு நிடஸ், ஹைட்ரோகெபாலஸைத் தூண்டும்.
- T3B - 30 மிமீக்கு மேல் ஃபோசி, மூளை அமைப்பில் வளர்கிறது.
- டி 4 - செரிப்ரோஸ்பைனல் திரவ வெளிச்செல்லும் பாதையின் அடைப்பால் ஏற்படும் ஹைட்ரோகெபாலஸுடன் 30 மி.மீ.
- M0 - மெட்டாஸ்டேஸ்கள் இல்லை.
- எம் 1 - மைக்ரோஸ்கோபி செரிப்ரோஸ்பைனல் திரவத்தில் உள்ள கட்டி செல்களை வெளிப்படுத்துகிறது.
- எம் 2 - 3 வது மற்றும் 4 வது வென்ட்ரிக்கிள்களின் சப் பாட்டின் இடைவெளியில் மெட்டாஸ்டாஸிஸ்.
- எம் 3 - முதுகெலும்பின் சப் பாட்டின் இடத்திற்கு மெட்டாஸ்டாஸிஸ்.
- எம் 4 - மத்திய நரம்பு மண்டலத்திற்கு அப்பால் மெட்டாஸ்டாஸிஸ்.
படிவங்கள்
மெனிங்கியோமாக்கள் வெவ்வேறு ஹிஸ்டாலஜிக்கல் இனங்கள் இணைப்பைக் கொண்டுள்ளன. இந்த கொள்கையின்படி, பின்வரும் வகை நோயியல் வேறுபடுகிறது:
- மெனிங்கோதெலியோமாட்டஸ் மெனிங்கியோமா ஒரு சுற்று அல்லது ஓவல் கரு மற்றும் மிதமான எண்ணிக்கையிலான குரோமாடினுடன் மொசைக்-தோன்றும் செல்களை உள்ளடக்கியது. கட்டி ஸ்ட்ரோமாவில் செல் வயல்களைச் சுற்றியுள்ள ஒரு சிறிய வாஸ்குலேச்சர் மற்றும் மெல்லிய இணைப்பு திசு இழைகளைக் கொண்டுள்ளது. கட்டமைப்பு பொதுவானது, ஸ்குவாமஸ் கட்டி உயிரணுக்களின் அடுக்குகளைக் கொண்டுள்ளது, கவனம் செலுத்தும் கணக்கிடப்பட்ட மையப் பகுதியைக் கொண்டுள்ளது.
- நார்ச்சத்து மெனிங்கியோமா ஃபைப்ரோபிளாஸ்ட் போன்ற கட்டமைப்புகளால் இணையாக அமைக்கப்பட்டுள்ளது மற்றும் இணைப்பு திசு இழைகளைக் கொண்ட மூட்டைகளின் வடிவத்தில் பின்னிப் பிணைந்துள்ளது. கருக்களின் வடிவம் நீளமானது.
- இடைநிலை நியோபிளாசம் நார்ச்சத்து மற்றும் மெனிங்கோதெலியோமாட்டஸ் மெனிங்கியோமாவின் கூறுகளைக் கொண்டுள்ளது.
- ஒரு சம்மோமாட்டஸ் நியோபிளாஸில் பல சம்மோமாக்கள் உள்ளன.
- ஆஞ்சியோமாடஸ் மெனிங்கியோமா நன்கு வளர்ந்த வாஸ்குலர் நெட்வொர்க் வழங்கப்படுகிறது.
- மைக்ரோசிஸ்டிக் மெனிங்கியோமா நட்சத்திரம் போன்ற உள்ளமைவின் கட்டி உயிரணுக்களால் சூழப்பட்ட பல நுண்ணிய நீர்க்கட்டிகளால் குறிக்கப்படுகிறது.
- சுரப்பு மெனிங்கியோமா என்பது ஒரு அரிய கட்டியாகும், இது ஹைலீன் சேர்த்தல்களை உருவாக்கும் கூறுகளை சுரக்க முனைகிறது.
- மெட்டாபிளாஸ்டிக் மெனிங்கியோமா மெனிங்கோதெலியல் கட்டமைப்புகளை மற்ற வகைகளின் கட்டமைப்புகளாக மாற்றுவதோடு உள்ளது.
சிக்கல்கள் மற்றும் விளைவுகள்
சிகிச்சையின் பின்னர் அனாபிளாஸ்டிக் மெனிங்கியோமா மீண்டும் நிகழும் நிகழ்தகவு 60-80%என மதிப்பிடப்பட்டுள்ளது. உயிர்வாழும் விகிதம் பொதுவாக 2 ஆண்டுகளுக்கு மிகாமல் இருக்காது.
அறுவைசிகிச்சைக்குப் பிந்தைய கட்டத்தில், காயம் சப்ரேஷன், மூளைக்காய்ச்சல், கிரானியல் எலும்புகளில் உள்ள தூய்மையான செயல்முறைகள் உள்ளிட்ட தொற்று -அழற்சி தன்மையின் சிக்கல்களை உருவாக்க முடியும். இத்தகைய சிக்கல்களுக்கு தீவிர ஆண்டிபயாடிக் சிகிச்சை தேவைப்படுகிறது, சில நேரங்களில் - மீண்டும் மீண்டும் அறுவை சிகிச்சை தலையீடு. [5]
ஆரம்ப அறுவை சிகிச்சைக்குப் பின் ஏற்படும் கட்டத்தில் இரத்த உறைதல் கோளாறுகள் அல்லது உயர் இரத்த அழுத்தத்திற்கான போக்கில், செயல்பாட்டின் பகுதியில் உள் இரத்தப்போக்கை உருவாக்க முடியும். [6]
பிற சாத்தியமான சிக்கல்கள் பின்வருமாறு:
- அனாபிளாஸ்டிக் மெனிங்கியோமாவின் மறுநிகழ்வு (மறுபிறப்பு);
- பிற திசுக்கள் மற்றும் உறுப்புகளுக்கு (மெட்டாஸ்டாஸிஸ்) மகள் கட்டி ஃபோசி பரவுகிறது.
கண்டறியும் அனாபிளாஸ்டிக் மெனிங்கியோமா
மூளையின் காந்த அதிர்வு இமேஜிங் மத்திய நரம்பு மண்டலத்தின் முதன்மைக் கட்டியை சந்தேகிக்க கண்டறியும் தரமாக கருதப்படுகிறது. கான்ட்ராஸ்ட் ஏஜென்ட் ஊசி, மாறுபட்ட மேம்பாடு இல்லாத டி 1 முறைகள், டி 2 முறைகள், டி 2 பிளேயர், டி 1 கான்ட்ராஸ்ட் விரிவாக்கத்துடன் அல்லது மூன்று கணிப்புகள் அல்லது எஸ்.பி.ஜி.ஆர் பயன்முறையில் பயன்படுத்தப்படுகின்றன. இந்த முறைகள் நியோபிளாஸின் இருப்பிடம், அளவு, கட்டமைப்பு, அண்டை திசுக்களில் அதன் ஊடுருவல், கப்பல்களில் முளைப்பது பற்றிய முழுமையான தகவல்களை வழங்குகின்றன.
அனாபிளாஸ்டிக் மெனிங்கியோமாவின் இறுதி நோயறிதலுக்கான அடிப்படை அளவுகோல் ஹிஸ்டோலாஜிக் பகுப்பாய்வின் விளைவாகும். மிகவும் வீரியம் மிக்க கட்டி செயல்முறையின் முக்கிய அம்சங்கள் செல் அட்டிபியா, பாலிமார்பிசம், சிறிய சைட்டோபிளாஸ்மிக் அளவு, உயர் மைட்டோடிக் செயல்பாடு, உயிரணு உறுப்புகளின் அடர்த்தியான உள்ளூர்மயமாக்கல், வாஸ்குலர் எண்டோடெலியத்தின் பெருக்கம், பின் பாயிண்ட் ரத்தக்கசிவு மற்றும் திசு நெக்ரோசிஸ் மற்றும் மாற்றப்பட்ட இன்டர்செல்லுலர் மேட்ரிக்ஸ் எனக் கருதப்படுகின்றன.
இறப்புக்கான குறிப்பிடத்தக்க ஆபத்து கொண்ட கடுமையான சந்தர்ப்பங்களில், மருத்துவ மற்றும் கதிரியக்க தகவல்களின் அடிப்படையில் அனாபிளாஸ்டிக் மெனிங்கியோமாவைக் கண்டறிதல் செய்யப்படலாம். [7]
இரத்த பரிசோதனைகள் - பொது மற்றும் உயிர்வேதியியல் - நிலையான கண்டறியும் நடவடிக்கைகளின் ஒரு பகுதியாக பரிந்துரைக்கப்படுகின்றன. இரத்த உறைதலின் தரம், இரத்த சோகை மற்றும் அழற்சி செயல்முறைகளின் சாத்தியக்கூறுகள் மதிப்பிடப்படுகின்றன.
- நீட்டிக்கப்பட்ட மருத்துவ இரத்த வேலை.
- இரத்த உயிர் வேதியியல் (யூரியா, கிரியேட்டினின், மொத்த புரதம், அல்புமின், மொத்த பிலிரூபின், லாக்டேட் டீஹைட்ரஜனேஸ், அலனைன் அமினோட்ரான்ஸ்ஃபெரேஸ், அஸ்பார்டேட் அமினோட்ரான்ஸ்ஃபெரேஸ் அளவுகள்).
- இரத்த உறைதல் அமைப்பின் ஆய்வு, ஹீமோஸ்டாசிஸின் குறிகாட்டிகள்.
- கட்டி குறிப்பான்களுக்கான இரத்த பரிசோதனைகள் (பிளாஸ்மா ஏ.எஃப்.பி, கோரியானிக் கோனாடோட்ரோபின், லாக்டேட் டீஹைட்ரஜனேஸ் செயல்பாடு).
பயோ மெட்டீரியலில் ஐடிஹெச் 1-ஐ.டி.எச் 2 மரபணு மாற்றங்களின் மூலக்கூறு மரபணு பகுப்பாய்வு மற்றும் எம்ஜிஎம்டி மரபணு மெத்திலேசனின் மதிப்பீடு பரிந்துரைக்கப்படுகிறது.
கருவி நோயறிதல் பெரும்பாலான சந்தர்ப்பங்களில் வழங்கப்படுகிறது:
- இதற்கு மாறாக ஒரு சி.டி ஸ்கேன் மூலம்;
- மாறுபட்ட எம்.ஆர்.ஐ.
ஆரம்பகால கண்டறியும் நடவடிக்கைகளின் நன்மை குறைத்து மதிப்பிடப்படக்கூடாது, ஏனென்றால் அனாபிளாஸ்டிக் மெனிங்கியோமா காலப்போக்கில் வேகமாக வளர்ந்து அண்டை திசுக்கள் மற்றும் கட்டமைப்புகளை நோக்கி மிகவும் ஆக்ரோஷமாகிறது, இது நோயாளியின் வாழ்க்கைக்கு நேரடி அச்சுறுத்தலை ஏற்படுத்தும். [8]
வேறுபட்ட நோயறிதல்
வேறுபட்ட நோயறிதல் அல்லாத நோயியல் நோயியல்களுடன் செய்யப்படுகிறது - எடுத்துக்காட்டாக, தமனி சார்ந்த அல்லது தமனி சார்ந்த குறைபாடுகள் உள்ள நோயாளிகளுக்கு இரத்தக்கசிவு, சூடோடுமோரோசிஸ் வகை டிமெயிலினேட்டிங் செயல்முறை, மூளையின் அழற்சி நோய்கள் (புண்கள், டாக்ஸோபிளாஸ்மோசிஸ் போன்றவை).
கூடுதலாக, மத்திய நரம்பு மண்டலம் மற்றும் மெட்டாஸ்டேஸ்களின் முதன்மை கட்டி செயல்முறைகள் வேறுபடுகின்றன. இந்த நோக்கத்திற்காக, காந்த அதிர்வு இமேஜிங் செய்யப்படுகிறது, இது அனாபிளாஸ்டிக் மெனிங்கியோமாக்களை மிகவும் அதிக துல்லியத்துடன் அடையாளம் காட்டுகிறது மற்றும் பிற ஒத்த நோய்க்குறியீடுகளின் தனித்துவமான புள்ளிகளைக் குறிக்கிறது.
சுட்டிக்காட்டப்படும் போது, கலந்துகொள்ளும் மருத்துவர், சி.டி.
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை அனாபிளாஸ்டிக் மெனிங்கியோமா
மெனிங்கியோமா எப்போதும் அதை அகற்றுவதற்கு வசதியாக இருக்கும் வகையில் இல்லை. முக்கியமான செயல்பாட்டு மூளைப் பகுதிகளுக்கு சேதம் ஏற்படாத அல்லது குறைக்கப்பட்ட ஆபத்து இல்லாதபோது மட்டுமே அறுவை சிகிச்சை குறிக்கப்படுகிறது.
அனாபிளாஸ்டிக் மெனிங்கியோமா ஒரு வீரியம் மிக்க நியோபிளாஸாகக் கருதப்படுகிறது, இருப்பினும் இது வீரியம் மிக்க மற்றும் தீங்கற்ற கட்டிகளின் பண்புகளைக் கொண்டுள்ளது. நோயியல் செயல்முறை மூளை திசுக்களை அழிக்கலாம், அதைக் கசக்கி, மெட்டாஸ்டேஸ்கள் பரப்பலாம். நோயைத் தடுக்க, முக்கியமாக அறுவை சிகிச்சை (உகந்ததாக) மற்றும் கதிரியக்கவியல் தந்திரோபாயங்கள் பயன்படுத்தப்படுகின்றன.
அறுவை சிகிச்சை செய்வதற்கு ஒரு முரண்பாடு கருதப்படுகிறது:
- நோயாளியின் மேம்பட்ட வயது;
- நிடஸுக்கு போதுமான அணுகல் இல்லாதது (எ.கா., அதன் வளர்ச்சி கேவர்னஸ் சைனஸில்).
கிளாசிக்கல் கதிர்வீச்சு சிகிச்சை அதன் பயனற்ற தன்மை மற்றும் மூளை மற்றும் முதுகெலும்பின் ஆரோக்கியமான பகுதிகளுக்கு சேதம் விளைவிக்கும் அதிக நிகழ்தகவு காரணமாக நடைமுறையில் பயன்படுத்தப்படவில்லை. சில சந்தர்ப்பங்களில், செயல்பட முடியாத பகுதிகளில் நோயியல் கவனத்தை அழிக்க அல்லது மெனிங்கியோமா மறு உருவாக்கும் அபாயத்தைக் குறைப்பதற்காக கதிர்வீச்சு அறுவை சிகிச்சை பிரிவுடன் இணைந்து பரிந்துரைக்கப்படுகிறது.
சைபர்நைஃப் சாதனத்துடன் கதிர்வீச்சு சிகிச்சை 35-40 மிமீ வரை விட்டம் அளவுகளுடன் மெனிங்கியோமாக்களை அகற்றுவதற்கான மிகவும் நவீன மற்றும் மிகக் குறைந்த அதிர்ச்சிகரமான வழிகளில் ஒன்றாக கருதப்படுகிறது. அயனியாக்கும் கதிர்வீச்சின் ஸ்ட்ரீம் கவனம் செலுத்துகிறது. சுற்றியுள்ள கட்டமைப்புகளுக்கு சேதம் விளைவிக்கும் ஆபத்து குறைக்கப்படுகிறது.
சைபர்நைஃபுக்கு நன்றி, அனாபிளாஸ்டிக் மெனிங்கியோமாக்கள் பாதுகாப்பாக அகற்றப்படலாம். செயல்முறை வெளிநோயாளர் அடிப்படையில் செய்யப்படுகிறது மற்றும் மருத்துவமனையில் சேர்க்கப்பட வேண்டியதில்லை. [9]
மருந்துகள்
தனிப்பயனாக்கப்பட்ட விதிமுறைகளில் கீமோதெரபியை நிர்வகிக்க முடியும், [10] எடுத்துக்காட்டாக:
- லோமுஸ்டைன் 100 மி.கி/மீ², வின்கிரிஸ்டைன் 1.5 மி.கி/மீ², புரோகார்பாசின் 70 மி.கி/மீ²;
- வேதியியல் சிகிச்சையின் ஒரு பகுதியாக டெமோசோலோமைடு 75-100 மி.கி/மீ²;
- டெமோசோலோமைடு 150-200 மி.கி/மீ², சிஸ்ப்ளேட்டின் அல்லது கார்போபிளாட்டின் 80 மி.கி/மீ².
தொடர்ச்சியான அனாபிளாஸ்டிக் மெனிங்கியோமாவுக்கு பின்வரும் விதிமுறைகள் குறிக்கப்படுகின்றன:
- பெவாசிஸுமாப் 5-10 மி.கி/கி.கி (நாள் 1, 15) மற்றும் இரினோடோகன் 125-200 மி.கி/மீ² (நாள் 1, 15) ஒவ்வொரு 28 நாட்களுக்கும்;
- பெவாசிஸுமாப் 5-10 மி.கி/கி.கி (நாள் 1, 15, 29) மற்றும் லோமுஸ்டைன் 90 மி.கி/மீ² (நாள் 1) ஒவ்வொரு 6 வாரங்களுக்கும்;
- பெவாசிஸுமாப் 5-10 மி.கி/கி.கி (நாள் 1, 15) மற்றும் லோமுஸ்டைன் 40 மி.கி/மீ² (நாள் 1, 8, 15, 22) ஒவ்வொரு ஆறு வாரங்களுக்கும்;
- பெவாசிஸுமாப் 5-10 மி.கி/கி.கி (நாள் 1, 15) ஒவ்வொரு 28 நாட்களுக்கு.
நிரப்பு சிகிச்சையும் ஒரு தனிப்பட்ட அடிப்படையில் பரிந்துரைக்கப்படுகிறது:
- கார்டிகோஸ்டீராய்டு மருந்துகள் டெக்ஸாமெதாசோன், அறிகுறிகளின் தீவிரத்தைப் பொறுத்து அளவுகளில் ப்ரெட்னிசோலோன் (குறைந்தபட்ச பயனுள்ள அளவு பரிந்துரைக்கப்படுகிறது). அறிகுறிகளின் பின்னடைவுக்குப் பிறகு, திரும்பப் பெறும் வரை டோஸ் படிப்படியாகக் குறைக்கப்படுகிறது. அதே நேரத்தில் கார்டிகோஸ்டீராய்டுகளுடன் காஸ்ட்ரோபிரோடெக்டர்களை (புரோட்டான் பம்ப் தடுப்பான்கள்) எடுக்க பரிந்துரைக்கப்படுகிறது. கடுமையான எடிமா விஷயத்தில், கூடுதலாக உப்புத்தன்மை (ஃபுரோஸ்மைடு) அல்லது ஆஸ்மோடிக் டையூரிடிக்ஸ் (மன்னிடோல்) பரிந்துரைக்கவும்.
- வலிப்புத்தாக்கங்கள் அல்லது கால் -கை வலிப்பு வெளிப்பாடுகள் முன்னிலையில், ஆன்டிகான்வல்சண்டுகள் பயன்படுத்தப்படுகின்றன. வால்ப்ரோயிக் அமிலம், லெவெடிராசெட்டம், லாமோட்ரிஜின் ஆகியவை விரும்பப்படுகின்றன. கீமோதெரபியின் பின்னணியில் கார்பமாசெபைன், பினோபார்பிட்டல் மற்றும் ஃபெனிடோயின் ஆகியவற்றின் பயன்பாடு மிகவும் விரும்பத்தகாதது. வலிப்புத்தாக்கங்களைத் தடுப்பதற்காக, ஆன்டிகான்வல்சண்டுகள் பயன்படுத்தப்படுவதில்லை. சிகிச்சை முறைகள் தனிப்பயனாக்கப்பட்டுள்ளன.
- முதுகெலும்பு அல்லது முதுகெலும்பு நெடுவரிசை புண்கள் உள்ள நோயாளிகளுக்கு வலி நிவாரணி மருந்துகள் பரிந்துரைக்கப்படுகின்றன. அவை முக்கியமாக ஃபெண்டானில், தனிப்பட்ட அளவுகளில் டிரிமெரிடின் போன்ற போதைப்பொருள் வலி நிவாரணி மருந்துகள்.
- ஹீமோஸ்டாசிஸின் திருத்தம் நுரையீரல் தக்கையடைப்பைத் தடுக்க கால்சியம் நாட்ரோபரின், சோடியம் டால்தெபரின் போன்ற குறைந்த மூலக்கூறு-எடை ஹெப்பரின்களின் பெரியோபரேட்டிவ் நிர்வாகத்தை உள்ளடக்கியது. தொடர்ந்து இரத்தம் மெலிந்து வரும் மருந்துகளை (ஆஸ்பிரின், க்ளோபிடோக்ரல்) எடுக்கும் நோயாளிகள், தலையீட்டிற்கு ஒரு வாரத்திற்கு முன்னர் அவற்றை குறைந்த மூலக்கூறு-எடை கொண்ட ஹெப்பாரின்களுடன் மாற்றுகிறார்கள், அறுவை சிகிச்சைக்கு ஒரு நாள் முன்னதாகவே திரும்பப் பெறுதல் மற்றும் அறுவை சிகிச்சைக்குப் பிறகு மீண்டும் தொடங்குதல்.
அறுவை சிகிச்சை சிகிச்சை
அனாபிளாஸ்டிக் மெனிங்கியோமாவின் அளவைக் குறைக்கவும், உள்விழி அழுத்தத்தை இயல்பாக்குவதற்கும், நரம்பியல் பற்றாக்குறையைக் குறைப்பதற்கும், தேவையான உருவவியல் பொருள்களை அகற்றுவதற்கும் இந்த செயல்பாடு செய்யப்படுகிறது.
பிரித்தல் மற்றும் பயாப்ஸியைச் செய்ய, நோயாளி ஒரு சிறப்பு நரம்பியல் அறுவை சிகிச்சை துறை அல்லது கிளினிக்கில் அனுமதிக்கப்படுகிறார், அதன் நிபுணர்களுக்கு நரம்பியல்-புற்றுநோயியல் தலையீடுகளைச் செய்வதில் அனுபவம் உள்ளது. செயல்பாட்டின் போது மைக்ரோ சர்ஜிக்கல் நுட்பங்கள் மற்றும் அறுவை சிகிச்சை நுண்ணோக்கி பயன்படுத்தப்பட வேண்டும்.
அறுவைசிகிச்சை கையாளுதல்களின் திட்டத்தில் எலும்பு-பிளாஸ்டிக் ட்ரெபனேஷன் மூலம் செயல்பாட்டு அணுகல் செய்யப்படுகிறது.
இந்த செயல்பாடு கோர்டெக்ஸ் அல்லது மோட்டார் பாதைகளின் மோட்டார் பகுதிகளுக்கு அல்லது கிரானியல் நரம்புகளின் கருக்களுக்கு அருகில் உடற்கூறியல் ரீதியாக செய்ய திட்டமிடப்பட்டால், உள்நோக்கி எலக்ட்ரோ-உடலியல் கண்காணிப்பு கூடுதலாக சேர்க்கப்பட்டுள்ளது.
நோயறிதலின் இரண்டு வாரங்களுக்குள் தலையிடுவது உகந்ததாகும். அவ்வாறு செய்யத் தவறினால், நரம்பியல் படம் விரைவாக மோசமடைந்து உயிருக்கு ஆபத்தான நிலையின் வளர்ச்சியை ஏற்படுத்தக்கூடும்.
5-அமினோலெவுலேனிக் அமிலத்துடன் நியூரானேவிகேஷன் அறைகள் மற்றும் இன்ட்ராபரேடிவ் ஃப்ளோரசன்ஸ் வழிசெலுத்தல் ஆகியவை அறுவை சிகிச்சையை முடிந்தவரை முழுமையானதாகவும் தீவிரமாகவும் மாற்ற பயன்படுத்தப்படுகின்றன.
அறுவைசிகிச்சைக்குப் பிந்தைய கட்டத்தில், அனாபிளாஸ்டிக் மெனிங்கியோமாவைப் பிரிக்கும் நோயாளிகள் மாறுபட்ட-மேம்பட்ட கணக்கிடப்பட்ட டோமோகிராபி அல்லது காந்த அதிர்வு இமேஜிங்கிற்கு உட்படுகிறார்கள்.
தடுப்பு
மத்திய நரம்பு மண்டலத்தின் புற்றுநோய் வளர்ச்சியைத் தடுக்கும் வளர்ச்சியின் தூண்டுதல் மற்றும் வழிமுறைகள் உலகெங்கிலும் உள்ள விஞ்ஞானிகளால் தொடர்ந்து ஆய்வு செய்யப்படுகின்றன. துரதிர்ஷ்டவசமாக.
முற்றிலும் அனைத்து ஆபத்து காரணிகளும் தங்கள் சொந்த ஆரோக்கியத்திற்கான தனிப்பட்ட பொறுப்பின் கட்டமைப்பிற்குள் உணரப்பட வேண்டும் என்பது முக்கியம். ஊட்டச்சத்து பற்றிய பரிந்துரைகள், கெட்ட பழக்கங்களை நீக்குதல், புற ஊதா கதிர்வீச்சிலிருந்து பாதுகாக்க வேண்டிய அவசியம் ஆகியவை பெரும்பாலும் பெரும்பாலான மக்களால் புறக்கணிக்கப்படுகின்றன. நிரூபிக்கப்பட்ட மற்றும் தர்க்கரீதியான வேர் காரணங்கள் இருந்தபோதிலும், மக்கள் தொடர்ந்து ஆல்கஹால் துஷ்பிரயோகம் செய்கிறார்கள், புகை, நிறைய புற்றுநோய்களைக் கொண்ட தயாரிப்புகளை உட்கொள்கிறார்கள்.
எளிமையான மற்றும் மிகவும் மலிவு தடுப்பு என்பது முதல் மற்றும் முன்னணி, ஆரோக்கியமான வாழ்க்கை முறையை வழிநடத்துகிறது. இது அனாபிளாஸ்டிக் மெனிங்கியோமா மற்றும் பிற வீரியம் மிக்க நியோபிளாம்களின் அபாயங்களை கணிசமாகக் குறைக்கிறது, மேலும் ஏற்கனவே நோயை எதிர்த்துப் போராடும் பல நோயாளிகளுக்கு உயிர்வாழ்வதற்கான வாய்ப்புகளை அதிகரிக்கிறது.
முன்அறிவிப்பு
நோயியலின் விளைவு இருப்பிடம், அனாபிளாஸ்டிக் மெனிங்கியோமாவின் பரவலைப் பொறுத்தது. பல சந்தர்ப்பங்களில், நியோபிளாம்கள் மீண்டும் நிகழ்கின்றன, மெட்டாஸ்டாசைஸ், இது நோயின் முன்கணிப்பை கணிசமாக மோசமாக்குகிறது. இதுபோன்ற கட்டி செயல்முறைகளை முற்றிலுமாக அகற்றுவது எப்போதுமே சாத்தியமில்லை - எடுத்துக்காட்டாக, ஃபால்க்ஸ் டென்டோரியல் கோணத்தின் மெனிங்கியோமாக்களைப் பிரிப்பதில் சிரமங்கள் உள்ளன, கிரானியல் பேஸ் மற்றும் கேவர்னஸ் சைனஸ், பெட்ரோக்ளிவல் ஃபோசி, பல வெகுஜனங்கள்.
மாறுபட்ட மற்றும் தெளிவற்ற அறிகுறியியல் காரணமாக, சரியான நேரத்தில் நோயறிதல் பெரும்பாலும் கடினம். வயதான நோயாளிகளில், கட்டி செயல்முறையின் படம் சில நேரங்களில் வயது தொடர்பான மூளை மாற்றங்களுக்காக தவறாக கருதப்படுகிறது, இது நிலைமையை மேலும் மோசமாக்குகிறது. காலப்போக்கில் சிக்கலை சந்தேகிப்பதும், நோயறிதல் நடவடிக்கைகளுக்கு நோயாளியைக் குறிப்பிடுவதும் மிகவும் முக்கியம் - காந்த அதிர்வு மற்றும் கணினி டோமோகிராபி, அத்துடன் புற்றுநோயியல் நிபுணர், நரம்பியல் அறுவை சிகிச்சை நிபுணர், கதிரியக்க சிகிச்சை நிபுணருடன் கலந்தாலோசிக்கவும்.
சராசரியாக, அனாபிளாஸ்டிக் மெனிங்கியோமா 70% வழக்குகளில் மீண்டும் நிகழ்கிறது. உயிர்வாழ்வு 1-2 ஆண்டுகளுக்கு மட்டுமே.

