மூளையின் மெனிங்கியோமா
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 07.06.2024

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
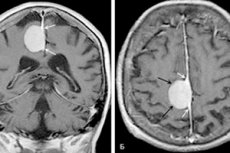
துரா மேட்டரின் அடிப்பகுதியில் உருவாகும் நன்கு வரையறுக்கப்பட்ட, குதிரைவாலி வடிவ அல்லது கோளக் கட்டி மூளையின் மூளைக்காயாகும். நியோபிளாசம் ஒரு விசித்திரமான முடிச்சை ஒத்திருக்கிறது, இது பெரும்பாலும் டூரல் உறைகளுடன் இணைகிறது. எந்தவொரு பெருமூளை பகுதியிலும் உள்ளூர்மயமாக்கலுடன் இது தீங்கற்ற மற்றும் வீரியம் மிக்கதாக இருக்கலாம். இது பெரும்பாலும் அரைக்கோளங்களில் காணப்படுகிறது.
நோயியலின் சிகிச்சையானது சிக்கலானது மற்றும் ஒருங்கிணைந்தது: இது கதிர்வீச்சு சிகிச்சை, ஸ்டீரியோடாக்டிக் கதிரியக்க சிகிச்சை (அறுவை சிகிச்சை) மற்றும் அறுவை சிகிச்சை முறிவு ஆகியவற்றின் கலவையாகும். [1]
நோயியல்
கிட்டத்தட்ட பத்து நிகழ்வுகளில், மூளையின் மெனிங்கியோமா இயற்கையில் தீங்கற்றது, ஆனால் பல வல்லுநர்கள் அதன் சாதகமற்ற பாடநெறி மற்றும் மூளை கட்டமைப்புகளின் சுருக்கத்தின் பரவலான அறிகுறிகள் காரணமாக ஒப்பீட்டளவில் வீரியம் மிக்க உருவாக்கம் என்று வகைப்படுத்துகிறார்கள்.
உண்மையிலேயே வீரியம் மிக்க மெஞ்சியோமா குறைவான பொதுவானது, ஆனால் இது ஒரு ஆக்கிரமிப்பு பாடநெறி மற்றும் அறுவைசிகிச்சைக்குப் பிறகும் மீண்டும் நிகழும் வாய்ப்பால் வகைப்படுத்தப்படுகிறது.
மிகவும் பொதுவாக, மூளையின் மெனிங்கியோமா பாதிக்கிறது:
- பெரிய பெருமூளை அரைக்கோளங்கள்;
- ஒரு பெரிய ஆக்ஸிபிடல் திறப்பு;
- தற்காலிக எலும்பின் பிரமிடு;
- கியூனிஃபார்ம் எலும்பின் இறக்கைகள்;
- டென்டோரியல் உச்சநிலை;
- பராசஜிட்டல் சைனஸ்;
- பொன்டோசெரெபெல்லர் கோணம்.
பெரும்பாலான சூழ்நிலைகளில், மெனிங்கியோமாக்கள் ஒரு காப்ஸ்யூல் வைத்திருக்கிறார்கள். நீர்க்கட்டிகள், ஒரு விதியாக, உருவாகவில்லை. நியோபிளாஸின் சராசரி விட்டம் அளவு இரண்டு மில்லிமீட்டர் முதல் 150 அல்லது அதற்கு மேற்பட்ட மில்லிமீட்டர் வரை இருக்கும்.
கட்டி மூளை கட்டமைப்புகளை நோக்கி வளரும்போது, மூளை பொருளின் மீதான அழுத்தம் விரைவாக அதிகரிக்கிறது. நோயியல் கவனம் கிரானியல் எலும்புகளை நோக்கி வளரும்போது, அது மண்டை ஓட்டில் மேலும் தடித்தல் மற்றும் எலும்பு கட்டமைப்புகளை சிதைப்பதன் மூலம் வளர்கிறது. சில நேரங்களில் நியோபிளாசம் எல்லா திசைகளிலும் ஒரே நேரத்தில் வளர்கிறது.
ஒட்டுமொத்தமாக, தலை கட்டி செயல்முறைகளின் அனைத்து நிகழ்வுகளிலும் மெனிங்கியோமாக்கள் 20% ஆகும். குறிப்பாக மூளையின் மெனிங்கியோமாவின் நிகழ்வு லட்சம் மக்கள்தொகைக்கு சுமார் 3 வழக்குகள் என மதிப்பிடப்பட்டுள்ளது. பல ஆண்டுகளாக, வளரும் நோயியலின் அபாயங்கள் அதிகரிக்கின்றன: நோயின் உச்சநிலை 40 முதல் 70 வயது வரை நிகழ்கிறது, ஆண்களை விட பெண்களில் சற்று அதிகமாக. குழந்தை பருவத்தில், இது மத்திய நரம்பு மண்டலத்தின் அனைத்து குழந்தை கட்டிகளிலும் 1% மட்டுமே நிகழ்கிறது.
பெரும்பாலான சந்தர்ப்பங்களில், மூளையின் மெனிங்கியோமாக்கள் தனித்தனியாக நிகழ்கின்றன. சுமார் 10% நோயாளிகளில் பல வளர்ச்சி ஏற்படுகிறது. [2]
காரணங்கள் மூளை மெனிங்கியோமாஸ்
பல சந்தர்ப்பங்களில், குரோமோசோம் 22 இல் உள்ள மரபணு குறைபாட்டிற்கு மூளை மெனிங்கியோமாவின் வளர்ச்சியை வல்லுநர்கள் கூறுகின்றனர். இந்த குறைபாடு குறிப்பாக நியூரோபைப்ரோமாடோசிஸ் வகை II நோயாளிகளுக்கு பொதுவானது, இது ஆட்டோசோமால் ஆதிக்கம் செலுத்தும் மரபுரிமை.
பெண்களில் செயலில் உள்ள ஹார்மோன் மாற்றங்களுடன் டூமோரிஜெனெசிஸின் உறுதிப்படுத்தப்பட்ட தொடர்பும் உள்ளது. ஹார்மோன் பின்னணியில் திடீர் மாற்றங்கள் கர்ப்ப காலத்தில் ஏற்படுகின்றன, மாதவிடாய் நிறுத்தம் ஏற்படுகிறது, பாலூட்டி சுரப்பிகளின் புற்றுநோயுடன்.
தூண்டக்கூடிய பிற காரணிகளுக்கிடையில், விஞ்ஞானிகள் வலியுறுத்துகின்றனர்:
- தலை அதிர்ச்சி (அதிர்ச்சிகரமான மூளை காயம்);
- கதிர்வீச்சின் வெளிப்பாடு (அயனியாக்கும் கதிர்வீச்சு, எக்ஸ்-கதிர்கள்);
- விஷப் பொருட்களுக்கு வெளிப்பாடு (போதை).
கட்டி செயல்முறையின் வளர்ச்சிக்கு ஒரு காரணமும் இல்லை. வல்லுநர்கள் நோயியலின் பன்முக நிகழ்வின் கோட்பாட்டிற்கு சாய்ந்திருக்கிறார்கள். [3]
ஆபத்து காரணிகள்
மூளை மெனிங்கியோமாவின் அபாயங்களை அதிகரிக்கக்கூடிய பல காரணிகளை வல்லுநர்கள் அடையாளம் கண்டுள்ளனர்.
- பரம்பரை முன்கணிப்பு. கட்டிகளின் சாத்தியமான வளர்ச்சியில் குரோமோசோம் 22 இல் ஒரு குறைபாட்டின் ஈடுபாடு அறிவியல் பூர்வமாக நிரூபிக்கப்பட்டுள்ளது. இதுபோன்ற மீறல் நியூரோஃபைப்ரோமாடோசிஸிற்கான மரபணுவின் உரிமையாளர்களில் உள்ளது, இது இந்த பரம்பரை நோயியல் நோயால் பாதிக்கப்பட்ட நபர்களுக்கு மெனிங்கியோமாவின் அதிக நிகழ்தகவை ஏற்படுத்துகிறது. ஒவ்வொரு இரண்டாவது நோயாளியிலும் மெஞ்சியோமாக்களின் வளர்ச்சியில் மரபணு குறைபாடு ஒரு காரணியாக மாறும்.
- வயது முன்கணிப்பு. வயதான நோயாளிகளில் (50-60 வயதுக்கு மேற்பட்டவர்கள்) மூளையின் மெனிங்கியோமா கண்டறியப்படுகிறது. இந்த நோய் குழந்தைகளில் நடைமுறையில் அசாதாரணமானது.
- பெண் பாலினம். ஹார்மோன் மாற்றங்கள் - குறிப்பாக, கர்ப்ப காலத்தில் அல்லது மார்பக புற்றுநோய் சிகிச்சையின் பின்னணிக்கு எதிராக நிகழ்கின்றன - மூளையில் கட்டி செயல்முறையின் வளர்ச்சியை பாதிக்கும்.
- வெளிப்புற எதிர்மறை தாக்கங்கள் - தலையில் காயங்கள், கதிர்வீச்சு விளைவுகள், போதை போன்றவை.
நோய் தோன்றும்
மெனிங்கியோமா என்பது துரா மேட்டரின் அராக்னோஎன்டோதெலியல் திசுக்களிலிருந்து உருவாகும் ஒரு நியோபிளாசம் (பெரும்பாலும் இயற்கையில் தீங்கற்றது) ஆகும். நோயியல் கவனம் பெரும்பாலும் பெருமூளை மேற்பரப்பில் உருவாகிறது, ஆனால் சில நேரங்களில் மூளையின் பிற பகுதிகளில் காணப்படுகிறது. பல சந்தர்ப்பங்களில், இது மறைந்திருக்கும் மற்றும் CT அல்லது MRI இன் போது தற்செயலான கண்டுபிடிப்பாக இருக்கலாம்.
தூண்டுதல் காரணிகளின் செல்வாக்கின் கீழ், மூளையின் மெனிங்கியோமா விரிவாக வளரத் தொடங்குகிறது. ஒரு ஒற்றை முடிச்சு உருவாக்கம் உருவாகிறது, இது படிப்படியாக விரிவடைந்து சுற்றியுள்ள கட்டமைப்புகளை அழுத்தி, அவற்றை இடமாற்றம் செய்கிறது. பல ஃபோசியிலிருந்து நியோபிளாஸின் மல்டிசென்ட்ரிக் வளர்ச்சி விலக்கப்படவில்லை.
மேக்ரோஸ்கோபிக் குணாதிசயங்களின்படி, மெனிகியோமா ஒரு வட்டமான உள்ளமைவு, சில நேரங்களில் குதிரைவாலி வடிவத்தைக் கொண்டுள்ளது. நோயியல் முடிச்சு முக்கியமாக டூரல் உறை, அடர்த்தியான மற்றும் பல சந்தர்ப்பங்களில் ஒரு காப்ஸ்யூல் உள்ளது. உருவாக்கத்தின் அளவு மாறுபடும் - ஓரிரு மில்லிமீட்டர் முதல் 1.5 அல்லது அதற்கு மேற்பட்ட டெசிமீட்டர்கள் வரை. குவியப் பிரிவின் வண்ண நிழல் சாம்பல் முதல் சாம்பல்-மஞ்சள் வரை. சிஸ்டிக் சேர்த்தல்கள் பொதுவாக இல்லை.
மூளையின் மெனிங்கியோமா இயற்கையில் பெரும்பாலும் தீங்கற்றது, மெதுவாக வளர்கிறது. ஆனால் இந்த விஷயத்தில் கூட, நிடஸை எப்போதும் தர ரீதியாக அகற்ற முடியாது. இது விலக்கப்படவில்லை மற்றும் கட்டியின் மறுநிகழ்வுகள் மற்றும் வீரியம் ஏற்படுவது: அத்தகைய சூழ்நிலையில், முனை அதன் வளர்ச்சியை துரிதப்படுத்துகிறது, மூளை மற்றும் எலும்பு கட்டமைப்புகள் உள்ளிட்ட சுற்றியுள்ள திசுக்களில் முளைக்கிறது. வீரியம் மிக்க பின்னணியில், மெட்டாஸ்டேஸ்கள் உடல் முழுவதும் பரவுகின்றன.
அறிகுறிகள் மூளை மெனிங்கியோமாஸ்
சிறிய அளவிலான மெஞ்சியோமா எந்தவொரு வெளிப்படையான வெளிப்பாடுகளும் இல்லாமல் நீண்ட காலமாக உள்ளது. இருப்பினும், அறிகுறிகள் தோன்றினாலும் கூட, நோயாளியின் புகார்களின் அடிப்படையில் மட்டுமே கட்டி செயல்முறையை கண்டறிவது கிட்டத்தட்ட சாத்தியமற்றது என்று மருத்துவர்கள் குறிப்பிடுகின்றனர்: நோயியலின் மருத்துவ படம் குறிப்பிடப்படாதது. மிகவும் பொதுவான வெளிப்பாடுகளில்: தலையில் நீடித்த வலி, பொது பலவீனம், பக்கவாதம், பார்வைக் குறைபாடு, பேச்சுக் கோளாறுகள்.
அறிகுறிகளின் தனித்தன்மை கட்டியின் மையத்தின் இருப்பிடத்தைப் பொறுத்தது.
- ஃப்ரண்டல் லோப் மெனிங்கியோமா மீண்டும் மீண்டும் வலிப்பு வலிப்புத்தாக்கங்கள், தலையில் வலி, கைகள் மற்றும் கால்களில் பலவீனம், பேசுவதில் சிரமம் மற்றும் வரையறுக்கப்பட்ட காட்சி புலம் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
- ஃப்ரண்டல் லோப் மெனிங்கியோமா அடிக்கடி கால்-கை வலிப்பு வலிப்புத்தாக்கங்கள், கைகள் மற்றும் கால்களில் பலவீனம், தலையில் வலி, மனோ-உணர்ச்சி கோளாறுகள், அறிவுசார் திறன்களின் சரிவு, கடுமையான அக்கறையின்மை, உணர்ச்சி உறுதியற்ற தன்மை, நடுக்கம், அப்பட்டமான பாதிப்பு ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
- கியூனிஃபார்ம் க்ரெஸ்டின் மெனிங்கியோமா கண் வீக்கம், பார்வைக் குறைபாடு, ஓக்குலோமோட்டர் பக்கவாதம், கால்-கை வலிப்பு வலிப்புத்தாக்கங்கள், நினைவகக் குறைபாடு, மனோ-உணர்ச்சி இடையூறுகள் மற்றும் தலை வலி ஆகியவற்றால் வெளிப்படுகிறது.
- செரிபெல்லர் மெனிங்கியோமா பெரும்பாலும் ஒழுங்கற்ற மற்றும் ஒருங்கிணைக்கப்படாத இயக்கங்கள், அதிகரித்த உள்விழி அழுத்தம், குரல் மற்றும் விழுங்கும் கோளாறுகளை முன்வைக்கிறது.
- மெனிங்கியோமா பொன்டோசெரெபெல்லர் கோணத்தில் உள்ளூர்மயமாக்கப்பட்டால், செவிப்புலன் இழப்பு, முக தசை பலவீனப்படுத்துதல், தலைச்சுற்றல், மோட்டார் ஒத்துழைப்பு மற்றும் டிஸ்கோரேஷன், அதிகரித்த உள்விழி அழுத்தம், குரல் மற்றும் விழுங்கும் கோளாறுகள் குறிப்பிடப்படுகின்றன.
- துருக்கிய சேணம் மற்றும் ஆல்ஃபாக்டரி ஃபோசா பாதிக்கப்படும்போது, அனோஸ்மியா, மனோ-உணர்ச்சி இடையூறுகள், நினைவகம் மற்றும் காட்சி செயல்பாடு கோளாறுகள், பரவசமான நிலைகள், பலவீனமான செறிவு மற்றும் சிறுநீர் அடங்காமை ஆகியவை பெரும்பாலும் காணப்படுகின்றன.
முதல் அறிகுறிகள்
நியோபிளாஸின் முக்கிய மெதுவான வளர்ச்சியின் பின்னணிக்கு எதிராக, ஆரம்ப அறிகுறிகள் உடனடியாக கண்டறியப்படவில்லை, ஆனால் சுற்றியுள்ள கட்டமைப்புகள் கட்டி கவனம் அல்லது வீக்கத்தால் நேரடியாக சுருக்கப்படும்போது மட்டுமே. முதல் அறிகுறிகள் குறிப்பிடப்படாதவை. அவர்கள் இருக்கலாம்:
- தலை வலி (மந்தமான, நிலையான, அழுத்தும்);
- மனோ-உணர்ச்சி உறுதியற்ற தன்மை, திடீர் மனநிலை மாற்றங்கள்;
- நடத்தை கோளாறுகள்;
- வெஸ்டிபுலர் கோளாறுகள், தலைச்சுற்றல்;
- பார்வை திடீரென சரிவு, செவிப்புலன்;
- அடிக்கடி குமட்டல், உணவு உட்கொள்ளலிலிருந்து சுயாதீனமாக.
சிறிது நேரத்திற்குப் பிறகு, மருத்துவ படம் விரிவடைகிறது. உள்ளன:
- பரேசிஸ் மற்றும் பக்கவாதம் (ஒருதலைப்பட்ச);
- பேச்சு செயலிழப்பு (பேச்சு உற்பத்தியில் சிரமங்கள், திணறல் போன்றவை);
- வலிப்புத்தாக்கங்கள்;
- மன குறைபாடு;
- நினைவகக் குறைபாடு;
- ஒருங்கிணைப்பு மற்றும் நோக்குநிலை கோளாறுகள்.
நிலைகள்
ஹிஸ்டோலாஜிக் படத்தைப் பொறுத்து, மூளையின் மெனிங்கியோமா பல நிலைகள் அல்லது வீரியம் மிக்கதாக இருக்கலாம்:
- கிரேடு I க்கு அருகிலுள்ள திசுக்களாக வளராத தீங்கற்ற, படிப்படியாக வளரும் கட்டிகள் அடங்கும். இத்தகைய மெனிங்கியோமாக்கள் ஒப்பீட்டளவில் சாதகமான பாடத்திட்டத்தால் வகைப்படுத்தப்படுகின்றன, மேலும் அவை மீண்டும் வருவதில்லை. அவை 80-90% வழக்குகளில் நிகழ்கின்றன. செல்லுலார் கட்டமைப்பைப் பொறுத்து தீங்கற்ற மெனிங்கியோமாக்கள் மேலும் வகைப்படுத்தப்படுகின்றன. ஆகவே, நியோபிளாம்கள் மெனிங்கோதெலியல், நார்ச்சத்து, கலப்பு, ஆஞ்சியோமாட்டஸ், சம்மோமாட்டஸ், மைக்ரோசிஸ்டிக், சுரப்பு, லுமினல், மெட்டாபிளாஸ்டிக், கோர்டாய்டல், இம்போபிளாஸ்மோசைடிக் ஆகும்.
- தரம் II மிகவும் ஆக்கிரமிப்பு வளர்ச்சி மற்றும் மீண்டும் நிகழும் போக்கு ஆகியவற்றால் வகைப்படுத்தப்படும் வித்தியாசமான ஃபோசி அடங்கும். சில சந்தர்ப்பங்களில், மூளை திசுக்களில் ஊடுருவக்கூடிய வளர்ச்சி குறிப்பிடப்பட்டுள்ளது. இரண்டாம் பட்டத்தின் மெனிங்கியோமாக்கள், வித்தியாசமான, கோர்டாய்டல் மற்றும் லுமினல். இத்தகைய நியோபிளாம்கள் சுமார் 18% வழக்குகளில் நிகழ்கின்றன.
- மூன்றாம் தரம் மூன்று பிரிவுகளின் வீரியம் மிக்க மெனிங்கியோமாக்களை உள்ளடக்கியது: பாப்பில்லரி, அனாபிளாஸ்டிக் மற்றும் ராப்டோயிட். அவை அனைத்தும் ஊடுருவக்கூடிய வளர்ச்சி, மெட்டாஸ்டாஸிஸ் மற்றும் மீண்டும் மீண்டும் நிகழும் ஒரு ஆக்கிரமிப்பு போக்கால் வகைப்படுத்தப்படுகின்றன. இருப்பினும், இத்தகைய ஃபோசி ஒப்பீட்டளவில் அரிதானது - சுமார் 2% வழக்குகள்.
படிவங்கள்
மூளையின் மெனிங்கியோமாவின் உள்ளூர் வெளிப்பாடுகளின்படி பின்வரும் வகைகளாக பிரிக்கப்படலாம்:
- ஃபால்க்ஸ் மெனிங்கியோமா என்பது அரிவாள் செயல்முறையிலிருந்து முளைக்கும் ஒரு நிடஸ் ஆகும். கிளினிக் வலிப்பு வலிப்புத்தாக்கங்கள் (கால் -கை வலிப்பு), கைகால்களின் முடக்கம் மற்றும் இடுப்பு உறுப்புகளின் செயலிழப்பு ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
- தரம் 2 வீரியம் மிக்கதாக இருக்கும் வித்தியாசமான மெனிங்கியோமா. இது நரம்பியல் அறிகுறிகள் மற்றும் விரைவான வளர்ச்சியால் வகைப்படுத்தப்படுகிறது.
- அனாபிளாஸ்டிக் மெனிங்கியோமா ஒரு வீரியம் மிக்க நோயியல் முடிச்சு.
- பெட்ரிஃபைட் நியோபிளாசம் - சோர்வு, கைகால்களில் பலவீனம், தலைச்சுற்றல் ஆகியவற்றின் வலுவான உணர்வு மூலம் வெளிப்படுகிறது.
- பராசாகிட்டல் நியோபிளாசம் - வலிப்புத்தாக்கங்கள், பரேஸ்டீசியாஸ், இன்ட்ராக்ரானியல் உயர் இரத்த அழுத்தம் ஆகியவற்றுடன்.
- ஃப்ரண்டல் லோப் புண்கள் மன மற்றும் உணர்ச்சி கோளாறுகள், பலவீனமான செறிவு, பிரமைகள், மனச்சோர்வு நிலைகள் ஆகியவற்றால் வகைப்படுத்தப்படுகின்றன.
- குவிவடிவம் தற்காலிக மண்டல கட்டி - செவிவழி மற்றும் பேச்சுக் கோளாறுகளால் வெளிப்படும், நடுக்கம்.
- தடைசெய்யப்பட்ட பாரிட்டல் மெனிங்கியோமா - சிந்தனை மற்றும் நோக்குநிலை சிக்கல்களின் தோற்றத்துடன்.
- மெனிங்கோதெலியோமாடஸ் நியோபிளாசம் - மெதுவான வளர்ச்சி மற்றும் முதன்மை குவிய அறிகுறிகளின் தோற்றத்தால் வகைப்படுத்தப்படுகிறது.
- துருக்கிய சேணம் டியூபர்கிள் முடிச்சு என்பது ஒரு தீங்கற்ற மையமாகும், இது ஒருதலைப்பட்ச காட்சி செயல்பாடு குறைபாடு மற்றும் சியாஸ்மல் நோய்க்குறி (ஆப்டிக் அட்ராபி மற்றும் பிடெம்போரல் ஹெமியானோப்சியா) உடன் வெளிப்படுகிறது.
சிக்கல்கள் மற்றும் விளைவுகள்
மூளை மூளைக்காயத்தின் பாதகமான விளைவுகள் மற்றும் சிக்கல்களின் சாத்தியக்கூறுகள் பல காரணிகளைப் பொறுத்தது. நியோபிளாஸை அறுவைசிகிச்சைக்கு உட்படுத்திய நோயாளிகளில், முழுமையான சிகிச்சையின் வாய்ப்புகள் மிக அதிகமாக உள்ளன. ஆனால் அறுவை சிகிச்சையை மறுப்பது, சுட்டிக்காட்டப்பட்டால், பெரும்பாலான சந்தர்ப்பங்களில் ஈடுசெய்ய முடியாத முடிவுக்கு வழிவகுக்கிறது: நோயாளியின் நிலை இறக்கும் வரை சீராக மோசமடையக்கூடும்.
சிகிச்சையின் வெற்றி அறுவை சிகிச்சை தலையீட்டின் தரம் மற்றும் அறுவை சிகிச்சைக்குப் பின் மறுவாழ்வு காலத்துடன் நெருக்கமாக தொடர்புடையது. நோயாளி சாதாரண வாழ்க்கைக்குத் திரும்பும் வீதமும் பாதிக்கப்படுகிறது:
- இருதய அமைப்பின் நோயியல் இல்லாதது;
- நீரிழிவு நோய் இல்லாதது;
- கெட்ட பழக்கங்களை நீக்குதல்;
- மருத்துவரின் பரிந்துரைகளின் துல்லியமான பூர்த்தி.
சில சந்தர்ப்பங்களில், கட்டியின் கவனத்தை அறுவை சிகிச்சை செய்த பிறகும், சில காலத்திற்குப் பிறகு மீண்டும் நிகழ்கிறது:
- 40% வழக்குகளில் வித்தியாசமான பாடத்திட்டத்துடன் கூடிய மெஞ்சியோமாக்கள்;
- கிட்டத்தட்ட 80% வழக்குகளில் வீரியம் மிக்க மெனிங்கியோமாக்கள் மீண்டும் நிகழ்கின்றன.
கியூனிஃபார்ம் எலும்பு, துருக்கிய சேணம் மற்றும் காவர்னஸ் சைனஸ் ஆகியவற்றின் பகுதியில் அமைந்துள்ள ஃபோசி, சிகிச்சையின் பின்னர் கட்டி செயல்முறையை "திரும்ப" அதிக வாய்ப்புள்ளது. கிரானியல் பெட்டகத்தில் உருவாகும் நியோபிளாம்களின் மறுநிகழ்வு மிகவும் குறைவாகவே உள்ளது. [4]
கண்டறியும் மூளை மெனிங்கியோமாஸ்
மூளையின் மெனிங்கியோமா முக்கியமாக கண்டறியும் கதிர்வீச்சு நுட்பங்களால் கண்டறியப்படுகிறது.
எம்.ஆர்.ஐ - காந்த அதிர்வு இமேஜிங் -எந்தவொரு உள்ளூர்மயமாக்கலின் கட்டி செயல்முறையைக் கண்டறிய உதவுகிறது. நோயறிதலின் போது, மூளையின் பொருளின் அமைப்பு, நோயியல் ஃபோசி மற்றும் அசாதாரண இரத்த ஓட்டத்துடன் மண்டலங்களின் இருப்பு, அத்துடன் வாஸ்குலர் நியோபிளாம்கள், மூளை சவ்வுகளின் அழற்சி மற்றும் பிந்தைய அதிர்ச்சிகரமான கோளாறுகள் முதன்மையாக தீர்மானிக்கப்படுகின்றன.
வேறுபட்ட நோயறிதல் மற்றும் நோயியல் முடிச்சின் அளவின் மதிப்பீட்டிற்கு, மாறுபட்ட மேம்படுத்தும் முகவரை உட்செலுத்தலுடன் எம்.ஆர்.ஐ பயன்படுத்தப்படுகிறது. மெனிங்கியோமாக்கள் பெரும்பாலும் "டூரல் வால்" என்று அழைக்கப்படுவதைக் கொண்டிருக்கிறார்கள், இது கட்டியின் தளத்தின் எல்லைகளுக்கு அப்பால் விரிவடையும் மாறுபட்ட விரிவாக்கத்தின் ஒரு நேரியல் பகுதி. அத்தகைய "வால்" தோற்றம் ஊடுருவல் காரணமாக அல்ல, மாறாக கட்டிக்கு அருகில் அமைந்துள்ள சவ்வுகளில் எதிர்வினை மாற்றங்கள்.
CT-சுட்டிக்காட்டப்பட்டால், போலஸ் கான்ட்ராஸ்ட் - ஒரு சிறப்பு சிரிஞ்சுடன் எக்ஸ்ரே கான்ட்ராஸ்ட் விரிவாக்கத்தின் நரம்பு ஊசி பயன்படுத்த முடியும்.
ஆய்வக சோதனைகள் முக்கியமாக இத்தகைய இரத்த பரிசோதனைகளால் குறிப்பிடப்படுகின்றன:
- .
- உயிர்வேதியியல் பகுப்பாய்வு -இரத்தத்தின் வேதியியல் கலவையை தீர்மானிக்க உங்களை அனுமதிக்கிறது;
- புற்றுநோய் மார்க்கர் ஆய்வு.
தேவைப்பட்டால், கூடுதல் கருவி கண்டறிதல் பரிந்துரைக்கப்படுகிறது:
- எலக்ட்ரோஎன்செபலோகிராபி (மூளை செயல்பாட்டை பதிவு செய்கிறது);
- ஆஞ்சியோகிராஃபி (கட்டி கவனத்திற்கு இரத்த விநியோகத்தின் தீவிரத்தை வெளிப்படுத்துகிறது);
- பாசிட்ரான் உமிழ்வு டோமோகிராபி (PET நியோபிளாஸின் மறுநிகழ்வுகளைக் கண்டறிய உதவுகிறது).
வேறுபட்ட நோயறிதல்
மூளைக் கட்டி செயல்முறைகளின் மாறுபட்ட நோயறிதலின் போது, பொதுவான நோயறிதல் மற்றும் தொற்றுநோயியல் உள்ளிட்ட பல்வேறு காரணிகளை கணக்கில் எடுத்துக்கொள்வது அவசியம். காந்த அதிர்வு இமேஜிங் "நம்பர் 1" ஆய்வாக கருதப்படுகிறது. கண்டறியும் நடவடிக்கைகளின் போது, கணக்கில் எடுத்துக்கொள்வது முற்றிலும் அவசியம்:
- நோயியல் அதிர்வெண் (1/3 - கிளைல் கட்டிகள், 1/3 - மெட்டாஸ்டேடிக் ஃபோசி, 1/3 - பிற நியோபிளாம்கள்);
- நோயாளியின் வயது (குழந்தைகளுக்கு லுகேமியா மற்றும் லிம்போமாக்கள், அனாபிளாஸ்டிக் கட்டிகள் மற்றும் டெரடோமாக்கள், அத்துடன் கிரானியோபார்னிகியோமாஸ், மெடுல்லோபிளாஸ்டோமாக்கள் மற்றும் எபென்டிமோமாக்கள்;
- உள்ளூர்மயமாக்கல் (சூப்பராடென்டோரியல், அகச்சிவப்பு, இன்ட்ராவென்ட்ரிகுலர், செல்லர்-ஒட்டுண்ணி, சிறுமூளை கோணம் போன்றவை);
- பரவல் வகை (முதுகெலும்புடன் - ஒலிகோடென்ட்ரோக்லியோமா, எபெண்டிமோமா, மெடுல்லோபிளாஸ்டோமா, லிம்போமா; எதிர் அரைக்கோளத்திற்கு - கிளியோபிளாஸ்டோமா, குறைந்த வேறுபாட்டின் ஆஸ்ட்ரோசைட்டோமா; கோர்டெக்ஸின் ஈடுபாட்டுடன் - ஒலிகோடென்ட்ரோக்லியோமா, கேங்க்லியோக்லியோமா);
- உள் கட்டமைப்பின் அம்சங்கள் (கால்சிஃபிகேஷன் என்பது ஒலிகோடென்ட்ரோக்லியோமா மற்றும் கிரானியோபார்ன்ஜியோமாவின் சிறப்பியல்பு, ஆனால் 20% மெனிங்கியோமாக்களிலும் நிகழ்கிறது);
- பரவல் (எம்.ஆர்.ஐ.யில் தெளிவான பரவல்-எடையுள்ள ஃபோசி புண்கள், எபிடர்மாய்டு சிஸ்டிக் வெகுஜனங்கள், கடுமையான பக்கவாதம்; கட்டி செயல்முறைகள் மூளையின் பரவல்-எடையுள்ள எம்.ஆர்.ஐ மீது குறைந்த சமிக்ஞையைக் கொண்டுள்ளன).
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை மூளை மெனிங்கியோமாஸ்
மூளை மெனிங்கியோமாவிற்கான சிகிச்சையின் திட்டம் ஒரு தனிப்பட்ட திட்டத்தின் படி பரிந்துரைக்கப்படுகிறது, இது நியோபிளாஸின் அளவு மற்றும் இருப்பிடம், இருக்கும் அறிகுறிகள், வளர்ச்சியின் தீவிரம், நோயாளியின் வயது ஆகியவற்றை கணக்கில் எடுத்துக்கொள்கிறது. பெரும்பாலும், மருத்துவர்கள் மூன்று முக்கிய நுட்பங்களில் ஒன்றைத் திருப்புகிறார்கள்: கண்காணிப்பு தந்திரோபாயங்கள், அறுவை சிகிச்சை மற்றும் கதிர்வீச்சு சிகிச்சை.
மெதுவாக வளரும் மெனிங்கியோமாக்களுக்கு அவதானிப்பு தந்திரோபாயங்கள் பயன்படுத்தப்படுகின்றன, ஆண்டுக்கு 1-2 மி.மீ. இத்தகைய நியோபிளாம்களைக் கொண்ட நோயாளிகள் வருடாந்திர கண்டறியும் காந்த அதிர்வு இமேஜிங்கிற்கு உட்படுத்தப்பட வேண்டும்:
- இது ஒரு சிறிய முனை என்றால், இல்லை அல்லது லேசான அறிகுறிகள் மற்றும் பாதுகாக்கப்பட்ட வாழ்க்கைத் தரம்;
- மெதுவாக முற்போக்கான அறிகுறிகளின் பின்னணியில் ஒரு வயதான நபரில் நோயியல் கண்டறியப்பட்டால்.
அறுவைசிகிச்சை சிகிச்சை மெஞ்சியோமா அகற்றுதலின் முக்கிய இடமாக கருதப்படுகிறது. மூளையின் செயல்பாட்டு குறிப்பிடத்தக்க பகுதிகளிலிருந்து அணுகக்கூடிய இடத்தில் நிடஸ் அமைந்திருந்தால் அறுவை சிகிச்சை கட்டாயமாகும். முடிந்தால், எதிர்காலத்தில் மீண்டும் வருவதைத் தடுக்க அறுவை சிகிச்சை நிபுணர் நியோபிளாஸை முழுவதுமாக அகற்ற முயற்சிப்பார், அதே நேரத்தில் நரம்பு மண்டலத்தின் செயல்பாட்டை மீட்டெடுக்கிறார் (பாதுகாக்க). துரதிர்ஷ்டவசமாக, இந்த சாத்தியம் எப்போதும் இல்லை. எடுத்துக்காட்டாக, கவனம் மண்டை ஓட்டின் அடிப்பகுதியில் அமைந்திருந்தால், அல்லது சிரை சைனஸாக வளர்ந்தால், கடுமையான சிக்கல்களின் அதிக நிகழ்தகவு காரணமாக முழுமையான பிரித்தல் ரத்து செய்யப்படுகிறது. அத்தகைய சூழ்நிலையில், அறுவை சிகிச்சை நிபுணர் மூளை கட்டமைப்புகளின் சுருக்கத்தைக் குறைக்க ஒரு பகுதி வெளியேற்றத்தை செய்கிறார். பின்னர் நோயாளிகள் கதிரியக்க அறுவை சிகிச்சை மற்றும் கதிர்வீச்சு சிகிச்சையுடன் கடமையாக சிகிச்சை பெறுகிறார்கள்.
நோயியல் முனையின் இருப்பிடத்தைப் பொருட்படுத்தாமல், முதன்மை மெனிங்கியோமாவைக் கொண்ட அனைத்து நோயாளிகளுக்கும், அதே போல் முழுமையற்ற பிரித்தல் அல்லது கதிர்வீச்சின் பின்னர் எஞ்சிய கட்டிகள் உள்ள நோயாளிகளுக்கும் காமா கத்தி கதிரியக்க அறுவை சிகிச்சை குறிக்கப்படுகிறது (கவனம் அதிகபட்ச அளவு 30 மிமீக்கு மிகாமல் இருந்தால்). ஆழ்ந்த மூளை கட்டமைப்புகளில் அவற்றின் இருப்பிடத்துடன் அமைப்புகளின் தாக்கத்திற்கு காமா கத்தி மிகவும் பொருத்தமானது, வழக்கமான அறுவை சிகிச்சை தலையீட்டை அணுகுவது கடினம். வழக்கமான அறுவை சிகிச்சையை பொறுத்துக்கொள்ள முடியாத நோயாளிகளுக்கும் இந்த முறை பயன்படுத்தப்படுகிறது. கதிரியக்க அறுவை சிகிச்சை மெனிங்கியோமாவின் வளர்ச்சியை அதன் டி.என்.ஏவை அழிப்பதன் மூலமும், உணவளிக்கும் வாஸ்குலர் நெட்வொர்க்கை துள்ளல் செய்வதன் மூலமும் நிறுத்துகிறது. இந்த சிகிச்சை 90% க்கும் மேற்பட்ட வழக்குகளில் பயனுள்ளதாக இருக்கும்.
காமா கத்தி சிகிச்சையின் "நன்மை":
- சுற்றியுள்ள மூளை கட்டமைப்புகள் பாதிக்கப்படவில்லை;
- நோயாளியை மருத்துவமனையில் சேர்க்க வேண்டிய அவசியமில்லை;
- முறை ஆக்கிரமிப்பு இல்லாதது, எனவே தொற்று அல்லது இரத்த இழப்புக்கான ஆபத்து இல்லை;
- பொது மயக்க மருந்து தேவையில்லை;
- நீண்ட மீட்பு காலம் தேவையில்லை.
வழக்கமான கதிர்வீச்சு சிகிச்சை பல அல்லது பெரிய மெனிங்கியோமாக்கள் நோயாளிகளுக்கு குறிக்கப்படுகிறது மற்றும் அயனியாக்கும் கதிர்வீச்சைப் பயன்படுத்துவதை உள்ளடக்கியது. குறிப்பைப் பொறுத்து, எக்ஸ்ரே சிகிச்சை, β- சிகிச்சை, γ- சிகிச்சை, புரோட்டான் மற்றும் நியூட்ரான் வெளிப்பாடு ஆகியவற்றுக்கு இடையே வேறுபாடு செய்யப்படுகிறது. சிகிச்சை செயல்திறன் என்பது தீவிரமாக பெருகும் உயிரணுக்களின் கட்டி டி.என்.ஏவின் சேதத்தை அடிப்படையாகக் கொண்டது, இது அவற்றின் மரணத்தை ஏற்படுத்துகிறது.
மூளையின் தீங்கற்ற மெனிங்கியோமாவிற்கான கீமோதெரபி பொருத்தமற்றது மற்றும் நடைமுறையில் பயன்படுத்தப்படவில்லை. இருப்பினும், இந்த முறை வீரியம் மிக்க நியோபிளாம்களில் பரிந்துரைக்கப்படுகிறது, இது மெதுவான வளர்ச்சியை ஒரு துணை விளைவு மற்றும் ஆழமான மூளை திசுக்களுக்கு நோயியல் செயல்முறை பரவுவதைத் தடுக்கிறது.
கூடுதலாக அறிகுறி சிகிச்சையை பரிந்துரைக்கவும், நோயாளியின் நிலையைப் போக்கவும், மூளையில் இரத்த ஓட்டத்தை மேம்படுத்தவும்.
மருந்துகள்
ஒரு முன்கூட்டிய தயாரிப்பாக, பெருமூளை மெனிங்கியோமா நோயாளிகளுக்கு இரத்த அழுத்தத்தை உறுதிப்படுத்த மருந்துகள் வழங்கப்படுகின்றன. ஹைபோதாலமிக்-பிட்யூட்டரி நெருக்கடிகள் எதுவும் இல்லை என்றால், புரோராக்ஸன் 0.015-0.03 கிராம் ஒரு நாளைக்கு மூன்று முறை அல்லது பியூட்டிராக்ஸன் 0.01-0.02 கிராம் ஒரு நாளைக்கு மூன்று முறை இரத்த அழுத்த கண்காணிப்பின் பின்னணிக்கு எதிராக நிர்வகிக்கப்படுகிறது (நோயாளியின் நிலையை கண்காணிப்பது முக்கியம், ஏனெனில் பிபி, பிராடிகார்டியா, மங்கலானவை. பிபி தொடர்ந்து உயர்த்தப்பட்டால், பிரசோசின் 0.5-1 மி.கி ஒரு நாளைக்கு மூன்று முறை பரிந்துரைக்கப்படுகிறது. இது ஒரு செயற்கை வாசோடைலேட்டர், மற்றும் சாத்தியமான பக்க விளைவுகளில் டிஸ்ப்னியா, ஆர்த்தோஸ்டேடிக் பிபி குறைத்தல், கால் வீக்கம் ஆகியவை அடங்கும்.
அட்ரீனல் பற்றாக்குறையின் அளவை கணக்கில் எடுத்துக்கொள்வது, கார்டிசோன், ஹைட்ரோகார்டிசோன், ப்ரெட்னிசோலோன் ஆகியவற்றுடன் ஹார்மோன் மாற்று சிகிச்சை செய்யப்படுகிறது. அறுவைசிகிச்சைக்கு முன்னர், நோயாளிகளுக்கு ஒவ்வொரு 8 மணி நேரத்திற்கும் 50 மி.கி ஹைட்ரோகார்டிசோன் நிர்வகிக்கப்படுகிறது (தலையீட்டிற்கு முன்பும், அதன் செயல்பாட்டின் போது மற்றும் பல நாட்களுக்குப் பிறகு, தனிப்பட்ட அளவுகளில் நிர்வகிக்கப்படுகிறது).
சுட்டிக்காட்டப்பட்டால், தைராய்டு ஹார்மோன்கள் மற்றும் பாலியல் ஹார்மோன்கள் பயன்படுத்தப்படுகின்றன. தலையீட்டிற்கு ஒரு நாள் முன்னர் முற்காப்பு நோக்கத்திற்காக, செபலோஸ்போரின்ஸுடனான சிகிச்சை தொடங்கப்படுகிறது. பாரம்பரியமாக, இது அறுவைசிகிச்சைக்குப் பிறகு ஐந்து நாட்களுக்கு தொடர்ச்சியான சிகிச்சையுடன், ஒரு நாளைக்கு இரண்டு முறை 1-2 கிராம் வரை செஃப்ட்ரியாக்சோன் ஆகும். அழற்சி செயல்முறைகளின் வளர்ச்சியில் (மெனிங்கோயென்ஸ்ஃபாலிடிஸ்), இரண்டு வாரங்களுக்கு அடையாளம் காணப்பட்ட நோய்க்கிருமியையும், நோயெதிர்ப்பு குறைபாடுள்ள நிலைகளைக் கொண்ட நோயாளிகளுக்கும் - 3 அல்லது அதற்கு மேற்பட்ட வாரங்களுக்கு ஆண்டிபயாடிக் சிகிச்சை பரிந்துரைக்கப்படுகிறது. பென்சிலின்கள், ஃப்ளோரோக்வினோலோன்கள், III தலைமுறை செஃபாலோஸ்போரின்ஸ், கிளைகோபெப்டைடுகளின் பெற்றோர் நிர்வாகம் சாத்தியமாகும்.
மூளையின் மெஞ்சியோமாவுடன் என்ன வைட்டமின்களை எடுக்க முடியாது?
புற்றுநோய் நோயாளிகளின் உடலில் வைட்டமின்கள் தினசரி உட்கொள்வது குறிப்பாக முக்கியமானது. கட்டி செயல்முறைகளால் பலவீனமடைந்தவர்களுக்கு, பயனுள்ள பொருட்கள் மிக முக்கியமானவை, மேலும் அவை உணவுடன் மட்டுமல்ல, பெரும்பாலும் சிறப்பு மருந்துகளின் வடிவத்திலும் - மாத்திரைகள் அல்லது ஊசி போட வேண்டும். வைட்டமின்களை கூடுதல் அறிமுகப்படுத்துவதற்கான தேவை குறித்த முடிவு கலந்துகொண்ட மருத்துவரால் எடுக்கப்படுகிறது. பெரும்பாலான சந்தர்ப்பங்களில், வைட்டமின் சிகிச்சை உடலின் பாதுகாப்புகளை அதிகரிப்பதற்கும், மீட்பு செயல்முறைகளை செயல்படுத்துவதற்கும், நோய் எதிர்ப்பு சக்தியை வலுப்படுத்துவதற்கும், கதிர்வீச்சு அல்லது அறுவை சிகிச்சையால் பலவீனமடைவதற்கும் குறிக்கப்படுகிறது. கூடுதலாக, வைட்டமின்கள் பெரும்பாலும் மருந்து சிகிச்சையின் பக்க விளைவுகளை குறைக்கின்றன.
பெரும்பாலான வைட்டமின் தயாரிப்புகள் உடலில் நேர்மறையான விளைவைக் கொண்டுள்ளன - பரிந்துரைக்கப்பட்ட அளவு பின்பற்றப்படுகிறது. இருப்பினும், சில வைட்டமின்கள் மருத்துவர்கள் எச்சரிக்கையுடன் அறிவுறுத்துகிறார்கள், மருத்துவரின் மருந்து இல்லாமல் எடுக்கக்கூடாது. அத்தகைய மருந்துகளைப் பற்றி நாங்கள் பேசுகிறோம்:
- ஆல்பா-டோகோபெரோல் (வைட்டமின் இ);
- மெத்தில்கோபாலமின் (வைட்டமின் பி 12);
- தியாமின் (பி 1);
- ஃபோலிக் அமிலம் (பி 9).
வைட்டமின்கள் A மற்றும் D3, அத்துடன் இரும்பு கொண்ட மல்டிவைட்டமின் தயாரிப்புகளை எடுக்கும்போது எச்சரிக்கை தேவை.
மறுவாழ்வு
மூளையின் மெனிங்கியோமாவின் அறுவைசிகிச்சை ஒரு தீவிரமான செயல்பாடாகும். தலையீடு செய்தபின் நிகழ்த்தப்பட்டாலும், கட்டி மீண்டும் நிகழும் ஆபத்து இல்லாமல் முழு மீட்டெடுப்பை உறுதி செய்வதற்காக புனர்வாழ்வு காலத்தை சரியாக நடத்துவது மிகவும் முக்கியம்.
அறுவைசிகிச்சைக்குப் பிறகு மனதில் கொள்ள பல தடைகள் உள்ளன:
- நீங்கள் மதுபானங்களை குடிக்க முடியாது;
- நீங்கள் காற்று வழியாக பயணிக்க முடியாது (உங்கள் மருத்துவர் ஒப்புதல் அளிக்காவிட்டால்);
- ச una னா மற்றும் ச una னாவுக்குச் செல்ல வேண்டாம், செயலில் உள்ள சூரியனின் காலகட்டத்தில் ஒரு சோலாரியம், சூரிய ஒளியைப் பயன்படுத்துங்கள்;
- முதன்முறையாக, அதிகரித்த மன அழுத்தத்தை உள்ளடக்கிய செயலில் உள்ள விளையாட்டுகளில் நீங்கள் ஈடுபடக்கூடாது;
- மத்திய நரம்பு மண்டலம் மற்றும் இரத்த அழுத்தத்தை எதிர்மறையாக பாதிக்கக்கூடிய ஊழல்கள், சண்டைகள் மற்றும் பிற சூழ்நிலைகளை நீங்கள் தவிர்க்க வேண்டும்.
புனர்வாழ்வு திட்டம் ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக உருவாக்கப்பட்டுள்ளது. மீட்பு செயல்பாட்டின் போது, தற்போதுள்ள இயக்கவியலைப் பொறுத்து திட்டம் மாறக்கூடும். எடிமா மற்றும் எஞ்சிய வலி நோய்க்குறி ஏற்பட்டால், பிசியோதெரபி பயன்படுத்தப்படலாம். கைகால்களின் பரீசிஸில், இரத்த ஓட்டம் மற்றும் நிணநீர் ஓட்டத்தை மேம்படுத்த, நரம்புத்தசை கடத்தல் மற்றும் உணர்திறன் ஆகியவற்றை அதிகரிக்க, மசாஜ்கள் மற்றும் கையேடு சிகிச்சை ஆகியவை பரிந்துரைக்கப்படுகின்றன. சிகிச்சை உடற்பயிற்சி இழந்த செயல்பாடுகளை மீட்டெடுக்கவும், ரிஃப்ளெக்ஸ் இணைப்புகளை உருவாக்கவும், வெஸ்டிபுலர் எந்திரத்தின் வேலையை உறுதிப்படுத்தவும் உதவுகிறது.
தடுப்பு
நிபுணர்களின் கூற்றுப்படி, பல புற்றுநோய் நோயியல் மனித ஊட்டச்சத்துடன் தொடர்பு உள்ளது. எடுத்துக்காட்டாக, சிவப்பு இறைச்சிக்கான விருப்பம் பல்வேறு வகையான புற்றுநோய்களுடன் தொடர்புடையது. மது பானங்கள், புகைபிடித்தல், குறைந்த தரமான மற்றும் இயற்கைக்கு மாறான உணவின் நுகர்வு ஆகியவை எதிர்மறையான தாக்கத்தை ஏற்படுத்துகின்றன.
மருத்துவர்கள் பரிந்துரைக்கிறார்கள்:
- கலோரி உட்கொள்ளல் மற்றும் உடல் செயல்பாடுகளுக்கு இடையில் ஒரு சமநிலையை வைத்திருங்கள்;
- சாதாரண உடல் எடையை பராமரிக்க;
- உடல் ரீதியாக சுறுசுறுப்பாக இருக்க வேண்டும்;
- பழங்கள், காய்கறிகள், கீரைகளுக்கு முன்னுரிமை அளிக்க, வசதியான உணவுகள் மற்றும் சிவப்பு இறைச்சியைத் தவிர்க்க உணவில்;
- மது அருந்துவதைக் கட்டுப்படுத்துங்கள்.
புற்றுநோயியல் வளர்ச்சியை எதிர்க்கும் திறனில் உடலை வலுப்படுத்த போதுமான மற்றும் போதுமான இரவு ஓய்வு முக்கியமானது. தரமான தூக்கம் ஹார்மோன் நிலையை இயல்பாக்குவதற்கு பங்களிக்கிறது, முக்கிய முக்கிய செயல்முறைகளை உறுதிப்படுத்துகிறது. அதே நேரத்தில், தூக்கமின்மை அதிகரித்த மன அழுத்தத்திற்கு வழிவகுக்கிறது, ஆரோக்கியமான தாளங்களை சீர்குலைப்பது, இது மூளை மூளைக்காயத்தின் வளர்ச்சிக்கு வழிவகுக்கும்.
தடுப்பு நோக்கங்களுக்காக, வழக்கமான தேர்வுகளுக்கு உட்படுத்த மறக்க வேண்டாம், சரியான நேரத்தில் மருத்துவர்களைப் பார்வையிட வேண்டாம் என்று கடுமையாக பரிந்துரைக்கப்படுகிறது.
முன்அறிவிப்பு
அருகிலுள்ள திசுக்களில் முளைக்காமல் மூளையின் தீங்கற்ற மெனிங்கியோமா சரியான நேரத்தில் கண்டறியப்பட்டால், முன்கணிப்பு சாதகமாகக் கருதப்படலாம். பெரும்பாலான நோயாளிகள் முழுமையாக குணமடைகிறார்கள். சுமார் 3% வழக்குகளில், நோயியல் மீண்டும் நிகழ்கிறது. 75-80% நோயாளிகளில் கிட்டத்தட்ட 40% நோயாளிகளிலும், வீரியம் மிக்க கட்டிகளிலும் வித்தியாசமான கட்டிகள் மீண்டும் நிகழும்.
மெனிங்கியோமா மறு வளர்ச்சிக்கான ஐந்தாண்டு அளவுகோலை வல்லுநர்கள் வேறுபடுத்துகிறார்கள், இது நோயியல் கவனத்தின் உள்ளூர்மயமாக்கலின் பகுதியைப் பொறுத்தது. மீண்டும் வருவதற்கான மிகக் குறைந்த போக்கு, கிரானியல் பெட்டகத்திற்கு அருகில் அமைந்துள்ள நியோபிளாம்களைக் கொண்டுள்ளது. துருக்கிய சேணத்தின் பகுதியில் சற்றே அடிக்கடி தொடர்ச்சியான கட்டிகள், இன்னும் அடிக்கடி - கியூனிஃபார்ம் எலும்பின் உடலுக்கு அருகிலுள்ள புண்கள் (ஐந்து ஆண்டுகளுக்குள், இதுபோன்ற மெனிங்கியோமாக்களில் 34% மீண்டும் வளர்கின்றன). கியூனிஃபார்ம் எலும்பு மற்றும் கேவர்னஸ் சைனஸின் சிறகுகளுக்கு அருகில் உள்ளூர்மயமாக்கப்பட்ட ஃபோசி மீண்டும் நிகழும் (60-99%).
நோயின் விளைவு நேரடியாக அவர்களின் சொந்த ஆரோக்கியத்திற்கு ஒரு பொறுப்பான அணுகுமுறை மற்றும் மருத்துவர்களுக்கு சரியான நேரத்தில் பரிந்துரைக்கப்படுகிறது.
மூளையின் மெனிங்கியோமாவுக்கு ஆல்கஹால்
மூளை மெனிங்கியோமாவின் இருப்பிடத்தைப் பொருட்படுத்தாமல், இந்த நோயால் கண்டறியப்பட்ட அனைத்து நோயாளிகளாலும் ஆல்கஹால் பானங்களை மறக்க வேண்டும். தீங்கற்றவை உட்பட எந்தவொரு புற்றுநோயுடனும் மது பானங்கள் இணைக்கப்படக்கூடாது. கீமோதெரபிக்கு உட்பட்ட நோயாளிகளுக்கும் ஆல்கஹால் முரணாக உள்ளது. ஒரு சிறிய அளவு மதுபானங்கள் கூட நோயாளியின் மரணம் வரை கடுமையான விளைவுகளை ஏற்படுத்தும்.
இந்த தடைக்கான காரணங்கள் பின்வருமாறு:
- நோயெதிர்ப்பு பாதுகாப்பு பாதிக்கப்படுகிறது, பூஞ்சை, நுண்ணுயிர் அல்லது வைரஸ் நோய்த்தொற்றின் வளர்ச்சிக்கு சாதகமான நிலைமைகள் உள்ளன;
- உடல் கூடுதல் சுமைகளைக் கொண்டுள்ளது மற்றும் கட்டி செயல்முறைக்கு எதிராக போராடுவதற்கு அவற்றை வழிநடத்துவதற்குப் பதிலாக, ஆல்கஹால் போதை நீக்குவதற்கு ஆற்றலைச் செலவிடுகிறது;
- கீமோ மருந்துகளின் பக்க விளைவுகள் பெருக்கப்படுகின்றன;
- கல்லீரல் மற்றும் சிறுநீரகங்கள் அதிகரித்த திரிபு மற்றும் கல்லீரல் மற்றும் சிறுநீரக செயலிழப்பு ஆபத்து அதிகரிக்கும்;
- மெட்டாஸ்டாசிஸின் ஆபத்து அதிகரித்தது;
- நோயாளியின் நல்வாழ்வு, மோசமான அறிகுறிகளை கணிசமாக மோசமாக்குகிறது.
சில சந்தர்ப்பங்களில், கீமோதெரபியின் போது முன்னர் அடைந்த விளைவுகளை ஆல்கஹால் ஈடுசெய்ய முடியும், எனவே மெனிங்கியோமா நோயாளிகளுக்கு ஆல்கஹால் முற்றிலுமாக தவிர்ப்பது முக்கியம்.
இயலாமை
ஒரு இயலாமை வழங்க முடியுமா என்பது பல காரணிகளைப் பொறுத்தது:
- நியோபிளாஸின் வீரியம் அல்லது தீங்கற்ற தன்மை;
- அறுவைசிகிச்சை தலையீட்டின் சாத்தியம், உண்மை மற்றும் தரம் (முழுமை);
- மீண்டும் மீண்டும் வந்திருந்தால்;
- செயல்பாட்டுக் கோளாறுகளின் தன்மை மற்றும் பட்டம், இயலாமை இருப்பு;
- வயது, தொழில் போன்ற சமூக அளவுகோல்களிலிருந்து.
நோயாளிக்கு நிலையான அல்லது அதிகரிக்கும் மூளைக் கோளாறுகள், சுய பாதுகாப்பு, இயக்கம் போன்றவற்றில் வரம்புகள் இருந்தால் முதல் இயலாமை குழு ஒதுக்கப்படுகிறது.
சாதகமற்ற புனர்வாழ்வு முன்கணிப்பு அல்லது மிதமான ஆனால் நிரந்தர இயலாமையுடன் தீங்கற்ற, வீரியம் மிக்க அல்லது மெட்டாஸ்டேடிக் கட்டிக்கு இயக்கப்படும் நபர்களுக்கு இரண்டாவது குழு குறிக்கப்படுகிறது.
மூன்றாவது குழு மூளை செயல்பாட்டின் மிதமான குறைபாடு உள்ள நோயாளிகளுக்கு ஒதுக்கப்படுகிறது, இது போதுமான நோக்குநிலை, அறிவாற்றல் திறன்கள், இயக்கம் மற்றும் தொழிலாளர் செயல்பாடு ஆகியவற்றைத் தடுக்கிறது.
மூளையின் மெனிங்கியோமா அறிகுறிகளை உச்சரிக்கவில்லை என்றால், சிகிச்சையின் பின்னர் நோயாளியின் வேலை செய்யும் திறன் பாதுகாக்கப்படுகிறது, பின்னர் ஒரு இயலாமை குழுவை வழங்குவது சாத்தியமில்லை.

