ஒரு சிதைந்த பெருமூளை அனீரிசம்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 07.06.2024

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
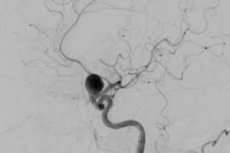
அனூரிஸ்ம் என்பது ஒரு தமனி அல்லது நரம்பின் சுவரில் ஒரு வீக்கம், அதன் மெல்லிய மற்றும் நெகிழ்ச்சி இழப்பு காரணமாக. பெரும்பாலான சந்தர்ப்பங்களில், இந்த நோயியல் பிறவி. பெரும்பாலும் மூளையின் கப்பல்களில் ஒரு அனீரிஸம் கண்டறியப்படுகிறது, இது நோயை ஆபத்தானதாக ஆக்குகிறது. கப்பலின் நீடித்த பகுதி சேதமடையாதவருடன் இணையாக செயல்பட முடியாது, எனவே பெருமூளை அனீரிஸின் சிதைவு மிகவும் பொதுவான சூழ்நிலை. மிகவும் விரும்பத்தகாத விஷயம் என்னவென்றால், குறிப்பிட்ட அறிகுறிகள் இல்லாததால் நோயாளி தனது நோயறிதலைக் கூட சந்தேகிக்கக்கூடாது, எனவே தாமதம் காரணமாக ஆபத்தான விளைவுகளின் ஆபத்து மிக அதிகமாக உள்ளது.
நோயியல்
அனீரிஸம் உருவாக்கம் மற்றும் சிதைவு இரண்டும் உயர் இரத்த அழுத்தத்தின் விளைவாக இருப்பதை நாங்கள் கண்டறிந்தோம். இதன் பொருள் உயர் இரத்த அழுத்தம் மற்றும் குடிகாரர்கள் நோயாளிகள் ஆபத்தில் உள்ளனர். புள்ளிவிவரங்களின்படி, மோசமான பழக்கவழக்கங்களைக் கொண்டவர்களில் அனீரிஸ் உருவாக்கம் மற்றும் சிதைவின் நிகழ்தகவு அதிகமாக உள்ளது: புகைப்பிடிப்பவர்கள் மற்றும் போதைப் பழக்கத்திற்கு அடிமையானவர்கள், குறிப்பாக கோகோயினுக்கு அடிமையாக இருப்பவர்கள்.
சிதைந்த பெருமூளை அனூரிஸம் என்பது வயது தொடர்பான நோயியல். குழந்தைகளில் தமனி உயர் இரத்த அழுத்தம் ஒரு அரிய நிகழ்வு காரணமாக இது குழந்தைகளில் கண்டறியப்படவில்லை. மற்றும் இரத்த நாளங்களின் சுவர்களில் உள்ள கொழுப்பு, அவை குறைந்த மீள், காலப்போக்கில் மட்டுமே குடியேறுகின்றன. ஒரு குழந்தையின் முன்கணிப்பு இருக்கலாம், ஆனால் அவர் வளர்ந்து நோய்களைக் குவிக்கும் போது, வீக்கம் மிகவும் பின்னர் தோன்றும்.
பெருமூளை அனீரிசிம்களின் உருவாக்கம் மற்றும் சிதைவுக்கான முனைப்பு பெண்களில் ஓரளவு அதிகமாக உள்ளது. விதிவிலக்குகள் இருந்தாலும், நோய் 30 முதல் 60 வயது வரை பெரும்பாலும் கண்டறியப்படுகிறது.
பலர் பல ஆண்டுகளாக அனீரிஸுடன் வாழ்கிறார்கள் மற்றும் முதுமையால் இறந்துவிடுகிறார்கள் என்று சொல்ல வேண்டும். ஆனால் அதே நேரத்தில், அவை தொடர்ந்து ஆபத்தில் உள்ளன. வீக்கத்தின் இடத்தில் தமனி சிதைவு நோயின் 0.01% வழக்குகளில் மட்டுமே நிகழ்கிறது. காரணம் இரத்த அழுத்தத்தில் ஒரு ஸ்பைக் ஆகும். சோகமான உண்மை என்னவென்றால், 70% வழக்குகளில் சிதைவு நோயாளியின் மரணத்திற்கு வழிவகுக்கிறது.
காரணங்கள் ஒரு சிதைந்த பெருமூளை அனீரிஸம்.
என்ன காரணங்கள் ஒரு பெருமூளை அனூரிஸம் சிதைவதற்கு வழிவகுக்கும் என்பதைப் புரிந்து கொள்ள, நோயின் நோய்க்கிருமிகளைப் படிப்பது அவசியம், இது குழந்தையின் பிறப்புக்கு முன்பே அதன் தோற்றத்தைக் கொண்டிருக்கலாம் அல்லது காயங்கள் மற்றும் நோய்களுக்கு காரணமாக மாறும். இரத்த நாளங்களின் போதிய செயல்பாட்டிற்கான காரணம் பெரும்பாலும் வளர்சிதை மாற்ற மற்றும் மரபணு கோளாறுகள் ஆகும், இது வாஸ்குலர் சுவரை உருவாக்குவதில் விலகல்களுக்கு வழிவகுக்கிறது.
இளமைப் பருவத்தில் தங்களை வெளிப்படுத்தக்கூடிய "பிறவி" அனீரிஸ்கள், வழக்கமான மூன்று அடுக்கு அமைப்பு இல்லாததால் வகைப்படுத்தப்படுகின்றன. அதன் சுவர் இணைப்பு திசுக்களால் மட்டுமே குறிப்பிடப்படுகிறது. ஒரு தசை மற்றும் மீள் அடுக்கின் பற்றாக்குறை பல்வேறு வகையான சுமைகளுக்கு குறைவான எதிர்ப்பை ஏற்படுத்துகிறது. பெருமூளை அனூரிஸ்கள் உருவாக இதுவே காரணம். ஒரு இரத்த நாளத்தின் சுவர் பலவீனமான இடத்தில் இரத்தத்தின் அழுத்தத்தைத் தாங்க முடியாது (பெரும்பாலும் கப்பல்கள் வளைந்து, பிளவுபடுத்தும் அல்லது பெரிய கிளைகள் அவர்களிடமிருந்து கிளம்பும் இடங்களில்). [1]
இணைப்பு திசு செயலிழப்பு நோய்க்குறிகள், கொலாஜன் உற்பத்தியின் பரம்பரை கோளாறு ஆகியவற்றில் அனீரிசிம்களைக் கண்டறிய முடியும். பிறவி நோயியல் பிற கருப்பையக நோயியல்களுடன் (பிபிபிபி, சிறுநீரக தமனிகளின் ஹைப்போபிளாசியா, இதய குறைபாடுகள் போன்றவை) இணைந்து வகைப்படுத்தப்படுகிறது.
குறைவான பெரும்பாலும், கப்பல்கள் அவற்றின் பண்புகளை வெளிப்புற (அதிர்ச்சி, தலையின் துப்பாக்கிச் சூட்டுக் காயங்கள், கதிர்வீச்சு, தொற்று மூளை பாதிப்பு) அல்லது உள் (கப்பல்களின் பெருந்தமனி தடிப்புத் தோல் அழற்சி, தமனி சுவர்களின் புரத சிதைவு, கட்டி உருவாக்கம்) காரணமாகின்றன. [2]
கப்பல் சுவர்களின் முறையற்ற உருவாக்கம் காரணமாக அல்லது மனித செயல்பாட்டின் விளைவாக அனூரிஸ்ம் உருவாகிறது. ஆனால் இரண்டு சந்தர்ப்பங்களிலும், வாஸ்குலேச்சரின் செயல்பாட்டின் மீறல் உள்ளது, இதன் விளைவாக இரத்தத்தால் செலுத்தப்படும் நிலையான அல்லது கால தாக்கத்தை தாங்க முடியாது. இது பலவீனமான கப்பலில் இரத்த அழுத்தம் குறித்த கேள்வி.
ஒரு இன்ட்ராக்ரானியல் அனீரிஸம் உருவாவதற்கு (அல்லது இல்லை) வழிநடத்தக்கூடிய ஆபத்து காரணிகளை நாங்கள் கருத்தில் கொண்டுள்ளோம். இவை அனைத்தும் ஒரு நபருக்கு நோயியல் அல்லது வாழ்க்கையில் சில சூழ்நிலைகள் இரத்த அழுத்தத்தை பாதிக்கிறதா என்பதைப் பொறுத்தது.. மெலிந்த நீட்டிக்கப்பட்ட கப்பல் சுவர், பெரும்பாலும் உறுதியற்ற இணைப்பு திசுக்களைக் கொண்டது, வெறுமனே இரத்தத்தின் அழுத்தத்தைத் தாங்க முடியாது. [4]
அறிகுறிகள் ஒரு சிதைந்த பெருமூளை அனீரிஸம்.
பெருமூளை அனீரிசிம்கள் நீண்ட காலமாக மறைக்கப்படலாம் என்று நாங்கள் ஏற்கனவே குறிப்பிட்டுள்ளோம். சில சந்தர்ப்பங்களில், நோயாளிகள் சந்தேகத்திற்கிடமான எந்த அறிகுறிகளையும் கவனிக்கவில்லை, மிகவும் ஆரோக்கியமாக உணர்கிறார்கள். மற்றவர்கள் நெற்றியில் வலி மற்றும் கண் சுற்றுப்பாதை, லேசான தலைச்சுற்றல், குறிப்பாக நிலையை திடீரென மாற்றும்போது புகார் செய்யலாம். எல்லாமே உள்ளூர்மயமாக்கல், அனீரிஸின் வகை (அறைகளின் எண்ணிக்கை), அதன் அளவு ஆகியவற்றைப் பொறுத்தது.
பெரிய மல்டிகம்பர் அனீரிசிம்கள் சிதைவதற்கு அதிக வாய்ப்புள்ளது. இந்த வழக்கில் தோன்றும் அறிகுறிகள் (மருத்துவப் படம்) வீக்கத்தின் உள்ளூர்மயமாக்கல் மற்றும் இரத்தக்கசிவு வடிவத்தை நேரடியாக நம்பியிருக்கின்றன, அதாவது இரத்தம் நுழையும் மூளையின் பரப்பளவு.
மூளை அனூரிஸம் சிதைவு இன்ட்ராசெரெப்ரல், இன்ட்ராவென்ட்ரிகுலர் அல்லது சப்அரக்னாய்டு ரத்தக்கசிவில் விளைகிறது. முதல் வழக்கில், மரணம் 40%ஆகும். ஆனால் பெரும்பாலும் இரத்தம் கிரானியல் எலும்புக்கும் மூளைக்கும் இடையிலான இடைவெளியில் நுழைகிறது (சப்அரக்னாய்டு இடம்). இத்தகைய இரத்தப்போக்கு மிகவும் கடுமையானதாகக் கருதப்படுகிறது, ஏனெனில் இது மரணத்தை (அதிக நிகழ்தகவுடன்) மற்றும் மூளையில் பலவீனமான இரத்த ஓட்டத்துடன் தொடர்புடைய கடுமையான சிக்கல்கள் இரண்டையும் ஏற்படுத்தும்.
75% நிகழ்வுகளில், சிதைந்த மூளை அனீரிஸின் மருத்துவப் படம் அதிர்ச்சிகரமான சப்அரக்னாய்டு ரத்தக்கசிவின் அறிகுறிகளை ஒத்திருக்கிறது. அத்தகைய இரத்தக்கசிவின் முதல் அறிகுறிகள் கருதப்படுகின்றன:
- ஒரு அதிர்ச்சியின் வடிவத்தில் தலையில் கடுமையான துப்பாக்கிச் சூடு வலிகள் திடீரென தொடங்கியது.
- குமட்டல் மற்றும் வாந்தி,
- உடல் வெப்பநிலையின் அதிகரிப்பு (ஹைபர்தர்மியா),
- ஃபோட்டோபோபியா,
- நீடித்த மாணவர்கள்,
- முகம் அல்லது முனைகளின் ஒரு பகுதியின் பலவீனமான உணர்வு,
- சத்தத்திற்கு அதிக உணர்திறன்,
- நனவின் திகைத்துப்போன நிலை (மிதமான ஸ்டன் முதல் அடோனிக் கோமா வரை), இது வெவ்வேறு கால அளவைக் கொண்டிருக்கலாம்.
பல நோயாளிகள் அமைதியற்றவர்களாகவும், புத்திசாலித்தனமாகவும், பேசுவதையும், நிறைய பேசுகிறார்கள். அவை ஆக்ஸிபிடல் தசைகளின் பலவீனத்தைக் கொண்டுள்ளன, கெர்னிக் அறிகுறி (முழங்கால் மற்றும் இடுப்பு மூட்டுகளில் கால்களின் நெகிழ்வு மற்றும் புபிஸுக்கு அழுத்தம் பயன்படுத்தப்படும் போது), இது இரத்தப்போக்கு மூலம் பெருமூளை சவ்வுகளின் எரிச்சலைக் குறிக்கிறது, மேலும் மூளைக்காய்ச்சலின் சிறப்பியல்பு வேறு சில வெளிப்பாடுகள்.
சிதைந்த பெருமூளை அனீரிஸின் மருத்துவ படம் நோயியல் வீக்கத்தின் உள்ளூர்மயமாக்கலைப் பொறுத்து வேறுபடலாம்:
- கரோடிட் தமனியில்: நெற்றியில் உள்ளூர்மயமாக்கப்பட்ட வலி மற்றும் கண் சுற்றுப்பாதையில், சாத்தியமான காட்சி இடையூறுகள், ஓக்குலோமோட்டர் நரம்பின் பரேசிஸ், கண் பகுதியின் உணர்ச்சி இடையூறுகள் மற்றும் மேல் தாடை;
- முன்புற அல்லாத பெருமூளை தமனி: மனநிலை மாற்றங்கள், மனநல கோளாறுகள், நினைவகத்தின் சரிவு மற்றும் மன திறன்களை பொதுவாக, கைகால்களின் சாத்தியமான பேரீசிஸ், சர்க்கரை அல்லாத நீரிழிவு நோயின் வளர்ச்சி, நீரின் கோளாறுகள் மற்றும் உப்பு வளர்சிதை மாற்றங்கள், இதயத்தை பாதிக்கும்;
- நடுத்தர பெருமூளை தமனியில்: மோட்டார் அல்லது உணர்ச்சி அஃபாசியாவின் வளர்ச்சி (மூளையின் அரைக்கோளத்தைப் பொறுத்து, ஒரு நபர் பேச்சைப் புரிந்துகொள்கிறார், ஆனால் பேச முடியாது, அல்லது நேர்மாறாக), வலிப்புத்தாக்கங்கள், காட்சி இடையூறுகள், பெரும்பாலும் கைகளின் பரேசிஸ்;
- பிரதான தமனியில்: ஓக்குலோமோட்டர் நரம்பின் பரேசிஸ், காட்சி இடையூறுகள், ஆரோக்கியமான கண்களால் பார்க்கும் திறனை இழத்தல் (கார்டிகல் குருட்டுத்தன்மை), ஆயுதங்கள் மற்றும் கால்களின் சாத்தியமான பரேசிஸ், கடுமையான சந்தர்ப்பங்களில் சுவாசக் கலக்கம், மனச்சோர்வடைந்த உணர்வு, கோமா;
- முதுகெலும்பு தமனியில்: பேச்சு கருவியின் (டைசர்த்ரியா) பலவீனமான கண்டுபிடிப்பு, இதன் விளைவாக மந்தமான பேச்சு, குரலின் கரடுமுரடான தன்மை, உணர்திறன் குறைதல் மற்றும் கடுமையான சந்தர்ப்பங்களில், பிரதான தமனியில் அனீரிஸைப் போன்ற அறிகுறிகள்.
பெருமூளை அனூரிஸம் சிதைவின் கால் பகுதியினர், மருத்துவர்கள் நோயின் ஒரு வித்தியாசமான போக்கைக் கண்டறிந்துள்ளனர், இதன் அறிகுறிகள் பிற நோய்க்குறியீடுகளை ஒத்திருக்கின்றன: உயர் இரத்த அழுத்த நெருக்கடி, ஒற்றைத் தலைவலி, மனநல கோளாறுகள், மூளை அழற்சி (மூளைக்காய்ச்சல்). கடுமையான உணவு விஷம் அல்லது ரேடிகுலிடிஸ் பற்றிய ஆரம்ப நோயறிதலை மருத்துவர்கள் செய்கிறார்கள் என்பதும் இது நிகழ்கிறது. இவை அனைத்தும் நோயாளிகளுக்கு சரியான நேரத்தில் பொருத்தமான உதவி வழங்கப்படவில்லை என்பதற்கு வழிவகுக்கிறது, அதே நேரத்தில் கூடுதல் பரிசோதனைகள் மற்றும் வேறுபட்ட நோயறிதல் மேற்கொள்ளப்படுகிறது. [5]
சிக்கல்கள் மற்றும் விளைவுகள்
ஒரு நபர் நோயைப் பற்றி தெரியாமல் பல ஆண்டுகளாக மகிழ்ச்சியான வாழ்க்கையை வாழ முடியும் என்பது பாதிப்பில்லாதது என்று அர்த்தமல்ல. பெருமூளை அனீரிஸே (மற்றும் அவற்றில் பல இருக்கலாம்) தன்னை நினைவூட்டாது. ஆனால் ஒரு வலுவான பதட்டமான அதிர்ச்சி, அதிக உடல் உழைப்பு மற்றும் பிற சூழ்நிலைகளில், அழுத்தத்தில் ஒரு கூர்மையான தாவல் இருக்கலாம், நோயியல் ரீதியாக மாற்றப்பட்ட பகுதியில் உள்ள இரத்த நாளத்தின் சுவர்கள் தாங்க முடியாது, பின்னர் இரத்தம் தமனியில் இருந்து வெளியேறுகிறது (குறைவாக அடிக்கடி ஒரு நரம்பு).
அனீரிஸின் வகையைப் பொறுத்து (பில்லியன், சாதாரண, பெரிய அல்லது மாபெரும்), இரத்தப்போக்கு சிறியதாகவோ அல்லது மிகவும் கடுமையானதாகவோ இருக்கலாம். தெளிவாக, வீக்கம் 3 மிமீ அளவு வரை இருந்தால், அது சிதைந்தால் ஒரு சிறிய இரத்தக்கசிவு எதிர்பார்க்கலாம். இரத்த உறைவு இயல்பானது என்றால், இரத்தப்போக்கு நீண்ட காலம் நீடிக்காது, அதன் விளைவுகள் குறைவாக இருக்கும்.
ஒரு மாபெரும் அனீரிஸம் (2.5 செ.மீ அல்லது அதற்கு மேற்பட்ட) விஷயத்தில், இரத்தப்போக்கு மிகவும் கடுமையானதாக இருக்கும், மேலும் முன்கணிப்பு சாதகமானது. அத்தகைய நியோபிளாஸை அகற்றுவது மிகவும் கடினம் மற்றும் ஆபத்தானது. [6]
இரத்தப்போக்கின் அளவு மற்றும் வலிமை பெரும்பாலும் நோயாளியின் நிலையின் தீவிரத்தன்மையால் (H-H அளவுகோல்) தீர்மானிக்கப்படுகிறது, இது வெவ்வேறு காலங்களில் பெருமூளை அனீரிசிம் சிதைவு வெவ்வேறு காரணிகளால் தீர்மானிக்கப்படுகிறது. முதல் 3 நாட்களில் (கடுமையான காலம்), தீர்க்கமான பங்கு வகிக்கிறது: இரத்தக்கசிவு நிறை, இன்ட்ராசெரெப்ரல் ஹீமாடோமாவின் இருப்பு மற்றும் மூளையின் வென்ட்ரிகுலர் அமைப்பில் இரத்தத்தின் முன்னேற்றம் ஏற்பட்டதா என்பது. அடுத்த நாட்களில், எல்லாம் வாசோஸ்பாஸ்ம் மற்றும் அதன் தீவிரம் இருந்ததா என்பதைப் பொறுத்தது.
பெருமூளை அனீரிஸின் சிதைவு இந்த நோயின் மிகவும் ஆபத்தான விளைவு ஆகும், குறிப்பாக சப்அரக்னாய்டு மற்றும் இன்ட்ராவென்ட்ரிகுலர் ரத்தக்கசிவு விஷயத்தில், இது நோயாளியின் இயலாமை அல்லது இறப்பை அச்சுறுத்துகிறது. கப்பலின் எந்தவொரு சிதைவும் மூளைக்குள் அதிக அல்லது குறைவான அளவிற்கு இரத்தக்கசிவு ஆகும், மேலும் இது ரத்தக்கசிவு பக்கவாதம் (கடுமையான பெருமூளை சுற்றோட்ட தோல்வி), சிஎன்எஸ் கோளாறுகள், ஆபத்தான விளைவு ஆகியவற்றின் வளர்ச்சியால் நிறைந்துள்ளது. ஆனால் அனூரிஸம் சிதைவு காரணமாக சப்அரக்னாய்டு ரத்தக்கசிவு இறப்பு மற்றும் இயலாமையின் அதிக சதவீதத்துடன் மிகவும் அடிக்கடி மற்றும் கடுமையான சிக்கலாகக் கருதப்படுகிறது. [7]
எல்லாம் முதல் முறையாகச் சென்றாலும், மெல்லியதாக இருக்கும் இடத்தில், கிழித்தல் உள்ளது என்பதை நீங்கள் உணர வேண்டும். மீண்டும் அனீரிஸம் சிதைவுக்கு அதிக ஆபத்து உள்ளது, எனவே சிகிச்சையானது முதன்மையாக அத்தகைய சிக்கலைத் தடுப்பதை நோக்கமாகக் கொண்டுள்ளது. முதல் இரத்தப்போக்குக்குப் பிறகு எந்த காலத்திலும் இது தொடங்கப்பட வேண்டும் (நோயாளிகள் பெரும்பாலும் மருத்துவரிடம் செல்லமாட்டார்கள், என்ன நடந்தது என்பதை உணரவில்லை), ஆனால் முந்தையது சிறந்தது.
சப்அரக்னாய்டு ரத்தக்கசிவில், ஹைட்ரோகெபாலஸ் (பெருமூளை ஹைட்ரோகெபாலஸ் அல்லது எடிமா) அதிக ஆபத்து உள்ளது. ஹீமோடைனமிக் கோளாறு மூளையின் வென்ட்ரிக்கிள்களில் செரிப்ரோஸ்பைனல் திரவம் குவிந்து, அவை விரிவடைந்து மூளை விஷயத்தில் அழுத்தத் தொடங்குகின்றன.
மிகவும் ஆபத்தான சிக்கல்களில் ஒன்று கருதப்படுகிறது மற்றும் வாசோஸ்பாஸ்ம், இது வழக்கமாக தன்னைத் தெரியப்படுத்துகிறது, 3 நாட்களிலிருந்து 2 வாரங்களுக்கு தொடங்குகிறது. பெருமூளைக் குழாய்களின் கூர்மையான குறுகலின் விளைவாக, மூளையின் சில பகுதிகளுக்கு இரத்த ஓட்டம் மற்றும் இரத்த வழங்கல் ஆகியவை பாதிக்கப்படுகின்றன. ஹைபோக்ஸியா பலவீனமான அறிவுசார் திறன்களுக்கு வழிவகுக்கிறது, மேலும் கடுமையான சூழ்நிலைகளில் மூளை திசுக்களுக்கு சேதம் ஏற்படுவதற்கு காரணமாகிறது, அதன் உயிரணுக்களிலிருந்து இறக்கும். ஒரு நபர் உயிர் பிழைத்தாலும், இயலாமை அதிக ஆபத்து உள்ளது. [8]
கண்டறியும் ஒரு சிதைந்த பெருமூளை அனீரிஸம்.
சிதைந்த மூளை அனீரிஸைக் கண்டறிவதில் உள்ள சிரமங்கள், முதலாவதாக, மண்டை ஓட்டின் கீழ் நியோபிளாஸின் உள்ளூர்மயமாக்கலின் காரணமாகும், அதை பார்வைக்கு பார்க்க முடியாது, இரண்டாவதாக, நோயின் ஆரம்ப அறிகுறிகளின் பெரும்பாலான சந்தர்ப்பங்களில் இல்லாதது. நோயாளிகள் தலையில் எரியும் வலி அல்லது கடுமையான வயிற்றின் அறிகுறிகள் பற்றிய புகார்களுடன் மருத்துவரிடம் வருகிறார்கள், ஆனால் அவர்களில் ஒரு சிறிய விகிதத்தில் மட்டுமே அனீரிஸம் கண்டறியப்படுகிறது. மற்றவர்கள் தங்கள் பிரச்சினையை அறிந்திருக்கவில்லை, முதல் சந்திப்பில் மருத்துவரும் இல்லை.
அதனால்தான் தோன்றிய அனைத்து அறிகுறிகளையும் அவர்களுக்கு முந்தைய தருணங்களையும் விவரிப்பது மிகவும் முக்கியம். இரத்தக்கசிவின் உள்ளூர்மயமாக்கல் மற்றும் வலிமையைப் பொறுத்து, அறிகுறிகள் வேறுபடலாம், ஆனால் இது நோயறிதலை தெளிவுபடுத்துவதற்கான உண்மையான வாய்ப்பாகும், விரைவில் ஒரு முழுமையான பரிசோதனை மற்றும் சிகிச்சையைத் தொடங்குகிறது.
தனது பங்கிற்கு, மருத்துவர் நோயாளியின் மருத்துவ பதிவுகளை ஆராய்ந்து, புகார்களைக் கேட்கிறார், நோயாளியின் நரம்பியல் பரிசோதனையை பரிந்துரைக்கிறார். இந்த சூழ்நிலையில் பகுப்பாய்வுகள் அறுவை சிகிச்சை சிகிச்சையின் தேவை தொடர்பாக மட்டுமே மேற்கொள்ளப்படுகின்றன. மற்றும் நோயியல் செயல்முறையை அடையாளம் காண, கருவி கண்டறிதல் பயன்படுத்தப்படுகிறது.
கருவி நோயறிதலின் மிகவும் பிரபலமான மற்றும் பயனுள்ள முறைகள் பின்வருமாறு:
- இடுப்பு பஞ்சர். அதிக அளவு துல்லியத்துடன் இந்த முறையாகும் சப்அரக்னாய்டு இடத்திற்கு ரத்தக்கசிவைக் கண்டறிய அனுமதிக்கிறது, ஆனால் இது ஹீமாடோமாக்கள் மற்றும் விரிவான இஸ்கெமியாவுடன் பயன்படுத்தப்படவில்லை. பிந்தையது எக்கோஎன்ஸ்பாலோஸ்கோபி அல்லது சி.டி மூலம் கண்டறியப்படுகிறது, அவை பஞ்சர் முன் செய்யப்படுகின்றன.
- மூளையின் சி.டி: நோயறிதலின் மிகவும் பொதுவான முறை, கடுமையான காலத்தின் முதல் நாளில் மிகவும் தகவல். ரத்தக்கசிவு, அதன் வலிமை, உள்ளூர்மயமாக்கல் மற்றும் பரவல், ஹீமாடோமா இருப்பு, வென்ட்ரிகுலர் அமைப்பில் ரத்தக்கசிவு மற்றும் சிதைவின் உண்மையான காரணம் ஆகியவற்றை தீர்மானிக்க இது அனுமதிக்கிறது. சி.டி ஸ்கேன் அனூரிஸ்ம் சிதைவின் விளைவுகளை மதிப்பிடுவதற்கான வாய்ப்பையும் வழங்குகிறது.
- மூளையின் எம்.ஆர்.ஐ. சப்அகுட் மற்றும் நாட்பட்ட காலகட்டத்தில் அதிகபட்ச தகவல்களைத் தருகிறது. பெருமூளை இஸ்கெமியாவைக் கண்டறிவதற்கான அதிக நிகழ்தகவு இதில் உள்ளது, அதன் தன்மையை தீர்மானிக்க உதவுகிறது.
- பெருமூளை ஆஞ்சியோகிராபி. அனூரிஸம் சிதைவைக் கண்டறிவதற்கான "தங்கத் தரநிலை" என்று கருதப்படுகிறது. இது அனூரிஸ்ம் மற்றும் வாசோஸ்பாஸ்ம் இரண்டையும் கண்டறிய உதவுகிறது. இருப்பினும், மருத்துவர்கள் பெரும்பாலும் எம்.ஆர்.ஐ.க்கு மட்டுப்படுத்தப்பட்டவர்கள், கூடுதல் தேர்வுகள் தேவையில்லாத போதுமான தகவலறிந்த முறையாக. கூடுதலாக, ஆஞ்சியோகிராஃபிக்கு முரண்பாடுகள் இருந்தால், எம்.ஆர்.ஐ மிகவும் வெற்றிகரமான மாற்றாகும்.
- EEG. என்செபலோகிராம் மூளையின் மின் செயல்பாட்டில் ஏற்படும் இடையூறுகளை வெளிப்படுத்துகிறது மற்றும் அறுவை சிகிச்சையின் சாத்தியத்தையும் நேரத்தையும் தீர்மானிக்க உதவுகிறது, அறுவை சிகிச்சை முன்கணிப்பு. இது பல அனீரிஸ்களில் இரத்தக்கசிவின் மூலத்தை அடையாளம் காண உதவுகிறது.
- வாஸ்குலர் பிடிப்பு (இரத்த ஓட்ட வேகம், பிடிப்பின் உள்ளூர்மயமாக்கல், அதன் தீவிரம் மற்றும் வளர்ச்சியின் முன்கணிப்பு) பற்றிய தகவல்களை விரிவாக்க டாப்ளர் உதவுகிறது. அறுவைசிகிச்சை தலையீட்டின் சாத்தியத்தையும் அளவையும் தீர்மானிக்க முறை அனுமதிக்கிறது.
மேற்கண்ட ஆய்வுகளுக்குப் பிறகு, நோயாளி ஒரு வாஸ்குலர் அறுவை சிகிச்சை நிபுணரால் சிகிச்சை அளிக்கப்படுகிறார், இது வேறுபட்ட நோயறிதலுக்கு பெரும் பங்கைக் கொடுக்கிறது. பக்கவாதம் மற்றும் சிதைந்த அனீரிஸம் மிகப் பெரிய மருத்துவ ஒற்றுமையைக் கொண்டுள்ளன. இரண்டு சந்தர்ப்பங்களிலும், மூளையில் இரத்தக்கசிவு உள்ளது.
ஆனால் சில சந்தர்ப்பங்களில், இந்த நோய் ஒற்றைத் தலைவலி, கடுமையான விஷம், ரேடிகுலிடிஸ், மற்றும் வேறுபட்ட நோயறிதல் மட்டுமே ஆபத்தை சரியான நேரத்தில் காணவும், ஒரு நபரின் உயிரைக் காப்பாற்றவும் முடியும்.
சிகிச்சை ஒரு சிதைந்த பெருமூளை அனீரிஸம்.
மூளை அனூரிஸ்ம் என்பது மருத்துவர்கள் ஒரு பயனுள்ள சிகிச்சையை உருவாக்காத ஒரு நோயாகும். மேலும், சில வல்லுநர்கள் மருந்து சிகிச்சையானது நிலைமையை மட்டுமே மோசமாக்கும் என்று நம்புகிறார்கள், எனவே அவர்கள் காத்திருப்பு மற்றும் பார்க்கும் அணுகுமுறையை எடுத்துக்கொள்கிறார்கள், நோயாளிகளை ஓய்வெடுக்க பரிந்துரைக்கிறார்கள், அதிக உடல் உழைப்பு மற்றும் பதட்டத்தைத் தவிர்க்கின்றனர், தேவைப்பட்டால், நாட்டுப்புற தீர்வுகளின் உதவியுடன் சாதாரண அழுத்தத்தை பராமரிக்க.
ஒரு கப்பல் சிதைவு ஏற்பட்டால், நாட்டுப்புற மற்றும் மருந்து சிகிச்சைக்கு பயனில்லை. இது மீண்டும் மீண்டும் தமனி சிதைவுகளைத் தடுப்பதற்கும் அறிகுறிகளைப் போக்கவும் மட்டுமே பயன்படுத்தப்படலாம். எந்தவொரு மருந்துகளும் கப்பலின் கட்டமைப்பை மீட்டெடுக்காது, மேலும் கருவின் காலத்தில் உருவானதை மாற்றாது.
இந்த விஷயத்தில் பிசியோதெரபியூடிக் சிகிச்சை பயன்படுத்தப்படவில்லை.
சிகிச்சையின் ஒரே நியாயமான முறை அறுவை சிகிச்சையாக கருதப்படுகிறது, இது துல்லியமாக சிதைந்த மூளை அனீரிஸருக்கான அவசர சிகிச்சையாகும். மருத்துவமனைக்கு முந்தைய கவனிப்பு என்னவென்றால், ஒரு நபர் தனது பலத்தை கஷ்டப்படுத்தாமல் மருத்துவமனைக்கு செல்ல உதவுவதும், அவரை அமைதிப்படுத்துவதும் மட்டுமே, ஏனென்றால் கவலைகள் நிலைமையை மோசமாக்கும். ஒரு மருத்துவரை அணுகாமல் நோயாளிக்கு எந்த மருந்துகளையும் கொடுக்காமல் இருப்பது நல்லது.
கொள்கையளவில், அறுவைசிகிச்சை சிகிச்சை, ஒரே சரியான தந்திரமாக, மூளை அனூரிஸம் கொண்ட அனைத்து நோயாளிகளுக்கும் சிதைவு என்று சந்தேகிக்கப்படுகிறது. சிதைவு இல்லாவிட்டால், அறுவை சிகிச்சையுடன் விரைந்து செல்வது அவசியமில்லை, ஏனென்றால் கப்பல் சுவரின் ஒருமைப்பாட்டை மீறுவதற்கான நிகழ்தகவு 2%க்கும் அதிகமாக இல்லை. நியோபிளாஸின் சிதைவு விஷயத்தில், அறுவைசிகிச்சை தலையீடு என்பது மீண்டும் மீண்டும் சிதைவுகளைத் தடுப்பதாகும், இது கடுமையான காலகட்டத்தில் குறிப்பாக அதிகமாக இருக்கும்.
பெருமூளை அனூரிஸ்ம் சிதைவுக்குப் பிறகு முதல் இரண்டு வாரங்களில், நோயின் சிக்கலற்ற போக்கைக் கொண்ட நோயாளிகளுக்கு (நிலையின் 1-3 தீவிரம்), அத்துடன் தொடர்ச்சியான சிதைவு அல்லது மருத்துவ ரீதியாக குறிப்பிடத்தக்க வாசோஸ்பாஸ்மின் அதிக ஆபத்தில் உள்ளவர்களிடையே மட்டுமே அறுவை சிகிச்சை தலையீடு குறிக்கப்படுகிறது.
தீவிரமான நிலையில் உள்ள நோயாளிகள் இதுபோன்ற சந்தர்ப்பங்களில் மருத்துவர்கள் தங்கள் சொந்த ஆபத்தில் செயல்படுகிறார்கள்:
- மூளையை சுருக்கிக் கொள்ளும் ஒரு பெரிய ஹீமாடோமாவின் உருவாக்கம்,
- மூளை அமைப்பு இடப்பெயர்வுக்கு வழிவகுக்கும் பெருமூளை ஹைட்ரோசெலின் உருவாக்கம்,
- பெருமூளை இஸ்கெமியாவின் பல அல்லது பரவலான ஃபோசி.
இந்த சந்தர்ப்பங்களில், அறுவை சிகிச்சை என்பது புத்துயிர் நடைமுறைகளின் ஒரு பகுதியாகும்.
சிக்கல்களைப் பொறுத்தவரை, கடுமையான காலத்தின் முடிவிற்குப் பிறகு (2 வாரங்களுக்குப் பிறகு) பெருமூளை வாஸ்குலர் சிதைவுக்குப் பிறகு அறுவை சிகிச்சை செய்யப்படுகிறது. இந்த நேரத்தில் அந்த நபர் (4-5 டிகிரி தீவிரம்) மருத்துவர்களின் பராமரிப்பில் மருத்துவமனையில் இருக்கிறார், நோயாளியின் நிலையை உறுதிப்படுத்துவதே இதன் பணி. [9]
அனூரிஸம், அதன் அளவு, ஹீமாடோமாக்கள், ஆஞ்சியோஸ்பாஸ்ம் மற்றும் பிற நுணுக்கங்களின் இருப்பு ஆகியவற்றின் அடிப்படையில் அறுவை சிகிச்சை சிகிச்சை தந்திரங்கள் தேர்ந்தெடுக்கப்படுகின்றன. சிகிச்சையின் மிகவும் பிரபலமான முறைகளில் ஒன்று திறந்த மைக்ரோ சர்ஜரி ஆகும், இதன் போது சேதமடைந்த கப்பலில் கிளிப்புகள் வைக்கப்பட்டு, இரத்த ஓட்டத்திலிருந்து அதை வெட்டுகின்றன.
திறந்த அறுவை சிகிச்சை சாத்தியமில்லை என்றால், அத்துடன் அணுகுவது கடினம் என்ற அனீரிசிம்களின் விஷயத்திலும், அனீரிஸின் எண்டோவாஸ்குலர் எம்போலைசேஷன் (ஒரு பலூன் வடிகுழாயை செருகுவது கப்பலை மறைத்து அதன் மூலம் இரத்த ஓட்டத்திலிருந்து துண்டிக்கிறது). இது தொடர்ச்சியான இரத்தப்போக்கைத் தடுக்கும் ஒரு வகையான, இது திறந்த அறுவை சிகிச்சைக்கு செயல்திறனில் ஓரளவு தாழ்ந்ததாகும். பெரும்பாலும் மருத்துவர்கள் ஒருங்கிணைந்த தலையீட்டை விரும்புகிறார்கள்: முதலில் அவர்கள் ஒரு பலூனைச் செருகுகிறார்கள், நோயாளியின் நிலை மேம்படும் போது, அவர்கள் கப்பல்களை கிளிப் செய்ய திறந்த அறுவை சிகிச்சை செய்கிறார்கள்.
மூளை வாஸ்குலர் அறுவை சிகிச்சைக்குப் பிறகு ஏற்படும் விளைவுகள் 2 வகைகளாக பிரிக்கப்படலாம்: உள்நோக்கி மற்றும் அறுவை சிகிச்சைக்குப் பின். முதலாவது கையாளுதலின் போது மூளை திசுக்களுக்கு வாஸ்குலர் த்ரோம்போசிஸ் மற்றும் அதிர்ச்சி ஆகியவை அடங்கும். இரண்டாவது குழு நரம்பியல் அறிகுறிகளைக் கொண்டுள்ளது, அவை நிலையற்ற அல்லது நிரந்தர, தொற்று சிக்கல்கள் (மிகவும் அரிதானவை). நரம்பியல் அறிகுறிகள் பொதுவாக பெருமூளை கோளாறுகளுடன் தொடர்புடையவை, ஆனால் எப்போதும் பேச்சு, மோட்டார் மற்றும் அறிவுசார் செயல்பாடுகளின் சீரழிவுக்கு வழிவகுக்காது.
தமனியின் மறு சிதைவு உள்ளிட்ட அனைத்து வகையான சிக்கல்களின் ஆபத்து, முந்தைய அறுவை சிகிச்சை செய்யப்படுகிறது, இது மூளையில் எதிர்மறையான தாக்கத்தை குறைக்கிறது.
அறுவை சிகிச்சை வெற்றிகரமாக இருந்தால், நோயாளியைப் பொறுத்தது. ஒரு அனூரிஸம் சிதைந்த பின்னர் மீட்பு மற்றும் மறுவாழ்வு பல மாதங்கள் மற்றும் ஆண்டுகள் கூட ஆகலாம், இதன் போது ஒரு நபர் தனது வாழ்க்கை முறையை முழுமையாக மாற்ற வேண்டியிருக்கும்.
அறுவைசிகிச்சைக்குப் பிறகு, ஒரு உணவு சுட்டிக்காட்டப்படுகிறது, இது அனூரிஸம் கொண்ட அனைத்து நோயாளிகளுக்கும் பரிந்துரைக்கப்படுகிறது. இது உப்பு மற்றும் திரவ கட்டுப்பாடு கொண்ட குறைந்த கொலஸ்ட்ரால் உணவு. இது சாதாரண இரத்த அழுத்தத்தை பராமரிக்க உதவும், அதாவது மீண்டும் மீண்டும் சிதைவுகளின் ஆபத்து குறைவாக இருக்கும்.
ஒரு அனீரிஸம் சிதைவுக்குப் பிறகு வாழ்க்கை மாறும், ஒரு நபர் முன்னர் வைத்திருந்த ஒரு நிலையை ஒரு வேலைக்கு ஆதரவாக விட்டுவிட வேண்டியிருக்கும், இது நிறைய உடல் முயற்சி தேவையில்லை, மனோ-உணர்ச்சி சொற்களில் மிகவும் அமைதியானது. சில நேரங்களில் ஒரு சிதைவு அல்லது அறுவை சிகிச்சைக்குப் பிறகு தோன்றும் நரம்பியல் அறிகுறிகள், அறிவுசார் திறன்கள், மோட்டார் மற்றும் பேச்சு செயல்பாடு ஆகியவற்றை பாதிக்கும், இயலாமைக்கு வழிவகுக்கும். இது முற்றிலும் மாறுபட்ட வாழ்க்கைச் சூழலாகும், இது ஒரு நபர் உறவினர்கள் மற்றும் நண்பர்களின் ஆதரவோடு மட்டுமே மாற்றியமைக்க முடியும்.
மருத்துவ சிகிச்சை
பெருமூளை அனீரிஸின் சிதைவுக்கு மருந்துகள் உதவ முடியாது என்று நாங்கள் ஏற்கனவே கூறியுள்ளோம். அவை முக்கியமாக சிக்கல்களைத் தடுப்பதாக பரிந்துரைக்கப்படுகின்றன, அவற்றில் மிகவும் ஆபத்தானவை கப்பலின் தொடர்ச்சியான சிதைவாக கருதப்படுகின்றன, அத்துடன் நோயாளியின் நிலையை உறுதிப்படுத்தவும், துன்பகரமான அறிகுறிகளை அகற்றவும்.
சிதைந்த மூளை அனீரிஸின் வலி வலுவான எரியும் தன்மையைக் கொண்டிருப்பதால், மருத்துவமனையில் செலுத்தப்படும் மார்பின் போன்ற சக்திவாய்ந்த மருந்துகளால் மட்டுமே இது நிவாரணம் பெற முடியும்.
நோயாளிகள் பெரும்பாலும் குமட்டல் மற்றும் சோர்வுற்ற நகைச்சுவையை அனுபவிக்கிறார்கள். இந்த வழக்கில், ஆண்டிமெடிக்ஸ் பரிந்துரைக்கப்படலாம். எடுத்துக்காட்டாக, புரோக்ளோர்பராசின் என்பது குமட்டலின் அறிகுறிகளை விடுவிக்கும் ஒரு நியூரோலெப்டிக் ஆகும். இது 12.5 - 25 மி.கி (ஒரு நாளைக்கு அதிகபட்சம் 300 மி.கி) அளவில் உணவுக்குப் பிறகு எடுக்கப்படுகிறது.
கடுமையான சிஎன்எஸ் மனச்சோர்வு, கோமா, கடுமையான இருதய நோய்கள், முறையான மூளை நோய்கள், பலவீனமான ஹீமாடோபாய்சிஸ், கல்லீரல் பற்றாக்குறை ஆகியவற்றில் இந்த மருந்து பரிந்துரைக்கப்படவில்லை. கர்ப்பிணிப் பெண்கள் மற்றும் நர்சிங் தாய்மார்கள், அதே போல் குழந்தைகளுக்கும் சிகிச்சையளிக்க இது பயன்படுத்தப்படவில்லை.
மருந்தை உட்கொள்வது உலர்ந்த வாய், நாசி நெரிசல், காட்சி இடையூறுகள், தோல் நிறமாற்றம், இனப்பெருக்க அமைப்பு கோளாறுகள், தோல் தடிப்புகள் ஆகியவற்றுடன் இருக்கலாம். சாத்தியமான இதய தாளக் கோளாறுகள், வாஸ்குலர் த்ரோம்போசிஸ், முனைகளின் நடுக்கம், தூக்கமின்மை மற்றும் பிற விரும்பத்தகாத அறிகுறிகள். அதனால்தான் ஒரு மருத்துவரின் மேற்பார்வையின் கீழ் மருந்து எடுக்கப்பட வேண்டும்.
பலவீனமான பெருமூளை சுழற்சியின் மற்றொரு அறிகுறி வலிப்புத்தாக்கங்களாக இருக்கலாம். ஆன்டிகான்வல்சண்ட்ஸ் (ஆண்டிபிலெப்டிக்ஸ்) இத்தகைய வலிப்புத்தாக்கங்களைத் தடுக்க உதவும். உதாரணமாக, பாஸ்பெனிடோயின்.
இந்த மருந்து நரம்பு வழியாகவோ அல்லது உள்ளார்ந்ததாகவோ நிர்வகிக்கப்படுகிறது: 15-20 மி.கி பெ/கிலோ, பராமரிப்பு (முற்காப்பு) டோஸ்-4-8 மி.கி பெ/கிலோ ஒவ்வொரு 24 மணி நேரத்திற்கும் ஒரு தாக்குதலின் போது.
பிபி ஒரு கூர்மையான வீழ்ச்சியைத் தூண்டக்கூடாது என்பதற்காக, போதைப்பொருளை மெதுவாக நிர்வகிக்க வேண்டும். இந்த மருந்து இரத்த நாளங்களின் நீர்த்தலை ஊக்குவிக்கிறது, பிராடி அல்லது டாக்ரிக்கார்டியா, மயக்கத்தை ஏற்படுத்தக்கூடும்.
வாசோஸ்பாஸைத் தடுக்க, இரத்த நாளங்களை விரிவுபடுத்துவதற்கும் பெருமூளை சுழற்சியை மேம்படுத்துவதற்கும், கால்சியம் சேனல் தடுப்பான்கள் பரிந்துரைக்கப்படுகின்றன. உதாரணமாக, நிமோடிபைன்.
சப்அரக்னாய்டு ரத்தக்கசிவுக்குப் பிறகு, மருந்து ஒரு நாளைக்கு 60 மி.கி 6 முறை 4 மணிநேர இடைவெளியுடன் நிர்வகிக்கப்படுகிறது. சிகிச்சை பாடநெறி 1 வாரம், அதன் பிறகு அளவு படிப்படியாகக் குறைக்கப்படுகிறது. மொத்த பாடநெறி சரியாக 3 வாரங்கள்.
உறுப்பின் பலவீனமான செயல்பாட்டுடன் கடுமையான கல்லீரல் நோய்களில் இந்த மருந்து பரிந்துரைக்கப்படவில்லை, நிலையற்ற ஆஞ்சினா பெக்டோரிஸ், குழந்தைகளில், கர்ப்பிணிப் பெண்கள் அத்தகைய சிகிச்சை தீவிர நிகழ்வுகளில் மட்டுமே அனுமதிக்கப்படுகிறது, மேலும் குழந்தைக்கு தாய்ப்பால் கொடுக்கும் போது மற்றொரு வகை உணவுக்கு மாற்ற பரிந்துரைக்கப்படுகிறது. மருந்து மாரடைப்பு மற்றும் அதற்கு ஒரு மாதத்திற்குள் அனுமதிக்கப்படாது.
மிகவும் பொதுவான பக்க விளைவுகள் கருதப்படுகின்றன: பிபி, வயிற்றுப்போக்கு, குமட்டல், இதய தாள இடையூறுகள், ஹைப்பர்ஹைட்ரோசிஸ், தலைச்சுற்றல், தூக்கக் கலக்கம், எரிச்சல். இரைப்பை இரத்தப்போக்கு, தலைவலி, சிரை த்ரோம்போசிஸ், தோல் தடிப்புகள் சாத்தியமாகும்.
எதிர்பார்த்த விளைவு குறைவதால் மருந்து ஆன்டிகான்வல்சண்டுகளுடன் இணைந்து பயன்படுத்தப்படக்கூடாது.
அனூரிஸங்களில் முக்கியத்துவம் வாய்ந்த சாதாரண இரத்த அழுத்தத்தை பராமரிக்க, நிலையான ஆண்டிஹைபர்ட்டென்சிவ் சிகிச்சை பயன்படுத்தப்படுகிறது. அனீரிசிம் சிதைவைத் தடுப்பதற்கான இந்த திட்டத்தின் மிகவும் பிரபலமான மருந்துகளாக லேபெட்டலோல், கேப்டோபிரில், ஹைட்ராலசைன் ஆகியவை கருதப்படுகின்றன.
"ஹைட்ராலசின்" என்ற மருந்து வாய்வழியாக உணவுக்குப் பிறகு நிர்வகிக்கப்படுகிறது. ஆரம்ப டோஸ் ஒரு நாளைக்கு 10-25 மி.கி 2-4 முறை. படிப்படியாக இது ஒரு நாளைக்கு 100-200 மி.கி ஆக அதிகரிக்கப்படுகிறது (ஒரு நாளைக்கு 300 மி.கி.க்கு மேல் இல்லை).
இரத்த நாளங்களின் கடுமையான பெருந்தமனி தடிப்புத் தோல் அழற்சி, இதயத்தின் மிட்ரல் வால்வு குறைபாடுகள் ஆகியவற்றில் மருந்தை பரிந்துரைக்க வேண்டாம். பெருமூளை பற்றாக்குறை மற்றும் பெருநாடி அனீரிஸம், கடுமையான சிறுநீரக நோய், கடுமையான ஆட்டோ இம்யூன் செயல்முறைகளில் எச்சரிக்கையுடன் காணப்பட வேண்டும்.
பக்க விளைவுகளில்: இதயத்தில் தாக்குதல் போன்ற வலி, வாந்தியெடுத்தல், எடை இழப்பு, மலக் கோளாறுகள், விரிவாக்கப்பட்ட நிணநீர் முனைகள் (லிம்பேடனோபதி), தலைவலி, நியூரிடிஸ், முக ஹைபரீமியா, மூச்சுத் திணறல், நாசி நெரிசல் மற்றும் சில.
மேற்கூறிய மருந்துகளில் ஏதேனும் அதன் கூறுகளுக்கு ஹைபர்சென்சிட்டிவிட்டி இருந்தால் பரிந்துரைக்க முடியாது.
கூடுதலாக வைட்டமின்களை ஒரு பொதுவான டானிக் என பரிந்துரைக்கிறது, விரைவான மீட்பை ஊக்குவிக்கிறது.
நாட்டுப்புற சிகிச்சை மற்றும் ஹோமியோபதி
சில மருத்துவர்களுக்கு மருந்து சிகிச்சை குறித்து ஒரு குறிப்பிட்ட அளவு சந்தேகம் இருப்பதாக நாங்கள் ஏற்கனவே குறிப்பிட்டுள்ளோம், இது நாட்டுப்புற மருத்துவத்தின் சேவைகளைப் பயன்படுத்த பரிந்துரைக்கிறது. ஆனால் இதுபோன்ற ஆலோசனைகள் அனூரிஸம் சிதைவைத் தடுப்பதற்கான ஒரு நடவடிக்கையாக நியாயப்படுத்தப்படுகின்றன (முதல் அல்லது அடுத்தடுத்த). சிதைந்த பெருமூளை அனீரிஸ்களுக்கு அறுவை சிகிச்சை இல்லாமல், மூளையின் இரத்த விநியோகத்தையும் செயல்திறனையும் எந்த வகையிலும் மீட்டெடுக்க முடியாது.
இரத்த அழுத்தத்தை இயல்பாக்குவதற்கு நாட்டுப்புற மருத்துவம் பல வகைகளை வழங்க முடியும், இது இந்த விஷயத்தில் தேவைப்படுகிறது. கூடுதலாக, பல சிகிச்சை இசையமைப்புகள் வைட்டமின்களின் ஈடுசெய்ய முடியாத ஆதாரமாக மாறும், எனவே அறுவை சிகிச்சைக்குப் பிறகு பலவீனமடைகிறது.
இந்த விஷயத்தில் மிகவும் பயனுள்ளதாக இருக்கும் மூலிகைகள், அல்லது அதற்கு பதிலாக தாவரங்களின் பழங்கள் (திராட்சை வத்தல், கிரான்பெர்ரி, ஹாவ்தோர்ன், ரோஸ் ஹிப்ஸ், கலினா, பிளாக் க்யூரண்ட் ரோவன்) சிகிச்சை. இந்த சுவையான மருந்துகளை உடலுக்கு எதிர்மறையான விளைவுகள் இல்லாமல் தவறாமல் உட்கொள்ள முடியும்.
எனவே ரோஸ்ஷிப் இரத்த அழுத்தத்தைக் குறைப்பது மட்டுமல்லாமல், இரத்த நாளங்களின் நெகிழ்ச்சித்தன்மையை மீட்டெடுப்பதற்கும் முடியும். இது ஒரு நாளைக்கு இரண்டு முறை அரை கப் ஒரு நாளைக்கு இரண்டு முறை உட்செலுத்துதல் வடிவத்தில் எடுக்கப்படுகிறது.
உயர் பிபிக்கு பரிந்துரைக்கப்பட்ட ஒரு பயனுள்ள ஒருங்கிணைந்த தீர்வையும் நீங்கள் செய்யலாம். அரோனியா மற்றும் குருதிநெல்லி ஒவ்வொன்றும் 1 பங்கை எடுத்துக் கொள்ளுங்கள் மற்றும் ரோஸ்ஷிப் மற்றும் ஹாவ்தோர்ன். 2 டீஸ்பூன். கலவை கஷாயம் 1 டீஸ்பூன். கொதிக்கும் நீர். உட்செலுத்தலை 3 முறை குடிக்கவும். உணவுக்கு அரை மணி நேரத்திற்கு முன்பு எடுத்துக் கொள்ளுங்கள்.
கருப்பு திராட்சை வத்தல் ஆண்டு முழுவதும் சாப்பிடலாம். குளிர்காலத்தில், உலர்ந்த பெர்ரிகளின் நல்ல உட்செலுத்துதல் (100 கிராம் முதல் 1 லிட்டர் கொதிக்கும் நீர்). அதை ஒரு நாளைக்கு மூன்று முறை கால் கோப்பை எடுக்க வேண்டும்.
அழுத்தத்திலிருந்து பயனுள்ளதாக இருக்கும் மற்றும் தேனுடன் பீட் சாறு (ஒரு நாளைக்கு 3 முறை, 3 டீஸ்பூன்.).
உயர்த்தப்பட்ட பிபிக்கான மூலிகைகள் மிஸ்ட்லெட்டோ, கோதுமை கிராஸ், க்ளென்சர், டர்ப்கிராஸ் ஆகியவற்றைப் பயன்படுத்தலாம்.
பெருமூளை அனூரிஸம் சிதைவதற்கு முன்னும் பின்னும் இரத்த அழுத்தத்தை இயல்பாக்குவதற்கான நவீன ஹோமியோபதி தீர்வுகள் நன்கு நிறுவப்பட்ட மருந்து "ஹோம்வியோடென்சின்". இதயம் மற்றும் சிறுநீரகங்களின் வேலைக்கு இணையாக இது அழுத்தத்தை மெதுவாகக் குறைத்து அதை உறுதிப்படுத்துகிறது.
"அனூரோசன்" மருந்து இரத்த அழுத்தத்தை இயல்பாக்குவது மட்டுமல்லாமல், தலைவலிகளையும், பதட்டமான உற்சாகத்தையும் நீக்குகிறது.
"ஆரம் பிளஸ்" இதய செயல்பாட்டை இயல்பாக்குகிறது, பெருந்தமனி தடிப்புத் தோல் அழற்சியில் இரத்த நாளங்களின் நிலையை மேம்படுத்துகிறது மற்றும் அதன் தடுப்பு, தலைச்சுற்றலின் அறிகுறிகளை நீக்குகிறது, மூளை செயல்பாட்டை மேம்படுத்துகிறது.
"EDAS 137" அறிகுறி உயர் இரத்த அழுத்தத்தில் பயன்படுத்தப்படுகிறது.
இந்த மருந்துகள் அனைத்தும் தடுப்பு நோக்கங்களுக்காக முற்றிலும் பயன்படுத்தப்படுகின்றன, மேலும் அவை அறுவை சிகிச்சை சிகிச்சையை மாற்ற முடியாது.
முன்அறிவிப்பு
சிதைந்த மூளை அனீரிஸம் ஒரு மோசமான முன்கணிப்புடன் மிகவும் ஆபத்தான சிக்கலாகும். மூளை அனீரிஸம் கண்டறியப்பட்டவர்கள் கேள்வி குறித்து மிகவும் அக்கறை கொண்டுள்ளனர் என்பது தெளிவாகிறது, உயிர்வாழ்வதற்கான வாய்ப்பு என்ன? இறப்புகளின் எண்ணிக்கையில் சரியான புள்ளிவிவரங்கள் எதுவும் இல்லை, ஆனால் ஆபத்து நிச்சயமாக அதிகமாக இருக்கும்.
அனூரிஸின் அளவு மற்றும் கவனிப்பின் நேரத்தைப் பொறுத்தது. 5 மி.மீ க்கும் குறைவான ஒரு அனூரிஸம் சிதைந்தால் குறைந்த மரணம் குறிப்பிடப்பட்டுள்ளது. ஆனால் அறுவை சிகிச்சை தலையீடு என்பது வாழ்க்கைக்கு ஒரு உண்மையான வாய்ப்பு என்று சொல்ல வேண்டும். இது சரியான நேரத்தில் நிகழ்த்தப்பட்டது மற்றும் ஒரு நல்ல கிளினிக்கில் ஒட்டுமொத்த அறுவை சிகிச்சைக்குப் பின் இறப்பு விகிதத்துடன் 10-15%க்கும் அதிகமாக இல்லை என்பது முக்கியம்.
நோயாளி மருத்துவமனையில் சேர்க்க மறுத்தால், அவரது உயிர்வாழ்வதற்கான வாய்ப்புகள் மற்றும் மூளை செயல்பாட்டைப் பாதுகாப்பதற்கான வாய்ப்புகள் வெகுவாகக் குறைக்கப்படுகின்றன. இதன் பொருள் என்னவென்றால், நீங்கள் உங்கள் ஆரோக்கியத்திற்கு அதிக கவனத்துடன் இருக்க வேண்டும், ஆபத்தான அறிகுறிகளை புறக்கணிக்கக்கூடாது, ஒற்றைத் தலைவலி அல்லது விஷம் இருப்பது குறித்து முடிவுகளை எடுக்க வேண்டும்.
மூளை அனூரிஸ்ம் என்பது ஒரு மறைக்கப்பட்ட "வாழ்க்கை முறையை" வழிநடத்தும் ஒரு நயவஞ்சக நோயியல். பெரும்பாலான சந்தர்ப்பங்களில், இது தற்செயலாக கண்டறியப்படுகிறது, மேலும் பெரும்பாலும் பெருமூளை இரத்த ஓட்டக் கோளாறு தொடர்பாக, கப்பல் சிதைவின் விளைவாக உட்பட. ஆனால் நோயறிதல் தெரிந்திருந்தாலும், மாற்ற எதுவும் இல்லை, செய்ய வேண்டிய ஒரே விஷயம் நிலைமையை மோசமாக்குவதல்ல.
மூளை அனூரிஸம் சிதைவைத் தூண்டும் நிலைமைகளைத் தடுப்பதற்கான நடவடிக்கைகள் ஆரோக்கியமான வாழ்க்கை முறையாக (மிதமான உடல் செயல்பாடு, சரியான உணவு, கெட்ட பழக்கங்களைத் தவிர்ப்பது), கொலஸ்ட்ரால் கட்டுப்பாடு மற்றும் தேவைப்பட்டால், மருந்தியல் மருந்துகள், நாட்டுப்புற மருத்துவம் அல்லது ஹோமியோபாதிக் தீர்வுகளின் உதவியுடன் இரத்த அழுத்தத்தை இயல்பாக்குவது என்று கருதலாம். நீங்கள் சிதைவைத் தடுப்பதைச் செய்யாவிட்டால், அனீரிசிம்களைக் கொண்ட நோயாளிகள் செல்ல வேண்டியதை விட இது மிகவும் எளிதானது. ஆனால் மேற்கண்ட பரிந்துரைகளைப் பின்பற்றுவது கூட நோயாளி தனது மன ஆரோக்கியத்தை கண்காணிக்காவிட்டால் ஆபத்தான சிக்கல்களுக்கு உத்தரவாதம் அளிக்காது.

