புரோஸ்டேட் புண்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 23.04.2024

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
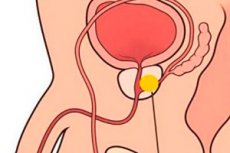
புரோஸ்டேட் நோய்களின் சாதகமற்ற போக்கில், பல்வேறு சிக்கல்கள் பெரும்பாலும் உருவாகின்றன. மேலும் மிகக் கடுமையான சிக்கல்களில் ஒன்று புரோஸ்டேட் ஒரு புண் என்று கருதப்படுகிறது. இது ஒரு தீவிர தொற்று மற்றும் அழற்சி செயல்முறையாகும், இது வெளிப்புற நோய்த்தொற்றின் விளைவாக இருக்கலாம் அல்லது மரபணு உறுப்புகளின் நீண்ட நோயியலின் விளைவாக இருக்கலாம்.
புரோஸ்டேட் ஒரு புண் நோயாளியின் ஆரோக்கியத்திற்கு மட்டுமல்ல, அவரது வாழ்க்கைக்கும் ஆபத்தானது. எனவே, இந்த வேதனையான செயல்முறையின் சிகிச்சை அவசரமாக, உடனடியாக இருக்க வேண்டும். வழக்கமாக நோயாளி ஒரு மருத்துவமனையில் அவசரமாக மருத்துவமனையில் சேர்க்கப்படுகிறார், அங்கு அவர்கள் அவசர சிகிச்சை அளித்து மேலும் சிகிச்சை நடவடிக்கைகளை மேற்கொள்கின்றனர்.
நோயியல்
பெரும்பாலான நோயாளிகளுக்கு புரோஸ்டேட் புண் என்பது குறைந்த சிறுநீர் பாதையில் கடுமையான அல்லது நாள்பட்ட தொற்று செயல்முறையின் சிக்கலாக கண்டறியப்படுகிறது. புரோஸ்டேட் சுரப்பியின் திசுக்களில் உள்ளூர்மயமாக்கப்பட்ட purulent குவிப்பு காரணமாக இது உருவாகிறது.
ஆண்டிபயாடிக் சிகிச்சையின் பயன்பாட்டின் மூலம், புரோஸ்டேட் புண்கள் மிகக் குறைவாகவே தோன்ற ஆரம்பித்தன. தற்போது, இந்த நோய் பரவுவதற்கான அளவு புரோஸ்டேட் சுரப்பியின் அனைத்து நோய்க்குறியீடுகளிலும் 0.5-2.5% முதல், அல்லது மரபணு கோளத்தின் அனைத்து நோய்களிலும் 0.2% வரை உள்ளது.
ஒரு நல்ல அளவிலான மருந்தைக் கொண்ட வளர்ந்த நாடுகளில், புரோஸ்டேட் புண் குறிப்பாக அரிதானது. குறிப்பாக, இது கோனோகோகல் சிறுநீர்ப்பை பாதிப்பு குறைவதால் ஏற்படுகிறது. “ஆண்டிபயாடிக் சகாப்தம்” தொடங்குவதற்கு முன்பு, 70 முதல் 80% புரோஸ்டேட் புண்கள் ஒரு கோனோகோகல் தொற்றுநோயால் தூண்டப்பட்டன. இறப்பு விகிதம் 6-30% ஆக இருந்தது. [1]
அதே நேரத்தில், புரோஸ்டேட் குழாய் நோயாளிகளுக்கு சரியான நேரத்தில் நோயறிதல் மற்றும் திறமையான சிகிச்சையில் உள்ள சிரமங்களுக்கு மருத்துவர்கள் கவனம் செலுத்துகிறார்கள்: நோயியல் பரவலில் குறிப்பிடத்தக்க குறைவு இருந்தபோதிலும், இந்த சிக்கல்கள் பொருத்தமானவை.
முன்னதாக, இந்த நோய்க்கான முக்கிய காரணியாக கோனோகோகல் தொற்று இருந்தது, கோச்சின் மந்திரக்கோலை மற்றும் ஸ்டேஃபிளோகோகஸ் ஆரியஸ் குறைவாகவே காணப்பட்டது. இப்போது நிலைமை மாறிவிட்டது: மிகவும் பொதுவான நோய்க்கிருமிகள் கிராம்-எதிர்மறை நுண்ணுயிரிகள், எஸ்கெரிச்சியா கோலி, ஸ்டேஃபிளோகோகி.
புரோஸ்டேட் புண்ணின் பெரும்பாலான சந்தர்ப்பங்கள் புரோஸ்டேடிடிஸின் கடுமையான அல்லது நாள்பட்ட வடிவத்தின் விளைவாகும் அல்லது புரோஸ்டேட் பயாப்ஸியின் விளைவாகும். புள்ளிவிவரங்களின்படி, 5% வழக்குகளில், கடுமையான புரோஸ்டேடிடிஸ் ஒரு புண்ணை சிக்கலாக்குகிறது. புரோஸ்டேட்டின் பாரன்கிமாவில் கடுமையான அழற்சி செயல்முறை அதிகரிப்பதே இதற்குக் காரணம்.
இந்த நோய் 40 வயதுக்கு மேற்பட்ட ஆண்களில் அதிகம் காணப்படுகிறது. வயதான நோயாளிகளில், தீங்கற்ற புரோஸ்டேடிக் ஹைப்பர் பிளேசியா ஒரு புண்ணால் சிக்கலாகிவிடும். 40 வயதிற்குட்பட்ட நோயாளிகளுக்கு நீரிழிவு நோய், கல்லீரல் சிரோசிஸ் அல்லது எய்ட்ஸ் ஆகியவற்றுடன் புரோஸ்டேட் புண் இருக்கலாம். கண்டறியப்பட்ட புரோஸ்டேட் புண் உள்ள ஒவ்வொரு இரண்டாவது நோயாளியும் கூடுதலாக நீரிழிவு நோயால் பாதிக்கப்படுகிறார்கள் என்பது புள்ளிவிவர ரீதியாக நிரூபிக்கப்பட்டுள்ளது.
காரணங்கள் புரோஸ்டேட் புண்
ஒரு புண் என்பது புரோஸ்டேட் திசுக்களின் வரையறுக்கப்பட்ட பகுதியாகும், இதில் நோய்க்கிருமிகள் காரணமாக ஊடுருவும் அழற்சி ஏற்படுகிறது. இதுபோன்ற பல மண்டலங்கள் உள்ளன, இது நோயியலின் ஆரம்ப காரணத்தைப் பொறுத்தது.
புரோஸ்டேட் புண் என்பது ஒரு வகையான குழி ஆகும். பெரும்பாலும், புரோஸ்டேட் சுரப்பியின் கடுமையான அழற்சியின் போதிய சிகிச்சையின் காரணமாக சிக்கல் ஏற்படுகிறது, ஆனால் சில சந்தர்ப்பங்களில் இது ஒரு தனி, சுயாதீன நோயாக செயல்படக்கூடும். [2]
வெளிப்புற அல்லது உள் வெளிப்பாட்டின் விளைவாக புரோஸ்டேட் ஒரு புண் ஏற்படலாம். வெளிப்புற தாக்கங்களின் பெரும்பகுதி முதன்மைக் குழாயின் வளர்ச்சியை ஏற்படுத்துகிறது.
Purulent சுரப்பு உடலின் நோயெதிர்ப்பு பாதுகாப்பு மூலம் தாக்கப்பட்ட இறந்த நுண்ணுயிரிகளை குறிக்கிறது. செப்டிகோபீமியா பல்வேறு காரணங்களுக்காக ஏற்படலாம் - எடுத்துக்காட்டாக, தூய்மையான டான்சில்லிடிஸ் அல்லது பிற ஒத்த நோய்கள் காரணமாக. இந்த சூழ்நிலையில் முன்னறிவிக்கும் காரணிகள் தாழ்வெப்பநிலை, பலவீனமான நோய் எதிர்ப்பு சக்தி போன்றவை. ஒரு புண்ணின் வளர்ச்சியின் பாதை சாத்தியம், ஆனால் அது அவ்வளவு பொதுவானதல்ல. [3]
புரோஸ்டேடிடிஸுடன் தொடர்புடைய இரண்டாம் நிலை செயல்முறை மிகவும் பொதுவானது. புள்ளிவிவரங்கள் நம்பினால், புரோஸ்டேடிடிஸ் உள்ள ஆண்களில் சுமார் 5% பேர் புரோஸ்டேட் புண் போன்ற ஒரு சிக்கலை அனுபவிக்கின்றனர். இந்த வழக்கில், சிகிச்சையின் பற்றாக்குறை, அல்லது கடுமையான அழற்சியின் முறையற்ற சிகிச்சை (சுய மருந்து) ஆகியவை இந்த சிக்கலின் வளர்ச்சிக்கு அடிப்படையாகின்றன. இதன் விளைவாக, அழற்சி எதிர்வினை மோசமடைகிறது, திசுக்களில் திரவம் குவிந்து, இரத்த ஓட்டம் தொந்தரவு செய்யப்படுகிறது. புரோஸ்டேட் சுரப்பியின் பகுதியில், வளர்சிதை மாற்ற பொருட்கள் குவிந்து, புண்கள் உருவாகத் தொடங்குகின்றன - முதலில் சிறியவை, பின்னர் அவை பெரிய கூறுகளாக இணைகின்றன - புண்கள். [4]
நோயியலின் இத்தகைய காரணங்களை வல்லுநர்கள் பெரும்பாலும் அழைக்கிறார்கள்:
- நோயெதிர்ப்பு பாதுகாப்பு கூர்மையான பலவீனப்படுத்துதல்;
- மரபணு பாதையின் கடுமையான மற்றும் நாள்பட்ட நோய்கள்;
- பெரினியம் மற்றும் இடுப்புப் பகுதியின் தாழ்வெப்பநிலை;
- யூரோலிதியாசிஸ்;
- பாலியல் பரவும் நோய்த்தொற்றுகள்;
- நிலையற்ற பாலியல் செயல்பாடு;
- சுய மருந்து, அல்லது கடுமையான புரோஸ்டேடிடிஸுக்கு சிகிச்சையின் பற்றாக்குறை;
- டிரான்ஸ்யூரெத்ரல் நடைமுறைகளின் போது அலட்சியம் அல்லது முறைகேடுகள்.
ஆபத்து காரணிகள்
40 ஆண்டுகால எல்லையைத் தாண்டிய மனிதகுலத்தின் வலுவான பாதியின் பெரும்பாலான பிரதிநிதிகள் புரோஸ்டேட் சுரப்பியின் கோளாறுகளின் வளர்ச்சிக்கு ஓரளவிற்கு முன்கூட்டியே உள்ளனர். இந்த ஆபத்து குழுக்களை நீங்கள் நிபந்தனையுடன் வேறுபடுத்தலாம்:
- ஒழுங்கற்ற அல்லது அதிகப்படியான வன்முறை உடலுறவு கொண்ட ஆண்கள், பெரும்பாலும் கூட்டாளர்களை மாற்றுவது, அல்லது உடலுறவு கொள்ளாதவர்கள், புரோஸ்டேட் நோய்களுக்கு அதிக ஆபத்து உள்ளது. பாதகமான காரணிகள்:
- விந்து வெளியேறாமல் விறைப்புத்தன்மை;
- செக்ஸ் பற்றாக்குறை;
- அன்னிய மைக்ரோஃப்ளோராவுடன் நிலையான தொடர்பு (நிரந்தர கூட்டாளர் இல்லாதது).
உடலுறவின் குறுக்கீடு இல்லாமல், ஒரு கூட்டாளருடன் வாரத்திற்கு 3 முறை உகந்த செக்ஸ்.
- செயலற்ற, உட்கார்ந்த வாழ்க்கை முறையை வழிநடத்தும் ஆண்கள், இது இடுப்பு பகுதியில் இரத்த ஓட்டக் கோளாறுகளுக்கு பங்களிக்கிறது.
- மோட்டார் சைக்கிள் ஓட்டுநர்கள், சைக்கிள் ஓட்டுபவர்கள் மற்றும் குதிரை சவாரி ஆர்வலர்கள் பிறப்புறுப்புகளில் இடுப்பு மற்றும் சுற்றோட்டக் கோளாறுகளுக்கு காயங்கள் அதிகம்.
- ஏராளமான விருந்துகளின் ரசிகர்கள், கொழுப்பு, உப்பு, காரமான உணவுகளை சாப்பிடுவது, ஆல்கஹால் துஷ்பிரயோகம் செய்வது, புகைபிடிக்கும் நபர்களும் புரோஸ்டேட் சுரப்பியின் கோளாறுகளை உருவாக்கும் போக்கைக் கொண்டுள்ளனர்.
ஒரு குறிப்பிட்ட ஆபத்து குழுவில் உள்ள அனைத்து ஆண்களும் தவறாமல் ஒரு சிறுநீரக மருத்துவரை (முன்னுரிமை ஒவ்வொரு ஆண்டும்) பார்வையிட வேண்டும், அத்துடன் தேவையான அனைத்து தடுப்பு நடவடிக்கைகளையும் கவனிக்க வேண்டும். [5]
புரோஸ்டேட் புண்ணின் வளர்ச்சிக்கு பின்வரும் காரணிகள் முனைகின்றன:
- நோயெதிர்ப்பு தடுப்பு நோய்கள் அல்லது நோயெதிர்ப்பு குறைபாடு நோய்க்குறிகள் (எ.கா. எச்.ஐ.வி); [6]
- சில கருவி நடைமுறைகள் (எடுத்துக்காட்டாக, புரோஸ்டேட் பயாப்ஸி);
- சிறுநீர்க்குழாயின் தொடர்ச்சியான வடிகுழாய்ப்படுத்தல்;
- நாளமில்லா நோய்கள் (எடுத்துக்காட்டாக, நீரிழிவு நோய்);
- நீண்டகால ஹீமோடையாலிசிஸ் தேவைப்படும் நீண்டகால சிறுநீரக நோய்.
நோய் தோன்றும்
புரோஸ்டேட் சுரப்பி ஆண் உடலில் ஒரு முக்கிய பங்கைக் கொண்டுள்ளது, ஏனென்றால் அது மனிதனுக்கு "இரண்டாவது இதயம்" என்று அழைக்கப்படுகிறது. விறைப்பு செயல்பாடு, விந்தணு தரம் மற்றும் அதன் உற்பத்தி போன்றவற்றுக்கு புரோஸ்டேட் பொறுப்பு. உடலின் முக்கிய நோக்கம் சுரப்பு ஆகும்.
புரோஸ்டேட் உள் மற்றும் வெளிப்புற தொற்று தாக்கங்களுக்கு வலுவான இயற்கை எதிர்ப்பைக் கொண்டுள்ளது. ஆகையால், நுண்ணுயிரிகளின் உயர் நோய்க்கிருமிகளின் பின்னணிக்கு எதிராக உள்ளூர் நோயெதிர்ப்பு பாதுகாப்பை வலுவாக அடக்குவது அல்லது பலவீனப்படுத்துவது போன்றவற்றில் மட்டுமே வீக்கம் தோன்றும்.
ஒரு உறுப்பு நோய்த்தொற்றின் செயல்முறையை ஆராய, நீங்கள் முதலில் அதன் உடற்கூறியல் அம்சங்களைப் பற்றி அறிந்து கொள்ள வேண்டும். புரோஸ்டேட் சுரப்பியில் இரண்டு மடல்கள் உள்ளன, ஒவ்வொன்றும் இரண்டு டஜன் சிறிய லோப்களைக் கொண்டிருக்கின்றன, அவை ஒரே குழாயில் திறக்கப்படுகின்றன. [7]
தொற்று மூன்று வழிகளில் ஒன்றில் ஊடுருவிய பிறகு புரோஸ்டேட் குழிவின் வளர்ச்சி ஏற்படுகிறது:
- சிறுநீர்க்குழாயின் பின்புற பிரிவில் அமைந்துள்ள வெளியேற்ற பாயும் துளைகள் வழியாக;
- நிணநீர் மண்டலத்தின் மூலம் (எடுத்துக்காட்டாக, நீடித்த வடிகுழாய் மூலம்);
- இரத்த ஓட்ட அமைப்பு வழியாக (இரத்தத்தில் பாக்டீரியாக்கள் புழக்கத்தில்).
புரோஸ்டேட்டில் ஒரு அழற்சி எதிர்வினை வெள்ளை இரத்த அணுக்கள் மற்றும் பாக்டீரியாக்களின் பாரிய வெளியீட்டோடு தொடர்புடையது. எதிர்காலத்தில், நோயெதிர்ப்பு பாதுகாப்பு தூண்டப்படும்போது அல்லது போதுமான சிகிச்சையின் பின்னணிக்கு எதிராக இருக்கும்போது, வீக்கத்தின் கவனம் பிரிக்கப்படுகிறது.
புரோஸ்டேட் புண் என்பது முதலில், ஒரு உறுப்பில் நுண்ணுயிர் அழற்சி செயல்முறையின் சாதகமற்ற விளைவு என்று பெரும்பாலான நிபுணர்கள் நம்புகிறார்கள். இருப்பினும், புரோஸ்டேடிடிஸ் பெரும்பாலும் 50 வயதிலிருந்து ஆண்களைத் தொந்தரவு செய்கிறது, அதே நேரத்தில் எல்லா வயதினருக்கும் ஒரு புண் உருவாகலாம்.
இன்றுவரை, புரோஸ்டேட் குழாய் ஏற்பட்டால், நுண்ணுயிரிகளைத் தூண்டும் முக்கிய அம்சமாக என்டோரோபாக்டீரியா கருதப்படுகிறது. குறைவான அடிக்கடி, கிளெப்செல்லா, புரோட்டியஸ், சூடோமோனாஸ் ஆகியவற்றின் செல்வாக்கின் கீழ் வீக்கம் ஏற்படுகிறது. நோயின் ஒரு குறிப்பிட்ட எண்ணிக்கையிலான வழக்குகள் மெதிசிலின்-எதிர்ப்பு ஸ்டேஃபிளோகோகஸ் ஆரியஸுடன் தொடர்புடையவை. [8], [9]
அழற்சியின் எதிர்விளைவு திசுக்களில் தேங்கி நிற்கும் செயல்முறைகள் மற்றும் திரவம் குவிவதற்கு காரணமாகிறது, வளர்சிதை மாற்ற பொருட்களின் செறிவு அதிகரிப்பு, இது பொதுவாக உடலின் வேலையை எதிர்மறையாக பாதிக்கிறது. Purulent foci படிப்படியாக உருவாகின்றன - ஆரம்பத்தில் சிறியது, பின்னர் அவை ஒன்றிணைந்து ஒரு பெரிய குழாய் உருவாகின்றன.
புரோஸ்டேட்டின் வெளியேற்றக் குழாய்கள் திசு சிதைவு தயாரிப்புகளால் அடைக்கப்படுகின்றன. இந்த கட்டத்தில், நோயறிதல் நேர்மறையான முடிவுகளைக் காண்பிக்கும், இருப்பினும், உண்மையில், ஒரு புண் ஏற்கனவே உருவாகியதாகக் கருதலாம்.
சில ஆண்களில், சுரப்பி அல்லது சிறுநீர்ப்பையை பாதிக்கும் சில மருத்துவ முறைகளுக்கு பதிலளிக்கும் விதமாக ஒரு பியூரூல்ட் கவனம் உருவாகிறது. உருவாகும் கரிம மற்றும் கனிம அமைப்புகளுடன் கூடிய வெளியேற்ற கால்வாய்களை அடைப்பதும் ஒரு காரணியாக இருக்கலாம் - பொதுவாக கால்சைட் கற்கள் .
அறிகுறிகள் புரோஸ்டேட் புண்
கடந்த சில தசாப்தங்களாக, ஆண்டிபயாடிக் சிகிச்சை பல நோய்களுக்கான சிகிச்சையில் ஒரு முக்கிய இடத்தைப் பிடித்திருக்கிறது. நுண்ணுயிர் எதிர்ப்பிகள் அடிக்கடி பரிந்துரைக்கப்படுகின்றன, எப்போதும் நியாயப்படுத்தப்படுவதில்லை, இது சில நோயியலின் போக்கில் மாற்றத்திற்கு வழிவகுத்தது. அதனால்தான் சில நோய்கள் - குறிப்பாக, புரோஸ்டேட்டின் ஒரு புண் - பிற கோளாறுகளின் கீழ் "முகமூடி" செய்யலாம், எடுத்துக்காட்டாக, குறைந்த மரபணு பாதையின் அழற்சியைப் பிரதிபலிக்கும்.
பெரும்பாலும், கடுமையான செப்டிக் சிக்கல்களின் முதல் அறிகுறிகள் தோன்றும்போது மட்டுமே ஒரு நோய் ஒரு நபரை மருத்துவரை அணுகுமாறு கட்டாயப்படுத்துகிறது:
- அதிக காய்ச்சல், குளிர்ச்சியுடன், பரபரப்பான காய்ச்சல்;
- பொது போதை (தோலின் சாம்பல், நாக்கில் தகடு, பலவீனம் மற்றும் சோர்வு உணர்வு, தூக்கக் கலக்கம், தலைவலி போன்றவை);
- அதிகரித்த வியர்வை, டாக்ரிக்கார்டியா;
- தலைச்சுற்றல், பலவீனமான உணர்வு.
பல நோயாளிகளுக்கு சிறுநீரக இயல்பின் அறிகுறிகள் உள்ளன:
- அடிக்கடி சிறுநீர் கழித்தல்;
- சிறுநீர் கழித்தல் கோளாறுகள் (நீரோடை, வலி போன்றவை குறைதல்);
- குறைவாக அடிக்கடி - சிறுநீரைத் தக்கவைத்துக்கொள்வதற்கான கடுமையான வடிவம் , சிறுநீர் திரவத்தில் இரத்தக் கூறுகள் இருப்பது.
நோயாளிகள் இடுப்பு மற்றும் குடல் வலி பற்றி புகார் செய்கிறார்கள். புரோஸ்டேட் சுரப்பியின் புண்ணின் பக்கத்தைப் பொறுத்து வலி நோய்க்குறி ஒருதலைப்பட்ச (இடது அல்லது வலது பக்க) இருப்பிடத்தால் வகைப்படுத்தப்படுகிறது என்பது சிறப்பியல்பு.
வலி பின்வருமாறு விவரிக்கப்படலாம்: கடுமையான, கூர்மையான, துடிக்கும், கீழ் முதுகு மற்றும் / அல்லது மலக்குடல் பகுதிக்கு கதிர்வீச்சு. சில நேரங்களில் சிறுநீர் கழித்தல் மற்றும் மலம் கழிப்பதில் சிக்கல்கள் இணைகின்றன, வீக்கம் சாத்தியமாகும் (வாயு அகற்ற முடியாதது).
புரோஸ்டேட் புண் ஊடுருவல் கட்டத்தில் இருக்கும்போது குறிப்பிட்ட அறிகுறியியல் கவனிக்கப்படுகிறது. பின்னர் ஒரு தூய்மையான-அழிக்கும் கட்டத்தைப் பின்பற்றுகிறது, இதன் போது "கற்பனை முன்னேற்றம்" காலம் உள்ளது:
- வலி நிவாரணம்;
- வெப்பநிலை குறிகாட்டிகள் குறைக்கப்படுகின்றன.
ஆனால் விரைவில் படம் கணிசமாக மோசமடைந்து வருகிறது, இது பெரூரேத்ரல் அல்லது பாராவெசிகல் செல் கட்டமைப்புகளில் உள்ள தூய்மையான தனிமத்தின் முன்னேற்றத்துடன் தொடர்புடையது. அடுத்த கட்டம் ஆபத்தான சிக்கல்களின் தோற்றத்தால் வகைப்படுத்தப்படுகிறது.
பெரூரெத்ரல் திசுக்களில் உள்ள புண் திடீரென ஏற்பட்ட பிறகு, பின்வரும் மருத்துவ அறிகுறிகள் சாத்தியமாகும்:
- பியூரியா (சிறுநீர் திரவத்தில் சீழ்);
- மேகமூட்டமான வண்டல் மற்றும் சிறுநீரில் செதில்கள்;
- சிறுநீர் திரவத்தின் வாசனையில் சரிவு.
சில நோயாளிகளில், ஒரு புண் சிறுநீர்க்குழாயில் அல்ல, மலக்குடல் குழிக்குள் உடைகிறது, இது மலக்குடலின் ஃபிஸ்துலாவை உருவாக்குகிறது. இந்த சிக்கலானது மலத்தில் பியூரூல்ட் மற்றும் சளி வெகுஜனத்தைக் கண்டறிவதன் மூலம் வகைப்படுத்தப்படுகிறது.
ஒரு தூய்மையான தனிமத்தின் முன்னேற்றம் சீழ் இருந்து அதன் முழுமையான சுத்திகரிப்புடன் இல்லை என்பதை புரிந்து கொள்ள வேண்டும். சிறிது நேரம் கழித்து புரோஸ்டேட் புண்ணின் மறு வளர்ச்சி சாத்தியமாகும் என்று இது அறிவுறுத்துகிறது.
எச்.ஐ.வி-பாதிக்கப்பட்ட நோயாளிகளில், நோயெதிர்ப்பு குறைபாட்டின் பின்னணிக்கு எதிராக, போதைப்பொருள் அறிகுறிகளின் பரவலான திசையில், மருத்துவ படம் சற்று வேறுபடலாம்:
- கடுமையான பலவீனம், சோர்வு, அக்கறையின்மை;
- myalgia, arthralgia;
- நீடித்த சப்ஃபெபிரைல் ஹைபர்தர்மியா.
பிற திசுக்கள் மற்றும் உறுப்புகளில் (ஹெராயின் போதைப்பழக்கத்தால் பாதிக்கப்பட்டவர்களுக்கு மிகவும் பொதுவானது) செப்டிகோபீமியாவின் வளர்ச்சி.
புரோஸ்டேட் புண் இடுப்பு அல்லது வயிற்று குழிக்குள் திறந்தால், மருத்துவ கவனிப்பு இல்லாத நிலையில் பெரிட்டோனிட்டிஸ், செப்டிக் சிக்கல்கள் ஆகியவற்றின் விரைவான வளர்ச்சி காணப்படுகிறது, அதன் பிறகு நோயாளி இறந்துவிடுகிறார்.
நிலைகள்
புரோஸ்டேட்டின் ஒரு புண் என்பது ஒரு தொற்று-அழற்சி எதிர்வினை ஆகும், இது பல கட்டங்களில் தொடர்கிறது, இது பியூரூல்ட் திசு இணைவு மற்றும் தூய்மையான உள்ளடக்கங்களுடன் குழி அமைப்புகளை உருவாக்குகிறது.
நோயின் இரண்டு முக்கிய கட்டங்கள் உள்ளன:
- ஊடுருவல், கடுமையான மருத்துவ அறிகுறிகளுடன்;
- purulent-destructive, அல்லது தவறான முன்னேற்றத்தின் நிலை.
முதல் ஊடுருவல் கட்டத்தில் மருத்துவ படம் மிகவும் பிரகாசமாக இருக்கிறது, இது நோயாளியின் நிலையில் வலுவான சரிவால் வெளிப்படுகிறது.
தூய்மையான அழிவின் அடுத்த கட்டத்தின் போது, நோயாளி ஒரு தெளிவான முன்னேற்றத்தைக் குறிப்பிடுகிறார். இருப்பினும், இந்த கட்டத்தில்தான் பொதுவாக புண் உடைந்து, அதன் பின்னர் நோய்க்குறியியல் மோசமடைகிறது, சிக்கல்கள் தொடங்கும் வரை.
ஒவ்வொரு கட்டத்தின் காலமும் 3–9 (சராசரியாக, ஐந்து) நாட்கள் ஆகும், இது மைக்ரோஃப்ளோராவின் நோய்க்கிருமித்தன்மை, நோயாளியின் நோய் எதிர்ப்பு சக்தியின் நிலைத்தன்மை, ஆண்டிபயாடிக் சிகிச்சையின் போதுமான அளவு போன்ற காரணிகளைப் பொறுத்தது.
படிவங்கள்
புரோஸ்டேட் ஒரு புண் பல வகைகளாக இருக்கலாம்:
- முதன்மை, ஒரு சுயாதீன நோயாக தொடர்கிறது;
- இரண்டாம் நிலை, இது மற்ற நோயியலின் சிக்கலாகும் (பெரும்பாலும் - புரோஸ்டேடிடிஸ்).
புரோஸ்டேட் சுரப்பியின் வீக்கம் ஒரு புண்ணின் வளர்ச்சிக்கு மிகவும் பொதுவான மூல காரணம் என்பதால், அறிகுறிகள் மற்றும் பகுப்பாய்வு பண்புகள் ஆகியவற்றின் அடிப்படையில் இந்த நோயின் வகைப்பாட்டை அறிந்து கொள்வது அவசியம்.
- பாக்டீரியா புரோஸ்டேடிடிஸின் கடுமையான வடிவம் மருத்துவ ரீதியாக உச்சரிக்கப்படும் அழற்சி செயல்முறையாகும்.
- பாக்டீரியா புரோஸ்டேடிடிஸின் நாள்பட்ட வடிவம் ஒரு நீண்ட கால மற்றும் அவ்வப்போது தொடர்ச்சியான அழற்சி செயல்முறையாகும்.
- நாள்பட்ட இடுப்பு வலி நோய்க்குறி - தெளிவான அழற்சி எதிர்வினை இல்லாமல், நீண்ட காலமாக இருக்கும் அச om கரியத்தால் வகைப்படுத்தப்படுகிறது.
- நாள்பட்ட இடுப்பு வலியின் அழற்சி நோய்க்குறி என்பது ஒரு வலிமிகுந்த நிலை, இதில் சிறுநீர் திரவம், விந்து மற்றும் புரோஸ்டேட் சுரப்பு ஆகியவற்றில் அழற்சியின் காரணிகளைக் கண்டறிய முடியும்.
- புரோஸ்டேட் சுரப்பியில் ஒரு மறைந்திருக்கும் அழற்சி செயல்முறை ஒரு உறுப்பு பயாப்ஸியின் போது மட்டுமே தற்செயலாக கண்டறியப்படுகிறது.
சிக்கல்கள் மற்றும் விளைவுகள்
புரோஸ்டேட் இல்லாத நிலையில், நீங்கள் விரைவாக செயல்பட வேண்டும், இல்லையெனில் மிகவும் சாதகமற்ற சிக்கல்கள் விரைவில் உருவாகக்கூடும். மருத்துவ உதவியுடன் எந்தவொரு தாமதமும் செயல்முறையின் மோசத்திற்கு பங்களிக்கும்: வீக்கம் மற்ற ஆரோக்கியமான திசுக்களுக்கும் மேலும் இடுப்பு உறுப்புகள் மற்றும் வயிற்று குழிக்கும் பரவுகிறது.
புரோஸ்டேட் புண்ணின் பொதுவான விளைவுகள்:
- பெரிட்டோனியத்தின் வீக்கம் (பெரிட்டோனிட்டிஸ்);
- இரத்த விஷம் (முறையான அழற்சி, செப்சிஸ்);
- கடுமையான பரவல் purulent அழற்சி (phlegmon);
- pararectal abscess (paraproctitis);
- மலக்குடல் ஃபிஸ்துலா;
- இடுப்பு சிரை இரத்த உறைவு;
- நோயாளியின் மரணம்.
சிக்கல்களின் வளர்ச்சியைத் தடுப்பது மருத்துவ பராமரிப்பு, சரியான நேரத்தில் நோயறிதல் மற்றும் நோயின் திறமையான சிகிச்சை ஆகியவற்றின் ஆரம்ப அணுகல் உதவியுடன் மட்டுமே சாத்தியமாகும். [10]
பின்வரும் சூழ்நிலைகளில் சிக்கல்கள் உருவாகின்றன:
- புழுதியிலிருந்து சீழ் இடுப்பு குழிக்குள் உடைகிறது (பெரிட்டோனிட்டிஸ் உருவாகிறது);
- நோய்த்தொற்று நேரடியாக இரத்த ஓட்டத்தில் நுழைகிறது (இரத்த விஷம் அல்லது செப்டிக் சிக்கல்கள் உருவாகின்றன);
- ஒரு புண் சிறுநீர்க்குழாயின் லுமினுக்குள் அல்லது மலக்குடல் குழிக்குள் திறக்கிறது, இது ஒரு ஃபிஸ்துலா உருவாவதைக் குறிக்கிறது - சிகிச்சையளிப்பது மிகவும் கடினம்;
- purulent அழற்சி செயல்முறை புரோஸ்டேட் சுரப்பியின் திசுக்களை முழுவதுமாக உருக்குகிறது, இதற்கு புரோஸ்டேட் முழுமையான இடமாற்றம் தேவைப்படுகிறது.
கடுமையான சந்தர்ப்பங்களில், நோய்த்தொற்றின் பொதுவான பரவலுடன், ஒரு நபர் இறந்து விடுகிறார்.
கண்டறியும் புரோஸ்டேட் புண்
கடுமையான புரோஸ்டேடிடிஸின் மருத்துவப் படத்திலிருந்து நோயியலின் அறிகுறியியல் வேறுபடுத்துவது கடினம் என்பதால், பெரும்பாலும் புரோஸ்டேட் புண்ணைக் கண்டறிவதில் சிக்கல்கள் உள்ளன. அல்ட்ராசவுண்ட், காந்த அதிர்வு இமேஜிங் மற்றும் மல்டிஸ்பைரல் கம்ப்யூட்டட் டோமோகிராஃபி ஆகியவற்றைப் பயன்படுத்தி ஆரம்பகால நோயறிதல் சாத்தியமாகும். [11]
ஆய்வக சோதனைகள் பொதுவாக பொது மருத்துவ ஆராய்ச்சிக்கு மட்டுமே. ஒரு விரிவான இரத்த பரிசோதனை செய்யப்படுகிறது, இதன் முடிவுகள் கடுமையான வடிவ அழற்சியின் இருப்பைக் குறிக்கின்றன:
- அதிகரித்த வெள்ளை இரத்த அணுக்களின் எண்ணிக்கை;
- அதிகரித்த ஈ.எஸ்.ஆர்.
ஒரு பொதுவான சிறுநீர் திரவ சோதனை தீர்மானிக்க உதவுகிறது:
- லுகோசைட்டூரியா;
- சிறுநீரில் உள்ள புரதம்;
- சிறுநீரில் சீழ்;
- எரித்ரோசைட்டூரியா (ஹெமாட்டூரியா).
சிறுநீர் அல்லது சிறுநீர்க்குழாயின் பின்செலுத்தல் நோய்க்கிரும நுண்ணுயிரிகளின் இணைப்பை மதிப்பிடுவதற்கு உங்களை அனுமதிக்கிறது.
சரியான நோயறிதலைச் செய்வதற்கான கருவி கண்டறியும் அடிப்படையாகும்:
- டிரான்ஸ்டெக்டல் அல்ட்ராசவுண்ட் புரோஸ்டேட் குழாய் தீர்மானிக்க ஒரு துல்லியமான வழியாக கருதப்படுகிறது. பெரும்பாலும், நோயை சரியாக அடையாளம் காண இந்த செயல்முறை மட்டும் போதுமானது. அல்ட்ராசவுண்டில் உள்ள படத்தின் தன்மை வேறுபட்டதாக இருக்கலாம், இது அழற்சி எதிர்வினை எந்த நிலையில் உள்ளது என்பதைப் பொறுத்து. எடுத்துக்காட்டாக, ஒரு புண்ணின் வளர்ச்சியின் ஆரம்ப கட்டம் எடிமா மண்டலத்தில் ஒரு ஹைபோகோயிக் உருவாக்கம் போல் தோன்றுகிறது, நோயியலுக்கு ஏற்ப, நெக்ரோசிஸின் அனகோஜெனிக் பகுதிகள் உருவாகின்றன. அடுத்தடுத்த கட்டங்கள் ஒரு பியோஜெனிக் சுவருடன் இணைக்கப்பட்ட உருவாக்கம் மூலம் வகைப்படுத்தப்படுகின்றன. அதே நேரத்தில், எடிமாவின் குறைவு மற்றும் சுரப்பியின் அளவை இயல்பாக்குதல் உள்ளது. தனிப்பட்ட நோயாளிகளில், நீர்க்கட்டிகள் மற்றும் கிரானுலோமாக்கள் அல்ட்ராசவுண்ட் மூலம் காட்சிப்படுத்தப்படுகின்றன.
- தொற்று நச்சு அதிர்ச்சியின் வளர்ச்சியைத் தூண்டக்கூடாது என்பதற்காக புரோஸ்டேட்டின் விரல் கண்டறிதல் மிகவும் கவனமாக மேற்கொள்ளப்படுகிறது. செயல்முறையின் போது, ஒரு கூர்மையான வலி, ஹைபர்சென்சிட்டிவிட்டி மற்றும் புரோஸ்டேட் சுரப்பியின் அளவு அதிகரிக்கும். 80% வழக்குகளில் டிஜிட்டல் மலக்குடல் பரிசோதனை திசுக்களின் மென்மையாக்கம் மற்றும் உருவாக்கத்தின் திரவ ஏற்ற இறக்கத்தை (ஏற்ற இறக்கத்தை) கண்டறிய உதவுகிறது.
- சி.டி மற்றும் எம்.ஆர்.ஐ ஆகியவை குறிப்பாக தகவல்தொடர்பு கண்டறியும் செயல்முறைகள் ஆகும், அவை புண்ணிலிருந்து அருகிலுள்ள திசுக்களை ஆய்வு செய்ய உதவுகிறது மற்றும் புண்களின் தொலைதூர புண்களைக் கண்டறிய உதவும். காந்த அதிர்வு இமேஜிங் அழிவுகரமான மண்டலங்களைக் காட்சிப்படுத்துகிறது - இவை கோள திரவப் பகுதிகள், அவற்றின் எல்லைகள் மென்மையாக்கப்பட்டு சீரற்றவை. காப்ஸ்யூலுக்குள் உள்ள சீழ் உயர் புரதப் பொருளைப் பொறுத்தவரை, இடைநிலை வகை காந்த அதிர்வு தூண்டுதலால் கண்டறியப்படுகிறது.
- அழற்சியின் செயல்பாட்டை ஏற்படுத்திய நோய்க்கிருமியை அடையாளம் காணவும், அத்துடன் கவனம் செலுத்துவதில் இருந்து தூய்மையான உள்ளடக்கங்களை அகற்றவும் புரோஸ்டேட் ஒரு குழாய் பஞ்சர் செய்யப்படுகிறது. நோய்க்கிருமியை அடையாளம் காண்பது டாக்டருக்கு பொருத்தமான பாக்டீரியா எதிர்ப்பு மருந்துகளை பரிந்துரைக்க உதவும். இருப்பினும், இந்த செயல்முறை ஒப்பீட்டளவில் அரிதானது, அதன் ஆக்கிரமிப்பு மற்றும் ஆரோக்கியமான திசுக்களின் தொற்று ஆபத்து காரணமாக.
- ஃபிஸ்துலா உருவாக்கம் வடிவத்தில் சிக்கல்கள் சந்தேகிக்கப்பட்டால், சிறுநீர்ப்பை, சிறுநீர்ப்பையின் அல்ட்ராசவுண்ட் பரிசோதனை மற்றும் அனோஸ்கோபி ஆகியவை கூடுதலாக பரிந்துரைக்கப்படுகின்றன.
வேறுபட்ட நோயறிதல்
|
நோயியல் |
தனித்துவமான அறிகுறிகள் |
வேறுபட்ட கண்டறியும் முறைகள் |
|
புரோஸ்டேட் அடினோமா (ஹைப்பர் பிளேசியா) |
சிறுநீர் ஓட்டத்தில் படிப்படியாக குறைதல், சிறுநீர் தக்கவைத்தல், நொக்டூரியா, சில நேரங்களில் கடுமையான சிறுநீர் வைத்திருத்தல். |
புரோஸ்டேட் சுரப்பியின் வரலாறு. |
|
புரோஸ்டேட் புற்றுநோய் |
அடினோமாவைப் போன்ற அறிகுறிகள், மற்றும் மேம்பட்ட நிகழ்வுகளில் - எலும்பு வலி மற்றும் மெட்டாஸ்டேடிக் காயத்தின் பிற அறிகுறிகள். |
புரோஸ்டேட்-குறிப்பிட்ட ஆன்டிஜெனின் நிலை, புரோஸ்டேட் சுரப்பியின் ஹிஸ்டாலஜி பற்றிய ஆய்வு. |
|
சிறுநீர்க்குழாய் தொற்று |
சிறுநீர் வெளியேறுவதைத் தடுக்கும் அறிகுறிகள் எதுவும் இல்லை. |
கடுமையான புரோஸ்டேடிடிஸைத் தவிர்த்து சிறுநீரின் பாக்டீரியாவியல் பகுப்பாய்வு. |
|
பெருங்குடல் புற்றுநோய் |
குடல் செயல்பாட்டில் மாற்றம், சில நேரங்களில் மலக்குடல் இரத்தப்போக்கு, எடை இழப்பு. |
மலக்குடல் மற்றும் பெருங்குடல் எண்டோஸ்கோபி, இமேஜிங் முறைகள் (பேரியம் எனிமா). |
|
எபிடிடிமிடிஸ் |
ஸ்க்ரோடல் வலி, பலவீனமான சிறுநீர் கழிக்கும் அறிகுறிகள். |
டூப்ளக்ஸ் கலர் சோனோகிராஃபி உதவியுடன், எபிடிடிமஸின் விரிவாக்கம் மற்றும் சிவத்தல் கண்டறியப்படுகிறது. |
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை புரோஸ்டேட் புண்
புரோஸ்டேட் புண்களுக்கான சிகிச்சையின் அளவு நோயியலின் கட்டத்தைப் பொறுத்தது. ஊடுருவலின் கட்டத்தில், ஆண்டிபயாடிக் சிகிச்சை, நோயெதிர்ப்பு தூண்டுதல் மருந்துகள் பரிந்துரைக்கப்படுகின்றன. கடுமையான வலியை அகற்ற, பாராப்ரோஸ்டேடிக் மற்றும் ப்ரீசாக்ரல் முற்றுகை செய்யப்படுகிறது, மேலும் போதைப்பொருளை அகற்றுவதற்காக தீர்வுகளின் நரம்பு உட்செலுத்துதல் செய்யப்படுகிறது.
நோயறிதலின் போது, ஏற்கனவே உருவான புரோஸ்டேட் புண் வெளிப்பட்டால், பின்னர் வடிகால் நிறுவப்படுவதன் மூலம் புண்ணைத் திறக்க வேண்டியது அவசியம். சிறுநீர்க்குழாயில் சேதத்தைத் தவிர்ப்பதற்காக, பூஜினேஜ் செய்யப்படுகிறது: முதலில், உலோகப் பூகி சிறுநீர்க்குழாயில் அறிமுகப்படுத்தப்படுகிறது.
பெரும்பாலான சந்தர்ப்பங்களில், பெரினியத்தில் ஒரு பிரேத பரிசோதனை செய்யப்படுகிறது, இது மறுபிறப்பு ஆபத்து அல்லது ஃபிஸ்துலாக்கள் உருவாகாமல் விரிவான செயல்பாடுகளைச் செய்ய உங்களை அனுமதிக்கிறது. அறுவை சிகிச்சைக்குப் பின், பாக்டீரியா எதிர்ப்பு மற்றும் நச்சுத்தன்மை சிகிச்சை பரிந்துரைக்கப்படுகிறது. [12]
தூய்மையான அழிவின் நிலை மாற்ற முடியாதது. அதன் சிகிச்சைக்கு அறுவை சிகிச்சை தலையீடு கட்டாயமாகும் - குறிப்பாக, TRUS- வழிகாட்டுதலின் கீழ் நன்றாக-ஊசி பஞ்சர் மற்றும் ஒரு புண்ணின் வடிகால்.
மருந்து
இந்த நேரத்தில், புரோஸ்டேட் புண்ணுக்கு சிகிச்சையளிப்பதற்கான ஒரு வழிமுறை மருத்துவர்களிடம் இல்லை. எந்தவொரு கட்டத்திலும் நுண்ணுயிர் எதிர்ப்பிகளை பரிந்துரைப்பது கட்டாயமாகக் கருதப்படுகிறது, மேலும் தூய்மையான அழிவுடன், தூய்மையான கவனத்தை வடிகட்டுவது நிலையான நிலைமைகளில் செய்யப்படுகிறது.
ஊடுருவலின் கட்டத்தில், பின்வரும் நடவடிக்கைகள் பொருத்தமானவை:
- நுண்ணுயிர் எதிர்ப்பிகளின் பரந்த அளவிலான நுண்ணுயிர் எதிர்ப்பிகளின் அறிமுகம் (செஃபாலோஸ்போரின் அல்லது ஃப்ளோரோக்வினொலோன் ஏற்பாடுகள், அமினோகிளைகோசைடுகள்);
- நச்சுத்தன்மையின் தீர்வுகளின் நரம்பு உட்செலுத்துதல், அத்துடன் நோயெதிர்ப்புத் தூண்டுதல்.
வலியைக் குறைக்க, உள்ளூர் மயக்க மருந்துகளின் புள்ளி ஊசி (எடுத்துக்காட்டாக, லிடோகைன்), பல்வேறு வகையான முற்றுகைகள் பயன்படுத்தப்படுகின்றன.
நச்சுத்தன்மை சிகிச்சையில் பின்வருவன அடங்கும்:
- அதிக குடிப்பழக்கம் (முன்னுரிமை கார);
- 4% சோடியம் பைகார்பனேட்டின் 200 மில்லி இன்ட்ரெவனஸ் சொட்டு, இன்சுலின் 4 IU உடன் 5% குளுக்கோஸ் கரைசலில் 400 மில்லி, 100 மில்லிகிராம் கோகார்பாக்சிலேஸ், 5 மில்லி 5% அஸ்கார்பிக் அமிலம், 200 மில்லி உப்பு, 10 மில்லி கால்சியம் குளுக்கோனேட், 20 மில்லிகிராம் லேசிக்ஸ்.
உடலின் உணர்திறன் கட்டுப்பாட்டின் கீழ் சிகிச்சை மேற்கொள்ளப்படுகிறது: ஒவ்வாமை அல்லது பிற பக்க விளைவுகள் ஏற்படும் போது, நியமனம் மதிப்பாய்வு செய்யப்படுகிறது.
பயன்படுத்தப்படும் முக்கிய வலி நிவாரணி மருந்துகள்:
- தூள் வடிவில் அனல்ஜின், 500 மி.கி மாத்திரைகள், 50% கரைசலில் 1 அல்லது 2 மில்லி ஆம்பூல்கள் (ஒற்றை டோஸ் - 1 கிராம், தினசரி - 3 கிராம் உள்ளே; ஒற்றை ஊசி அளவு - 0.5 கிராம், தினசரி - 1.5 கிராம்);
- மாத்திரைகள், சுப்போசிட்டரிகள், 5 மில்லி ஆம்பூல்கள் வடிவில் பரால்ஜின் (1-2 மாத்திரைகள் ஒரு நாளைக்கு மூன்று முறை வரை வாய்வழியாக எடுத்துக் கொள்ளப்படுகிறது; 7-8 மணி நேரத்திற்குப் பிறகு 5 மில்லி ஐ / மீ அல்லது ஐவி ஊசி);
- தூள் வடிவில் பராசிட்டமால், 0.2 கிராம் மாத்திரைகள் (500 மி.கி ஒற்றை டோஸ், தினசரி - 1.5 கிராம்).
வலி நிவாரணி சிகிச்சையில் சாத்தியமான பக்க விளைவுகள்: ஒவ்வாமை எதிர்வினைகள், எரிச்சல், தூக்கக் கலக்கம், டாக்ரிக்கார்டியா.
பரிந்துரைக்கப்பட்ட ஆண்டிபயாடிக் விதிமுறைகள்:
- ஒவ்வொரு 12 மணி நேரத்திற்கும் செஃபோடெட்டன் 2 கிராம் iv, அல்லது ஒவ்வொரு 6 மணி நேரத்திற்கும் செஃபோக்ஸிடின் 2 கிராம் ஐவி + டாக்ஸிசைக்ளின் 100 மி.கி வாய்வழியாக அல்லது ஒவ்வொரு 12 மணி நேரத்திற்கும் ஐ.வி.
- ஒவ்வொரு 8 மணி நேரத்திற்கும் கிளிண்டமைசின் 900 மி.கி ஐ.வி + ஜென்டாமைசின் 1.5–2 மி.கி / கிலோ ஐ.வி அல்லது ஐ.எம் ஒவ்வொரு 8 மணி நேரத்திற்கும்.
- ஒவ்வொரு 6 மணி நேரத்திற்கும் ஒரு முறை ஆம்பிசிலின் அல்லது சல்பாக்டாம் 3 கிராம் iv + டாக்ஸிசைக்ளின் 100 மி.கி வாய்வழியாக அல்லது ஐ.வி ஒவ்வொரு 12 மணி நேரத்திற்கும்.
ஒவ்வாமை, டிஸ்பெப்சியா, கடுமையான தலைவலி மற்றும் பிற கடுமையான பக்க விளைவுகள் போன்ற தோற்றத்துடன், நியமனம் உங்கள் மருத்துவரால் மதிப்பாய்வு செய்யப்படலாம்.
அறுவை சிகிச்சை
புரோஸ்டேட் புண்ணின் அறுவை சிகிச்சை சிகிச்சையின் பல முறைகள் அறியப்படுகின்றன, மேலும் அவை ஒவ்வொன்றும் அதன் சொந்த நன்மைகள் மற்றும் தீமைகள் உள்ளன:
- புண் அணுகலுக்கான டிரான்ஸ்டெக்டல் நுட்பம் (ரெக்டஸ் அடிவயிற்று தசை வெட்டப்படுகிறது);
- டிரான்ஸ்யூரெத்ரல் அணுகல் நுட்பம் (சிறுநீர்க்குழாய் வழியாக);
- டிரான்ஸ்பெரினல் அணுகல் நுட்பம் (பெரினியம் வழியாக).
உள்ளூர் மயக்க மருந்தைப் பயன்படுத்தி, புரோஸ்டேட் குழிவின் பிரேத பரிசோதனை குறைந்தபட்ச சாத்தியமான திசு அதிர்ச்சியுடன் செய்யப்படுகிறது.
செயல்முறை அல்ட்ராசவுண்ட் பயன்படுத்தி செய்யப்படுகிறது, இது செயல்முறையின் முழு கட்டுப்பாட்டை அனுமதிக்கிறது. ஃபோசியின் ஆழமான இருப்பிடத்துடன், அவை கட்டுப்பாட்டு கணக்கிடப்பட்ட டோமோகிராஃபி மூலம் பெர்குடனியஸ் வடிகால் நாடுகின்றன. [13]
அறுவை சிகிச்சையின் நிலையான திறந்த முறை காப்ஸ்யூலின் வடிகால் மற்றும் மேலும் ஆண்டிபயாடிக் சிகிச்சையுடன் ஒரு டிரான்ஸ்பெரினல் திறப்பைச் செய்வதாகும். விரிவான கையாளுதல்கள், இரண்டாம் நிலை நோய்த்தொற்றுக்கான குறைந்த ஆபத்து மற்றும் அறுவை சிகிச்சைக்குப் பின் ஏற்படும் சிக்கல்களின் வளர்ச்சி ஆகியவற்றின் காரணமாக பெரும்பாலான அறுவை சிகிச்சைகள் பெரினியல் அணுகல் நுட்பத்தை செய்ய விரும்புகின்றன.
அறுவைசிகிச்சைக்குப் பிந்தைய கட்டத்தில், நச்சுத்தன்மை உட்செலுத்துதல் சிகிச்சையின் பின்னணியில் ஆண்டிபயாடிக் சிகிச்சை பரிந்துரைக்கப்படுகிறது.
தடுப்பு
புரோஸ்டேட் ஒரு புண் ஒரு ஒப்பீட்டளவில் அரிதான நோய். இருப்பினும், பொதுவாக, புரோஸ்டேட் சுரப்பியின் நோயியல் மிகவும் பொதுவானதாகக் கருதப்படுகிறது, இது அவற்றின் தடுப்பு, ஆரம்பகால கண்டறிதல் மற்றும் சரியான நேரத்தில் தரமான சிகிச்சையின் அவசியத்தைக் குறிக்கிறது.
சிறுநீரக மருத்துவரிடம் ஒரு வழக்கமான முற்காப்பு வருகை ஆண் மரபணு மண்டலத்தின் பெரும்பாலான சிக்கல்களை அடையாளம் காண உதவுகிறது, மேலும் சரியான நேரத்தில் சிகிச்சையைத் தொடங்குகிறது. இத்தகைய கால தேர்வுகள் மிகவும் முக்கியம்; அவற்றைப் புறக்கணிப்பது மிகவும் விரும்பத்தகாதது.
40 வயதான வாசலைத் தாண்டிய அனைத்து ஆண்களுக்கும், நல்ல உடல்நலம் மற்றும் வலி அறிகுறிகள் இல்லாதிருந்தாலும், குறைந்தது 2 வருடங்களுக்கு ஒரு முறையாவது சிறுநீரக மருத்துவரிடம் தங்கள் ஆரோக்கியத்தை சரிபார்க்க நிபுணர்கள் அறிவுறுத்துகிறார்கள். ஒரு நிலையான தடுப்பு வருகை பொதுவாக பின்வருவனவற்றை உள்ளடக்குகிறது:
- மருத்துவருடன் ஒரு உரையாடல்;
- புரோஸ்டேட் டிஜிட்டல் பரிசோதனை;
- புரோஸ்டேட் சுரப்பியின் அல்ட்ராசவுண்ட்;
- பி.எஸ்.ஏ (புரோஸ்டேடிக் குறிப்பிட்ட ஆன்டிஜென்) க்கான இரத்த பரிசோதனை.
இந்த நோயறிதல்கள் அனைத்தும் பொதுவாக மருத்துவரின் ஒரு வருகையில் முடிக்கப்படலாம்.
ஒவ்வொரு ஆண் நோயாளியும் புரிந்து கொள்ள வேண்டும்:
- எந்தவொரு மனிதனுக்கும் எப்போதும் புரோஸ்டேட் சுரப்பியின் நோயியலை உருவாக்கும் ஆபத்து உள்ளது;
- மருத்துவரிடம் ஒரு வழக்கமான தடுப்பு வருகை ஆரம்ப கட்டத்தில் பல சிக்கல்களை வெளிப்படுத்துகிறது;
- உங்களுக்குள் வலி அறிகுறிகளைக் கண்டால், நீங்கள் சுய மருந்துக்கான விருப்பங்களைத் தேடக்கூடாது, நீங்கள் உடனடியாக மருத்துவரிடம் செல்ல வேண்டும்.
புரோஸ்டேட் நோய்களைத் தடுப்பதற்கான பொதுவான விதிகள் பின்வருமாறு:
- கனமான கொழுப்பு நிறைந்த உணவுகள், ஆல்கஹால் மற்றும் வசதியான உணவுகளைத் தவிர்த்து, நீங்கள் ஒழுங்காகவும் திறமையாகவும் சாப்பிட வேண்டும்;
- நெருக்கமான சுகாதாரத்தின் விதிகளை கவனமாகக் கடைப்பிடிப்பது முக்கியம், தவறாமல் குளித்துவிட்டு ஆடைகளை மாற்றுவது;
- உடலுறவின் போது, தடை கருத்தடை வழிமுறைகளைப் பற்றி நாம் மறந்துவிடக் கூடாது;
- செயலற்ற வாழ்க்கை முறையை வழிநடத்துவது அவசியம், ஏனெனில் செயலற்ற தன்மை மரபணு கோளத்தின் பல நோய்களின் வளர்ச்சிக்கு பங்களிக்கிறது;
- உங்கள் உடல்நலம் குறித்து கவனமாக இருக்க வேண்டும், பிறப்புறுப்பு காயங்களைத் தவிர்க்கவும்;
- சூப்பர் கூல் செய்வது சாத்தியமில்லை;
- உங்கள் நெருக்கமான வாழ்க்கையை ஒழுங்குபடுத்துவது அவசியம், ஏனெனில் மிகவும் அரிதான மற்றும் அடிக்கடி பாலியல் தொடர்புகள் புரோஸ்டேட் சுரப்பியில் இரத்த ஓட்டம் சீர்குலைவை ஏற்படுத்தும்;
- எந்தவொரு அழற்சி அல்லது சிறுநீரக நோய்க்குறியீட்டிற்கும் சரியான நேரத்தில் சிகிச்சையளிப்பது முக்கியம், வழக்கமான பரிசோதனைக்கு ஒரு நிபுணரை தவறாமல் தொடர்பு கொள்ளுங்கள்.
ஒரு ஆரோக்கியமான யூரோஜெனிட்டல் அமைப்பு தரமான செயல்பாட்டிற்கான திறவுகோல், நேர்மறையான ஒட்டுமொத்த தொனி மற்றும் ஒரு மனிதனுக்கு முழு வாழ்க்கை என்பதை நாம் மறந்துவிடக் கூடாது.
முன்அறிவிப்பு
சிறுநீரக மற்றும் புரோக்டோலஜிக்கல் நோய்களுக்கு சிகிச்சையளிப்பதற்கான நவீன மருத்துவ முறைகள், பாதகமான சிக்கல்களின் வளர்ச்சியின் பின்னணியில் கூட, பல்வேறு வகையான புரோஸ்டேட் புண்களை குணப்படுத்த மருத்துவர்களை அனுமதிக்கின்றன. நோயியலின் நேர்மறையான முடிவைப் பற்றி நாம் பேசலாம், புண் சிறிய அளவில் இருந்தால், பிற உறுப்புகள் மற்றும் அமைப்புகளின் செயலிழப்புகள் எதுவும் இல்லை. ஒரு விதியாக, நோயாளியின் உடல் ஒப்பீட்டளவில் குறுகிய காலத்தில் மீட்டமைக்கப்படுகிறது, சிகிச்சையளிக்கும் மருத்துவரின் அனைத்து அறிவுறுத்தல்களும் கவனிக்கப்படுகின்றன.
நிச்சயமாக, சரியான நேரத்தில் மருத்துவ உதவி இல்லாமல், முன்கணிப்பு சாதகமாக இருக்காது: இங்கே நோயாளியின் உயிருக்கு அச்சுறுத்தல் பற்றி பேசுவது ஏற்கனவே மதிப்புக்குரியது. சிகிச்சை முழுமையானதாகவும் திறமையானதாகவும் இருந்தால், அவர்கள் ஒரு நேர்மறையான முடிவைப் பற்றி பேசுகிறார்கள். ஆயினும்கூட, மாற்றப்பட்ட புரோஸ்டேட் புண் எப்போதும் புரோஸ்டேட் சுரப்பியின் மேலும் செயல்பாட்டு திறனை பாதிக்கிறது என்பதை கணக்கில் எடுத்துக்கொள்ள வேண்டும். ஒரு புண், விறைப்புத்தன்மை மற்றும் ஒரு மனிதனின் இனப்பெருக்க திறன் ஆகியவற்றின் மறு வளர்ச்சியின் வடிவத்தில் சிக்கல்களின் சாத்தியத்தை நிராகரிக்க முடியாது. சாத்தியமான தடுப்பு நடவடிக்கைகளை மேற்கொள்வது புத்திசாலி, மருத்துவர்களின் அனைத்து அறிவுறுத்தல்களுக்கும் இணங்க, பொதுவாக, உங்கள் ஆரோக்கியத்தை கண்காணிக்கவும்.

