Restenosis
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 23.04.2024

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
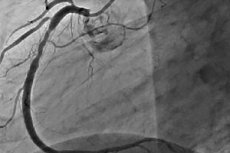
ரெஸ்டினாசிஸ் என்பது மீண்டும் மீண்டும் சுருக்கமாகவும், 50% அல்லது அதற்கும் அதிகமாகவும் வளர்ச்சியடைகிறது. மீளுருவாக்கம் பொதுவாக ஆஞ்சினாவின் மறுபிறப்புடன் சேர்ந்து, அடிக்கடி மீண்டும் மீண்டும் தலையீடு தேவைப்படுகிறது. பி.சி.ஐ. உருவானது போல, புத்துயிர் தடுப்பு நிகழ்வுகள் குறைந்துவிட்டன, கூடுதலாக, அதன் தன்மை மாறிவிட்டது.
டிரான்ஸ்யூனினல் பலூன் கரோனரி ஆஞ்சியோபிளாஸ்டி (TBA)
முதல் 6 மாதங்களில் TBNA யை மீளமைத்தபின். 30-40% ஆகும். அதன் வளர்ச்சி முக்கிய இயக்க உண்மையில் ஒரு விஷயமாக ஆனால் இது கப்பல், ஒரு உள்ளூர் எதிர்மறை மீள்வடிப்பு, தமனியின் மீள் spadenie உட்பகுதியை உள்ளது, நடைமுறையின் போது விரிவடைந்தது பலூன் உள்ளது. உள்ளூர் இரத்த உறைவு மற்றும் நியாயமான வளர்ச்சியும் ஒரு சார்பான பாத்திரத்தையும் வகிக்கிறது. மருத்துவ (வகை 2 நீரிழிவு நோய், தீவிர மகுட நோய் (ஏசிஎஸ்), restenosis வரலாறு), angiography ஒதுக்கலாம் மற்றும் சிகிச்சை (உயர் எஞ்சிய குறுக்கம் (LAD புண், சிறிய விட்டம் கப்பல், நாள்பட்ட மொத்த இடையூறு (HTO), நீண்ட புண், ஒட்டுகளை நரம்பு சீர்கெடுதல்), பலூன் பணவீக்கம் விளைவாக சிறிய கப்பல் விட்டம் அதிகரிப்பு) TBCA பிறகு restenosis ஆபத்து காரணிகள். Restenosis வழக்கில், ஒரு விதியாக, மீண்டும் மீண்டும் தலையீடு செய்யப்படுகிறது. மறுபயன்பாட்டின் இடத்தில் மீண்டும் மீண்டும் TBA வெற்றியை முதல் செயல்முறையுடன் ஒப்பிடலாம். இருப்பினும், ஒவ்வொரு restenosis க்கான TBCA தொடர்ந்து கணிசமாக restenosis ஆபத்து அவர் மீட்சியை அதிகரிக்கிறது. மூன்றாவது முயற்சிக்குப் பிறகு, அது 50 -53% வரை அடையும். கூடுதலாக, தொடர்ச்சியான TBA நடத்தும் ஒவ்வொன்றும், மறுமலர்ச்சி வளர்ச்சியுற்றது முதன்மையானதைக் காட்டிலும் மிகவும் உச்சரிக்கப்படுகிறது. Restenosis இரண்டாவது TBCA பிறகு restenosis வளர்ச்சி ஆபத்துக் காரணிகள் முதல் restenosis ஆரம்ப தோற்றம் (60-90 நாட்கள் சிகிச்சைக்குப் பின்) உள்ளன இந்த PNA தோல்வியை mnogososudistos புண், முதலில் வகை 2 நீரிழிவு நோய், உயர் இரத்த அழுத்தம், நிலையற்ற ஆன்ஜினா, அத்துடன் பல பணவீக்கம் பலூன் முன்னிலையில் நடைமுறை. Restenosis அதிகளவில் வருகின்றன, மருத்துவமனை நடைமுறையிலும் அதன் வளர்ச்சி பொறிமுறையை கோட்பாட்டளவில் TBCA பிறகு ஒரு எதிர்மறை வாஸ்குலர் மீள்வடிப்பு குறைத்துவிட்டதால் வேண்டும் கரோனரி stents, அறிமுகப்படுத்தப்பட்டன கொடுக்கப்பட்ட.
ஸ்டெண்ட்ஸின் பயன்பாட்டின் திறனைக் காட்டிய முதல் ஆய்வுகள் 1993 ஆம் ஆண்டில், ஸ்ட்ரெஸ் மற்றும் பென்செண்ட்டின் ஆய்வு வெளியிடப்பட்டன. BENESTENT அது இரண்டு குழுக்களாக சமவாய்ப்பு அவை ஒரு விட்டம் விட பெரிய 3 மிமீ, உடன் காரனரி தமனிகள் புதிதாக கண்டறியப்பட்ட குறுக்கம் கொண்டு 516 நோயாளிகள் சேர்க்கப்பட்டுள்ளது: வழக்கமான TBCA (N = 257) TBCA மற்றும் ஒரு ஸ்டென்ட் (N = 259). 3 ஆண்டுகளுக்கு பிறகு, வழக்கமான TBCA குழுவில் ஆஞ்சியோஜிக்கான ரெஸ்டினாஸிஸ் விகிதம் 32%, மற்றும் ஸ்டெண்ட் குழுவில் - 22%. ரெஸ்டினோசிஸ் நோய்க்கான உறவினர்களின் குறைவு 31% (p <0.01) ஆகும். Stenting இசைக்குழுவில் ஆன்ஜினா மீண்டும் ஏற்படுவதற்கான வாய்ப்புகள் ஒரு தாழ் நிலை நிகழ்வுடன் தொடர்புடையதாக கூறப்பட்டது; (பக் <0.01 சாதாரண TBCA குழு 10 எதிராக 20,6%) stenting குழுவில் மேலும் மையோகார்டியம் மீண்டும் மீண்டும் revascularization குறைவு இருந்தது.
படி கவலையைக் ஆய்வுகள், (n = 407) stenting குழு (n ~ 205) restenorirovaniya அதிர்வெண் வழக்கமான TBCA குழு (N = 202), மிக குறைந்த அளவே இருந்தது - 31,6 எதிராக 42,1% (ப <0.01 ). TBCA ஓய்வு தளத்தில் restenosis வழக்கில் முன் ஒரு வழக்கமான angioplasty stents பயன்படுத்தி பயன்படுத்தி இதில் restenosis கொண்டு 383 நோயாளிகள் stenting அல்லது மீண்டும் தோல்மூலமாக transluminal கரோனரி angioplasty செய்ய சமவாய்ப்பு செய்யப்பட்டனர் ஒரு ஆய்வில் நிரூபிக்கப்பட்டுள்ளது. Angiographically கண்டறியக்கூடிய restenosis ஸ்டென்ட் குறைவாகவும் 18% ஆகவும் (18 5,32 எதிராக%; ப <0.03). இது stenting (10 எதிராக 27%, ப <0.001) நடைபெற்றுவருகின்றன நோயாளிகள் குழுவில் கணிசமாக குறைந்த தேவைப்படுகிறது மருத்துவரீதியாக முக்கியத்துவம் வாய்ந்த restenosis இன் குறிகாட்டி ஆகும் இதயத் revascularization, மீண்டும். இவ்வாறு, stenting பயன்பாட்டில் சிறந்த முடிவுகளை சொந்த தமனிகள், ஆனால் restenosis TBCA பிறகு வளரும் தலையீடு வழக்கில் மட்டுமே நிரூபிக்கப்பட்டுள்ளது.
வெளிப்படுத்தப்பட்ட ஸ்டண்ட் (NPC)
Uncoated கரோனரி stents TBCA 30-40%, நோயாளிகள் 17 -32% கூட revascularization தேவை ஸ்டென்ட், உள்ளே ஏற்கனவே வளர்ந்த restenosis stenting பிறகு ஒப்பிடும்போது restenosis நிகழ்வு குறைக்கப்பட்டது என்றாலும். உள்ளார்ந்த ஸ்டெனோசிஸ் (HRV) வளர்ச்சியின் நுட்பம் TBA வில் இருந்து வேறுபடுகிறது. , TBCA என neointima உருவாக்கம், விட எதிர்மறை மீள்வடிப்பு செய்யும் restenosis முக்கிய பங்களிப்பு stenting பிறகு ஸ்டென்ட் நடைமுறையில் இல்லாத பதிய தளத்தில் எந்த. Neointima ஒரு செல்லுல்புற அணி உருவாக்குகிறது என்று மென்மையான தசை செல்கள் குடியேறுதல் மற்றும் பெருக்கம் மூலம் உருவாக்கப்பட்டது, இது செல்கள் neointima கொண்டுள்ளது. கூடுதலாக, நீரிழிவு நோயாளிகளின்போது ஸ்டென்னிங்கில் உள்ள ஒரு இரத்தக் குழாயின் நிலைப்பாடு முக்கியமாகும்.
உள்ளூர் (<10 மிமீ நீளம்), மற்றும் இரண்டாம் வகை - - பரவலான (> 10 நீளம் மிமீ), மூன்றாம் வகை I வகை HRV: முக்கிய வகைப்பாடு-ஸ்டென்ட் குறுக்கம் (HRV) வகைப்பாடு நான்கு வகையான புண்கள் நோயின் அளவு மற்றும் தீவிரத்தன்மை பொறுத்து இதில் Mehran, முன்மொழியப்பட்ட உள்ளது - மின்தூண்டலுக்கு வழிவகுக்கும் HRV - முனைப்பானது (> 10 மிமீ மற்றும் ஸ்டெண்டிற்கு அப்பாற்பட்டது) மற்றும் IV வகை. அல்லது வளைவு இடையே ஸ்டென்ட், 1b - - 1a விளிம்பில், 1c - ஸ்டென்ட் உள்ளே, 1d - மல்டிஃபோகல்: முதல் வகை ஸ்டென்ட் உள்ள இடம் பொறுத்து உட்பிரிவுகளாகப் உள்ளது.
பேரழிவு ஆயுதங்கள் வளர்ச்சி ஆபத்துக் காரணிகள் ஒரு ஒற்றை தோல்வியில் பேரழிவு ஆயுதங்கள், சிறிய postprotsedurny கப்பல் விட்டம் இந்த PNA தோல்வி ஸ்டென்ட் பெரும் நீளம், நீரிழிவு முன்னிலையில், பல stents உட்பொருத்துதலைப் பற்றி stenting, ஒட்டுகளை நரம்பு தலையீடு பாஸ், நாள்பட்ட occlusions, கழிமுகங்களையும் புண்கள், சிறிய கப்பல் விட்டம், எஞ்சிய குறுக்கம் முன்னிலையில் உள்ளன . மரபணு குறியிடும் இன்டர்லியுகின் -1 - மரபணு கோளாறு செல்வாக்கு அறிகுறிகள், methylenetetrahydrofolate ரிடக்ட்டேசின் குறிப்பிட்ட கிளைக்கோபுரதம் III அ பாலிமார்பிஸம் மற்றும் மரபணு பிறழ்வு உள்ளன. விளிம்பில்-ஸ்டென்ட் restenosis வழக்கில் stentiruemom பிரிவில் வெளிப்படுத்தினர் பெருந்தமனி தடிப்பு சிதைவின் முக்கியமான காரணமாய் காரணியாக உள்ளது.
முன்னுரையாக, ரெஸ்டினோசியம் முதல் 6-8 மாதங்களில் நிகழ்கிறது. Percutaneous coronary தலையீடு பிறகு. அதே நேரத்தில் பெரும்பாலான நோயாளிகளில், மருத்துவ அறிகுறிகள் உள்ளன. சாதாரணமாக, ஆணினா பெக்டரிஸின் மறுபகுதியாக HRV தன்னை வெளிப்படுத்துகிறது. குறைவான நேரங்களில் (11-41% வழக்குகள்) நிலையற்ற ஆஞ்சினா உள்ளது. 1-6% நோயாளிகளில், AMI உருவாகிறது. இவ்வாறு, ஆஞ்சினாவின் மிகவும் பொதுவான காரணியாக 1-6 மாதங்களில். ஸ்டெர்னிங் என்பது HRV இன் வளர்ச்சி ஆகும், இது ஒரு விதியாக, மறுபயன்பாடு மீண்டும் மீண்டும் தேவைப்படுகிறது. HRV க்காக பல வழிகள் உள்ளன. அது ஸ்டென்ட் மேலும் வெளிப்படுத்தல் (பயணப் இறுதி விட்டம் பங்களிப்பு 56% அதிகரிப்பு) வழிவகுக்கும் சாதாரண TBCA முன்னெடுக்க முடியும், மேலும் ஸ்டென்ட் neointima (விட்டம் இறுதி அதிகரிப்பு 44% பங்களிப்பு) மூலமாக கலங்களுக்கு தள்ளுகிறது. இருப்பினும், பெரும்பகுதிக்கு, மீதமுள்ள மீதமுள்ள இடங்களில் (18% சராசரியாக) மீதமுள்ள மீள்திருத்தம் காணப்படுகிறது. மேலும், பிறகு TBCA revascularization, வழக்குகள் 11% தேவைப்படுகிறது அடிக்கடி multivessel நோய், குறைந்த இடது கீழறை வெளியேற்றத்தின் பின்னம் கொண்ட நோயாளிகளுக்கு சிரை shunts HRV முதல் அல்லது ஆரம்ப நிகழ்வு மீது தலையீடுகள் வழக்கில். TBCA HRV மீண்டும் பிறகு உருவாக்கத்தின் ஆபத்து மேலும் சிதைவின் வகையைச் சார்ந்ததாகும் மற்றும் vpugristentovoy இடையூறு மணிக்கு 80% உள்ளூர் restenosis வழக்கில் 10% வரை மாறுபடுகிறது. மனிதவள மேம்பாட்டு முகாமைத்துவப் பணிக்குழுவினரால் NPC வைப்பதன் மூலம் TBA ஆல் மேற்கொள்ளப்பட்டதை ஒப்பிடுகையில் அதன் மறுபரிசீலனை அபாயத்தை குறைக்காது.
இரண்டாவது வகை, கரோனரி தமனிகளின் கதிரியக்கம் மூல உட்பகுதியை நிர்வகிப்பதற்கான சூட்சுமமாக மென்மையான தசை செல்கள் பெருக்கம் தடுக்கும் அதன்படி restenosis ஆபத்து குறைக்க HRV குறுகிய சிகிச்சை, சிகிச்சை முறைமையாகும். எனினும், உபகரணங்கள் அதிக செலவு, செயல்முறையின் தொழில்நுட்ப சிக்கலான மற்றும் பிற்பகுதியில் ஸ்டென்ட் உறைவு (டிசி) நிகழ்வு அதிகரிப்பு முற்றிலும் குறுகிய சிகிச்சை மருத்துவ பயன்பாடு இருந்து விலக்கப்படுகிறது.
VRS இன் சிகிச்சையின் புரட்சிகர தருணம் போதை மருந்து-தலையீடு ஸ்டண்ட்களை அறிமுகப்படுத்தியது. Taxus மூன்றாம் வழக்கில் அவர்கள் நோயாளிகளுக்கு பெறப்படுகின்றன ஏற்கனவே வளர்ந்த HRV கொண்டு நோயாளிகளுக்கு SLP திறன் மீது HRV முதல் தரவு தமனி 70-80% ஆபத்து குறைக்க சொந்த NAP ஒப்பிடும்போது பதிவு அங்குதான் 6 மாதங்களுக்கு பிறகு இந்த நோயாளிகளுக்கு SPG1 விண்ணப்பிக்கும். HRV இன் மறுநிகழ்வு விகிதம் 16% மட்டுமே இருந்தது, இது TBA உடன் முன்னர் குறிப்பிடப்பட்ட ஆய்வுகளில் இருந்ததைவிட குறைவாகும். உண்மையான பதிவு, இதில் 9 மாதங்களுக்கு பிறகு, NPC இன் மறுமதிப்பீட்டிற்கான ATP யை உள்வாங்கும் பின்னர் நோயாளிகளும் அடங்குவர். 5% க்கும் குறைவான நோயாளிகள், முக்கியமாக நீரிழிவு மற்றும் ஏசிஎஸ் நோயாளிகளுக்கு மீண்டும் மீண்டும் சுவாசிக்க வேண்டும். வெப்பமண்டல ஆய்வில் மின் ஒரு சிகிச்சை முறை குறுகிய சிகிச்சை பயன்படுத்தப்படுவது போல் restenosis டிஇஎஸ் தரவு ஆராய்ச்சி GAMMA நான் மற்றும் காமா இரண்டாம் தளம், மணிக்கு பதிய பிறகு நோயாளிகளுக்கு restenosis நிகழ்வு ஒப்பிட்டார். 6 மாதங்களுக்கு பிறகு. ATP குழுவில் (9.7 Vs 40.3%, p <0.0001), மீதமிருக்கும் மறுமதிப்பீடு நிகழ்தகவு கணிசமாக குறைவாக இருந்தது. முக்கியமாக, ஸ்டென்ட் உறைவுகளிலேயே அதிர்வெண், மாரடைப்பின் மேலும் ATP இன் குழுவில் குறைவாக இருந்தது (டி.எஸ் 0.6% எதிராக 3.9; ப = 0.08; MI - 1,8 எதிராக 9,4%; ப = 0.004). ஏடிபி முன் குறுகிய சிகிச்சை பயன்படுத்தி உயர் அதிகாரக் குழுவானது நிறுவப்பட்டது HRV கொண்டு 384 நோயாளிகள் ஏடிபி அல்லது குறுகிய சிகிச்சை பதிய சமவாய்ப்பு அவை ஒரு சீரற்ற SISR ஆய்வில் உறுதி செய்யப்பட்டது. 9 மாதங்கள் கழித்து. மீண்டும் revascularization தேவை அடிக்கடி மீட்சியை restenosis பிரதிபலிக்கின்றது குழு காலந்தவறாது (8.5%) பொருத்தப்பட விட குறுகிய சிகிச்சை (19.2%) பிறகு அதிகமாக இருந்தது. 3 ஆண்டுகளுக்குப் பிறகு, மீண்டும் மீண்டும் ஸ்டென்ட் restenosis மீண்டும்கூட revascularization தேவையைக் குறைக்கிறது அடிப்படையில் ஏடிபி பயன்படுத்தி (19 எதிராக 28,4%) தக்க. குழுக்களுக்கிடையில் இரத்த உறைவு ஏற்பட்டதில் குறிப்பிடத்தக்க வித்தியாசம் இல்லை.
ஏடிபி பதிய வழக்கில் வட மாகாணசபை கொண்டு நோயாளிகளுக்கு HRV மீண்டும் முக்கிய காரணிகள் சிறிய கப்பல் விட்டம் (<2.5 மிமீ), பரவலான வகை restenosis, அத்துடன் நாள்பட்ட சிறுநீரக செயலிழப்பு தேவைப்படும் கூழ்மப்பிரிப்பின் முன்னிலையில் உள்ளன. தோராயமாக்கப்பட்டு விசாரணை Taxus வி ISR CPR இல் உயர் பலாபலன் 54% மூலம் restenosis மீண்டும் ஏற்படுவதற்கான வாய்ப்புகள் அதிர்வெண் ஒப்பிடுகையில் குறுகிய சிகிச்சை குறைத்தல் HRV சிகிச்சை நிரூபிக்கப்பட்டது.
ஆர்.ஆர்.வி. மற்றும் எஸ்.ஆர்.பீ. இன் உட்பொருட்களுக்கான டி.பீ.ஏ யின் திறனை ஒப்பிடுகையில் சீரற்ற ஆய்வுகள் நடத்தப்படுகின்றன. 9 மாதங்களுக்குப் பிறகு RIBS-II இன் சீரற்ற படிப்பில். 72% மூலம் restenosis அரிதாக பதிய SLP பிறகு அதன் மூலம் 30 இலிருந்து 11% ஆக மீண்டும் revascularization தேவையைக் குறைக்கின்றன TBCA பிறகு உள்ள நிலையைக் காட்டிலும் சந்தித்தார். ISAR DESIRE ஆய்வில், HRV இல் TBA இன் செயல்திறன் SPP அல்லது ATP இன் உட்பொருளோடு ஒப்பிடப்பட்டுள்ளது. 6 மாதங்களுக்கு பிறகு. அது இரு பிஎல்டி TBCA விட மிகவும் ஆற்றல் வாய்ந்த restenosis தடுக்க என்று நிரூபித்தது மீண்டும் revascularization தேவை குறைத்துவிடும், (வளர்ச்சி விகிதம் TBCA மணிக்கு 44.6%, ஏடிபி குழுவில் 14.3% மற்றும் குழு CPR இல் 21.7% ஆக இருந்தது). முதலுதவி நேரடி ஒப்பீடு, மற்றும் ATP அது ஏடிபி டபிள்யூபிஎஸ் விட மீண்டும் revascularization அதிக ஆற்றல் வாய்ந்ததாக தேவையை குறைக்கச் கண்டறியப் பட்டுள்ளது (19% எதிராக 8). இவ்வாறு, உட்பொருத்திய SLP மறுபரப்பல்கள் எண்ணிக்கை PCI மற்றும் இந்த நோயாளிகள் தேர்வு எனவே பதிய நடைமுறை இல்லை குறைக்கும் வகையில் TBCA மற்றும் குறுகிய சிகிச்சை இரண்டின் மூலமாகவும் ஒப்பிடும்போது மீண்டும் மீண்டும் HRV என்பிஎஸ் நிகழ்வை குறைக்கிறது.
மருந்தாக்கும் ஸ்டென்ட் (SLP)
NPC களுடன் ஒப்பிடுகையில் SLP ஐப் பயன்படுத்தும் போது உள்-ஸ்டெனனல் ஸ்டெனோசிஸின் 70-80% குறைப்பு குறைக்கப்பட்ட போதிலும், அவர்கள் முற்றிலும் இந்த ஸ்டெண்ட்டின் இந்த iatrogenic விளைவை அபிவிருத்தி செய்ய முடியாது. இதன் மொத்த அதிர்வெண் 10% ஐ விட குறைவாக உள்ளது. ரெஸ்டினோசிஸ் நோய்த்தாக்கத்தின் அளவைக் குறைப்பதோடு மட்டுமல்லாமல், அவை புத்துணர்ச்சியின் வகைகளை மாற்றியமைத்தன. எனவே, SLP உட்கட்டமைப்புக்குப் பிறகு, ரெஸ்டினாஸிஸ், ஒரு விதியாக, மையமாக உள்ளது. மருத்துவரீதியாக, PS இன் வழக்கில், அது அடிக்கடி வெளிப்படுத்தப்பட்டுள்ளது உள்ளது மீண்டும் மீண்டும் நிலையான ஆன்ஜினா (77%), மிகவும் அரிதாக (8%) அது அறிகுறியில்லாமல் இருக்கும். 5% வழக்குகளில், அது நிலையற்ற ஆஞ்சினாவை வெளிப்படுத்துகிறது, 10% - முதல் அறிகுறியாக Q-myocardial infarction இல்லை. ரெஸ்டினோசிஸ் எஸ்.எல்.பீ.யின் வளர்ச்சிக்கான முக்கிய காரணிகள் வகை 2 நீரிழிவு, கப்பலின் சிறிய விட்டம், மற்றும் காயத்தின் அளவைப் பொறுத்து இருக்கும். அத்தகைய நோயாளிகளின் மேலாண்மை தொடர்பாக தெளிவான பரிந்துரைகள் இல்லை. மாற்று சிகிச்சைகள், SLP (அதே வகை அல்லது வேறு வகை), TBA அல்லது ப்ரெச்சியெரபி ஆகியவற்றை மீண்டும் ஏற்படுத்துகின்றன. இரண்டாவது SLP இன் உட்பொருளமைப்பின் போது மீள்திருத்தலின் சராசரி அதிர்வெண் 24% ஆகும், அதே மாதிரி SLP அல்லது இன்னொரு வகையிலான உள்வைப்பிற்கு உட்படுத்தப்படுவது இதுவே.


 [
[