கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
சிரை ஆஞ்சியோமா
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 05.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
மருத்துவர்கள் ஆஞ்சியோமாவை ஒரு தீங்கற்ற நோயியல் நியோபிளாசம் என்று வகைப்படுத்துகின்றனர். சிரை ஆஞ்சியோமா என்பது பிறப்பு அடையாளமாக அழைக்கப்படுகிறது, இது இரத்த நாளங்களின் பின்னலைக் கொண்டுள்ளது. இருப்பிடத்தைப் பொறுத்து, அதன் ஆபத்து அதிகரிக்கலாம்: பாதிப்பில்லாதது முதல் ஆபத்தானது வரை.
ஐசிடி-10 குறியீடு
சர்வதேச நோய் வகைப்பாடு, பத்தாவது திருத்தம் (ICD குறியீடு 10) படி, சிரை ஆஞ்சியோமா போன்ற தீங்கற்ற நியோபிளாம்கள் எந்தவொரு உள்ளூர்மயமாக்கலின் சொந்த தனிப்பட்ட குறியீட்டைக் கொண்டுள்ளன - D18.0 - ஹெமாஞ்சியோமா (ஆஞ்சியோமா).
சிரை ஆஞ்சியோமாவின் காரணங்கள்
பின்வருவன வெனஸ் ஆஞ்சியோமா ஏற்படுவதற்கான மிகவும் சாத்தியமான மற்றும் பொதுவான காரணங்கள் ஆகும்:
- நோயியலின் மரபணு தோற்றம்.
- நோயாளியின் உடலில் தொற்று சேதத்தின் விளைவுகள்.
- தலைப் பகுதியில் காயம் ஏற்பட்டுள்ளது.
அவதானிப்புகள் காட்டுவது போல், எந்த அதிர்ச்சியும் இல்லை என்றால், பரம்பரை முதலில் வருகிறது. ஆர்வமுள்ள நோயியலின் வளர்ச்சிக்கு வழிவகுக்கும் தொற்று புண்கள் அரிதானவை, ஆனால் அவை கணக்கில் இருந்து விலக்கப்படக்கூடாது.
 [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ]
[ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ]
நோய்க்கிருமி உருவாக்கம்
மிகவும் பயனுள்ள சிகிச்சையைத் தேர்ந்தெடுக்க, நோயின் நோய்க்கிருமி உருவாக்கத்தைப் புரிந்துகொள்வது அவசியம். வாஸ்குலர் செல்கள் மற்றும் வாஸ்குலர் எண்டோதெலியத்தின் பெருக்கத்தால் திசு பெருக்கத்தின் அடிப்படையில் ஆஞ்சியோமா முன்னேறுகிறது.
ஆஞ்சியோமாவிற்கு இடையிலான வேறுபாட்டின் சாராம்சம், தமனிகள் மற்றும் வீனல்களின் அளவைப் பிடிக்கும் தற்போதுள்ள தமனி மற்றும் சிரை இணைப்புகளில் உள்ளது. இந்த உண்மை, தந்துகிகள் வழியாகச் செல்லாமல், தமனி அமைப்பிலிருந்து சிரை அமைப்புக்கு இரத்த திரவம் பாய்வதற்கு பங்களிக்கிறது. இந்த நோயியல் படத்தின் சிறப்பியல்பு படம் இதுதான்.
சிறிய தந்துகி அல்லது பெரிய சிரை நாளங்கள் ஒரு வலையமைப்பை உருவாக்குகின்றன, அவற்றின் கூறுகள் ஒன்றுக்கொன்று மிகவும் நெருங்கிய தொடர்பில் உள்ளன. சில சூழ்நிலைகளில், இந்த தந்துகிகள் ஒன்றாக வளர்ந்து, ஸ்ட்ரோமல் சுவர்களால் பிரிக்கப்பட்ட பிரிவுகளை உருவாக்குகின்றன. இப்படித்தான் ஒரு ஆஞ்சியோமா உருவாகிறது. அல்லது இந்த விஷயத்தில் இது ஒரு ஹெமாஞ்சியோமா என்று அழைக்கப்படுகிறது.
இந்த நோயியல் மிகவும் உன்னதமான நியோபிளாஸிலிருந்து குறிப்பிடத்தக்க வேறுபாட்டைக் கொண்டுள்ளது. ஹெமாஞ்சியோமா தன்னிச்சையாக பின்வாங்கக்கூடும். அதாவது, அதன் வளர்ச்சியின் வேகத்தைக் குறைக்கலாம் அல்லது செயல்முறையை மாற்றியமைக்கலாம். இது பல காரணிகளின் செயல்பாட்டால் எளிதாக்கப்படுகிறது.
சிரை ஆஞ்சியோமாவின் அறிகுறிகள்
மனித உடலின் உட்புற இடத்தில் உருவாகும் எந்தவொரு நியோபிளாஸமும் ஒரு குறிப்பிட்ட அளவை எடுத்துக்கொள்கிறது, அது அருகிலுள்ள உறுப்புகளிலிருந்து "திருடுகிறது". எனவே, சிரை ஆஞ்சியோமாவின் அறிகுறிகள் பின்வருமாறு:
- தலைப் பகுதியில் வலி மாறுபடும் அதிர்வெண், தீவிரம் மற்றும் தன்மை.
- தலைச்சுற்றல் அடிக்கடி ஏற்படும், இது குமட்டலைத் தூண்டும் மற்றும் வாந்தி அனிச்சைகளை ஏற்படுத்தும்.
- வலிப்பு வலிப்புத்தாக்கங்களின் தோற்றம்.
- கட்டியின் இருப்பிடத்தைப் பொறுத்து, மனித உடலின் தனிப்பட்ட கூறுகள் செயலிழந்து போகலாம்.
- மயக்கம்.
- மனித இயக்கத்திற்கு காரணமான ஒருங்கிணைப்பு மையத்தில் தோல்விகள்.
- பேச்சு பிரச்சனைகளின் தோற்றம்.
- வலிப்பு ஏற்படுதல்.
- சுவை விருப்பங்களில் மாற்றங்கள்.
- பார்வையில் கூர்மையான சரிவு.
- மன செயல்பாடுகளில் தோல்வி.
- தலையில் ஒரு இரைச்சல் திரையின் தோற்றம்.
- சுற்றோட்ட மற்றும் இருதய அமைப்புகளில் சிக்கல்களின் வளர்ச்சி.
முதல் அறிகுறிகள்
நோய் புதிதாகத் தோன்றி வளரத் தொடங்கினால், எந்த நோயியல் அறிகுறிகளும் காணப்படுவதில்லை. காலப்போக்கில் மட்டுமே நோயின் முதல் அறிகுறிகள் தோன்றும், ஆரம்பத்தில் தலைச்சுற்றல் மற்றும் தலைவலி போன்ற பலவீனமான வெளிப்பாடுகளில் வெளிப்படுத்தப்படுகின்றன. படிப்படியாக, அவற்றின் வெளிப்பாடுகளின் தீவிரம் அதிகரிக்கிறது, மேலும் நோயின் பிற அறிகுறிகளும் சேர்க்கப்படுகின்றன.
அத்தகைய சூழ்நிலையில் நேரத்தை வீணாக்காமல், தகுதிவாய்ந்த நிபுணரிடம் ஆலோசனை மற்றும் உதவியைப் பெறுவது மிகவும் முக்கியம்.
 [ 6 ]
[ 6 ]
மூளையின் சிரை ஆஞ்சியோமா
நோயின் சிரை தன்மை நோயியலின் குறைவான ஆக்கிரமிப்பு தன்மை கொண்டது, ஆனால் நியோபிளாஸின் உள்ளூர்மயமாக்கலைக் கருத்தில் கொண்டு, மூளையின் சிரை ஆஞ்சியோமா என்பது புறக்கணிக்கப்படக் கூடாத ஒரு நோயாகும். இது வளர்ச்சியின் ஆரம்ப கட்டத்திலேயே சிகிச்சையளிக்கப்பட வேண்டும். எல்லாவற்றிற்கும் மேலாக, பெரிய காயம், அறிகுறிகள் மிகவும் தீவிரமானவை மற்றும் மூளை திசுக்களில் திடீர் இரத்தக்கசிவு ஏற்படும் அபாயம் அதிகமாகும், இது நோயாளியின் மரணத்தில் முடிவடையும்.
எந்தவொரு கட்டி வளர்ச்சியும் நோயாளியின் உடலால் கவனிக்கப்படாமல் இருக்க முடியாது. கட்டி மூளையின் சில பகுதிகளில் அழுத்தி, மனித உடலின் செயல்பாட்டில் தொந்தரவுகள் மற்றும் முரண்பாடுகளுக்கு வழிவகுக்கிறது.
மனித உடலைப் பாதிக்கும் நோய்கள் ஏராளமாக உள்ளன. ஆனால் மனித உடலுக்கு மிகவும் ஆபத்தான நோய்கள் உள்ளன. மூளையின் சிரை ஆஞ்சியோமா அவற்றில் ஒன்று. அதன் அறிகுறிகளை நீங்கள் புறக்கணித்தால், நோயின் விளைவு ஒன்றாக இருக்கலாம் - நோயாளியின் மரணம்.
மூளையில் உள்ள சிரை இரத்த நாளங்களின் சிக்கலான பின்னல் ஒரு இணைந்த ஒற்றைத்தூணையை உருவாக்குகிறது. சிரை ஆஞ்சியோமா என்பது கேள்விக்குரிய நோயின் மிகக் குறைந்த ஆபத்தான மாறுபாடாகும், ஆனால் பிரச்சினையின் இருப்பிடத்தைப் பொறுத்து (மூளை), நிலைமை மோசமடைந்து மோசமடைகிறது.
பின்னிப்பிணைந்த வாஸ்குலர் வடிவங்கள் விரிவாக்கத்திற்கு உட்படுகின்றன, இது மூளையின் திசு கட்டமைப்புகளில் அழற்சி செயல்முறையின் தோற்றத்தையும் முன்னேற்றத்தையும் தூண்டுகிறது.
வளர்ந்து வரும் ஆஞ்சியோமா மூளையின் பல்வேறு பகுதிகளில் உள்ளூர்மயமாக்கப்படலாம், இது கடுமையான நோயியல் மாற்றங்களுக்கும் அதன் அழிவுக்கும் வழிவகுக்கும்.
இந்த உருவாக்கத்தின் ஆபத்தின் அளவு கட்டி வளர்ச்சியின் இடம் மற்றும் விகிதத்தைப் பொறுத்தது. குறிப்பாக கடுமையான நிகழ்வுகளின் இறுதி விளைவு ஆபத்தானது.
இரத்த நாளங்கள் ஒன்றாக வளர்வதால், பெருமூளை இரத்தக்கசிவு ஏற்படுவதற்கான வாய்ப்பு அதிகரிக்கிறது. அவற்றின் அளவு இறப்பு அபாயத்தையும் அதிகரிக்கிறது. இந்த சூழ்நிலையில், மருந்துகளோ அல்லது அறுவை சிகிச்சையோ உதவ முடியாது.
முன் மடலின் சிரை ஆஞ்சியோமா
கட்டியின் இருப்பிடத்தைப் பொறுத்து, நோயாளி சற்று மாறுபட்ட அறிகுறிகளை அனுபவிக்கிறார். அதே நேரத்தில், அனைத்து நோயியல் வெளிப்பாடுகளுக்கும் பல அறிகுறிகள் பொதுவானவை, மேலும் பல தனித்துவத்தை வெளிப்படுத்துகின்றன. முன் மடலின் சிரை ஆஞ்சியோமா தன்னை வெளிப்படுத்திக் கொள்ளலாம்:
- தலைச்சுற்றல் மற்றும் நெற்றியில் வலி.
- வலிப்பு நோய்க்குறியின் தோற்றம்.
- கால்-கை வலிப்பு தாக்குதல்கள் சாத்தியமாகும்.
- சருமத்தின் உணர்திறன் குறைந்தது.
- கவனக் குறைபாடு மற்றும் தர்க்கரீதியான சிந்தனையில் சிரமங்கள்.
- பேச்சு பிரச்சனைகள்.
- தவறான சுயமரியாதை.
- சுற்றியுள்ள வாழ்க்கையின் மீது அக்கறையின்மை தோன்றுதல்.
- நோயாளியின் உணர்ச்சி உறுதியற்ற தன்மை.
- நடத்தை போதாமை.
- செயல்களில் விழிப்புணர்வு இல்லாமை.
- நடைபயிற்சி, செங்குத்து உடல் நிலைத்தன்மை ஆகியவற்றில் சிக்கல்கள்.
மூளையின் முன் மடல்கள் ஆர்வம், பொறுப்பு, சமநிலையான முடிவுகளை எடுக்கும் திறன் மற்றும் முன்முயற்சி ஆகியவற்றின் வெளிப்பாட்டிற்கு பொறுப்பாகும். இந்த பகுதி மாறும்போது, இந்த திறன்கள் மாற்றப்படுகின்றன, இது மேலே விவரிக்கப்பட்ட நோயியல் அறிகுறிகளால் வெளிப்படுத்தப்படுகிறது.
பாரிட்டல் மடலின் சிரை ஆஞ்சியோமா
மூளையின் பாரிட்டல் பகுதியைப் பற்றி நாம் பேசினால், இந்த பகுதி உடலின் பின்வரும் பண்புகள் மற்றும் திறன்களுக்கு பொறுப்பாகும்:
- பேரியட்டல் லோப்கள் உணர்திறன் அளவை (வெப்ப, வலி வாசல், முதலியன) மதிப்பிடுவதற்காக வடிவமைக்கப்பட்டுள்ளன.
- அவை மனித தொட்டுணரக்கூடிய உணர்வுகளுக்கு பொறுப்பு.
- இயக்கங்களில் நிலைத்தன்மையை ஒருங்கிணைக்கவும்.
- அவை சின்னங்களையும் அடையாளங்களையும் அடையாளம் காண உங்களை அனுமதிக்கின்றன, இது உங்களைச் சுற்றியுள்ள உலகத்தைப் பற்றி அறிந்து கொள்ளவும் படிக்கக் கற்றுக்கொள்ளவும் உதவுகிறது.
- நேரடியாக அல்ல, ஆனால் அண்டை பகுதியாக, அவை ஒரு நபரின் பேச்சுத் திறனை பாதிக்கலாம்.
இதை அறிந்தால், நோயாளிக்கு பாரிட்டல் லோபின் சிரை ஆஞ்சியோமா இருப்பது கண்டறியப்பட்டால் என்ன தோல்விகள் ஏற்படும் என்பதைக் கணிக்க முடியும். நோயியலின் முதல் அறிகுறிகள் கேள்விக்குரிய நோயின் பொதுவான அறிகுறிகளைப் போலவே இருக்கும்.
சிறுமூளை நரம்பு ஆஞ்சியோமா
சிறுமூளையில் உள்ள ஒரு மூளைப் பகுதி சேதமடைந்தாலோ அல்லது அதன் திசுக்களில் ஆஞ்சியோமா தோன்றாலோ, உடலின் ஒருங்கிணைப்பு மற்றும் இயல்பான செயல்பாட்டில் பல தொந்தரவுகள் தோன்றும். சிறுமூளையின் சிரை ஆஞ்சியோமா பின்வரும் நோயியல் தொந்தரவுகளைத் தூண்டுகிறது:
- எலும்பு தசை செயல்பாட்டின் ஒருங்கிணைப்பில் தோல்வி.
- மோட்டார் ஒருங்கிணைப்பின் ஏற்றத்தாழ்வு.
- உடலின் சமநிலையை பராமரிக்கும் திறனில் ஏற்படும் குறைபாடு.
- இயக்கங்களின் நோக்கத்தில் தோல்வி.
- தாவர செயல்பாடு சுவாச அமைப்பு மற்றும் இருதய உறுப்புகளை நேரடியாகப் பாதிப்பதால், ஆஞ்சியோமா அவற்றின் வேலையில் இடையூறு ஏற்படுகிறது.
- ஏற்றுக்கொள்ளப்பட்ட தோரணையை பராமரிப்பதில் கட்டுப்பாடு பலவீனமடைகிறது.
- மனித உணர்வு அமைப்புடன் உள்ள தொடர்பு பாதிக்கப்படலாம்.
- தசைக்கூட்டு அமைப்பில் சிக்கல்கள் இருக்கலாம்.
- இரத்த ஓட்டத்தில் இடையூறு, அதன் பின்விளைவுகள்.
வலது அரைக்கோளத்தின் சிரை ஆஞ்சியோமா
நாம் அரைக்கோளத்தைப் பற்றிப் பேசுகிறோம் என்றால் - பெருமூளை அரைக்கோளங்களின் சுற்றளவில் அமைந்துள்ள 1.3-4.5 மிமீ தடிமன் கொண்ட சாம்பல் நிறப் பொருளின் ஒரு அடுக்கு, வலது அரைக்கோளத்தின் சிரை ஆஞ்சியோமா அத்தகைய எதிர்மறை அறிகுறிகளின் தோற்றத்தால் நிறைந்துள்ளது:
- நோயாளி சீராக நகரும் திறனை இழக்கிறார்.
- கீழ் மற்றும்/அல்லது மேல் மூட்டுகளில் நடுக்கம் தோன்றுதல்.
- பேச்சுக் கருவியில் ஏற்படும் மாற்றங்கள் ஸ்கேன் செய்யப்பட்ட பேச்சின் மூலம் வெளிப்படுகின்றன. அது ஓரளவு இழுத்தடிக்கப்பட்டதாகவும் தாளமாகவும் மாறும்.
- எழுத்து நடை மீறப்பட்டுள்ளது.
- இயக்கங்கள் குலுங்கும், மெதுவாக மாறும்.
இந்த நோயியலை மருந்துகளால் தீர்க்க முடியாது; இந்த விஷயத்தில், பிரச்சனையை நிறுத்த ஒரே வழி அறுவை சிகிச்சை செய்வதே ஆகும்.
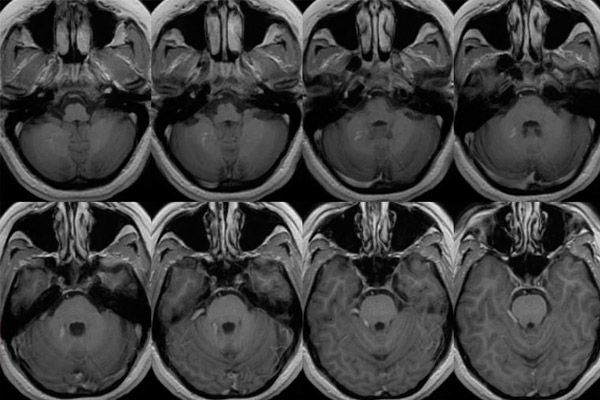
இடது அரைக்கோளத்தின் சிரை ஆஞ்சியோமா
இந்த வகை நோயியலின் அறிகுறிகள் நோயாளியின் மூளையைப் பாதிக்கும் அனைத்து ஆஞ்சியோமாக்களையும் போன்ற அறிகுறிகளால் வெளிப்படுத்தப்படுகின்றன. இடது அரைக்கோளத்தின் சிரை ஆஞ்சியோமா, தலைச்சுற்றல், சத்தம் மற்றும் தலைவலி போன்ற முக்கிய அறிகுறிகளுடன் கூடுதலாக, இது போன்ற அறிகுறிகளுடன் வெளிப்படுகிறது:
- நடை தொந்தரவு.
- மேல் மற்றும் கீழ் மூட்டுகளில் தசை செயல்பாட்டின் ஒருங்கிணைப்பு இல்லாமை.
- சுவை விருப்பங்களில் மாற்றங்கள்.
- பார்வைக் குறைபாடு.
- உடலின் தனிப்பட்ட பாகங்களில் வலிப்பு நோய்க்குறியின் தோற்றம்.
- பகுதி பக்கவாதம்.
- பேச்சு மொழி குறைபாடு.
- வலிப்பு வலிப்புத்தாக்கங்களின் தோற்றம்.
- கண்ணின் நகரும் தசைகளின் நிஸ்டாக்மஸ்.
- இரத்த ஓட்டம் மோசமடைதல், இது திசுக்களுக்கு ஊட்டச்சத்துக்கள் மற்றும் ஆக்ஸிஜன் பற்றாக்குறையை ஏற்படுத்துகிறது.
இந்த நோயியல் அதிக முன்னேற்ற விகிதத்தால் வகைப்படுத்தப்படுகிறது, எனவே, சிறிதளவு அசௌகரியம் மற்றும் வளரும் நோயின் சந்தேகத்தில், ஒரு தகுதி வாய்ந்த நிபுணரைத் தொடர்புகொள்வது அவசியம்.
அடித்தள கேங்க்லியாவில் சிரை ஆஞ்சியோமா
இந்த வகையான நோயியல் புண் - பாசல் கேங்க்லியாவில் உள்ள சிரை ஆஞ்சியோமா - ஏற்கனவே ஒன்றுக்கு மேற்பட்ட முறை மேலே விவரிக்கப்பட்ட அறிகுறிகளுடன் வெளிப்படுகிறது. எனவே, ஒரு அனுபவம் வாய்ந்த நிபுணர் மட்டுமே பிரச்சனையையும் அதன் உள்ளூர்மயமாக்கலையும் வேறுபடுத்த வேண்டும். இத்தகைய நோயியல் அறிகுறிகள் தோன்றினால், ஒரு மருத்துவருடன் அவசர ஆலோசனை அவசியம்.
விளைவுகள் மற்றும் சிக்கல்கள்
சிரை ஆஞ்சியோமா நோயாளிக்கு நிறைய அசௌகரியத்தை ஏற்படுத்துகிறது, ஆனால் அதன் மேலும் முன்னேற்றத்தின் விளைவுகள் ஆபத்தானதாக இருக்க வேண்டும். இறுதி முடிவு பெரும்பாலும் நோயியலின் உள்ளூர்மயமாக்கல் மற்றும் நோயின் புறக்கணிப்பின் அளவைப் பொறுத்தது.
சிகிச்சையைப் புறக்கணித்து, உங்கள் ஆரோக்கியத்தை நீங்கள் கண்காணிக்கவில்லை என்றால், இரத்தப்போக்குக்காக நீங்கள் காத்திருக்கலாம், அதன் விளைவுகளை கணிப்பது கடினம். அது பெரியதாக இருந்தால், ஒரு அபாயகரமான விளைவு கூட சாத்தியமாகும்.
எந்தவொரு நோயியலும் நோயாளியின் உடலின் செயல்பாட்டில் இடையூறுகளை ஏற்படுத்துகிறது. சிரை ஆஞ்சியோமாவின் சிக்கல்கள் முற்போக்கான அறிகுறிகளாகக் குறைக்கப்படுகின்றன, அவை பாதிக்கப்படுகின்றன:
- இருதய அமைப்பு.
- சுவாச அமைப்பின் வேலை.
- வெஸ்டிபுலர் அமைப்பில் சிக்கல்கள்.
- பேச்சு மற்றும் பார்வையில் சிக்கல்கள்.
- வலிப்பு வலிப்புத்தாக்கங்கள்.
- சுவை மற்றும் தொட்டுணரக்கூடிய உணர்வில் ஏற்படும் மாற்றங்கள்.
- நோயாளியின் நிலை உணர்ச்சி உறுதியற்ற தன்மையால் வெளிப்படுத்தப்படுகிறது.
- பகுதி பக்கவாதம்.
- சுற்றியுள்ள திசுக்களின் சிதைவு.
- கவனம் மற்றும் சிந்தனை குறைபாடு.
- மற்றும் பல நோயியல் சிக்கல்கள்.
கேள்விக்குரிய நோயின் முக்கிய மற்றும் மிகக் கடுமையான சிக்கல் பெருமூளை இரத்தக்கசிவு ஆகும்.
சிரை ஆஞ்சியோமா நோய் கண்டறிதல்
நோயின் அறிகுறி படம், நிபுணர் தனது நோயாளியின் கேள்விக்குரிய நோயியலை சந்தேகிக்க அனுமதித்தால், படத்தை தெளிவுபடுத்தவும் சரியான நோயறிதலைச் செய்யவும் உதவும் ஆய்வுகளை அவர் பரிந்துரைக்கிறார். சிரை ஆஞ்சியோமா நோயறிதல் என்பது அத்தகைய மருத்துவ ஆய்வுகளின் தொகுப்பாகும்:
ஆய்வக சோதனைகள்:
- பொது மற்றும் உயிர்வேதியியல் இரத்த பகுப்பாய்வு.
- சிறுநீரின் பொதுவான மற்றும் உயிர்வேதியியல் பகுப்பாய்வு.
கருவி ஆய்வுகள்:
- ஆஞ்சியோகிராபி என்பது இரத்த நாளங்களின் காப்புரிமையை தீர்மானிக்க இரத்த ஓட்டத்தில் செலுத்தப்படும் ஒரு சிறப்பு வண்ணமயமாக்கல் முகவரைப் பயன்படுத்தி ஒரு ஆய்வு ஆகும்.
- ரேடியோகிராஃபி - எக்ஸ்-கதிர்கள் மூலம் ஸ்கேன் செய்யப்பட்ட பகுதியின் படத்தைப் பெறுதல்.
- அல்ட்ராசவுண்ட் பரிசோதனை. புதிதாகப் பிறந்த குழந்தைகளுக்கு இது மிகவும் பொருத்தமானது, தலையில் உள்ள ஃபாண்டனெல் அல்ட்ராசவுண்ட் நிபுணரை "உள்ளே பார்க்க" அனுமதிக்கும் போது.
- மூளையின் கணினி டோமோகிராபி. இது வயதான நோயாளிகளுக்கு ஒரு நுட்பமாகும்.
பெறப்பட்ட முடிவுகளின் பகுப்பாய்வை நடத்துதல், பிற நோய்களைத் தவிர்த்து சரியான நோயறிதலைச் செய்தல்.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ]
சோதனைகள்
இன்று, நோயாளியின் இரத்தம் மற்றும் சிறுநீரின் ஆய்வகப் பரிசோதனைகள் இல்லாமல் எந்த நோயறிதலையும் செய்ய முடியாது.
நோயாளியின் உடலில் ஒரு அழற்சி செயல்முறை இருப்பதைக் கண்டறியவும், இரத்தக் கூறுகளின் சமநிலையை தவிர்க்க முடியாமல் பாதிக்கும் மாற்றங்களை மதிப்பிடவும் இரத்தப் பரிசோதனை நமக்கு உதவுகிறது.
சிறுநீர் பரிசோதனை இல்லாமல் நீங்கள் செய்ய முடியாது. அத்தகைய நோயியலுடன், வெளியேற்றப்பட்ட திரவத்தில் புரதச் சேர்க்கைகள் தோன்றக்கூடும். கலந்துகொள்ளும் மருத்துவர் சரியான முடிவுகளை எடுக்க அனுமதிக்கும் பிற மாற்றங்களும் தோன்றக்கூடும். எல்லாவற்றிற்கும் மேலாக, ஆய்வக சோதனைகள் ஒரு நிபுணருக்கு மிகவும் தகவலறிந்தவை.
கருவி கண்டறிதல்
இன்று, சிறப்பு மருத்துவ உபகரணங்களைப் பயன்படுத்தி மேற்கொள்ளப்படும் ஆராய்ச்சி இல்லாமல் ஒரு மருத்துவரை கற்பனை செய்வது கிட்டத்தட்ட சாத்தியமற்றது. பெரும்பாலான சந்தர்ப்பங்களில், எந்தவொரு பகுப்பாய்வையும் உருவாக்குவதில் கருவி நோயறிதல் முக்கியமானது.
இந்தக் கட்டுரையில் விவாதிக்கப்பட்ட நோயறிதலை நிறுவ, கலந்துகொள்ளும் மருத்துவர் பொதுவாக பின்வரும் ஆய்வுகளின் முடிவுகளைக் குறிப்பிடுகிறார்:
- ஆஞ்சியோகிராஃபி என்பது எக்ஸ்-கதிர்கள் மற்றும் இரத்த ஓட்டத்தில் செலுத்தப்படும் ஒரு மாறுபட்ட முகவரைப் பயன்படுத்தி பல்வேறு இரத்த நாளங்களை ஆய்வு செய்வதாகும். இந்த சோதனை இரத்த நாளங்களின் காப்புரிமை, குறுகும் இடங்கள், விரிவாக்கம் மற்றும் நோயியல் மாற்றங்களை மதிப்பீடு செய்ய அனுமதிக்கிறது.
- மூளையின் சிரை ஆஞ்சியோமாவை மண்டை ஓட்டில் ஊடுருவிச் செல்ல முடியாததால், எக்ஸ்ரே அரிதாகவே பயன்படுத்தப்படுகிறது. ஆனால் சில சந்தர்ப்பங்களில் நோயறிதலைச் செய்வதற்கு இந்த முறை இன்னும் ஏற்றுக்கொள்ளத்தக்கது. தலையில் காயம் ஏற்பட்டாலோ அல்லது சந்தேகம் ஏற்பட்டாலோ இந்த பகுப்பாய்வு அவசியம்.
- அல்ட்ராசவுண்ட் பரிசோதனை. புதிதாகப் பிறந்த குழந்தைக்கு ஒரு நோய் இருப்பதாக சந்தேகிக்கப்படும்போது இந்த முறை ஏற்றுக்கொள்ளத்தக்கது. இந்த பரிசோதனை முறையை குழந்தைக்கு மிகவும் மென்மையானது என்றும் அதன் பெற்றோருக்கு குறைந்த செலவு என்றும் அழைக்கலாம்.
- ஆனால் சந்தேகிக்கப்படும் மூளை நோயியல் விஷயத்தில் கருவி நோயறிதலுக்கான முக்கிய முறை இன்னும் கணக்கிடப்பட்ட டோமோகிராபி அல்லது காந்த அதிர்வு இமேஜிங் ஆகும். இந்த இரண்டு முறைகளும் மூளையின் அடுக்கு-க்கு-அடுக்கு மாறுபட்ட படங்களைப் பெற அனுமதிக்கின்றன. மருத்துவர் மூளையை 3D இல் பரிசோதிக்கும் வாய்ப்பு உள்ளது. இந்த ஆய்வுகளின் உதவியுடன், மாற்றப்பட்ட அடர்த்தியின் குவியங்களை அடையாளம் காண முடியும். டோமோகிராம் மூளைத் தண்டில் உள்ள நோயியல் குவியத்தின் சரியான உள்ளூர்மயமாக்கல் மற்றும் வடிவத்தை தீர்மானிக்கிறது. இந்த வழக்கில், பிரேம்களின் தொகுப்புடன் பெறப்பட்ட தகவல்கள் கணினி நினைவகத்தில் சேமிக்கப்படுகின்றன, மேலும் நிபுணரால் மீண்டும் மீண்டும் பயன்படுத்தப்படலாம்.
வேறுபட்ட நோயறிதல்
ஆய்வுகளின் அனைத்து முடிவுகளையும் பெற்ற பின்னரே, ஒரு அனுபவம் வாய்ந்த நிபுணர் அவர்களின் பகுப்பாய்வைத் தொடங்க முடியும். வேறுபட்ட நோயறிதல் என்பது அத்தகைய அறிகுறிகளால் வெளிப்படுத்தக்கூடிய நோயியல் நோய்களைத் தவிர்ப்பதைக் கொண்டுள்ளது. சரியான நோயறிதலைச் செய்வதற்கும் அதனுடன் தொடர்புடைய நோய்களை (ஏதேனும் இருந்தால்) அடையாளம் காண்பதற்கும் இதுவே ஒரே வழி.
யார் தொடர்பு கொள்ள வேண்டும்?
சிரை ஆஞ்சியோமா சிகிச்சை
அரிதான சந்தர்ப்பங்களில், ஒரு நரம்பு ஆஞ்சியோமா பின்வாங்கி, தானாகவே சரியாகிவிடும். சில காரணிகள் இணைந்தால் இந்த முடிவு சாத்தியமாகும். உதாரணமாக, ஒரு இரத்த உறைவால் ஆஞ்சியோமாவிற்கு இரத்தத்தை வழங்கும் நாளங்கள் திடீரென அடைபட்டால். ஊட்டச்சத்து இல்லாமல், அது படிப்படியாகக் கரைந்துவிடும்.
ஆனால் மிகவும் ஆபத்தான நோயியல் மனித மூளையைப் பாதிக்கும் ஒன்றாகும் - இது உடனடி அறுவை சிகிச்சை தலையீட்டிற்கான கிட்டத்தட்ட தெளிவான அறிகுறியாகும். நோயியல் அறிகுறிகள் எதுவும் இல்லாவிட்டால் மற்றும் பிற காரணங்களால் ஏற்பட்ட ஒரு கருவி பரிசோதனையின் போது தீங்கற்ற கட்டி தற்செயலாகக் கண்டறியப்பட்டால், மருத்துவர் அறுவை சிகிச்சையை தாமதப்படுத்தவும், நியோபிளாஸைக் கண்காணிக்கவும் முடிவு செய்ய வேண்டிய கட்டாயம் ஏற்படலாம். அத்தகைய படத்தில், மருத்துவர் ஒரு குறுகிய காலத்திற்குப் பிறகு மீண்டும் மீண்டும் பரிசோதனையை பரிந்துரைக்கிறார்.
நோய் உறுதிசெய்யப்பட்ட பின்னரே, பிரச்சனையைக் குறைக்க பொருத்தமான நடவடிக்கைகள் எடுக்கப்படுகின்றன.
பின்வரும் சந்தர்ப்பங்களில் சிரை ஆஞ்சியோமா சிகிச்சையை நியாயப்படுத்தும் அவசர நடவடிக்கைகளை எடுக்க வேண்டியது அவசியம்:
- நியோபிளாஸின் அளவு அளவுருக்களில் விரைவான அதிகரிப்பு.
- பாதிக்கப்பட்ட பகுதியின் அளவை அதிகரித்தல்.
- மூளையில் இரத்தக்கசிவு இருப்பதைக் கண்டறிதல்.
- நோயாளியின் மண்டை ஓட்டின் கீழ் கட்டியின் ஏதேனும் உள்ளூர்மயமாக்கல்.
- மூளையின் செயல்பாட்டில் வெளிப்படையான தொந்தரவுகள்.
- கட்டியை ஒட்டிய திசுக்களின் அழிவு.
ஒரு நவீன மருத்துவர் நோயறிதலை எதிர்த்துப் போராட அனுமதிக்கும் பரந்த அளவிலான கருவிகளைக் கொண்டுள்ளார். அதே நேரத்தில், சிகிச்சையை உடனடியாகத் தொடங்க வேண்டும். எல்லாவற்றிற்கும் மேலாக, கட்டியின் இத்தகைய உள்ளூர்மயமாக்கலுடன், மூளையில் இரத்தக்கசிவு ஏற்படுவதற்கான அதிக நிகழ்தகவு உள்ளது. மேலும் இந்த விளைவுகளை சரிசெய்வது மிகவும் கடினம், சில சமயங்களில் சாத்தியமற்றது.
நியோபிளாஸின் விரைவான வளர்ச்சியுடன், ஹார்மோன் மருந்தியல் குழுவின் மருந்துகள் நோயாளியின் சிகிச்சை நெறிமுறையில் அறிமுகப்படுத்தப்படுகின்றன. எதிர்காலத்தில் மற்றும் பிற சந்தர்ப்பங்களில், சிரை ஆஞ்சியோமா நோயறிதலுடன் கூடிய நோயாளிக்கு அறுவை சிகிச்சை தலையீடு காட்டப்படுகிறது, ஆனால் கட்டியின் பெறப்பட்ட இடம், அதன் அளவு, உள்ளூர்மயமாக்கலின் ஆழம் மற்றும் முன்னேற்ற செயல்முறையின் புறக்கணிப்பு ஆகியவற்றின் அடிப்படையில் கலந்துகொள்ளும் மருத்துவரால் அதன் செயல்படுத்தல் முறை தேர்ந்தெடுக்கப்படுகிறது.
உதாரணமாக, கட்டி போதுமான ஆழத்தில் அமைந்திருந்தால், மூளை திசுக்களில் கடுமையான காயம் இல்லாமல் ஒரு உன்னதமான அறுவை சிகிச்சை கருவி மூலம் அதை அகற்ற முடியாவிட்டால், காமா கத்தியைப் பயன்படுத்தலாம். மூளையின் சிரை ஆஞ்சியோமா என்பது மிகவும் தீவிரமான நோயியல் ஆகும், இது ஆரம்பகால நோயறிதல் மற்றும் விரைவான சிகிச்சை தேவைப்படுகிறது. எல்லாவற்றிற்கும் மேலாக, சிக்கலைப் புறக்கணிப்பது சரிசெய்ய முடியாத விளைவுகளுக்கு வழிவகுக்கும்.
மருந்து சிகிச்சை
இன்றுவரை, இந்தக் கட்டுரையில் விவாதிக்கப்பட்ட நோய்க்கு மாத்திரை சாப்பிட அனுமதிக்கும் எந்த ஒரு சஞ்சீவியும் இல்லை, கட்டி தானாகவே சரியாகிவிடும். அத்தகைய சூழ்நிலையில், முழுமையான மருந்து சிகிச்சையும் சாத்தியமற்றது.
நோயாளியின் மருத்துவப் படம் மற்றும் நிலை அறுவை சிகிச்சை ஏற்றுக்கொள்ள முடியாததாக இருக்கும்போது மட்டுமே, கலந்துகொள்ளும் மருத்துவர் ஹார்மோன் சிகிச்சையை உருவாக்கும் மருந்துகளை பரிந்துரைக்கிறார்.
கட்டியின் அளவு அளவுருக்களின் அதிக வளர்ச்சி விகிதம், ஆபத்தான உள்ளூர்மயமாக்கல் மற்றும் மூளையின் வெவ்வேறு பகுதிகளில் ஒன்றல்ல, பல நியோபிளாம்கள் கண்டறியப்படும் சந்தர்ப்பங்களில் இந்த மருந்துகள் அவசியம்.
இந்த வகையான மருந்தில் ப்ரெட்னிசோலோன் மிகவும் பொதுவானது. இந்த மருந்தின் ஒப்புமைகளாக டெகோர்டின், இன்ஃப்ளேன்ஃப்ரான், மெடோபிரெட், நோவோ-ப்ரெட்னிசோலோன், ப்ரெட்னிஜெக்சல், ப்ரெட்னிசோல், ப்ரெட்னிசோலோன் அசிடேட், ப்ரெட்னிசோலோன் ஹெமிசுசினேட், சோலு-டெகார்டின், ஷெரிசோலோன் ஆகியவை உள்ளன.
குளுக்கோகார்டிகோஸ்டீராய்டு ப்ரெட்னிசோலோன் வாய்வழி மாத்திரைகளாகவும், தசைக்குள் செலுத்தப்படும் ஊசிகளாகவும் பரிந்துரைக்கப்படுகிறது.
மாற்று சிகிச்சையின் வெளிச்சத்தில், நோயாளிக்கு தினசரி 0.02 - 0.03 கிராம் அளவு பரிந்துரைக்கப்படுகிறது. பராமரிப்பு சிகிச்சைக்கு, இந்த அளவுருக்கள் ஓரளவு குறைவாகவும் 0.005 - 0.01 கிராம் வரையிலும் இருக்கும். சிகிச்சை செயல்திறன் கவனிக்கப்படாவிட்டால், எடுக்கப்பட்ட மருந்தின் அளவை அதிகரிக்கலாம்.
நோயாளிக்கு மனநோய் வரலாறு இருந்தால், கலந்துகொள்ளும் மருத்துவரின் மேற்பார்வையின் கீழ் மருந்து எடுக்கப்படுகிறது.
சிறிய நோயாளிகளுக்கு, இந்த தினசரி அளவு நோயாளியின் எடையில் ஒரு கிலோவிற்கு 1-2 மி.கி என்ற சூத்திரத்தைப் பயன்படுத்தி கணக்கிடப்படுகிறது, இது நான்கு முதல் ஆறு அளவுகளாகப் பிரிக்கப்படுகிறது; பராமரிப்பு சிகிச்சையின் விஷயத்தில், இந்த மதிப்பு குழந்தையின் எடையில் ஒரு கிலோவிற்கு 0.3-0.6 மி.கி ஆகும்.
இந்த வழக்கில், காலை மருந்தளவை அதிகமாகவும், நாளின் இரண்டாம் பாதியில் மருந்தளவை குறைவாகவும் எடுத்துக்கொள்ள வேண்டும்.
குறுகிய கால பயன்பாட்டின் விஷயத்தில், இந்த மருந்தை பரிந்துரைப்பதற்கான ஒரு முரண்பாடு நோயாளியின் உடலின் ப்ரெட்னிசோலோன் அல்லது ப்ரெட்னிசோலோனின் கூறுகளுக்கு தனிப்பட்ட சகிப்புத்தன்மை ஆகும்.
இந்த மருந்தியல் குழுவின் மருந்துகள் நியோபிளாம்களின் வளர்ச்சியைத் தடுக்கின்றன மற்றும் நோயியல் ரீதியாக சேதமடைந்த இரத்த நாளங்களை உலர்த்துகின்றன.
சிகிச்சை நெறிமுறையில் சைட்டோஸ்டேடிக் (கட்டி எதிர்ப்பு) மருந்துகளும் அடங்கும். இவற்றில் புசல்பான், ஸ்ட்ரெப்டோசோடோசின், ட்ரியோசல்பான், குளோராம்பூசில், வின்கிரிஸ்டைன், வின்பிளாஸ்டைன், கார்முஸ்டைன், மஸ்டோஃபோரான், ஐபோஸ்ஃபாமைடு, பெண்டமுஸ்டைன், ஃப்ளூடராபைன், டானோரூபிகின், எபிரூபிசின் மற்றும் பல இருக்கலாம்.
நாட்டுப்புற வைத்தியம்
எந்தவொரு சிகிச்சையும் ஒரு நிபுணரின் ஒப்புதலுடன் மட்டுமே மேற்கொள்ளப்பட வேண்டும் என்பதை இப்போதே கவனிக்க வேண்டியது அவசியம். இது பாரம்பரியமற்ற சிகிச்சை முறைகளுக்கும் பொருந்தும். நடைமுறையில் காட்டப்பட்டுள்ளபடி, ஆஞ்சியோமாவின் நாட்டுப்புற சிகிச்சையானது அதன் நேர்மறையான முடிவுகளைத் தரும். ஆனால் இந்தக் கட்டுரையில் விவாதிக்கப்பட்ட பிரச்சினையின் இருப்பிடத்தைக் கருத்தில் கொண்டு, சிகிச்சையின் போக்கை சுயாதீனமாக கட்டுப்படுத்துவது சாத்தியமில்லை. சிறப்பு மருத்துவ உபகரணங்களின் உதவியுடன் மட்டுமே இதைச் செய்ய முடியும்.
பாரம்பரிய மருத்துவம் பிரச்சனையைத் தீர்ப்பதற்கான ஒரு துணை முறையாக இருக்கலாம், ஆனால் முக்கியமானது அல்ல. இந்த சமையல் குறிப்புகளில் பெரும்பாலானவை தாதுக்கள், மூலிகைகள் மற்றும் பிற தாவரங்களின் பயன்பாட்டை அடிப்படையாகக் கொண்டவை.
நீங்கள் நாட்டுப்புற முறைகளை மட்டுமே நம்பியிருக்கக்கூடாது என்பதை நினைவில் கொள்வது மதிப்பு. இந்த நோயை இந்த வழியில் குணப்படுத்த முடியாது.
 [ 24 ], [ 25 ], [ 26 ], [ 27 ]
[ 24 ], [ 25 ], [ 26 ], [ 27 ]
மூலிகை சிகிச்சை
இந்த கட்டுரையில், உடலை ஆதரிக்கும் மற்றும் உடல்நலப் பிரச்சினையை விரைவாக தீர்க்க உங்களை அனுமதிக்கும் பல பாரம்பரிய மருத்துவ சமையல் குறிப்புகளை வழங்க நாங்கள் தயாராக உள்ளோம். ஆனால் அவற்றை சிகிச்சையின் ஒரே முறையாகப் பயன்படுத்துவது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது.
ஆஞ்சியோமாவிற்கான மூலிகை சிகிச்சையை பின்வரும் செய்முறையால் குறிப்பிடலாம்.
- மூலிகை கலவையைத் தயாரிக்கவும். இதில் செயின்ட் ஜான்ஸ் வோர்ட் - 30 கிராம், கோல்ட்ஸ்ஃபுட் - 45 கிராம், பூனையின் கால் - 30 கிராம், டான்சி - 15 கிராம், வாழைப்பழம் - 60 கிராம், காம்ஃப்ரே இலைகள் - 15 கிராம், காலெண்டுலா பூக்கள் - 30 கிராம், செலாண்டின் - 30 கிராம், செர்ரி தண்டு - 30 கிராம், யாரோ - 15 கிராம் ஆகியவை அடங்கும். அனைத்து பொருட்களையும் அரைத்து நன்கு கலக்கவும். ஒரு தேக்கரண்டி மூலிகை கலவையை 400 மில்லி வேகவைத்த தண்ணீரில் ஒரு பாத்திரத்தில் வைக்கவும். தீயை வைத்து, ஒரு கொதி நிலைக்கு கொண்டு வந்து ஐந்து நிமிடங்கள் கொதிக்க வைக்கவும். ஒரு மணி நேரம் விடவும். கலவையை வடிகட்டவும். உணவுக்கு இருபது நிமிடங்களுக்கு முன்பு ஒரு நாளைக்கு மூன்று முதல் நான்கு முறை மருந்தை எடுத்துக் கொள்ளுங்கள். சிகிச்சையின் காலம் சுமார் மூன்று வாரங்கள்.
- ஆஞ்சியோமாவுக்கு எதிரான போராட்டத்தில் நல்ல பலன்களைக் காட்டும் மற்றொரு செய்முறை மூலிகை தைலம். முதலில், நீங்கள் ஒரு தொகுப்பை உருவாக்க வேண்டும்: பைன் மொட்டுகள் - 100 கிராம், சாகா - 200 கிராம், யாரோ - 100 கிராம், வார்ம்வுட் - 5 கிராம், ரோஜா இடுப்பு - 100 கிராம். அனைத்து பொருட்களையும் அரைத்து மூன்று லிட்டர் வேகவைத்த தண்ணீரில் சேர்க்கவும். தீயை வைத்து கொதிக்க வைக்கவும். தீயைக் குறைத்து சுமார் இரண்டு மணி நேரம் வைக்கவும். கொள்கலனை தைலத்துடன் போர்த்தி ஒரு நாள் உட்செலுத்த விடவும். கால் லிட்டர் காக்னாக், ஒரு கிளாஸ் கற்றாழை சாறு மற்றும் அரை லிட்டர் தேனுடன் வடிகட்டி கலக்கவும். நான்கு மணி நேரம் உட்செலுத்த விடவும். உணவுக்கு முன் ஒரு தேக்கரண்டி ஒரு நாளைக்கு மூன்று முறை தைலம் குடிக்கவும்.
ஹோமியோபதி
பாரம்பரிய மருத்துவத்தின் இந்தப் பிரிவு, ஒரு குறிப்பிட்ட நோயை நிறுத்த வடிவமைக்கப்பட்ட மருந்துகளின் கவனமாக உருவாக்கப்பட்ட கலவைகளின் கொள்கைகளை அடிப்படையாகக் கொண்டது. ஆஞ்சியோமாஸ் சிகிச்சையில் ஹோமியோபதி நோயியல் அறிகுறிகளை நீக்குவது மட்டுமல்லாமல், நோயியலின் காரணத்தின் மீதான தாக்கத்தையும் உள்ளடக்கியது. இந்த வழக்கில், ஹோமியோபதி மருத்துவர்கள் சல்பர், சுண்ணாம்பு சல்பர் மற்றும் சோடியம் சல்பேட் ஆகியவற்றின் அடிப்படையில் உருவாக்கப்பட்ட ஹோமியோபதி மருந்துகளை எடுத்துக்கொள்ள பரிந்துரைக்கின்றனர்.
இந்த சூழ்நிலையில், ஹோமியோபதி லோமா லக்ஸ் ஆக்னே, ஆசிடம் ஃப்ளோரிகம், காண்டுராங்கோ கார்டெக்ஸ், கல்கேரியா ஃப்ளோரிகா, லைகோபோடியம், பல்சட்டிலா, ரேடியம் புரோமைன், சோலனம் நிக்ரம் மற்றும் பல மருந்துகளை வழங்க முடியும்.
ஆனால் பாரம்பரியமற்ற முறைகளால் சிகிச்சையளிக்கப்பட விரும்புவோரை உடனடியாக எச்சரிப்பது மதிப்புக்குரியது, சுயமாக மருந்துகளை பரிந்துரைப்பது கடுமையான விளைவுகள், பல்வேறு சிக்கல்கள் (சில சந்தர்ப்பங்களில், மீளமுடியாத நோயியல் செயல்முறைகள்) மற்றும், மிக முக்கியமாக, சிகிச்சைக்கான சில நேரங்களில் விலைமதிப்பற்ற நேரத்தை இழப்பது. ஹோமியோபதி மருந்துகளை நீங்கள் சிந்தனையின்றி எடுத்துக்கொள்ளக்கூடாது, அவற்றின் பக்க விளைவுகளைப் புறக்கணிக்க வேண்டும். எனவே, நீங்கள் இந்த வழியில் பிரச்சினைக்கு சிகிச்சையளிக்க விரும்பினால், முதலில் உங்கள் மருத்துவரை அணுக வேண்டும். இது ஒரு தோல் மருத்துவராக இருக்கலாம், ஆனால் ஒரு நிபுணருடன் கலந்தாலோசிப்பது - ஒரு ஹோமியோபதியும் விரும்பத்தக்கது.
ஆனால் ஹோமியோபதி மருந்துகளை உட்கொள்ளும்போது, உங்கள் உடல்நலத்தை கவனமாக கண்காணிக்க வேண்டும். உங்கள் நிலை மோசமடைந்தாலோ அல்லது ஏதேனும் எதிர்மறையான பக்க அறிகுறிகள் தோன்றினாலோ, நீங்கள் மருந்து உட்கொள்வதை நிறுத்திவிட்டு ஒரு நிபுணரை அணுக வேண்டும். ஒருவேளை அவர் மருந்தளவை சரிசெய்வார் அல்லது மருந்தை மாற்றுவார்.
அறுவை சிகிச்சை
மூளையின் சிரை ஆஞ்சியோமாவைக் கண்டறியும் போது, பிரச்சனையைப் போக்க முக்கிய மற்றும் சில நேரங்களில் ஒரே வழி அறுவை சிகிச்சை ஆகும்.
நோயாளி நன்றாக உணர்ந்தால், நோயியல் அவரைத் தொந்தரவு செய்யவில்லை என்றால் மருத்துவர் அதை மறுக்கலாம் அல்லது அறுவை சிகிச்சையை ஒத்திவைக்கலாம் - நியோபிளாசம் தானாகவே சரியாகும் சந்தர்ப்பங்கள் உள்ளன. அறுவை சிகிச்சையை மறுப்பதற்கான மற்றொரு வழி, நோயாளியின் உடல்நிலை, இது அறுவை சிகிச்சையை மருத்துவர்களால் முடிவு செய்ய அனுமதிக்காது. இந்த சூழ்நிலையில், நோயாளி ஹார்மோன் சிகிச்சையைப் பெறுகிறார்.
மற்ற சந்தர்ப்பங்களில், பெருமூளை நரம்பு ஆஞ்சியோமாவுக்கு சிகிச்சையளிப்பதற்கான அடிப்படை அறுவை சிகிச்சை ஆகும்.
இன்று, மருத்துவர்கள் கட்டியை அகற்றுவதற்கு பல முறைகளைக் கொண்டுள்ளனர். சில முறைகள் படிப்படியான சிகிச்சையை உள்ளடக்கியது, மற்றவை ஒரு அறுவை சிகிச்சை தலையீட்டிற்குள் முழுமையாக அகற்றுவதைச் செய்கின்றன. இத்தகைய சிகிச்சையின் முக்கிய குறிக்கோள், நியோபிளாம்களை முழுமையாக அகற்றுதல், வாஸ்குலர் மற்றும் நிணநீர் மண்டலங்களின் இயல்பான செயல்பாட்டை மீட்டெடுப்பது.
ஆஞ்சியோமா சிகிச்சைக்கு பொதுவாகப் பயன்படுத்தப்படும் முறைகள்:
- கிரையோதெரபி என்பது குறைந்த வெப்பநிலையை (குளிர்) பயன்படுத்தி காடரைசேஷன் மூலம் ஒரு நியோபிளாஸை அகற்றுவதாகும். நவீன மருத்துவத்தில், திரவ நைட்ரஜன் போன்ற குளிர்பதனப் பொருள் பயன்படுத்தப்படுகிறது. கிரையோதெரபி பயனுள்ளதாக இருக்கும், அதே நேரத்தில் இரத்தப்போக்கைத் தடுக்கிறது.
- மின்சாரத்தைப் பயன்படுத்தி வெளிநாட்டு உடல்களை காடரைஸ் செய்வதால் ஏற்படும் எலக்ட்ரோகோகுலேஷன். இந்த முறை சமீபத்தில் குறைவாகவே பயன்படுத்தப்படுகிறது, இருப்பினும் இது எளிமையானது மற்றும் மலிவானது. எலக்ட்ரோகோகுலேஷன் குறைபாடுகள் அதன் வலி மற்றும் வடுக்கள் வடிவில் எஞ்சிய விளைவுகள் ஆகும், இது மூளை அறுவை சிகிச்சைகளில் குறிப்பாக ஏற்றுக்கொள்ள முடியாதது.
- ஸ்க்லெரோதெரபி பயன்படுத்தப்படலாம். அதன் சாராம்சம் சிறப்பு அயோடின் உப்புகளைப் பயன்படுத்துவதாகும், இது அறுவை சிகிச்சை நிபுணருக்கு ஆர்வமுள்ள இரத்த நாளங்களின் ஓட்ட குறுக்குவெட்டை இயல்பாக்க அனுமதிக்கிறது, இது இரத்த ஓட்டத்தில் நேர்மறையான விளைவைக் கொண்டுள்ளது. கிளாசிக்கல் அறுவை சிகிச்சை தலையீட்டிற்கு அணுக முடியாத இடத்தில் நியோபிளாசம் உள்ளூர்மயமாக்கப்பட்ட சந்தர்ப்பங்களில் இத்தகைய ஊசி பயன்படுத்தப்படுகிறது.
- லேசர் சிகிச்சை. இந்த முறையின் சாராம்சம் லேசர் காடரைசேஷன் மூலம் சிக்கலை நிறுத்துவதாகும். சில சந்தர்ப்பங்களில், நோயியல் நியோபிளாஸை அகற்றுவது பல கட்டங்களில் நிகழ்கிறது, கட்டியின் அடுக்கு-மூலம்-அடுக்கு அகற்றலைச் செய்கிறது. ஆரோக்கியமான செல்கள் தோன்றும் வரை பிறழ்ந்த திசுக்கள் அகற்றப்படுகின்றன. இந்த வழக்கில், ஆரோக்கியமான திசுக்களுக்கு சேதம் மிகக் குறைவு.
- மேற்கண்ட முறைகள் விரும்பிய பலனைத் தரவில்லை என்றால், அல்லது சில காரணங்களால் பயன்படுத்த முடியாவிட்டால், மருத்துவர்கள் அறுவை சிகிச்சை ஸ்கால்பெல் மூலம் கட்டியை அகற்றுவதை நாடுகிறார்கள்.
- இன்றைய ஆஞ்சியோமா அகற்றுதலின் மிகவும் புதுமையான முறை ரேடியோ மற்றும் மின்சார கத்தி அகற்றும் முறைகள் ஆகும். அவை நோயாளி பிரச்சனையிலிருந்து விடுபட அனுமதிக்கின்றன, இதனால் அவரது உடலுக்கு குறைந்தபட்ச சேதம் ஏற்படுகிறது. குறைந்த அதிர்ச்சி என்பது பிறழ்ந்த செல்கள் மட்டுமே அகற்றப்படுகின்றன, ஆரோக்கியமான திசுக்கள் தீண்டப்படாமல் இருக்கும் என்பதிலும் உள்ளது. இந்த அறுவை சிகிச்சையின் மூலம், கிளாசிக் கூழ் வடுக்கள் உருவாகுவது கவனிக்கப்படுவதில்லை, இதுவும் முக்கியமானது. ஆனால் இந்த முறைகளுக்கு சிறப்பு மருத்துவ உபகரணங்கள், அனுபவம் மற்றும் மருத்துவரின் உயர் தகுதி தேவை. இன்று, ஒவ்வொரு சிறப்பு நிறுவனமும் அத்தகைய உபகரணங்களைப் பற்றி பெருமை கொள்ள முடியாது. அதே நேரத்தில், இந்த செயல்முறை விலை உயர்ந்தது மற்றும் ஒவ்வொரு நோயாளியும் அதை வாங்க முடியாது.
- சிறிய புள்ளி கட்டிகளைக் கண்டறியும் போது மட்டுமே, மற்றும் பிற முறைகளைப் பயன்படுத்தி அணுக கடினமாக இருக்கும் இடங்களில் அவை உள்ளூர்மயமாக்கப்பட்டிருந்தால், தனிமைப்படுத்தப்பட்ட நிகழ்வுகளில் மட்டுமே டைதெர்மோஎலக்ட்ரோகோகுலேஷன் பயன்படுத்தப்படுகிறது.
ஆஞ்சியோமாக்களை அகற்றும் முறை முக்கியமாக ஒரு மருத்துவரால் - ஒரு தோல் அழகுசாதன நிபுணரால் தேர்ந்தெடுக்கப்படுகிறது. நோயாளியின் காட்சி பரிசோதனையின் முடிவுகள் மற்றும் கிளினிக்கின் திறன்களின் அடிப்படையில் அவரது முடிவு எடுக்கப்படுகிறது. பெரும்பாலான சந்தர்ப்பங்களில், ஸ்க்லெரோதெரபி அல்லது லேசரைப் பயன்படுத்தி நியோபிளாஸை அகற்றுதல் பரிந்துரைக்கப்படுகிறது. இந்த இரண்டு முறைகளும் வலியற்றவை மற்றும் அழகுசாதன ரீதியாக மிகவும் பயனுள்ளதாக இருக்கும், இதன் விளைவு பல அமர்வுகளில் பெறப்படுகிறது.
தடுப்பு
இந்த நோயின் வளர்ச்சியைத் தூண்டக்கூடிய அறியப்பட்ட மருத்துவ காரணங்களின் அடிப்படையில், சிரை உட்பட எந்த ஆஞ்சியோமாக்களையும் தடுப்பது பின்வரும் பரிந்துரைகளால் வெளிப்படுத்தப்படலாம்:
- தலையில் காயங்கள் ஏற்படுவதைத் தவிர்க்க வேண்டும்.
- ஆரோக்கியமான வாழ்க்கை முறையை வழிநடத்துங்கள், மது, நிகோடின் மற்றும் போதைப்பொருட்களை துஷ்பிரயோகம் செய்வதைத் தவிர்க்கவும்.
- ஒரு பெண் கர்ப்பத்தைத் திட்டமிடுகிறாள் என்றால், ஒரு மருத்துவரை அணுகி முழு பரிசோதனை செய்து கொள்வது நல்லது. மருத்துவர் ஃபோலிக் அமிலம் மற்றும் மல்டிவைட்டமின்களின் போக்கை பரிந்துரைக்கலாம்.
- மன அழுத்த சூழ்நிலைகளைத் தவிர்க்கவும்.
- உங்கள் உடலை தாழ்வெப்பநிலை மற்றும் தொற்றுநோயிலிருந்து பாதுகாக்கவும். நோய் கண்டறியப்பட்டால், சரியான நேரத்தில் மற்றும் முழுமையான சிகிச்சை அவசியம்.
- உங்கள் உணவைக் கண்காணிக்கவும். ஊட்டச்சத்துக்கள், வைட்டமின்கள் மற்றும் தாதுக்கள் பகுத்தறிவுடனும் சமநிலையுடனும் இருக்க வேண்டும். கார்போஹைட்ரேட் உட்கொள்ளலைக் குறைக்கவும். அவற்றின் தினசரி விதிமுறை 450 கிராமுக்கு மிகாமல் இருக்க வேண்டும். கொழுப்பின் விதிமுறை ஒரு நாளைக்கு 90 கிராமுக்கு மேல் இல்லை. அதிகமாக சாப்பிடுவதைத் தவிர்க்கவும்: சிறிய பகுதிகள், ஆனால் ஒரு நாளைக்கு ஐந்து முதல் ஆறு உணவுகள்.
முன்னறிவிப்பு
இந்தக் கட்டுரையில் விவாதிக்கப்படும் நோய் ஒரு தீவிரமான நோயியல் ஆகும், மேலும் அதன் உள்ளூர்மயமாக்கல் நியோபிளாஸை இன்னும் ஆபத்தானதாக ஆக்குகிறது. எனவே, சிரை ஆஞ்சியோமாவின் முன்கணிப்பு பெரும்பாலும் அதன் கண்டறிதலின் நிலை மற்றும் எடுக்கப்பட்ட நடவடிக்கைகளின் செயல்திறனைப் பொறுத்தது. சிகிச்சை போதுமானதாக இருந்து நோயியலின் ஆரம்ப கட்டத்தில் மேற்கொள்ளப்பட்டால், ஒரு நபர் முதுமை வரை வாழ முடியும், சுறுசுறுப்பான, உயர்தர வாழ்க்கையை நடத்த முடியும்.
நோயியல் தாமதமாகக் கண்டறியப்பட்டால், இரத்தக்கசிவு ஏற்பட்டால், அல்லது நோயாளியின் உடல்நிலை போதுமான சிகிச்சையை வழங்க இயலாது என்றால், விளைவு பேரழிவை ஏற்படுத்தும் - ஆபத்தானது.
73% ஆஞ்சியோமாக்கள் பிறவியிலேயே ஏற்படுகின்றன, மீதமுள்ளவை மட்டுமே பெறப்படுகின்றன. ஆனால் நீங்கள் எதையும் விட்டுக்கொடுக்க வேண்டும், எதையும் செய்யக்கூடாது என்று இது அர்த்தப்படுத்துவதில்லை. தடுப்பு நடவடிக்கைகள் பெறப்பட்ட நோயியலின் அபாயத்தைக் குறைக்கும். சிரை ஆஞ்சியோமா நடைமுறையில் மருந்து அல்லது மாற்று மருத்துவம் மூலம் சிகிச்சையளிக்கப்படுவதில்லை என்பதை நினைவில் கொள்ள வேண்டும். இன்று, இந்த நோயிலிருந்து விடுபடுவதற்கான முக்கிய மற்றும் இதுவரை ஒரே பயனுள்ள முறை அறுவை சிகிச்சை ஆகும். ஆனால் நீங்கள் அதை முடிவு செய்து நியோபிளாஸை அகற்றுவதற்கான ஒரு முறையைத் தேர்ந்தெடுப்பதற்கு முன், அத்தகைய அறுவை சிகிச்சைகளில் அனுபவம் உள்ள சரியான மருத்துவமனை மற்றும் மருத்துவரையும் பொருத்தமான உபகரணங்களையும் தேர்வு செய்யுமாறு நாங்கள் உங்களுக்கு அறிவுறுத்துகிறோம். இதைச் செய்ய, இந்த செயல்முறைக்கு உட்பட்ட நோயாளிகளிடம் நீங்கள் பேச வேண்டும். நீங்கள் உங்களைப் பற்றி அதிக கவனத்துடன் இருக்க வேண்டும்! மேலும் ஆரோக்கியமாக இருங்கள்!

