கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
பிறவி குடல் அடைப்பு
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
பிறவி குடல் அடைப்பு என்பது செரிமானப் பாதை வழியாக குடல் பொருள் கடந்து செல்வதில் இடையூறு ஏற்படும் ஒரு நிலை.
புதிதாகப் பிறந்த குழந்தைகளில் குடல் அடைப்புக்கான காரணங்கள் மற்றும் வழிமுறைகள், மருத்துவ படம் மற்றும் நோயறிதல் முறைகள், அறுவை சிகிச்சை மற்றும் முன்கணிப்பு ஆகியவற்றை கட்டுரை விரிவாக விவரிக்கிறது.
காரணங்கள் பிறவி குடல் அடைப்பு
பிறவி குடல் அடைப்புக்கான காரணங்கள் வயிற்று உறுப்புகளின் நோய்கள் மற்றும் குறைபாடுகளின் முழு குழுவாகும்:
- குடல் அட்ரேசியா அல்லது ஸ்டெனோசிஸ்,
- குடல் குழாயின் சுருக்கம் (வளைய கணையம், என்டோரோசிஸ்டோமா),
- குடல் சுவரின் குறைபாடுகள் (ஹிர்ஷ்ஸ்ப்ரங் நோய்),
- சிஸ்டிக் ஃபைப்ரோஸிஸ்,
- சுழற்சியின் மீறல் மற்றும் மெசென்டரியின் சரிசெய்தல் (லெட்ஸ் நோய்க்குறி, மிட்குடலின் வால்வுலஸ்).
நோய் தோன்றும்
பெரும்பாலான குடல் குழாய் குறைபாடுகள் கருப்பையக வளர்ச்சியின் ஆரம்ப கட்டங்களில் (4-10 வாரங்கள்) ஏற்படுகின்றன மற்றும் குடல் சுவர் உருவாக்கம், குடல் லுமேன், குடல் வளர்ச்சி மற்றும் சுழற்சி ஆகியவற்றுடன் தொடர்புடையவை. கருப்பையக வளர்ச்சியின் 18 முதல் 20 வது வாரம் வரை, கரு விழுங்கும் இயக்கங்களைச் செய்யத் தொடங்குகிறது, மேலும் விழுங்கப்பட்ட அம்னோடிக் திரவம் அடைப்புக்கு மேலே குவிந்து, குடல் விரிவாக்கத்தை ஏற்படுத்துகிறது. கருப்பையக வளர்ச்சியின் 5 முதல் 7 வது வாரத்தில் பின்புற கணையத்தின் வளர்ச்சி அசாதாரணங்கள் டியோடெனத்தின் முழுமையான அடைப்பை ஏற்படுத்தும். சிஸ்டிக் ஃபைப்ரோஸிஸில் கணையத்தின் மரபணு ரீதியாக தீர்மானிக்கப்பட்ட சிஸ்டிக் ஃபைப்ரோஸிஸ் அடர்த்தியான மற்றும் அடர்த்தியான மெக்கோனியம் உருவாக வழிவகுக்கிறது - முனையப் பிரிவின் மட்டத்தில் இலியம் அடைப்பு ஏற்படுவதற்கான காரணம். ஹிர்ஷ்ஸ்ப்ரங் நோயின் தோற்றம் நரம்பு முகடுகளிலிருந்து குடல் சளிச்சுரப்பிக்கு கேங்க்லியன் செல்கள் இடம்பெயர்வதில் ஏற்படும் தாமதத்தை அடிப்படையாகக் கொண்டது, இதன் விளைவாக குடல் உள்ளடக்கங்களின் இயக்கம் சாத்தியமற்றதாகிவிடும். குடல் முறுக்கும்போது, குடல் சுவருக்கு இரத்த விநியோகம் சீர்குலைந்து, இது நெக்ரோசிஸ் மற்றும் குடலின் துளையிடலுக்கு வழிவகுக்கும்.
அறிகுறிகள் பிறவி குடல் அடைப்பு
ஒரு குழந்தை பிறந்த பிறகு, மருத்துவ அறிகுறிகள் தோன்றும் நேரம் மற்றும் அவற்றின் தீவிரம் குறைபாட்டின் வகையைப் பொறுத்தது அல்ல, மாறாக அடைப்பின் அளவைப் பொறுத்தது. பிறந்த உடனேயே குழந்தையின் வயிற்றில் இருந்து 20 மில்லிக்கு மேல் உள்ளடக்கங்கள் உறிஞ்சப்படும்போது பிறவி குடல் அடைப்பு என்று கருத வேண்டும். இரண்டு முக்கிய சிறப்பியல்பு அறிகுறிகள் உள்ளன: நோயியல் அசுத்தங்களுடன் (பித்தம், இரத்தம், குடல் உள்ளடக்கங்கள்) வாந்தி மற்றும் பிறந்த பிறகு 24 மணி நேரத்திற்கும் மேலாக மலம் இல்லாதது. அடைப்பின் அளவு எவ்வளவு தூரம் இருக்கிறதோ, அவ்வளவு தாமதமாக மருத்துவ அறிகுறிகள் தோன்றும் மற்றும் குழந்தையின் வயிற்று விரிசல் அதிகமாக வெளிப்படும். கழுத்தை நெரித்தல் (குடல் வால்வுலஸ்) வலி நோய்க்குறியை ஏற்படுத்துகிறது, இது பதட்டம் மற்றும் அழுகையால் வகைப்படுத்தப்படுகிறது.
படிவங்கள்
அதிக மற்றும் குறைந்த குடல் அடைப்பு உள்ளது, பிரிவு நிலை டியோடெனம் ஆகும்.
40-62% வழக்குகளில், டூடெனனல் அடைப்பு குரோமோசோமால் நோய்கள் மற்றும் ஒருங்கிணைந்த வளர்ச்சி முரண்பாடுகளால் வகைப்படுத்தப்படுகிறது:
- இதய குறைபாடுகள்,
- ஹெபடோபிலியரி அமைப்பின் குறைபாடுகள்,
- டவுன் நோய்க்குறி,
- ஃபான்கோனி இரத்த சோகை
சிறுகுடல் அட்ரேசியா உள்ள 50% குழந்தைகளில், கருப்பையக குடல் வால்வுலஸ் கண்டறியப்படுகிறது, 38-55% வழக்குகளில் ஒருங்கிணைந்த முரண்பாடுகள் ஏற்படுகின்றன, குரோமோசோமால் பிறழ்வுகள் அரிதானவை.
பிறவி பெருங்குடல் அடைப்பு பெரும்பாலும் பிறவி இதய குறைபாடுகள் (20-24%), தசைக்கூட்டு அமைப்பு (20%) மற்றும் மரபணு அமைப்பு (20%) ஆகியவற்றுடன் இணைக்கப்படுகிறது; குரோமோசோமால் நோய்கள் அரிதானவை.
மெக்கோனியம் இலியஸுடன், பிறந்த உடனேயே சுவாசப் பிரச்சினைகள் தோன்றக்கூடும், அல்லது நுரையீரல் பாதிப்பு பின்னர் ஏற்படலாம் (சிஸ்டிக் ஃபைப்ரோஸிஸின் கலப்பு வடிவம்).
ஹிர்ஷ்ஸ்ப்ரங் நோயில், மத்திய நரம்பு மண்டலம், தசைக்கூட்டு அமைப்பு மற்றும் மரபணு நோய்க்குறிகளின் குறைபாடுகளுடன் ஒரு கலவை சாத்தியமாகும்.
கண்டறியும் பிறவி குடல் அடைப்பு
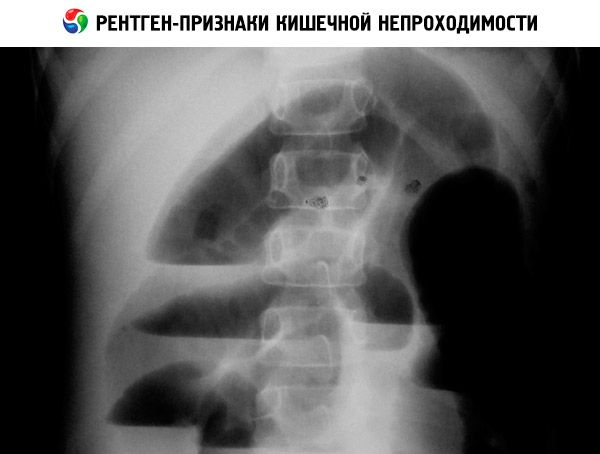
வயிற்று உறுப்புகளின் ரேடியோகிராஃப்கள் (வெற்று மற்றும் மாறுபட்ட முகவருடன்) குறைந்த அடைப்பில் திரவ அளவுகளைக் கண்டறியலாம், டூடெனனல் அடைப்பில் "இரட்டை குமிழி" அறிகுறி, மெக்கோனியம் இலியஸில் கால்சிஃபிகேஷன்கள் அல்லது பிறப்புக்கு முந்தைய குடல் துளைத்தல் ஆகியவற்றைக் கண்டறியலாம். ஹிர்ஷ்ஸ்ப்ரங் நோயைக் கண்டறிதல் குடல் பயாப்ஸி மற்றும் நீர்ப்பாசனம் மூலம் உறுதிப்படுத்தப்படுகிறது.
மகப்பேறுக்கு முற்பட்ட நோயறிதல்
கருப்பையக வளர்ச்சியின் 16-18 வது வாரத்திலிருந்து, கருவின் குடல் அல்லது வயிற்றுப் பகுதியின் விரிவாக்கத்தால், பிறவி குடல் அடைப்பை சந்தேகிக்கலாம். சிறுகுடல் அடைப்பைக் கண்டறிவதற்கான சராசரி நேரம் 24-30 வாரங்கள், துல்லியம் 57-89% ஆகும். பாலிஹைட்ராம்னியோஸ் ஆரம்பத்தில் தோன்றும் மற்றும் 85-95% வழக்குகளில் ஏற்படுகிறது, அதன் நிகழ்வு கருவில் உள்ள அம்னோடிக் திரவத்தைப் பயன்படுத்துவதற்கான வழிமுறைகளின் மீறலுடன் தொடர்புடையது. பெருங்குடலின் பிறவி குடல் அடைப்பு பெரும்பாலான சந்தர்ப்பங்களில் கண்டறியப்படுவதில்லை, ஏனெனில் திரவம் குடல் சளிச்சுரப்பியால் உறிஞ்சப்படுகிறது, இதன் விளைவாக குடல் விரிவடையாது. ஒரு முக்கியமான அளவுகோல் ஹஸ்ட்ரா இல்லாதது மற்றும் அடிவயிற்றின் அளவு அதிகரிப்பு ஆகும்.
எப்படி ஆய்வு செய்ய வேண்டும்?
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை பிறவி குடல் அடைப்பு
குடல் அடைப்பு அறிகுறிகளைக் கண்டறிய, குழந்தையை அவசரமாக அறுவை சிகிச்சை மருத்துவமனைக்கு மாற்ற வேண்டும். மகப்பேறு மருத்துவமனையில், வயிற்றை அழுத்த ஒரு நாசோகாஸ்ட்ரிக் குழாய் செருகப்பட்டு, இரைப்பை உள்ளடக்கங்களை தொடர்ந்து வெளியேற்றுவது நிறுவப்படுகிறது. வாந்தி மற்றும் "மூன்றாவது இடத்திற்கு" குறிப்பிடத்தக்க திரவ இழப்புகள், பெரும்பாலும் குடல் அடைப்புடன் சேர்ந்து, கடுமையான நீரிழப்புக்கு வழிவகுக்கும், ஹைபோவோலெமிக் அதிர்ச்சி வரை. அதனால்தான் மகப்பேறு மருத்துவமனையில் புற நரம்பை வடிகுழாய் மூலம் உட்செலுத்துதல் சிகிச்சையைத் தொடங்க வேண்டும்.
அறுவை சிகிச்சைக்கு முந்தைய தயாரிப்பின் காலம் பிறவி குடல் அடைப்பின் வகை மற்றும் அளவைப் பொறுத்தது.
அறுவை சிகிச்சைக்கு முந்தைய தயாரிப்பு
ஒரு குழந்தைக்கு வால்வுலஸ் இருப்பதாக சந்தேகிக்கப்பட்டால், அறுவை சிகிச்சை அவசரமாக செய்யப்படுகிறது. இந்த வழக்கில், அறுவை சிகிச்சைக்கு முந்தைய தயாரிப்பு 0.5-1 மணி நேரத்திற்கு மட்டுமே, உட்செலுத்துதல் சிகிச்சை 10-15 மிலி/(கிலோxh) இல் செய்யப்படுகிறது மற்றும் அமில-அடிப்படை சமநிலை சரி செய்யப்படுகிறது, ஹீமோஸ்டேடிக் மருந்துகள் பரிந்துரைக்கப்படுகின்றன, வலி நிவாரணம் [0.5 மி.கி/கிலோ அளவில் டிரைமெபெரிடின்], மற்றும் தேவைப்பட்டால், செயற்கை காற்றோட்டம் நிர்வகிக்கப்படுகிறது. நோயறிதல் நடவடிக்கைகளில் பின்வருவன அடங்கும்:
- இரத்தக் குழுக்கள் மற்றும் Rh காரணி,
- கோஸ்,
- ஹீமோகுளோபின் அளவு,
- ஹீமாடோக்ரிட்,
- இரத்தம் உறைதல் நேரம்.
அறுவை சிகிச்சைக்குப் பிந்தைய காலத்தில் நீண்டகால உட்செலுத்துதல் சிகிச்சை எதிர்பார்க்கப்படுவதால், குடல் அடைப்பு உள்ள அனைத்து குழந்தைகளும் மத்திய நரம்பு வடிகுழாய்மயமாக்கலுக்கு உட்படுகிறார்கள்.
பிறவியிலேயே குடல் அடைப்பு குறைவாக இருந்தால், அறுவை சிகிச்சை அவ்வளவு அவசரமானது அல்ல. அறுவை சிகிச்சைக்கு முந்தைய தயாரிப்பு 6-24 மணிநேரம் ஆகலாம், இது குழந்தையின் கூடுதல் பரிசோதனையை மற்ற உறுப்புகளின் வளர்ச்சி முரண்பாடுகளைக் கண்டறிந்து, ஏற்கனவே உள்ள நீர்-எலக்ட்ரோலைட் வளர்சிதை மாற்றக் கோளாறுகளை முழுமையாக சரிசெய்ய அனுமதிக்கிறது. வயிற்றில் நிலையான வடிகால் மற்றும் வெளியேற்றத்தின் அளவைக் கண்டிப்பாகக் கணக்கிடுதல் மேற்கொள்ளப்படுகிறது. உட்செலுத்துதல் சிகிச்சை பரிந்துரைக்கப்படுகிறது, நுண்ணுயிர் எதிர்ப்பிகள் மற்றும் ஹீமோஸ்டேடிக் மருந்துகள் நிர்வகிக்கப்படுகின்றன.
அதிக பிறவி குடல் அடைப்பு ஏற்பட்டால், அறுவை சிகிச்சையை 1-4 நாட்களுக்கு ஒத்திவைக்கலாம், குழந்தையின் முழு பரிசோதனை மற்றும் முக்கிய உறுப்புகளின் அனைத்து அடையாளம் காணப்பட்ட கோளாறுகள் மற்றும் நீர்-எலக்ட்ரோலைட் நிலைக்கான சிகிச்சை மேற்கொள்ளப்படுகிறது. அறுவை சிகிச்சைக்கு முந்தைய தயாரிப்பின் போது, வயிற்றின் நிலையான வடிகால் மேற்கொள்ளப்படுகிறது, உணவளிப்பது விலக்கப்படுகிறது. உட்செலுத்துதல் சிகிச்சை ஒரு நாளைக்கு 70-90 மில்லி/கிலோ பரிந்துரைக்கப்படுகிறது, பிறந்ததிலிருந்து 12-24 மணி நேரத்திற்குப் பிறகு, பெற்றோர் ஊட்டச்சத்து மருந்துகளைச் சேர்க்கலாம். எலக்ட்ரோலைட் கோளாறுகள் மற்றும் ஹைபர்பிலிரூபினேமியாவை சரிசெய்தல் மேற்கொள்ளப்படுகிறது, பாக்டீரியா எதிர்ப்பு மற்றும் ஹீமோஸ்டேடிக் சிகிச்சை பரிந்துரைக்கப்படுகிறது.
பிறவி குடல் அடைப்புக்கான அறுவை சிகிச்சை
அறுவை சிகிச்சையின் நோக்கம் குடல் குழாயின் காப்புரிமையை மீட்டெடுப்பதாகும், இதன் மூலம் குழந்தைக்கு உணவளிக்கும் சாத்தியத்தை உறுதி செய்வதாகும். அறுவை சிகிச்சையின் நோக்கம் குடல் அடைப்புக்கான காரணத்தைப் பொறுத்தது:
- குடல் ஸ்டோமா இடம்,
- அனஸ்டோமோசிஸ் அல்லது ஸ்டோமாவை உருவாக்குவதன் மூலம் குடலின் ஒரு பகுதியைப் பிரித்தல்,
- டி வடிவ அனஸ்டோமோசிஸ்,
- திருப்பத்தை நேராக்குதல்,
- பைபாஸ் அனஸ்டோமோசிஸ்,
- குடல் லுமினைத் திறந்து மெக்கோனியம் பிளக்கை வெளியேற்றுதல். அறுவை சிகிச்சைக்குப் பிந்தைய காலத்தில் தீவிர சிகிச்சை.
முழுமையான கால குழந்தைகளுக்கு இணையான நோய்கள் இல்லாத குறைந்தபட்ச ஊடுருவும் தலையீடுகளில், அறுவை சிகிச்சைக்குப் பிறகு உடனடியாக எக்ஸ்டியூபேஷன் செய்ய முடியும். குடல் அடைப்பு உள்ள பெரும்பாலான குழந்தைகளில், அறுவை சிகிச்சைக்குப் பிறகு 1-5 நாட்களுக்கு நீடித்த இயந்திர காற்றோட்டம் குறிக்கப்படுகிறது. இந்த நேரத்தில், ஓபியாய்டு வலி நிவாரணிகளை நரம்பு வழியாக உட்செலுத்துவதன் மூலம் வலி நிவாரணம் வழங்கப்படுகிறது [3-7 mcg / (kg xh) அளவில் ஃபெண்டானைல், 0.1-0 அளவில் டிரிமெபெரிடின். mg / (kg xh)] 10 mg / kg அளவில் மெட்டமைசோல் சோடியம் அல்லது 10 mg / kg அளவில் பாராசிட்டமால் ஆகியவற்றுடன் இணைந்து. ஒரு எபிடூரல் வடிகுழாய் நிறுவப்பட்டிருந்தால், எபிடூரல் இடத்தில் உள்ளூர் மயக்க மருந்துகளின் தொடர்ச்சியான உட்செலுத்தலைப் பயன்படுத்த முடியும்.
பாக்டீரியா எதிர்ப்பு சிகிச்சையில் காற்றில்லா பாக்டீரியாக்களுக்கு எதிரான செயல்பாடுகளைக் கொண்ட மருந்துகள் அவசியம் அடங்கும். அதே நேரத்தில், வாரத்திற்கு இரண்டு முறையாவது நுண்ணுயிரியல் நிலையை கண்காணிக்க வேண்டியது அவசியம். பெரிஸ்டால்சிஸ் தோன்றும்போது, குடலின் வாய்வழி தூய்மையாக்கல் செய்யப்படுகிறது.
அறுவை சிகிச்சைக்குப் பிறகு 12-24 மணி நேரத்திற்குப் பிறகு, குடல் பெரிஸ்டால்சிஸைத் தூண்டும் மருந்துகள் பரிந்துரைக்கப்படுகின்றன: நியோஸ்டிக்மைன் மெத்தில்சல்பேட் 0.02 மிகி/கிலோ என்ற அளவில்.
பிறவி குடல் அடைப்புக்கான அறுவை சிகிச்சைக்குப் பிறகு அனைத்து குழந்தைகளுக்கும் ஆரம்பகால (அறுவை சிகிச்சைக்குப் பிறகு 12-24 மணி நேரம்) பெற்றோர் ஊட்டச்சத்து காட்டப்படுகிறது.
7-20 நாட்களுக்குப் பிறகுதான் முழுமையான குடல் ஊட்டச்சத்தை வழங்க முடியும், மேலும் சில சந்தர்ப்பங்களில் பேரன்டெரல் ஊட்டச்சத்தின் தேவை பல மாதங்களுக்கு நீடிக்கும் (குறுகிய குடல் நோய்க்குறி). இரைப்பை குடல் பாதை வழியாக செல்லும் போது குடல் ஊட்டச்சத்தை வழங்குவது சாத்தியமாகும். டியோடெனல் அடைப்புக்கான அறுவை சிகிச்சைக்குப் பிறகு, வயிறு மற்றும் டியோடெனத்தின் இயக்கத்தை விரைவாக மீட்டெடுக்க உதவும் தடிமனான கலவைகளுடன் (ஃப்ரிசோவோம், நியூட்ரிலான் ஆன்டிரிஃப்ளக்ஸ், என்ஃபாமில் ஏஆர்) உணவளிக்கப்படுகிறது.
பெரிய குடல் பிரித்தல் அல்லது உயர் குடல் ஸ்டோமாக்கள் (குறுகிய குடல் நோய்க்குறி) ஏற்பட்டால், நொதி தயாரிப்புகளுடன் (கணையம்) இணைந்து தனிம கலவைகள் (புரோஜெஸ்டிமில், அல்ஃபேர், நியூட்ரிலான் பெப்டி MCT, ஹுமானா LP+MCT) மூலம் உணவளிக்கப்படுகிறது.
அறுவை சிகிச்சைக்குப் பிறகு குடலின் அனைத்துப் பகுதிகளும் பாதுகாக்கப்பட்டால் (கொலோஸ்டமி, குடலின் ஒரு சிறிய பகுதியைப் பிரித்தல்), தாய்ப்பால் உடனடியாகத் தொடங்கலாம்.
எல்லா சந்தர்ப்பங்களிலும், உயிரியல் தயாரிப்புகள் (லாக்டோபாகிலி அமிலோபிலஸ், பிஃபிடோபாக்டீரியா பிஃபிடம், பிரேமடோபிலஸ்) பரிந்துரைக்கப்படுகின்றன.
முன்அறிவிப்பு
அறுவை சிகிச்சைக்குப் பிறகு உயிர்வாழும் விகிதம் 42-95% ஆகும். சில குழந்தைகளுக்கு மீண்டும் மீண்டும் அறுவை சிகிச்சை தேவைப்படுகிறது (நிலை 2). பிறவி குடல் அடைப்புக்கான அறுவை சிகிச்சைக்குப் பிறகு இரைப்பைக் குழாயின் அனைத்து பிரிவுகளும் பாதுகாக்கப்பட்டால், முன்கணிப்பு சாதகமானது. எழும் பிரச்சினைகள் ஊட்டச்சத்து கோளாறுகள் (ஊட்டச்சத்து குறைபாடு, ஒவ்வாமை) மற்றும் டிஸ்பாக்டீரியோசிஸ் ஆகியவற்றுடன் தொடர்புடையவை. குறிப்பிடத்தக்க குடல் பிரிப்புகளுடன், ஒரு "குறுகிய குடல்" நோய்க்குறி உருவாகிறது, இது ஊட்டச்சத்து மற்றும் கடுமையான ஊட்டச்சத்து குறைபாட்டுடன் தொடர்புடைய குறிப்பிடத்தக்க சிக்கல்களை ஏற்படுத்துகிறது. பெற்றோர் ஊட்டச்சத்துக்கு பல நீண்ட கால மருத்துவமனையில் அனுமதிக்கப்பட வேண்டும், சில சமயங்களில் மீண்டும் மீண்டும் அறுவை சிகிச்சைகள் தேவைப்படுகின்றன. சிஸ்டிக் ஃபைப்ரோஸிஸுடன், முன்கணிப்பு சாதகமற்றது.


 [
[