கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
மைக்கோபிளாஸ்மா கோமினிஸ்: அது என்ன, எப்படி சிகிச்சை செய்வது?
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 03.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
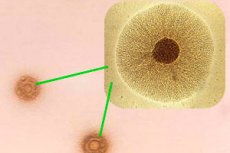
மைக்கோபிளாஸ்மா ஹோமினிஸ் என்ற உயிரணு உயிரணுக்களுக்குள் எப்போதும் நோயை ஏற்படுத்தாது, ஆனால் சில சமயங்களில் மைக்கோபிளாஸ்மோசிஸ் போன்ற நோயியலின் வளர்ச்சியைத் தூண்டுகிறது. நோய்க்கிருமி நுண்ணுயிரிகள் பெரும்பாலும் தொற்றுகள் மற்றும் அழற்சி எதிர்வினைகளுக்கு காரணமான முகவர்களாக செயல்படுகின்றன, இதில் ஆரோக்கியமான செல்கள் நுண்ணுயிரிகளாலும் அவற்றின் முக்கிய செயல்பாட்டின் நச்சுப் பொருட்களாலும் சேதமடைகின்றன.
மைக்கோபிளாஸ்மா ஹோமினிஸ் செல்லுக்கு வெளியே உருவாகலாம், இதனால் நோயெதிர்ப்பு அமைப்பு அதைக் கண்டறிவது கடினம். இந்த நுண்ணுயிரி மூன்று அடுக்கு சவ்வு, டிஎன்ஏ, ஆர்என்ஏ ஆகியவற்றைக் கொண்டுள்ளது, மேலும் நோயெதிர்ப்பு மண்டலத்தில் ஒரு உச்சரிக்கப்படும் விளைவைக் கொண்டிருக்கிறது, இதனால் சுவாச மற்றும் சிறுநீர் பாதை நோய்கள் ஏற்படுகின்றன.
நோய் தோன்றும்
மைக்கோபிளாஸ்மா ஹோமினிஸ் என்ற நுண்ணுயிரி, ஆரோக்கியமான மக்களின் உடலிலும் வாழக்கூடிய ஒரு நிபந்தனைக்குட்பட்ட நோய்க்கிருமி நுண்ணுயிரியாகும், இது முற்றிலும் சாதாரணமாகக் கருதப்படுகிறது. அதாவது, ஒரு நபர் தனது வாழ்நாள் முழுவதும் தனது உடலில் மைக்கோபிளாஸ்மா இருப்பதாக சந்தேகிக்காமல் இருக்கலாம், மேலும் அந்த நுண்ணுயிரி சாதாரண நிலைமைகளின் கீழ் எந்தத் தீங்கும் ஏற்படுத்தாது.

உடலுக்குள் சில நிலைமைகள் உருவாக்கப்பட்டு, அதன் கீழ் மைக்கோபிளாஸ்மாவின் வளர்ச்சி மற்றும் இனப்பெருக்கம் துரிதப்படுத்தப்பட்டால், அத்தகைய சூழ்நிலையில் நாம் ஏற்கனவே விதிமுறையிலிருந்து விலகல் பற்றி பேசலாம் - அதாவது, நோயின் வளர்ச்சி பற்றி. இது நடக்க, பின்வரும் ஆபத்து காரணிகளால் எளிதாக்கப்படும் சில நிபந்தனைகளை உருவாக்குவது அவசியம்:
- பலவீனமான நோய் எதிர்ப்பு சக்தி;
- ஹார்மோன் சமநிலையில் மாற்றம்;
- நாள்பட்ட மது போதை;
- நாள்பட்ட டிஸ்பாக்டீரியோசிஸ்;
- தொற்றுக்குப் பிந்தைய மற்றும் அறுவை சிகிச்சைக்குப் பிந்தைய நிலைமைகள், உடலின் சோர்வு.
மைக்கோபிளாஸ்மாவின் நோய்க்கிருமித்தன்மை அதிகரிப்பதற்கான பிற காரணங்களில், பின்வருவனவற்றை வேறுபடுத்தி அறியலாம்:
- திருப்தியற்ற சமூக மற்றும் வாழ்க்கை நிலைமைகள், சுகாதார மற்றும் சுகாதாரத் தரங்களுக்கு இணங்கத் தவறியது;
- மைக்கோபிளாஸ்மோசிஸ் நோயாளியுடன் பாதுகாப்பற்ற உடலுறவு;
- யூரோஜெனிட்டல் அமைப்பின் அடிக்கடி அல்லது நாள்பட்ட நோய்கள்;
- முறைகேடான உடலுறவு;
- ஆரம்பகால பாலியல் செயல்பாடு.
மைக்கோபிளாஸ்மா ஹோமினிஸ் பெரும்பாலும் பெண்களில் தோன்றும்:
- விபச்சார பாலியல் வாழ்க்கையுடன்;
- ஹார்மோன் அல்லது நோயெதிர்ப்புத் தடுப்பு மருந்துகள், நுண்ணுயிர் எதிர்ப்பிகளின் நீண்டகால பயன்பாட்டுடன்;
- கருக்கலைப்புகளுக்குப் பிறகு, கர்ப்பம்;
- மன அழுத்தத்தின் செல்வாக்கின் கீழ் நோயெதிர்ப்பு அமைப்பு பலவீனமடைவதன் விளைவாக;
- கீமோதெரபி மற்றும் கதிர்வீச்சு சிகிச்சைக்குப் பிறகு.
மைக்கோபிளாஸ்மா ஹோமினிஸ் என்ற நுண்ணுயிரி சிறிய அளவில் உள்ளது மற்றும் சைட்டோபிளாஸ்மிக் மென்படலத்தால் சூழப்பட்டுள்ளது.
மைக்கோபிளாஸ்மாவுக்கு ஒரு தனித்துவமான செல் சுவர் இல்லை, ஆனால் பாலிமார்பிஸத்தை நோக்கிய போக்கைக் காட்டுகிறது. இத்தகைய அம்சங்கள் ஆண்டிபயாடிக் சிகிச்சைக்கு நுண்ணுயிரிகளின் ஒப்பீட்டு எதிர்ப்பைத் தீர்மானிக்கின்றன.
மைக்கோபிளாஸ்மாவுக்கு உகந்த சில நிலைமைகள் இணைந்தால், நுண்ணுயிர் வேகமாகப் பெருகத் தொடங்குகிறது, இது ஒரு தொற்று எதிர்வினையின் வளர்ச்சியை ஏற்படுத்துகிறது. மைக்கோபிளாஸ்மாக்களின் எண்ணிக்கை 10 ஆயிரம்/மில்லி அல்லது அதற்கும் அதிகமாக இருக்கலாம். அத்தகைய சூழ்நிலையில், ஆண் நோயாளிகள் புரோஸ்டேடிடிஸ், யூரித்ரிடிஸ், எபிடிடிமிடிஸ் ஆகியவற்றை உருவாக்குகிறார்கள், மேலும் பெண்கள் இனப்பெருக்க மற்றும் சிறுநீர் அமைப்புகளில் அழற்சி செயல்முறைகளை உருவாக்குகிறார்கள்.
மைக்கோபிளாஸ்மாக்கள் யூகாரியோடிக் சவ்வுகளில் குடியேறுகின்றன, இது நோயியல் ஏற்பட்டால் உள்ளூர் அழற்சி எதிர்வினையின் வளர்ச்சிக்கு வழிவகுக்கிறது. நுண்ணுயிரிகள் ஏற்பிகளைப் பயன்படுத்தி எபிதீலியல் செல்களில் "ஒட்டிக்கொள்கின்றன", செல்களின் செயல்பாட்டை மாற்றுகின்றன மற்றும் தன்னுடல் தாக்க எதிர்வினைகளைத் தூண்டுகின்றன. இதன் விளைவாக, ஹீமோஸ்டாஸிஸ் சீர்குலைந்து, வாஸ்குலர் எண்டோடெலியம் பாதிக்கப்படுகிறது, பிளேட்லெட் ஒட்டுதல் காணப்படுகிறது, மேலும் DIC நோய்க்குறி உருவாகிறது.
மைக்கோபிளாஸ்மா ஹோமினிஸ் எவ்வாறு பரவுகிறது?
மைக்கோபிளாஸ்மா ஹோமினிஸ் பல வழிகளில் பரவுகிறது:
- பாதுகாப்பற்ற பாலியல் உடலுறவு மூலம் பாலியல் ரீதியாக பரவுதல் சாத்தியமாகும். சில சந்தர்ப்பங்களில், நோயாளி தான் நோய்த்தொற்றின் கேரியர் என்பதை அறியாமல் இருக்கலாம் - ஆனால் இது தொற்றுக்கான சாத்தியத்தை விலக்கவில்லை.
- தாய் மைக்கோபிளாஸ்மாவின் கேரியராக இருந்தால், பிரசவத்தின்போது தாயிடமிருந்து ஒரு குழந்தைக்கு தொற்று ஏற்படலாம்.
- வீட்டுப் பரவல் பொறிமுறையானது பொதுவான தனிப்பட்ட சுகாதாரப் பொருட்களைப் பயன்படுத்துவதை உள்ளடக்கியது: எடுத்துக்காட்டாக, நோய்த்தொற்றின் கேரியர் உட்பட பலர் ஒரே துண்டைப் பயன்படுத்தினால்.
மைக்கோபிளாஸ்மா பரவுவதற்கான மிகவும் பொதுவான வழி உடலுறவு ஆகும்.
நோயியல்
மைக்கோபிளாஸ்மா ஹோமினிஸ் இயற்கை சூழலில் பரவலாக பரவியுள்ளது: நுண்ணுயிர் தொடர்ந்து உயிரினங்களுக்குள் வாழ்கிறது. மைக்கோபிளாஸ்மா ஹோமினிஸ் மற்றும் ஜெனிட்டாலியம் ஆகியவை மரபணு அமைப்பில் வாழ்கின்றன மற்றும் உருவாகின்றன, மேலும் சில நிபந்தனைகளின் கீழ் யூரோஜெனிட்டல் நோய் தோற்றத்தை ஏற்படுத்துகின்றன.
இன்றைய நிலவரப்படி, அழற்சி மரபணு நோய்களின் பின்னணியில் 30-70% பெண்களிலும், 20-40% ஆண்களிலும் மைக்கோபிளாஸ்மா கண்டறியப்படுகிறது.
தொற்றுநோய்க்கான மிகவும் பொதுவான வழி பாதுகாப்பற்ற உடலுறவு ஆகும்.
 [ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
[ 9 ], [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ]
அறிகுறிகள்
மைக்கோபிளாஸ்மா அனைத்து தொடர்புடைய அறிகுறிகளுடனும் ஒரு தொற்று நோயை ஏற்படுத்தும், அல்லது எந்த அறிகுறிகளையும் காட்டாமல் நீண்ட நேரம் "செயலற்ற" நிலையில் இருக்கும். நோய்க்கிருமி நுண்ணுயிரிகளின் எண்ணிக்கை 104-106 CFU/ml அல்லது அதற்கு மேற்பட்டதை அடையும் போது மட்டுமே நோயின் தெளிவான முதல் அறிகுறிகள் கண்டறியப்படும்.
மைக்கோபிளாஸ்மாவால் ஏற்படும் தொற்றின் அடைகாக்கும் காலம் மாறுபடலாம். இது பின்வரும் காரணிகளைப் பொறுத்தது:
- உடலுக்குள் இருக்கும் நுண்ணுயிரிகளின் எண்ணிக்கையிலிருந்து;
- நோய் எதிர்ப்பு சக்தி குறைவதிலிருந்து, உடலின் பொதுவான நிலை;
- காயத்தின் இருப்பிடத்தைப் பொறுத்து - எடுத்துக்காட்டாக, சுவாச மைக்கோபிளாஸ்மோசிஸுடன், அடைகாக்கும் காலம் பல நாட்கள் முதல் ஒரு மாதம் வரை இருக்கலாம், மற்றும் மரபணு உறுப்புகளுக்கு சேதம் ஏற்பட்டால் - இரண்டு முதல் மூன்று வாரங்கள் வரை.
சுவாச அமைப்புக்கு மைக்கோபிளாஸ்மா சேதத்தின் முதல் அறிகுறிகள் ஃபரிங்கிடிஸ், நாசோபார்ங்கிடிஸ், லாரிங்கோபார்ங்கிடிஸ், மூச்சுக்குழாய் அழற்சி ஆகியவற்றின் வளர்ச்சியால் வெளிப்படுகின்றன - அதே நேரத்தில் மருத்துவ படம் பட்டியலிடப்பட்ட நோய்க்குறியீடுகளுக்கு ஒத்திருக்கிறது. போதையின் பொதுவான அறிகுறிகள் பொதுவாக மிதமானவை. இது வெப்பநிலையில் சிறிது அதிகரிப்பு, பலவீனம், தலைவலி, வலி உணர்வு இருக்கலாம். கூடுதல் அறிகுறிகள் வறட்டு இருமல், நாசியழற்சி. பார்வைக்கு, நீங்கள் வெண்படல அழற்சி, சப்மாண்டிபுலர் மற்றும் கர்ப்பப்பை வாய் நிணநீர் அழற்சி, ஓரோபார்னெக்ஸின் சிவத்தல் ஆகியவற்றில் கவனம் செலுத்தலாம். நுரையீரலில் கேட்கும் போது மூச்சுத்திணறல் மற்றும் கடுமையான சுவாசம் வெளிப்படுகிறது.
யூரோஜெனிட்டல் மைக்கோபிளாஸ்மோசிஸின் மருத்துவப் படம் வெவ்வேறு பாலின நோயாளிகளுக்கு தனித்தனியாகக் கருதப்பட வேண்டும்.
பெண்களில் மைக்கோபிளாஸ்மா ஹோமினிஸ், வஜினிடிஸ், சல்பிங்கோ-ஓஃபோரிடிஸ், த்ரஷ், எண்டோமெட்ரிடிஸ் போன்ற அறிகுறிகளுடன் வெளிப்படுகிறது. இந்த தொற்று, பெரினியம் அரிப்பு, விரும்பத்தகாத வாசனையுடன் கூடிய பெரிய வெளியேற்றம், சிறுநீர் கழித்தல் அல்லது உடலுறவின் முடிவில் எரியும் உணர்வு, மேல்பூபிக் வலி போன்றவற்றுடன் வெளிப்படுகிறது. ஒட்டுதல்கள், எக்டோபிக் கர்ப்பம், கருத்தரிப்பதில் சிரமங்கள் போன்றவை இரண்டாம் நிலை வெளிப்பாடுகளாக ஏற்படலாம்.
ஆண்களில் மைக்கோபிளாஸ்மா ஹோமினிஸ் புரோஸ்டேட் சுரப்பி, சிறுநீர்க்குழாய், சிறுநீரகங்களின் சளி திசுக்களைப் பாதிக்கிறது. சிறப்பியல்பு அறிகுறிகள் பின்வருமாறு:
- காலையில் நிறமற்ற சிறிய வெளியேற்றம்;
- சிறுநீர்க்குழாயில் எரியும் உணர்வு;
- இடுப்பில் இழுத்தல், வலி உணர்வுகள்;
- வீக்கம்;
- ஆற்றல் பிரச்சினைகள்.
இந்தப் பிரச்சனை சரியான நேரத்தில் தீர்க்கப்படாவிட்டால், மைக்கோபிளாஸ்மா, விந்தணு உற்பத்தி கோளாறுகளால் ஏற்படும் புரோஸ்டேடிடிஸ், சிறுநீர்க்குழாய் அழற்சி மற்றும் ஆண் மலட்டுத்தன்மை போன்ற நோய்களுக்கு வழிவகுக்கும்.
மைக்கோபிளாஸ்மோசிஸின் இரண்டாம் நிலை அறிகுறிகளில் குமட்டல் மற்றும் வாந்தியின் தூண்டப்படாத தாக்குதல்கள் மற்றும் வெப்பநிலையில் சிறிது அதிகரிப்பு ஆகியவை அடங்கும்.
கர்ப்பிணிப் பெண்களில் மைக்கோபிளாஸ்மா ஹோமினிஸ்
கர்ப்ப காலத்தில் ஒரு பெண்ணின் உடலில் மைக்கோபிளாஸ்மா ஹோமினிஸின் இனப்பெருக்கம் அதிகரிப்பது, முன்கூட்டிய பிரசவம், தன்னிச்சையான கருக்கலைப்பு, கருப்பை இரத்தப்போக்கு மற்றும் ஆரம்பகால நஞ்சுக்கொடி சீர்குலைவு ஆகியவற்றின் வளர்ச்சிக்கு ஒரு தூண்டுதல் காரணியாக மாறும். இத்தகைய பிரச்சனைகள் கருப்பையக அழற்சி செயல்முறையுடன் தொடர்புடையவை.
பிரசவத்தின்போது புதிதாகப் பிறந்த குழந்தைக்கு தொற்று ஏற்பட்டால், மூளைக்காய்ச்சல் அல்லது மைக்கோபிளாஸ்மா நிமோனியா உருவாகும் ஆபத்து அதிகரிக்கிறது. மேம்பட்ட சந்தர்ப்பங்களில், குழந்தை இறக்கக்கூடும்.
கர்ப்ப காலத்தில் கடுமையான வீக்கத்தை ஏற்படுத்தும் மைக்கோபிளாஸ்மா, குழந்தையின் கருப்பையக வளர்ச்சியில் சிக்கல்களை ஏற்படுத்தக்கூடும் என்பதற்கான சான்றுகள் உள்ளன - முதன்மையாக கருவில் போதை மற்றும் சுற்றோட்ட பிரச்சினைகள் காரணமாக.
குழந்தைகளில் மைக்கோபிளாஸ்மா ஹோமினிஸ்
தாய் நோய்வாய்ப்பட்டிருந்தாலோ அல்லது நோய்த்தொற்றின் கேரியராக இருந்தாலோ, குழந்தைகள் முக்கியமாக பிரசவத்தின் போது மைக்கோபிளாஸ்மாவால் பாதிக்கப்படுகிறார்கள். மைக்கோபிளாஸ்மா ஹோமினிஸ் பெரும்பாலும் கோரியோஅம்னியோனிடிஸ், பிரசவத்திற்குப் பிந்தைய தொற்று புண்கள், பைலோனெப்ரிடிஸ் ஆகியவற்றிற்கு முதன்மையான காரணமாகும் - எல்லாவற்றிற்கும் மேலாக, பிரசவத்தின் போது, நுண்ணுயிரிகள் தோலில் மட்டுமல்ல, சளி சவ்வுகளிலும், சுவாச உறுப்புகளிலும், புதிதாகப் பிறந்த குழந்தையின் வயிற்றிலும் கூட நுழைகின்றன.
குழந்தைக்கு தொற்று ஏற்பட்டால் ஏற்படும் விளைவுகள் பின்வருமாறு:
- மூளை வென்ட்ரிகுலிடிஸின் வென்ட்ரிக்கிள்களின் சுவர்களின் வீக்கம்;
- மூளையின் சவ்வுகளின் வீக்கம் - மூளைக்காய்ச்சல்;
- சீழ் கட்டிகள் (வெளிப்புற சீழ் கட்டிகள் மற்றும் மூளை பாதிப்பு உள்ளவை இரண்டும்);
- நிணநீர் அழற்சி, உடலின் பொதுவான போதை.
அத்தகைய குழந்தைகளின் உயிர்வாழ்வு விகிதம் மிகவும் குறைவாகக் கருதப்படுகிறது, மேலும் இது பெரும்பாலும் குழந்தையின் நோய் எதிர்ப்பு சக்தியின் நிலையைப் பொறுத்தது. குணமடைய வாய்ப்பு இருந்தால், அது பொதுவாக கடினமான மற்றும் நீண்ட கால சிகிச்சையின் பின்னணியில் மெதுவாக தொடர்கிறது.
மைக்கோபிளாஸ்மா ஹோமினிஸ் மற்றும் கார்ட்னெரெல்லா
பெரும்பாலும், மைக்கோபிளாஸ்மோசிஸுக்கு சிகிச்சையளிப்பதில் உள்ள சிரமங்கள் என்னவென்றால், பெரும்பாலான சந்தர்ப்பங்களில் தொற்று தனிமைப்படுத்தப்படவில்லை. பல நோயாளிகளில், மைக்கோபிளாஸ்மா யூரியாபிளாஸ்மா, கிளமிடியா, ட்ரைக்கோமோனாஸ், கார்ட்னெரெல்லா ஆகியவற்றுடன் ஒரே நேரத்தில் இணைந்து செயல்படுகிறது. அதனால்தான் தொற்று அழற்சிகளைக் கண்டறிவது முடிந்தவரை விரிவானதாக இருக்க வேண்டும், இதனால் பரிந்துரைக்கப்பட்ட சிகிச்சை போதுமானதாக இருக்கும் மற்றும் ஒருங்கிணைந்த தொற்றுக்கான புதிய அலைக்கு வழிவகுக்காது.
கார்ட்னெரெல்லா யூரோஜெனிட்டல் அமைப்பின் அழற்சி நோய்களில் முன்னணி இடங்களில் ஒன்றாகும், மேலும் இது பெரும்பாலும் பிறப்புறுப்புகள் மற்றும் சிறுநீர் பாதையில் ஏற்படும் அழற்சி செயல்முறைகளுக்கு காரணமாகிறது. கார்ட்னெரெல்லாவுடன் இணைந்து மைக்கோபிளாஸ்மாவை குணப்படுத்துவது கடினம் மற்றும் நோயின் தொடர்ச்சியான அத்தியாயங்களுக்கு ஒரு போக்கைக் காட்டுகிறது.
சிக்கல்கள் மற்றும் விளைவுகள்
மைக்கோபிளாஸ்மா பெரும்பாலும் பிறப்புறுப்பு உறுப்புகளின் தொற்று அழற்சி எதிர்வினையின் தொடக்கத்திற்கு வழிவகுக்கிறது. சில விரும்பத்தகாத விளைவுகள்:
- ஆண்களுக்கும் பெண்களுக்கும் குழந்தை பிறப்பதில் சிரமங்கள்;
- பிசின் செயல்முறைகள், நாள்பட்ட அழற்சி செயல்முறைகள்;
- கர்ப்ப காலத்தில் கோளாறுகள்;
- கருப்பையக கரு வளர்ச்சியின் முரண்பாடுகள்;
- புதிதாகப் பிறந்த குழந்தையின் கடுமையான நோய்கள், மரணம்;
- அவ்வப்போது ஏற்படும் காய்ச்சல் நிலைமைகள்.
கண்டறியும்
மைக்கோபிளாஸ்மா தொற்றுக்கு குறிப்பிட்ட அறிகுறிகள் இல்லாததால், இது நோயறிதலை ஓரளவு கடினமாக்குகிறது. ஆய்வக சோதனைகள் மற்றும் தொற்றுநோயியல் வரலாறு சேகரிப்பு கட்டாயமாகும். இருப்பினும், மைக்கோபிளாஸ்மாவிற்கான அனைத்து நோயறிதல் முறைகளும் தகவல் தரக்கூடியவை அல்ல. உதாரணமாக, மைக்கோபிளாஸ்மாவைக் கண்டறிய ஒளி நுண்ணோக்கி உதவாது, ஏனெனில் இந்த நுண்ணுயிரிக்கு சவ்வு இல்லை.
மைக்கோபிளாஸ்மா இருப்பதாக சந்தேகிக்கப்பட்டால், பின்வரும் நோயறிதல் நடைமுறைகள் மற்றும் சோதனைகள் விரும்பத்தக்கவை:
- மைக்கோபிளாஸ்மா ஹோமினிஸ் வளர்ப்பு: யோனி சுவர்களில் இருந்து அல்லது கர்ப்பப்பை வாய் கால்வாய் அல்லது சிறுநீர்க்குழாய் வெளியேற்றத்திலிருந்து ஒரு ஸ்மியர் எடுக்கப்படுகிறது. இந்த முறை ஸ்மியரில் மைக்கோபிளாஸ்மா ஹோமினிஸை மட்டுமே கண்டறியும், ஆனால் மைக்கோபிளாஸ்மா ஜெனிட்டலியத்தை அல்ல. இந்த முறையின் தீமைகள் பின்வருமாறு: உயர்தர சாகுபடிக்கு சரியான ஊட்டச்சத்து ஊடகத்தைத் தேர்ந்தெடுப்பது எளிதானது அல்ல, மேலும் வளரும் காலம் மிக நீண்டதாக இருக்கலாம்.
- மைக்கோபிளாஸ்மா ஹோமினிஸிற்கான நோயெதிர்ப்பு பகுப்பாய்வு இரத்தத்தில் உள்ள நுண்ணுயிரிகளுக்கு ஆன்டிபாடிகளைக் கண்டறிய அனுமதிக்கிறது. காலையில் வெறும் வயிற்றில் இரத்தம் எடுக்கப்படுகிறது. இந்த முறையின் தீமை என்னவென்றால், இது எப்போதும் தகவலறிந்ததாக இருக்காது. உதாரணமாக, பலவீனமான ஆன்டிஜெனிசிட்டி மற்றும் குறிப்பிடத்தக்க நோயெதிர்ப்பு குறைபாடு நிலையில், குறிகாட்டிகள் தவறாக மாறக்கூடும்.
- மைக்கோபிளாஸ்மாவின் இருப்பை தீர்மானிப்பதில் பாலிமரேஸ் சங்கிலி எதிர்வினை முறை மிகவும் தகவலறிந்ததாகக் கருதப்படுகிறது. இந்த முறை டிஎன்ஏ மைக்கோபிளாஸ்மா ஹோமினிஸ் போன்ற கட்டமைப்புகளைக் கண்டறிய அனுமதிக்கிறது - இரத்தத்திலும் ஒரு ஸ்மியரிலும். இந்த முறைக்கும் பிற வகை ஆராய்ச்சிகளுக்கும் இடையிலான முக்கிய வேறுபாடு என்னவென்றால், ஆண்டிபயாடிக் சிகிச்சைக்குப் பிறகும் குறிகாட்டிகள் சிதைக்கப்படுவதில்லை. இந்த முறையின் தீமை என்னவென்றால், இறந்த நுண்ணுயிரிகளின் கண்டறியப்பட்ட டிஎன்ஏவிற்கும் செயலில் உள்ள நுண்ணுயிரிகளின் டிஎன்ஏவிற்கும் இடையில் குழப்பம் ஏற்பட வாய்ப்புள்ளது.
ஒரு நொதி நோயெதிர்ப்பு ஆய்வை மேற்கொள்ளும்போது, எதிர்மறை குறிகாட்டி அல்லது மைக்கோபிளாஸ்மா ஹோமினிஸின் விதிமுறை, ஆன்டிபாடிகள் IgG மற்றும் IgM இன் இரண்டு குறிகாட்டிகள் கழித்தல் குறியின் கீழ் குறிக்கப்படும்போது கருதப்படுகிறது. மைக்கோபிளாஸ்மா ஹோமினிஸ் IgG இன் மதிப்பு நேர்மறையாகவும், IgM எதிர்மறையாகவும் இருந்தால், நோயாளி ஏற்கனவே தொற்றுக்கு தனது சொந்த நோயெதிர்ப்பு சக்தியை உருவாக்கியுள்ளார் என்பதைப் புரிந்து கொள்ள வேண்டும்.
இரண்டு மதிப்புகளும் நேர்மறையாக இருந்தால், மைக்கோபிளாஸ்மோசிஸுக்கு சிகிச்சை அவசியம்.
இரத்தப் பரிசோதனையில் மைக்கோபிளாஸ்மா ஹோமினிஸ் IgA, IgG மற்றும் IgM இல்லை என்பதைக் காட்டும்போது முழுமையான குணமடைந்ததாகக் கருதப்படுகிறது.
நோய் தொடங்கிய 2-3 வாரங்களுக்குப் பிறகு இரத்தத்தில் மைக்கோபிளாஸ்மா ஹோமினிஸ் IgG கண்டறியப்படுகிறது: மருத்துவ ரீதியாக குணமடைந்த 1-2 ஆண்டுகளுக்குப் பிறகும் இதைக் கண்டறிய முடியும். IgM ஆன்டிபாடிகள் சற்று முன்னதாகவே கண்டறியப்படுகின்றன. இதனால், மைக்கோபிளாஸ்மா ஹோமினிஸ் வகுப்பு IgG க்கான ஆன்டிபாடிகளின் டைட்டர்கள் IgM ஆன்டிபாடிகளை விட தோராயமாக ஒரு வாரம் கழித்து அதிகரிக்கின்றன, ஆனால் அவை நீண்ட காலத்திற்கு உயர்ந்த நிலையில் இருக்கும்.
மைக்கோபிளாஸ்மா ஹோமினிஸிற்கான அளவு பகுப்பாய்வு பின்வரும் குறிப்பு மதிப்புகளால் தீர்மானிக்கப்படுகிறது:
- ஐஜிஜி:
- 0.8 க்கும் குறைவாக - முடிவு (-);
- 0.8 முதல் 1.1 வரை - முடிவு கேள்விக்குரியது;
- 1.1 மற்றும் அதற்கு மேல் - முடிவு (+).
- ஐஜிஎம்:
- 0.8 க்கும் குறைவாக - முடிவு (-);
- 0.8 முதல் 1.1 வரை - முடிவு கேள்விக்குரியது;
- 1.1 மற்றும் அதற்கு மேல் - முடிவு (+).
- இஜிஏ:
- 0.8 க்கும் குறைவாக - முடிவு (-);
- 0.8 முதல் 1.1 வரை - முடிவு கேள்விக்குரியது;
- 1.1 மற்றும் அதற்கு மேல் - முடிவு (+).
கருவி நோயறிதல் பொதுவாக பட்டியலிடப்பட்ட வகை ஆராய்ச்சிகளுக்கு மட்டுமே. பிற நோய்கள் சந்தேகிக்கப்பட்டால் அல்லது சிக்கல்கள் ஏற்பட்டால் மட்டுமே கூடுதல் நோயறிதல் நடைமுறைகள் பரிந்துரைக்கப்படலாம்.
மைக்கோபிளாஸ்மா நோய்த்தொற்றின் வேறுபட்ட நோயறிதல் பெரும்பாலும் மிகவும் கடினமாக உள்ளது, ஏனெனில் இந்த தொற்றுக்கான பொதுவான அறிகுறிகள் இல்லை. எனவே, ஆய்வக சோதனைகள் முக்கிய நோயறிதல் முறையாக மாற வேண்டும். ஒரு விதியாக, மைக்கோபிளாஸ்மோசிஸ் கோனோரியா, யோனி கேண்டிடியாஸிஸ் போன்றவற்றிலிருந்து வேறுபடுகிறது.
சோதனை முடிவுகள் பெரும்பாலும் நோயாளிகளுக்கு நிறைய கேள்விகளை எழுப்புகின்றன. உதாரணமாக, மைக்கோபிளாஸ்மா ஹோமினிஸ் மற்றும் ஜெனிட்டலியம்: வித்தியாசம் என்ன?
மைக்கோபிளாஸ்மா ஹோமினிஸ் என்பது ஒரு நிபந்தனைக்குட்பட்ட நோய்க்கிருமி நுண்ணுயிரியாகும், இது உடலில் சாதாரணமாகவும் நோயியல் நிலைகளிலும் இருக்க முடியும் - இந்த நுண்ணுயிரிகளின் அளவில் மட்டுமே வித்தியாசம் உள்ளது.
மைக்கோபிளாஸ்மா ஜெனிடாலியம் ஆரம்பத்தில் அதிக அளவு நோய்க்கிருமித்தன்மை மற்றும் தொற்றுத்தன்மை கொண்ட ஒரு நோய்க்கிருமி நுண்ணுயிரியாகக் கருதப்படுகிறது. அதிர்ஷ்டவசமாக, மைக்கோபிளாஸ்மா ஜெனிடாலியம் குறைவாகவே காணப்படுகிறது, ஆனால் இந்த இரண்டு வகையான மைக்கோபிளாஸ்மாக்களுக்கும் இடையில் வேறுபட்ட நோயறிதல் கட்டாயமாகும்.
சிகிச்சை
மைக்கோபிளாஸ்மா ஹோமினிஸ் தொற்றுக்கான சிகிச்சை விரிவானதாக இருக்க வேண்டும் மற்றும் நுண்ணுயிர் எதிர்ப்பிகள், பூஞ்சை காளான் மருந்துகள் மற்றும் இம்யூனோமோடூலேட்டர்களை உள்ளடக்கியிருக்க வேண்டும். மேக்ரோலைடு மருந்துகள் பெரும்பாலும் ஆண்டிபயாடிக் சிகிச்சைக்கு பயன்படுத்தப்படுகின்றன - இவை கிளாரித்ரோமைசின், சுமேட், ஃப்ரோமிலிட் போன்றவை. டெட்ராசைக்ளின்களும் இதேபோன்ற விளைவைக் கொண்டுள்ளன. மைக்கோபிளாஸ்மாவிற்கான சிகிச்சையின் காலம் பொதுவாக 1-3 வாரங்கள் ஆகும். இருப்பினும், நோயின் போக்கைப் பொறுத்து, நோயெதிர்ப்பு மண்டலத்தின் பலவீனத்தின் அளவு, நபரின் வயது மற்றும் பொது ஆரோக்கியத்தைப் பொறுத்து மருத்துவர் தனது சொந்த மாற்றங்களைச் செய்யலாம்.
என்சைம் சிகிச்சை முக்கியமாக நாள்பட்ட மைக்கோபிளாஸ்மோசிஸில் பயன்படுத்தப்படுகிறது, மேலும் அடிப்படை ஆண்டிபயாடிக் சிகிச்சையுடன் இணைந்து மட்டுமே பயன்படுத்தப்படுகிறது.
சிக்கலான சிகிச்சையில் பிசியோதெரபி மற்றும் வெளிப்புற மருந்துகளின் பயன்பாடு (கழுவுதல், நீர்ப்பாசனம், சப்போசிட்டரிகள், டச்சிங்) ஆகியவை அடங்கும்.
நான் மைக்கோபிளாஸ்மா ஹோமினிஸுக்கு சிகிச்சையளிக்க வேண்டுமா?
மைக்கோபிளாஸ்மா ஹோமினிஸ் என்பது கர்ப்பிணிப் பெண்கள் உட்பட ஆரோக்கியமான நபரின் சாதாரண தாவரங்களில் எந்த பிரச்சனையோ அல்லது நோயோ ஏற்படாமல் இருக்கக்கூடிய ஒரு நுண்ணுயிரியாகக் கருதப்படுகிறது. சாதாரண நிலைமைகளின் கீழ், மைக்கோபிளாஸ்மா வலிமிகுந்த அறிகுறிகளை ஏற்படுத்தவில்லை என்றால், அதற்கு சிகிச்சையளிக்க வேண்டிய அவசியமில்லை. நோயாளியிடமிருந்து புகார்கள் இருந்தால் மட்டுமே சிகிச்சை பரிந்துரைக்கப்படுகிறது. ஒரு முக்கியமான வேறுபாடு: பகுப்பாய்வு மைக்கோபிளாஸ்மா பிறப்புறுப்பின் இருப்பைக் குறிக்கிறது என்றால், சிகிச்சை மேற்கொள்ளப்பட வேண்டும்.
மைக்கோபிளாஸ்மா ஹோமினிஸிற்கான சிகிச்சை முறை எப்போதும் ஒரு விரிவான விளைவை வழங்க வடிவமைக்கப்பட்டுள்ளது. பின்வரும் மருந்துகள் பொதுவாகப் பயன்படுத்தப்படுகின்றன:
- பரந்த-ஸ்பெக்ட்ரம் நுண்ணுயிர் எதிர்ப்பிகள்:
- டெட்ராசைக்ளின்கள் - டாக்ஸிசைக்ளின்;
- மேக்ரோலைடுகள் - அசித்ரோமைசின், கிளாரித்ரோமைசின்;
- ஃப்ளோரோக்வினொலோன்கள் - சிப்ரோஃப்ளோக்சசின், சிஃப்ரான்.
- ஆன்டிபுரோட்டோசோல் மருந்துகள் - டிரைக்கோபோலம்.
- வெளிப்புற பாக்டீரியா எதிர்ப்பு மற்றும் கிருமி நாசினிகள் - மெட்ரோனிடசோல் சப்போசிட்டரிகள், ஆஃப்லோகைன் களிம்பு, ஹெக்ஸிகான் சப்போசிட்டரிகள்.
- ஆண்டிபயாடிக் சிகிச்சையின் போது பரிந்துரைக்கப்பட வேண்டிய பூஞ்சை எதிர்ப்பு மருந்துகள் நிஸ்டாடின், ஃப்ளூகோனசோல், க்ளோட்ரிமாசோல், அத்துடன் லிவரோல் சப்போசிட்டரிகள் அல்லது பிற.
- தாவர சமநிலையை பராமரிக்கும் புரோபயாடிக்குகள் - வஜினார்ம், லாக்டோனார்ம்.
- நோய் எதிர்ப்புத் தூண்டுதல் மருந்துகள் - இம்யூனல், இம்யூனோரிக்ஸ்.
- கடுமையான வலிக்கு வலி நிவாரணிகள், ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகள்.
- சிக்கலான வைட்டமின்கள் - Vitrum, Undevit, Alphabet.
- டச்சிங், மருத்துவ மூலிகைகளின் காபி தண்ணீருடன் நீர்ப்பாசனம், மிராமிஸ்டின்.
மைக்கோபிளாஸ்மா ஹோமினிஸிற்கான நுண்ணுயிர் எதிர்ப்பிகள்
மருந்தளவு மற்றும் நிர்வாக முறை |
பக்க விளைவுகள் |
சிறப்பு வழிமுறைகள் |
|
சுமேட் |
உணவுக்கு இடையில், ஒரு நாளைக்கு ஒரு முறை 1 கிராம் மருந்தை எடுத்துக் கொள்ளுங்கள். |
தலைவலி, தற்காலிக பார்வைக் குறைபாடு, குமட்டல், வயிற்று வலி. |
45 கிலோவிற்கும் குறைவான எடையுள்ள குழந்தைகளுக்கு சுமேட் காப்ஸ்யூல்களை பரிந்துரைக்க முடியாது. |
கிளாரித்ரோமைசின் |
3-4 வாரங்களுக்கு ஒரு நாளைக்கு இரண்டு முறை 500 மி.கி. எடுத்துக் கொள்ளுங்கள். |
வயிற்று வலி, வயிற்றுப்போக்கு, குமட்டல், சுவை மாற்றங்கள். |
12 வயதுக்குட்பட்ட குழந்தைகளுக்கு சிகிச்சையளிக்க கிளாரித்ரோமைசின் பயன்படுத்தப்படுவதில்லை. |
சிஃப்ரான் |
மைக்கோபிளாஸ்மோசிஸின் கடுமையான நிகழ்வுகளுக்கு, தனித்தனியாக தேர்ந்தெடுக்கப்பட்ட அளவுகளில் இது ஊசி வடிவில் பயன்படுத்தப்படுகிறது. |
உடல் சொறி, குமட்டல், வயிற்றுப்போக்கு, டிரான்ஸ்மினேஸ் செயல்பாட்டில் நிலையற்ற அதிகரிப்பு. |
கர்ப்ப காலத்தில், தாய்ப்பால் கொடுக்கும் போது அல்லது குழந்தை மருத்துவத்தில் பயன்படுத்த சிஃப்ரான் பரிந்துரைக்கப்படவில்லை. |
ஆஃப்லோகைன் கிரீம் |
வெளிப்புற பிறப்புறுப்பின் மைக்கோபிளாஸ்மோசிஸ் உள்ள ஆண்களுக்கு சிகிச்சையளிக்கப் பயன்படுகிறது. தோலில் ஒரு நாளைக்கு 2 முறை தடவவும். |
அரிப்பு, தோல் சிவத்தல், சொறி, வீக்கம். |
மைக்கோபிளாஸ்மாவுக்கு, ஆஃப்லோகைன் கிரீம் ஆண்களுக்கு மட்டுமே பயன்படுத்தப்படுகிறது. பெண்களுக்கு, சப்போசிட்டரிகள் பொருத்தமானவை. |
டாக்ஸிசைக்ளின் (Doxycycline) |
குறைந்தது ஒரு வாரத்திற்கு ஒரு நாளைக்கு இரண்டு முறை 100 மி.கி காப்ஸ்யூல்கள் எடுத்துக் கொள்ளுங்கள். |
அதிக உணர்திறன் எதிர்வினைகள், டின்னிடஸ், செரிமான கோளாறுகள். |
கர்ப்ப காலத்தில் டாக்ஸிசைக்ளின் முரணாக உள்ளது. இது 12 வயது முதல் குழந்தைகளுக்குப் பயன்படுத்தப்படுகிறது. |
 [ 30 ], [ 31 ], [ 32 ], [ 33 ]
[ 30 ], [ 31 ], [ 32 ], [ 33 ]
பிசியோதெரபி சிகிச்சை
உறுதிப்படுத்தப்பட்ட மைக்கோபிளாஸ்மோசிஸ் ஏற்பட்டால் மட்டுமே, துணை சிகிச்சையாக பிசியோதெரபியூடிக் நடைமுறைகள் பரிந்துரைக்கப்படுகின்றன. இத்தகைய நடைமுறைகள் அழற்சி செயல்முறையின் வளர்ச்சியை நிறுத்தவும், ஒட்டுதல்கள் உருவாவதைத் தடுக்கவும் உதவும்.
பொதுவாகப் பயன்படுத்தப்படுகிறது:
- மின் சிகிச்சை (திசுக்களில் இரத்த ஓட்டத்தை மேம்படுத்துகிறது, வலியைக் குறைக்கிறது);
- காந்த லேசர் சிகிச்சை (மருந்துகளின் விளைவை அதிகரிக்கிறது);
- அல்ட்ராசவுண்ட் சிகிச்சை (இரத்த ஓட்டத்தை மேம்படுத்துகிறது, வலியைக் குறைக்கிறது).
ஓசோன் சிகிச்சையை பொது சிகிச்சை திட்டத்தின் ஒரு பகுதியாகப் பயன்படுத்தலாம், இது நுண்ணுயிர் எதிர்ப்பிகளின் விளைவையும் ஓசோனின் சொந்த பாக்டீரியா எதிர்ப்பு விளைவையும் அதிகரிப்பதன் மூலம் சிகிச்சைப் போக்கின் கால அளவைக் குறைக்க அனுமதிக்கிறது.
நாட்டுப்புற வைத்தியம்
மைக்கோபிளாஸ்மோசிஸின் வெற்றிகரமான சிகிச்சைக்கு, கட்டாய ஆண்டிபயாடிக் சிகிச்சையுடன் கூடிய விரிவான அணுகுமுறையைப் பயன்படுத்துவது அவசியம். நாட்டுப்புற வைத்தியங்களைப் பயன்படுத்தி மட்டும் மைக்கோபிளாஸ்மாவை அகற்றுவது சாத்தியமில்லை என்று மருத்துவர்கள் ஒருமனதாக கூறுகின்றனர். இருப்பினும், நாட்டுப்புற வைத்தியங்கள் உண்மையில் மைக்கோபிளாஸ்மோசிஸின் விரும்பத்தகாத அறிகுறிகளை அகற்ற உதவும், மேலும் மருத்துவரால் பரிந்துரைக்கப்படும் பாரம்பரிய பழமைவாத சிகிச்சையை திறம்பட பூர்த்தி செய்யும்.
மைக்கோபிளாஸ்மா ஹோமினிஸுக்கு புதிய பூண்டை ஒவ்வொரு நாளும், பல பற்கள் (குறைந்தது 2 துண்டுகள்) சாப்பிட பரிந்துரைக்கப்படுகிறது. நீங்கள் பூண்டு சாலட் சாஸ் செய்யலாம், பின்னர் அதை சாலட்களில் மட்டுமல்ல, மற்ற உணவுகளிலும் ஊற்றலாம். சாஸ் தயாரிக்க, நீங்கள் நறுக்கிய பூண்டு, எலுமிச்சை சாறு, சிறிது தாவர எண்ணெய் மற்றும் உப்பு ஆகியவற்றை கலக்க வேண்டும்.
நீல கார்ன்ஃப்ளவர் மூலிகையிலிருந்து காய்ச்சிய தேநீரை ஒரு நாளைக்கு மூன்று முறை குடித்தால் மைக்கோபிளாஸ்மா உடலை வேகமாக விட்டுவிடும். அத்தகைய தேநீர் தயாரிக்க, நீங்கள் இரண்டு தேக்கரண்டி உலர்ந்த மூலிகையின் மீது கொதிக்கும் நீரை (250 மில்லி) ஊற்றி 50-60 நிமிடங்கள் மூடியின் கீழ் வைத்திருக்க வேண்டும்.
செயின்ட் ஜான்ஸ் வோர்ட் மற்றும் மெடோஸ்வீட் பூக்கள் மைக்கோபிளாஸ்மாவுக்கு எதிராக நல்ல விளைவைக் கொண்டுள்ளன. இந்த தாவரங்களின் சமநிலை கலவையின் இரண்டு முழு தேக்கரண்டி ஒரு லிட்டர் தண்ணீரில் ஊற்றப்பட்டு 8-10 நிமிடங்கள் குறைந்த வெப்பத்தில் கொதிக்க வைக்கப்பட்டு, பின்னர் ஒரு மூடியின் கீழ் மேலும் 2 மணி நேரம் ஊற்றப்படுகிறது. பின்னர் மருந்து வடிகட்டி ஒரு கிளாஸில் ஒரு நாளைக்கு மூன்று முறை, உணவுக்கு கால் மணி நேரத்திற்கு முன் குடிக்கப்படுகிறது.
ஒரு துணைப் பொருளாக, நோயெதிர்ப்பு மண்டலத்தை சரியாக ஆதரிக்க வைட்டமின்களுடன் உணவை வளப்படுத்த பரிந்துரைக்கப்படுகிறது. மெனுவில் தாவர தயாரிப்புகளையும், ரோஜா இடுப்பு, திராட்சை வத்தல் மற்றும் கெமோமில் ஆகியவற்றின் காபி தண்ணீரையும் சேர்ப்பது அவசியம்.
 [ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ]
[ 34 ], [ 35 ], [ 36 ], [ 37 ], [ 38 ]
மூலிகை சிகிச்சை
பெண் இனப்பெருக்க அமைப்பில் மைக்கோபிளாஸ்மா ஹோமினிஸ் தொற்று ஏற்பட்டால், பின்வரும் உட்செலுத்தலுடன் டச்சிங் செய்ய பரிந்துரைக்கப்படுகிறது: ஒரு தேக்கரண்டி ஆர்திலியா செகுண்டா மூலிகை மற்றும் இரண்டு தேக்கரண்டி நொறுக்கப்பட்ட ஓக் பட்டை எடுத்து, 400 மில்லி கொதிக்கும் நீரை ஊற்றி, 40 நிமிடங்கள் விடவும். இதன் விளைவாக வரும் கஷாயத்தை குளிர்வித்து, நெய்யில் நன்கு வடிகட்டி, காலை மற்றும் இரவு டச்சிங்கிற்கு பயன்படுத்தவும்.
மைக்கோபிளாஸ்மாவிற்கான மூலிகை சிகிச்சையில் வைட்டமின்கள் நிறைந்த மூலிகை தேநீர் குடிப்பதும் அடங்கும், இது நோய் எதிர்ப்பு சக்தியை வலுப்படுத்தவும் ஆதரிக்கவும் உதவுகிறது. ரோஜா இடுப்பு, குருதிநெல்லி மற்றும் பைன் ஊசிகளை தேநீருக்கு அடிப்படையாகப் பயன்படுத்தலாம் - 2 தேக்கரண்டி பொருட்களை 0.5 லிட்டர் கொதிக்கும் நீரில் ஊற்றி ஆறு மணி நேரம் காய்ச்ச விடவும். இதன் விளைவாக வரும் மருந்தை ஒவ்வொரு நாளும் 1-2 கிளாஸ் (தேனுடன்) குடிக்க வேண்டும்.
தினசரி மெனுவில் நிறைய கீரைகள் (வெந்தயம், செலரி தண்டுகள், கொத்தமல்லி), பருவகால காய்கறிகள் மற்றும் சிட்ரஸ் பழங்களைச் சேர்க்க பரிந்துரைக்கப்படுகிறது.
ஹோமியோபதி
மைக்கோபிளாஸ்மா ஹோமினிஸ் தொற்றுக்கான ஹோமியோபதி வைத்தியங்களை ஒரு துணை சிகிச்சையாக மட்டுமே பயன்படுத்த முடியும், ஏனெனில் இந்த மருந்துகள் உடலில் இருந்து தொற்றுநோயை அகற்ற முடியாது. இருப்பினும், அவை அழற்சி செயல்முறையை நிறுத்தி நோயின் விரும்பத்தகாத அறிகுறிகளை அகற்றும்.
கடுமையான அழற்சி செயல்முறைகளில், பின்வரும் ஹோமியோபதி வைத்தியம் பயனுள்ளதாக இருக்கும்:
- அகோனைட்;
- பெல்லடோனா;
- கொலோன்சைட்;
- ஸ்டேஃபிசாக்ரியா;
- மெர்குரியஸ் அரிக்கும் தன்மை கொண்டது.
- நோயின் சப்அக்யூட் போக்கில், பின்வருபவை பெரும்பாலும் பரிந்துரைக்கப்படுகின்றன:
- பென்சோய்கம் அமிலம்;
- ஈக்விசெட்டம்;
- நைட்ரிகம் அமிலம்.
நோய் அடிக்கடி மீண்டும் ஏற்பட்டால், பின்வருபவை உதவும்:
- துஜா;
- லைகோபோடியம்;
- கல்கேரியா கார்போனிகா.
சிகிச்சையின் தொடக்கத்தில், ஹோமியோபதி மருந்துகளின் குறைந்த நீர்த்தல் (சக்தி) பயன்படுத்த பரிந்துரைக்கப்படுகிறது. பின்னர், மருந்து எவ்வளவு பயனுள்ளதாக இருக்கிறது என்பதைப் பொறுத்து அளவை சரிசெய்யலாம்.
அறுவை சிகிச்சை
மைக்கோபிளாஸ்மா ஹோமினிஸ் புண்களுக்கு சிகிச்சையளிப்பதற்கான அறுவை சிகிச்சை தலையீடு நடைமுறையில் இல்லை.
தடுப்பு மைக்கோபிளாஸ்மா கோமினிஸ்
மைக்கோபிளாஸ்மா நோய்த்தொற்றின் சுவாச மாறுபாட்டைத் தடுக்க, தனிப்பட்ட சுகாதாரத்தில் சிறப்பு கவனம் செலுத்தப்பட வேண்டும். மற்றவர்களின் உணவுகளை சாப்பிடுவதற்கும், மற்றவர்களின் ஆடைகளை அணிவதற்கும், மற்றவர்களின் துண்டுகளால் உங்களை உலர்த்துவதற்கும் இது ஏற்றுக்கொள்ள முடியாதது.
யூரோஜெனிட்டல் மைக்கோபிளாஸ்மோசிஸைத் தவிர்க்க, பாலியல் துணைவர்களை கவனமாகத் தேர்ந்தெடுப்பது மற்றும் விபச்சார பாலியல் உறவுகளைத் தவிர்ப்பது அவசியம். அந்நியருடன் உடலுறவு கொள்வது பாதுகாக்கப்பட வேண்டும்.
ஆரம்ப கட்டத்தில் கண்டறியப்பட்ட மைக்கோபிளாஸ்மா தொற்று முழுமையாக குணமடைய அனைத்து வாய்ப்புகளையும் கொண்டுள்ளது என்பது கவனிக்கத்தக்கது.
மனிதர்கள் மைக்கோபிளாஸ்மாவுக்கு நோய் எதிர்ப்பு சக்தியை உருவாக்குவதில்லை, எனவே மைக்கோபிளாஸ்மோசிஸுக்கு எதிராக சிறப்பு தடுப்பூசிகள் எதுவும் இல்லை: தடுப்புக்கான பொறுப்பு முற்றிலும் ஒவ்வொரு நபரிடமும் உள்ளது.
முன்அறிவிப்பு
மைக்கோபிளாஸ்மோசிஸ் சிகிச்சைக்கான அணுகுமுறை திறமையானதாக இருந்தால், மேலும் தொற்று மீண்டும் வருவதற்கான நிகழ்தகவு பூஜ்ஜியமாகக் குறைக்கப்பட்டால், பல மருந்து படிப்புகள் பொதுவாக குணப்படுத்த வழிவகுக்கும். மருத்துவரின் உதவியின்றி, நோயை நீங்களே குணப்படுத்துவது சாத்தியமில்லை.
கூடுதலாக, முழுமையான குணமடைய, மைக்கோபிளாஸ்மா ஹோமினிஸுடன் உடலில் இருக்கக்கூடிய பிற தொற்று நோய்களுக்கும் பரிசோதனை செய்வது அவசியம். மைக்கோபிளாஸ்மா ஹோமினிஸ் மட்டுமே நோய்க்கிருமி இல்லையென்றால், சிகிச்சை நீண்டதாக இருக்கலாம், ஆனால் அது முழுமையாக குணப்படுத்தக்கூடியது.

