கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
மைக்கோபிளாஸ்மா ஹோமினிஸ்: அமைப்பு, அறிகுறிகள், சிகிச்சை
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 03.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
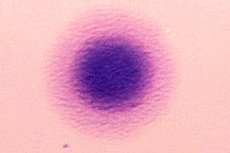
யூரோஜெனிட்டல் மைக்கோபிளாஸ்மோசிஸ் என்பது மிகவும் பொதுவான நோயியல் ஆகும், இது பாலியல் ரீதியாக பரவும் நோய்களுடன் தொடர்புடையது மற்றும் பல்வேறு வகையான மைக்கோபிளாஸ்மாவால் ஏற்படலாம். மிகவும் பாதிப்பில்லாத வகை மைக்கோபிளாஸ்மா ஹோமினிஸ் என்று கருதப்படுகிறது - இது முற்றிலும் ஆரோக்கியமான மக்களின் உடலில் வாழும் ஒரு நிபந்தனைக்குட்பட்ட நோய்க்கிருமி பாக்டீரியம். கடந்த சில தசாப்தங்களாக, விஞ்ஞானிகள் இந்த நோய்க்கிருமியைப் பற்றி நிறைய கற்றுக்கொண்டனர் - குறிப்பாக, அவர்கள் தொற்றுநோயியல், மருத்துவ படம் மற்றும் மரபணு அமைப்புக்கு ஏற்படும் சேதத்தின் ஆய்வக நோயறிதல்களை இன்னும் முழுமையாக ஆய்வு செய்ய முடிந்தது.
அமைப்பு மைக்கோபிளாஸ்மா ஹோமினிஸ்
மைக்கோபிளாஸ்மாக்கள் ஒரு பாக்டீரியா குழுவாகும், இதன் பிரதிநிதிகள் அளவு சிறியவர்கள் (125 முதல் 250 மைக்ரான் வரை). இத்தகைய பாக்டீரியாக்கள் உச்சரிக்கப்படும் பாலிமார்பிசம் மற்றும் புற-செல்லுலார் சூழலில் இனப்பெருக்கம் செய்யும் திறன் ஆகியவற்றால் வகைப்படுத்தப்படுகின்றன. இந்த நுண்ணுயிரிகள் தங்கள் சொந்த வளர்ச்சிக்கு ஸ்டெரோல்களை (கொழுப்பு) பயன்படுத்துகின்றன, அவை சல்பானிலமைடு மருந்துகள், பென்சில்பெனிசிலின் ஆகியவற்றை எதிர்க்கின்றன, ஆனால் எரித்ரோமைசின் மற்றும் டெட்ராசைக்ளின் ஆகியவற்றிற்கு உணர்திறன் கொண்டவை.
ஒரு சிறப்பு ஊட்டச்சத்து ஊடகத்தில் விதைக்கப்படும்போது, மைக்கோபிளாஸ்மா இருண்ட மையம் மற்றும் லேசான எல்லையுடன் கூடிய காலனிகளை உருவாக்குகிறது ("வறுத்த முட்டை தோற்றம்" என்று அழைக்கப்படுகிறது). பாக்டீரியாக்கள் அசல் நுண்ணுயிர் வடிவத்திற்குத் திரும்புவதில்லை, இது அவற்றை L-வடிவ நுண்ணுயிரிகளிலிருந்து வேறுபடுத்துகிறது.
மைக்கோபிளாஸ்மா என்பது வைரஸ்கள், நுண்ணுயிரிகள் மற்றும் புரோட்டோசோவாக்களுக்கு இடையிலான ஒரு இடைநிலை நிலையாகும். அவை ஒரு குறிப்பிட்ட வெப்பநிலை ஆட்சியில் லிப்போபிலிக் வறண்ட நிலையில் பல ஆண்டுகளாக உயிர்வாழும் மற்றும் சேமிக்கப்படும் திறன் கொண்டவை.
சிறுநீர்பிறப்புறுப்பு அமைப்பில், மைக்கோபிளாஸ்மா ஹோமினிஸ் பெரும்பாலும் காணப்படுகிறது. இந்த பாக்டீரியா போவின் ஹார்ட்டின் டிரிப்டிக் டைஜஸ்ட் போன்ற ஒரு ஊடகத்தில் முளைக்கிறது, இதில் 20% குதிரை சீரம் மற்றும் 10% ஈஸ்ட் சாறு (pH 7.4) சேர்க்கப்படுகிறது. அடர்த்தியான ஊட்டச்சத்து ஊடகத்தில், பாக்டீரியாவின் வழக்கமான பாப்பில்லரி வடிவம் உருவாகிறது.
வாழ்க்கை சுழற்சி மைக்கோபிளாஸ்மா ஹோமினிஸ்
மைக்கோபிளாஸ்மா ஹோமினிஸ் தொற்று பெரும்பாலும் பிரசவத்தின்போது ஏற்படுகிறது: குழந்தை நோய்க்கிருமி தாயிடமிருந்து தொற்றுநோயைப் பெறுகிறது. முதிர்வயதில், நோய்க்கிருமி துணையுடன் பாலியல் தொடர்புக்குப் பிறகு தொற்று ஏற்படுகிறது.
பொதுவாக, தொற்றுநோய்க்கான பல முக்கிய காரணங்களை நாம் அடையாளம் காணலாம்:
- வாய்வழி, குத, யோனி செக்ஸ் உட்பட எந்தவொரு பாதுகாப்பற்ற பாலியல் தொடர்பும். இந்த காரணத்திற்காக, மீண்டும் தொற்று ஏற்படுவதைத் தவிர்க்க இரு கூட்டாளிகளுக்கும் சிகிச்சை அளிக்கப்பட வேண்டும்.
- ஆரோக்கியமற்ற வாழ்க்கை முறை, மோசமான ஊட்டச்சத்து, உடலில் பிற தொற்றுகள் இருப்பது, தாழ்வெப்பநிலை ஆகியவற்றால் ஏற்படும் நோயெதிர்ப்பு மண்டலத்தின் பலவீனம்.
- பிரசவத்தின்போது நோய்வாய்ப்பட்ட தாயிடமிருந்து குழந்தைக்கு தொற்று.
மைக்கோபிளாஸ்மா ஹோமினிஸிற்கான இயற்கையான சூழல் மனித உடலின் உள் உறுப்புகளை உள்ளடக்கிய எபிதீலியல் அடுக்கு ஆகும். இந்த நுண்ணுயிரிகள் மண், நீர் அல்லது பிற இயற்கை சூழல்களில் கிட்டத்தட்ட ஒருபோதும் காணப்படுவதில்லை. பாக்டீரியாக்கள் ஒரு சிறிய உணவு விநியோகத்தைக் கொண்டிருப்பதால், அவை எபிதீலியல் செல்களை ஒட்டுண்ணியாக மாற்றுவதன் மூலம் தேவையான பொருட்களைப் பெறுகின்றன, அவை இறந்துவிடுகின்றன அல்லது உருமாறுகின்றன. மைக்கோபிளாஸ்மோசிஸ் சிகிச்சை எப்போதும் வெற்றிகரமாக இருக்காது, ஆனால் அது எப்போதும் அறிவுறுத்தப்படுவதில்லை: சந்தர்ப்பவாத நுண்ணுயிரிகளின் இருப்பை உடல் வெளிநாட்டு நுண்ணுயிரிகளாக அங்கீகரிக்காததால் மறுபிறப்புகள் ஏற்படலாம் - எல்லாவற்றிற்கும் மேலாக, அவை பொதுவாக நோயின் வளர்ச்சியை ஏற்படுத்தாமல் சளி சவ்வுகளில் இருக்கலாம். சாதகமான சூழ்நிலையில், நோய்க்கிருமிகளின் நல்ல மறுசீரமைப்பு பண்புகள் காரணமாக, தொற்று காலனிகள் ஒப்பீட்டளவில் விரைவாக முன்னேறும்.
நோய் தோன்றும்
மைக்கோபிளாஸ்மா ஹோமினிஸின் இனப்பெருக்கம் அதிகரிப்பதற்கு பின்வரும் காரணிகள் பங்களிக்கின்றன:
- அடிக்கடி டச்சிங்;
- குளோரின் கொண்ட கிருமி நாசினிகள் தயாரிப்புகளுடன் டச்சிங் (உதாரணமாக, கிபிடன், மிராமிஸ்டின்);
- 9-நோனாக்சினோல் கொண்ட கருத்தடை மருந்துகளின் பயன்பாடு (அத்தகைய மருந்துகளில் யோனி சப்போசிட்டரிகள் பேட்டண்டெக்ஸ் ஓவல், நோனாக்சினோல் ஆகியவை அடங்கும்);
- விந்தணுக்கொல்லி சிகிச்சையுடன் (9-நோனாக்சினோல்) தடை பாதுகாப்பைப் பயன்படுத்துதல்;
- ஒழுங்கற்ற பாலியல் வாழ்க்கை, கூட்டாளர்களின் அடிக்கடி மாற்றம்;
- பரந்த-ஸ்பெக்ட்ரம் நுண்ணுயிர் எதிர்ப்பிகளுடன் சிகிச்சை;
- பரந்த அளவிலான பாக்டீரியா எதிர்ப்பு செயல்பாடு (டெர்ஷினன், பெட்டாடின், பாலிஜினாக்ஸ்) கொண்ட யோனி மாத்திரைகள் மற்றும் சப்போசிட்டரிகளுடன் சிகிச்சை;
- நோயெதிர்ப்பு மண்டலத்தின் கூர்மையான பலவீனம், தாழ்வெப்பநிலை.
மைக்கோபிளாஸ்மா ஹோமினிஸ் எவ்வாறு பரவுகிறது?
முன்னதாக, மைக்கோபிளாஸ்மா ஹோமினிஸ் மறைமுகமாக பரவக்கூடும் என்று நம்பப்பட்டது, எடுத்துக்காட்டாக, பல்வேறு வீட்டுப் பொருட்கள் (படுக்கை, துண்டுகள், குழந்தைகள் பானை), அதே போல் போதுமான அளவு கிருமி நீக்கம் செய்யப்படாத மருத்துவ கருவிகள் (யோனி முனைகள், ரப்பர் கையுறைகள், மகளிர் மருத்துவ கண்ணாடிகள்) மூலமாகவும்.
இருப்பினும், இன்று வீட்டு நோய்த்தொற்றுக்கான நிகழ்தகவு "மிகவும் சாத்தியமற்றது" (கிட்டத்தட்ட சாத்தியமற்றது) என வரையறுக்கப்படுகிறது. மைக்கோபிளாஸ்மா ஹோமினிஸ் உடலில் இரண்டு வழிகளில் மட்டுமே நுழைய முடியும் என்று நம்பப்படுகிறது: பிரசவத்தின் போது தாயிடமிருந்து மற்றும் பாலியல் ரீதியாக.
நோய் தன்னிச்சையாக வெளிப்பட்டால், மைக்கோபிளாஸ்மா ஹோமினிஸ் பாக்டீரியம் உடலில் ஏற்கனவே இருந்ததைக் குறிக்கலாம், இது சாதகமான சூழ்நிலையில் செயல்படத் தொடங்கியது. அதாவது, அந்த நபர் ஏற்கனவே சிறிது காலமாக நோய்க் கடத்தியாக இருந்திருப்பார்.
நோயியல்
மைக்கோபிளாஸ்மாக்கள் தாவரங்களின் மேற்பரப்பிலும் பாலூட்டிகளுக்குள்ளும் வாழும் சிறிய நுண்ணுயிரிகளாகும். மனித உடல் 16 வகையான மைக்கோபிளாஸ்மாக்களுக்கு "புகலிடமாக" மாறலாம். அவற்றில், ஆறு வகைகள் மரபணு அமைப்பின் சளி சவ்விலும், மற்ற பத்து வகைகள் வாய்வழி குழி மற்றும் ஓரோபார்னக்ஸிலும் அமைந்துள்ளன.
முதல் ஆறு வகைகளில் பின்வருவன அடங்கும்:
- யூரியாபிளாஸ்மா யூரியாலிட்டிகம்;
- mycoplasma primatum, spermatophyllum, penetrans;
- மைக்கோபிளாஸ்மா ஹோமினிஸ் மற்றும் பிறப்புறுப்பு.
பட்டியலிடப்பட்ட பாக்டீரியாக்கள் சந்தர்ப்பவாத நுண்ணுயிரிகளின் வகையைச் சேர்ந்தவை. இதன் பொருள் அவற்றின் இருப்பு ஒரு நோயின் வளர்ச்சியை ஏற்படுத்தும், ஆனால் அவை முற்றிலும் ஆரோக்கியமான ஒரு நபரில் "அமைதியாக" வாழவும் முடியும்.
பிரசவத்தின்போது தொற்று பெரும்பாலும் ஏற்படுகிறது - தாயிடமிருந்து குழந்தைக்கு (பெரும்பாலும் சிறுவர்களை விட சிறுமிகளுக்கு).
பெரியவர்களுக்கு, உடலுறவின் போது தொற்று ஏற்படுகிறது; வீடுகளில் இருந்து தொற்று பரவுவது சாத்தியமில்லை.
புதிதாகப் பிறந்த பெண் குழந்தைகளில் 25% பேருக்கு பிறப்புறுப்புகளின் மேற்பரப்பில் மைக்கோபிளாஸ்மா ஹோமினிஸ் காணப்படுகிறது. பாதிக்கப்பட்ட ஆண் குழந்தைகளின் சதவீதம் கணிசமாகக் குறைவு. மேலும், முக்கியமாக ஆண் குழந்தைகளில், சுய-குணப்படுத்தலை பின்னர் காணலாம்: பாக்டீரியாக்கள் தாங்களாகவே இறக்கின்றன. இது பெண் குழந்தைகளிலும் நிகழ்கிறது, ஆனால் மிகக் குறைவாகவே நிகழ்கிறது.
புள்ளிவிவரங்களின்படி, உயர்நிலைப் பள்ளி வயதுடைய பெண்களில் (கன்னிப் பெண்கள் மட்டும்) 10-17% வழக்குகளில் மட்டுமே மைக்கோபிளாஸ்மா ஹோமினிஸ் காணப்படுகிறது. பாலியல் செயல்பாடு தொடங்குவதால், பாக்டீரியா பரவும் அளவு அதிகரிக்கிறது, இது நோய்த்தொற்றின் பாலியல் பரவலால் விளக்கப்படுகிறது.
பொதுவாக, மைக்கோபிளாஸ்மா ஹோமினிஸ் 20-50% பெண்களின் உடலில் உள்ளது. ஆண்கள் மிகவும் குறைவாகவே கேரியர்களாக மாறுகிறார்கள், மேலும் அவர்களில் சுய-குணப்படுத்துதல் பெரும்பாலும் பதிவு செய்யப்படுகிறது.
Mycoplasma genitalium மைக்கோபிளாஸ்மா ஹோமினிஸை விட மிகவும் குறைவாகவே பரவுகிறது.
இந்த பாக்டீரியத்தால் ஏற்படும் மிகவும் பொதுவான நோய்கள்:
- ஆண் சிறுநீர்க்குழாய் அழற்சி;
- பெண் பாக்டீரியா வஜினோசிஸ் (கார்ட்னெரெல்லோசிஸ்);
- பெண்களில் உள் பிறப்புறுப்பு உறுப்புகளின் வீக்கம்;
- பைலோனெப்ரிடிஸ்.
இன்றுவரை, மைக்கோபிளாஸ்மா ஹோமினிஸ் ஆண்களுக்கு புரோஸ்டேடிடிஸை ஏற்படுத்தும் என்பதற்கு தெளிவான ஆதாரங்கள் எதுவும் இல்லை.
 [ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
[ 26 ], [ 27 ], [ 28 ], [ 29 ], [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ], [ 35 ], [ 36 ], [ 37 ]
அறிகுறிகள்
பெரும்பாலான சந்தர்ப்பங்களில், மைக்கோபிளாஸ்மா ஹோமினிஸ் வண்டி எந்த அறிகுறிகளையும் காட்டாது. பெரும்பாலான மக்களில், பாக்டீரியாவின் இருப்பு கவனிக்கப்படாமல் போகிறது. இதனால்தான் நுண்ணுயிரிகளின் காலனிகள் அதிகமாகும்போது மட்டுமே நோயைக் கண்டறிவது சாத்தியமாகும்.
சில நிபந்தனைகளின் கீழ் - உதாரணமாக, நோயெதிர்ப்பு பாதுகாப்பு கூர்மையாக பலவீனமடைவதால், கடுமையான மன அழுத்தம் அல்லது தாழ்வெப்பநிலைக்குப் பிறகு, மைக்கோபிளாஸ்மா ஹோமினிஸ் செயல்படுத்தப்படுகிறது, மேலும் நோயின் முதல் சிறப்பியல்பு அறிகுறிகள் தோன்றும்.
பெண்களில், இந்த நோயியல் சிறுநீர்க்குழாய், வெஸ்டிபுலர் சுரப்பிகள், கருப்பைகள், கருப்பை, குழாய்கள் மற்றும் யோனிக்கு சேதம் ஏற்படுவதன் மூலம் வெளிப்படுகிறது. அறிகுறிகள் பின்வருமாறு:
- வெவ்வேறு அளவிலான வெளியேற்றத்தின் தோற்றம், அரிப்பு மற்றும் எரியும் உணர்வு;
- சிறுநீர் கழித்தல் மற்றும் உடலுறவின் போது அசௌகரியம்.
ஆண்கள் பொதுவாக சிறுநீர்க் குழாயிலிருந்து சிறிதளவு வெளியேற்றம் (பொதுவாக காலையில், எழுந்த பிறகு), இடுப்பில் வலி மற்றும் சிறுநீர் கழிக்கும் போது ஆறுதல் இல்லாமை பற்றி புகார் கூறுகின்றனர். நுண்ணுயிரிகள் எபிடிடிமிஸைப் பாதித்தால், அவற்றின் அளவு அதிகரிப்பு காணப்படுகிறது, மேலும் விதைப்பையில் மந்தமான வலி தோன்றும்.
முற்றிய நிலைகளில், மேகமூட்டமான சிறுநீர் கவனிக்கத்தக்கது, சிறுநீரில் சீழ் தோன்றும், மேலும் அடிக்கடி சிறுநீர் கழிக்க வேண்டும் என்ற தூண்டுதல் (குறிப்பாக இரவில்) இருக்கும்.
நோய் அறிகுறிகள் தோன்றும் கால இடைவெளி
எந்தவொரு தொற்று நோயியலையும் போலவே, மைக்கோபிளாஸ்மா ஹோமினிஸ் தொற்றுக்கும் அதன் சொந்த அடைகாக்கும் காலம் உள்ளது, இதன் காலம் இன்னும் தெளிவாக வரையறுக்கப்படவில்லை. பல்வேறு ஆதாரங்களின்படி, இந்த காலம் 3 நாட்கள் முதல் ஐந்து வாரங்கள் வரை நீடிக்கும். சராசரி அடைகாக்கும் காலம் 15-19 நாட்கள் ஆகும்.
மைக்கோபிளாஸ்மா ஹோமினிஸ் தொற்று எப்போதும் நோயின் வளர்ச்சிக்கு வழிவகுக்காது. ஆரோக்கியமான நோயாளிகளில் நுண்ணுயிரிகளை அடிக்கடி கண்டறிவதன் மூலமும், மைக்கோபிளாஸ்மாவால் பாதிக்கப்படாதவர்களில் ஆன்டிபாடிகளைக் கண்டறிவதன் மூலமும் இது குறிக்கப்படுகிறது.
மறைந்திருக்கும், அறிகுறியற்ற மைக்கோபிளாஸ்மா தொற்று நோயியல் பெரும்பாலும் கர்ப்பம் அல்லது பிரசவத்தின் தொடக்கத்தில், தாழ்வெப்பநிலை, கடுமையான மன அழுத்தத்திற்குப் பிறகு செயலில் இறங்குகிறது.
முதல் அறிகுறிகள்
பெண்கள் மற்றும் ஆண்களுக்கு பொதுவான மைக்கோபிளாஸ்மா ஹோமினிஸ் நோய்த்தொற்றின் பின்வரும் முக்கிய அறிகுறிகளை நிபுணர்கள் சுட்டிக்காட்டுகின்றனர்:
- பிறப்புறுப்புகளின் வெளிப்புற மேற்பரப்பில் எரிச்சல் உணர்வு;
- யோனி அல்லது சிறுநீர்க்குழாயிலிருந்து தெளிவான அல்லது சீழ் மிக்க வெளியேற்றத்தின் தோற்றம்;
- சிறுநீர் கழிக்கும் போது மற்றும் அதற்குப் பிறகு அசௌகரியம்;
- உடலுறவின் போது மற்றும் அதற்குப் பிறகு அசௌகரியம்;
- அடிவயிற்றின் கீழ் வலி (வலி இடுப்புப் பகுதிக்கு பரவக்கூடும்);
- ஆண்களில், விதைப்பையில் வலி;
- மரபணு உறுப்புகளில் அழற்சி செயல்முறைகள்;
- அடிக்கடி சிறுநீர் கழிக்க வேண்டும் என்ற வெறி, சிறுநீர் கழித்தல் கோளாறுகள்;
- பொது போதை அறிகுறிகள் (பலவீனம், தலைவலி, பசியின்மை, தாகம்).
மைக்கோபிளாஸ்மா ஹோமினிஸ் மற்ற அறிகுறிகளையும் ஏற்படுத்தலாம்: இது நோயியலின் நிலை, பாக்டீரியாவின் வளர்ச்சியின் நிலை, நோயின் மொத்த காலம் மற்றும் உடலின் பொதுவான நிலை ஆகியவற்றைப் பொறுத்தது.
பெண்களில் மைக்கோபிளாஸ்மா ஹோமினிஸ்
ஒரு பெண் மைக்கோபிளாஸ்மா ஹோமினிஸின் கேரியராக மாறினால், அவளுக்கு அது பெரும்பாலும் தெரியாது. தோராயமாக 10-20% வழக்குகளில், நோய் பரவும் பாதை எந்த அறிகுறிகளும் இல்லாமல், மறைந்திருக்கும் - சில சூழ்நிலைகள் தொற்று ஏற்பட வழிவகுக்கும் வரை. சில நேரங்களில் ஒரு பெண்ணுக்கு இந்த பாக்டீரியா வாழ்நாள் முழுவதும் இருக்கலாம், மேலும் எந்த அறிகுறிகளும் இல்லாமல் இருக்கலாம்.
- மைக்கோபிளாஸ்மா ஹோமினிஸ் வெளிப்புற பிறப்புறுப்பைப் பாதித்தால், தொற்று யோனி மற்றும் சிறுநீர்க்குழாயின் சளி திசுக்களில் குவிகிறது. பெரும்பாலான சந்தர்ப்பங்களில், எந்த புகாரும் இல்லை; அரிதாக, கிட்டத்தட்ட வெளிப்படையான வெளியேற்றம் மற்றும் லேசான அரிப்பு தோன்றும்.
- தொற்று உட்புற இனப்பெருக்க உறுப்புகளைப் பாதித்தால், அந்தப் பெண் அடிவயிற்றின் கீழ் வலி, சிறுநீர் கழிக்கும் போது ஏற்படும் அசௌகரியம் மற்றும் பல சீழ் மிக்க யோனி வெளியேற்றம் குறித்து புகார் கூறலாம்.
பெண்களில் மைக்கோபிளாஸ்மா ஹோமினிஸ் தொற்று பாக்டீரியா வஜினோசிஸ், சிறுநீர்க்குழாய் அழற்சி, எண்டோமெட்ரிடிஸ், சல்பிங்கோ-ஓஃபோரிடிஸ், பைலோனெப்ரிடிஸ் ஆகியவற்றின் வளர்ச்சியுடன் சேர்ந்து இருக்கலாம். பெண்களில் மைக்கோபிளாஸ்மோசிஸ் பெரும்பாலும் யூரியாபிளாஸ்மா மற்றும் கிளமிடியாவுடன் ஒரே நேரத்தில் கண்டறியப்படுகிறது. தோராயமாக 10-50% வழக்குகளில், நுண்ணுயிரிகளின் இருப்பு நோயின் வளர்ச்சியை ஏற்படுத்தாது.
 [ 38 ], [ 39 ], [ 40 ], [ 41 ]
[ 38 ], [ 39 ], [ 40 ], [ 41 ]
கர்ப்பிணிப் பெண்களில் மைக்கோபிளாஸ்மா ஹோமினிஸ்
இன்றுவரை, கர்ப்ப காலத்தில் மைக்கோபிளாஸ்மா ஹோமினிஸின் தாக்கம் குறித்த கேள்விக்கு தெளிவான பதில் இல்லை. சில நிபுணர்கள் இந்த நுண்ணுயிரியை ஒரு பிரத்தியேகமான நோய்க்கிருமி பாக்டீரியமாகக் கருதுகின்றனர், இது ஒரு குழந்தையைப் பெற்றெடுக்கும் செயல்முறையை கணிசமாக சிக்கலாக்கும்: சிக்கல்களில் தன்னிச்சையான கருச்சிதைவு, முன்கூட்டிய பிரசவம், குறைந்த பிறப்பு எடை, கரு மறைதல், பிரசவத்திற்குப் பிந்தைய பிரச்சினைகள் போன்றவை அடங்கும்.
இருப்பினும், பெரும்பாலான விஞ்ஞானிகள் மைக்கோபிளாஸ்மா சில நிபந்தனைகளின் கீழ் மட்டுமே தொற்று சிக்கல்களை ஏற்படுத்தும் என்றும், எனவே பெண்களுக்கு எந்த ஆபத்தையும் ஏற்படுத்தாது என்றும் நம்புகிறார்கள்.
பாக்டீரியாவால் பாதிக்கப்பட்ட குழந்தைக்கு பெரும்பாலும் பிரசவத்தின் போது தொற்று ஏற்படுகிறது. இதுபோன்ற சூழ்நிலையில், பார்வை உறுப்புகள், மேல் சுவாசக்குழாய் மற்றும் பிறப்புறுப்புகள் தொற்றுக்கான நுழைவுப் புள்ளிகளாகின்றன. ஒரு நுண்ணுயிரி இருப்பது ஒரு குழந்தைக்கு வெண்படல அழற்சி, பிறவி நிமோனியா, சுவாசக் கோளாறு நோய்க்குறி, நாள்பட்ட நுரையீரல் நோய்க்குறியியல், மூளையழற்சி மற்றும் செப்சிஸ் ஆகியவற்றின் வளர்ச்சிக்கு வழிவகுத்த சந்தர்ப்பங்கள் உள்ளன - ஆனால், ஒரு விதியாக, இது மற்ற வகையான மைக்கோபிளாஸ்மா தொற்றுக்கும் பொருந்தும்.
குறைப்பிரசவக் குழந்தைகளுக்கு அதிக ஆபத்து உள்ளது. ஒரு முழு காலக் குழந்தை பாதிக்கப்பட்டால், பாக்டீரியா படிப்படியாக அகற்றப்படும், எனவே எந்த அறிகுறிகளும் காணப்படுவதில்லை. புதிதாகப் பிறந்த குழந்தைகளில் தொற்று வண்டியைக் கண்டறியும் போது, பெரும்பாலான சந்தர்ப்பங்களில், சந்தர்ப்பவாத நுண்ணுயிரி மற்ற தொற்று முகவர்களின் இருப்பின் பின்னணியில் கண்டறியப்படுகிறது என்பது கவனிக்கத்தக்கது. மோனோகாரேஜ் போன்ற மோனோபாதாலஜி கிட்டத்தட்ட ஒருபோதும் சந்திக்கப்படுவதில்லை.
ஆண்களில் மைக்கோபிளாஸ்மா ஹோமினிஸ்
ஆண் மக்கள்தொகையில், மைக்கோபிளாஸ்மா ஹோமினிஸ் பெரும்பாலும் ஒரு கேரியராகும், ஆனால் நோயின் வளர்ச்சி எந்த வசதியான தருணத்திலும் ஏற்படலாம்.
நோய்த்தொற்றின் அறிகுறிகளான மைக்கோபிளாஸ்மோசிஸை குறிப்பிட்டதாக அழைக்க முடியாது. ஆண்கள் பின்வரும் புகார்களை முன்வைக்கலாம்:
- சிறுநீர்க்குழாய் வெளியேறும் இடத்தில் எரியும் உணர்வு;
- சிறுநீர்க்குழாய் திறப்பிலிருந்து கிட்டத்தட்ட வெளிப்படையான வெளியேற்றம் (முக்கியமாக ஒரு இரவு ஓய்வுக்குப் பிறகு);
- சிறுநீர் கழிக்கும் போது கூர்மையான வலி;
- சிறுநீர்க்குழாய் வெளியேறும் இடத்தின் லேசான வீக்கம் மற்றும் சிவத்தல், அதன் ஒட்டுதல்;
- இடுப்பு பகுதியில், விந்தணு பகுதியில் மந்தமான வலி.
நோயெதிர்ப்பு மறுமொழியின் இருப்பைப் பொறுத்து பட்டியலிடப்பட்ட அறிகுறிகள் மறைந்து மீண்டும் தோன்றக்கூடும். கூடுதலாக, நுண்ணுயிர் பின்வரும் அழற்சி செயல்முறைகளின் வளர்ச்சியுடன் தனிப்பட்ட உறுப்புகளை பாதிக்கலாம்:
- சிறுநீர்ப்பை அழற்சி;
- வெசிகுலிடிஸ்;
- ஆர்க்கியோபிடிடிமிடிஸ்;
- கோலிகுலிடிஸ்;
- பாலனோபோஸ்டிடிஸ்.
மைக்கோபிளாஸ்மா ஹோமினிஸால் ஏற்படும் நோயைப் பொறுத்து, சில அறிகுறிகள் காணப்படும். இருப்பினும், ஆண்களில் சுயமாக குணமடைதல் பொதுவானது.
குழந்தைகளில் மைக்கோபிளாஸ்மா ஹோமினிஸ்
குழந்தை பருவ தொற்று நோய்களில், கிளமிடியா மற்றும் மைக்கோபிளாஸ்மா ஆகியவை பெரும்பாலும் கண்டறியப்படுகின்றன. பல சந்தர்ப்பங்களில், மறைந்திருக்கும் வண்டி ஏற்படுகிறது.
குழந்தையின் கருப்பையக தொற்றுடன் மிகவும் கடுமையான புண்கள் காணப்படுகின்றன: இருப்பினும், இத்தகைய நோய்கள் முக்கியமாக மைக்கோபிளாஸ்மா நிமோனியாவால் ஏற்படுகின்றன.
சாதாரண வரம்புகளுக்குள் குழந்தைகளில் காணப்படும் மைக்கோபிளாஸ்மா ஹோமினிஸ், பொதுவாக எந்த வலிமிகுந்த வெளிப்பாடுகளையும் ஏற்படுத்தாது மற்றும் சிகிச்சை தேவையில்லை. சிறுவர்களில், சுய-குணப்படுத்துதல் அடிக்கடி காணப்படுகிறது: நுண்ணுயிரிகளின் எண்ணிக்கை படிப்படியாகக் குறைகிறது, அவை முற்றிலும் மறைந்து போகும் வரை.
பெண்கள் தங்கள் வாழ்நாள் முழுவதும் மைக்கோபிளாஸ்மா ஹோமினிஸின் கேரியர்களாக இருக்க முடியும்.
சிக்கல்கள் மற்றும் விளைவுகள்
மைக்கோபிளாஸ்மா ஹோமினிஸ் தொற்று என்பது ஒரு சர்ச்சைக்குரிய செயல்முறையாகும், இது காலப்போக்கில் விரும்பத்தகாத விளைவுகளுக்கு வழிவகுக்கும், ஆனால் இது எப்போதும் அப்படி இருக்காது, அனைவருக்கும் இல்லை. சில நோயாளிகள் அறிகுறிகள் மற்றும் சிக்கல்கள் இல்லாமல் ஏன் இந்த நோயை அனுபவிக்கிறார்கள், மற்றவர்களுக்கு அது விரைவாக உருவாகிறது, சிகிச்சையின் பற்றாக்குறையால் மேலும் சிக்கல்கள் எழுகின்றன என்பதை விஞ்ஞானிகளால் இன்னும் சொல்ல முடியவில்லை.
இந்த பாக்டீரியாவால் ஏற்படக்கூடிய சில சாத்தியமான சிக்கல்கள் இங்கே:
- பெண்களில் ஒரு குழந்தையை கருத்தரிப்பதில் உள்ள சிரமங்கள் (நிலையான அழற்சி செயல்முறைகள், குழாய் லுமினின் குறுகல், ஒட்டுதல்கள் காரணமாக);
- ஆண்களில் ஒரு குழந்தையை கருத்தரிப்பதில் உள்ள சிரமங்கள் (விந்தணுக்களின் செயல்பாடு குறைதல், விந்தணு திரவத்தின் தரமான மற்றும் அளவு கலவையின் தொந்தரவு காரணமாக);
- விறைப்பு செயல்பாடு சரிவு, ஆண்மைக் குறைவு (அழற்சி செயல்முறை காரணமாக, வெளிப்புற பிறப்புறுப்பு பகுதியில் நிலையான மந்தமான வலி);
- கர்ப்பிணிப் பெண்களில் தன்னிச்சையான கருச்சிதைவு, உறைந்த கர்ப்பம்;
- நாள்பட்ட கரு ஹைபோக்ஸியா, மூளையழற்சி, புதிதாகப் பிறந்த குழந்தையின் முக்கிய உறுப்புகளின் செயலிழப்பு.
இருப்பினும், பலருக்கு மைக்கோபிளாஸ்மா ஹோமினிஸ் சாதாரண தாவரங்களின் ஒரு பகுதியாக உடலில் உள்ளது மற்றும் சிக்கல்களுக்கு வழிவகுக்காது என்பதை கணக்கில் எடுத்துக்கொள்ள வேண்டும்.
 [ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ], [ 49 ], [ 50 ]
[ 42 ], [ 43 ], [ 44 ], [ 45 ], [ 46 ], [ 47 ], [ 48 ], [ 49 ], [ 50 ]
கண்டறியும்
மைக்கோபிளாஸ்மா ஹோமினிஸ் நிலைகளில் கண்டறியப்படுகிறது. முதலில், நீங்கள் ஒரு மகளிர் மருத்துவ நிபுணர் அல்லது சிறுநீரக மருத்துவர் போன்ற ஒரு நிபுணரை அணுக வேண்டும். கருப்பை வாய், யோனி மற்றும் கர்ப்பப்பை வாய் கால்வாயில் ஒரு அழற்சி செயல்முறையைக் கண்டறிந்த ஒரு மருத்துவர், கடுமையான வாசனையுடன் வெளியேற்றம் தோன்றுவதைக் கவனித்த பிறகு, உடலில் ஒரு தொற்று முகவர் இருப்பதை சந்தேகிக்கலாம். நோயறிதலை தெளிவுபடுத்த, இடுப்பு உறுப்புகளின் அல்ட்ராசவுண்ட் பரிசோதனை மற்றும் பிற வகையான பரிசோதனைகளை மேற்கொள்ள நோயாளிக்கு அவர் அறிவுறுத்தலாம். உதாரணமாக, கருப்பை வாயின் சளி சவ்விலிருந்து எடுக்கப்பட்ட பொருட்களின் பாக்டீரியா கலாச்சாரத்தை செய்வது அவசியம். இது நோய்க்கிருமியை அடையாளம் காணவும், பாக்டீரியா எதிர்ப்பு சிகிச்சைக்கு அதன் பதிலை தீர்மானிக்கவும் உதவும்.
பாக்டீரியா கலாச்சாரத்துடன், தகவல் தரும் முறைகளில் PCR நோயறிதல் மற்றும் நொதி-இணைக்கப்பட்ட இம்யூனோசார்பன்ட் மதிப்பீடு (ELISA) ஆகியவை அடங்கும்.
இந்த வழக்கில் வழக்கமான ஸ்மியர் நுண்ணோக்கியை நடத்துவது சாத்தியமற்றது, ஏனெனில் மைக்கோபிளாஸ்மா ஹோமினிஸ் கறை படிவது கடினம் மற்றும் அளவில் மிகவும் சிறியது.
பாக்டீரியாவை அடையாளம் காண்பதற்கான முக்கிய சோதனைகளை இன்னும் விரிவாகப் பார்ப்போம்.
மைக்கோபிளாஸ்மா ஹோமினிஸிற்கான நுண்ணுயிரியல் பகுப்பாய்வு, உயிரியல் பொருளை ஒரு திரவ மற்றும் திட ஊட்டச்சத்து ஊடகத்தில் விதைப்பதன் மூலம் மேற்கொள்ளப்படுகிறது. இந்த வழக்கில், பொருள் யோனி, சிறுநீர்க்குழாய் மற்றும் கருப்பை வாய் ஆகியவற்றிலிருந்து எடுக்கப்படுகிறது: சேகரிக்கப்பட்ட பிறகு, அது ஒரு திரவ போக்குவரத்து ஊடகத்தில் வைக்கப்பட்டு ஆய்வகத்திற்கு வழங்கப்படுகிறது.
மாதவிடாய் இரத்தப்போக்கு காலத்தில் ஆராய்ச்சிக்கான பொருள் ஒருபோதும் எடுக்கப்படுவதில்லை, ஏனெனில் சிதைந்த முடிவைப் பெறுவதற்கான அதிக நிகழ்தகவு உள்ளது. பாக்டீரியா கலாச்சாரத்தின் முக்கிய "நன்மை" என்னவென்றால், இந்த பகுப்பாய்வு மைக்கோபிளாஸ்மாக்களின் அளவு மற்றும் தரம் இரண்டையும் தீர்மானிக்க உங்களை அனுமதிக்கிறது. எனவே, மைக்கோபிளாஸ்மா ஹோமினிஸின் விதிமுறை 10 4 - 10 6 CFU / ml வரை இருக்கும் (பொதுவாக இது நோயின் மருத்துவ அறிகுறிகள் இல்லாமல் மைக்கோபிளாஸ்மாவின் கேரியேஜ் என்று குறிப்பிடப்படுகிறது). சோதனைகள் அத்தகைய விதிமுறையைக் குறிப்பிட்டால், பாக்டீரியா எதிர்ப்பு சிகிச்சை தேவையில்லை. நுண்ணுயிரிகளின் எண்ணிக்கை அனுமதிக்கப்பட்ட வரம்புகளை மீறினால், பாக்டீரியம் உண்மையில் நோய்த்தொற்றின் வளர்ச்சியை பாதிக்கிறது என்று மருத்துவர் கருதி, ஆண்டிபயாடிக் சிகிச்சையை பரிந்துரைக்கலாம்.
நுண்ணுயிர் எதிர்ப்பிகளுக்கு மைக்கோபிளாஸ்மா ஹோமினிஸின் உணர்திறனின் அளவையும் பாக்டீரியா கலாச்சாரம் தீர்மானிக்கிறது. இது மிகவும் உகந்த சிகிச்சையைத் தேர்வுசெய்ய அனுமதிக்கிறது. ஆனால் பின்வரும் உண்மையையும் கணக்கில் எடுத்துக்கொள்ள வேண்டும்: நோயாளி சோதனைக்கு முன் ஏதேனும் நுண்ணுயிர் எதிர்ப்பிகளை எடுத்துக் கொண்டால், ஊட்டச்சத்து ஊடகத்தில் பாக்டீரியாக்களின் வளர்ச்சி குறைவாக இருக்கலாம், மேலும் முடிவு நம்பமுடியாததாக இருக்கலாம்.
பாக்டீரியா கலாச்சாரத்தை விட PCR நோயறிதல் முறை மிகவும் நம்பகமானதாகக் கருதப்படுகிறது. இது மைக்கோபிளாஸ்மா ஹோமினிஸை மட்டுமல்ல, மிகவும் ஆபத்தான வகை பாக்டீரியாக்களையும் - மைக்கோபிளாஸ்மா ஜெனிட்டலியத்தையும் கண்டறிய அனுமதிக்கிறது. பின்வரும் உயிரியல் பொருட்களில் ஏதேனும் ஒன்று நோயறிதலுக்கு ஏற்றது:
- ஸ்மியர், மரபணு அமைப்பின் சளி திசுக்களில் இருந்து ஸ்க்ராப்பிங்;
- விந்து திரவம்;
- சிறுநீர் திரவம்;
- புரோஸ்டேட் சுரப்பி வெளியேற்றம்.
இந்த PCR செயல்முறை மிகவும் தரமானதாகக் கருதப்படுகிறது, ஏனெனில் இது மைக்கோபிளாஸ்மா ஹோமினிஸ் டிஎன்ஏவை தனிமைப்படுத்துவதை உள்ளடக்கியது. எனவே, PCR முடிவு எதிர்மறையாக இருந்தால், மைக்கோபிளாஸ்மா ஹோமினிஸ் உடலில் இல்லை என்பதையும், அழற்சி செயல்முறையின் வளர்ச்சிக்கான காரணியாக, மற்ற நோய்க்கிருமிகள் இருந்திருக்கலாம் என்பதையும் நீங்கள் உறுதியாக நம்பலாம்.
ஆனால் இந்த முறை அதன் குறைபாடுகள் இல்லாமல் இல்லை: எடுத்துக்காட்டாக, இது மைக்கோபிளாஸ்மா ஹோமினிஸின் அளவு பகுப்பாய்வை அனுமதிக்காது, ஆனால் மரபணுப் பொருளின் இருப்பை மட்டுமே தீர்மானிக்கிறது.
மைக்கோபிளாஸ்மா ஹோமினிஸுக்கு ஆன்டிபாடிகளின் டைட்டர்களை என்சைம் இம்யூனோஅஸ்ஸே தீர்மானிக்க முடியும் - அதாவது, இம்யூனோகுளோபுலின்களின் வகைகளைக் குறிப்பிட (எடுத்துக்காட்டாக, IgG, IgA, IgM, IgE, IgD). இந்த நோயியலின் செரோலாஜிக்கல் நிர்ணயம் போதுமான அளவு துல்லியமாக இல்லை, ஏனெனில் மைக்கோபிளாஸ்மாக்கள் உடலில் இருந்து வலுவான நோயெதிர்ப்பு மறுமொழியை ஏற்படுத்தாது. எடுத்துக்காட்டாக, நோயின் வெவ்வேறு நிலைகளில் ஆன்டிபாடி டைட்டர்கள் அதிகரிப்பது பொதுவாக ஏற்றுக்கொள்ளப்படுகிறது:
- மைக்கோபிளாஸ்மா ஹோமினிஸ் IgG ஆன்டிபாடிகள் தொற்றுக்குப் பிறகு தோராயமாக 15-20 நாட்களுக்குப் பிறகு உற்பத்தி செய்யத் தொடங்குகின்றன மற்றும் நோயின் முழு காலத்திலும் உள்ளன;
- வயதான நோயாளிகளில் மைக்கோபிளாஸ்மா ஹோமினிஸ் IgA ஆன்டிபாடிகள் முக்கியமாக அதிகரிக்கின்றன;
- மைக்கோபிளாஸ்மா ஹோமினிஸ் IgM ஆன்டிபாடிகள் நோயின் மறைந்திருக்கும் போக்கின் போது கண்டறியப்படுகின்றன.
மிகவும் துல்லியமான நோயறிதலுக்கு, PCR முறையுடன் ஒரே நேரத்தில் மைக்கோபிளாஸ்மா ஹோமினிஸுக்கு பாக்டீரியாவியல் கலாச்சாரத்தை நடத்த நிபுணர்கள் பரிந்துரைக்கின்றனர். இரத்த சீரம் ஒரு நொதி நோயெதிர்ப்பு பகுப்பாய்வு கண்டறியும் செயல்முறையை நடத்த பயன்படுகிறது.
ஒரு ஸ்மியரில் உள்ள மைக்கோபிளாஸ்மா ஹோமினிஸ் பின்வரும் அளவுகோல்களால் தீர்மானிக்கப்படுகிறது:
- நேர்மறையான முடிவு:
- மைக்கோபிளாஸ்மா ஹோமினிஸ் டிஎன்ஏ வீக்கத்தின் அறிகுறிகளின் பின்னணியில் தீர்மானிக்கப்படுகிறது, மேலும் பிற நோய்க்கிருமி நுண்ணுயிரிகள் இல்லாத நிலையில் (உதாரணமாக, கோனோகோகி, மைக்கோபிளாஸ்மா பிறப்புறுப்பு, டிரிகோமோனாஸ்) - மைக்கோபிளாஸ்மா தொற்று உறுதிப்படுத்தப்படுகிறது;
- மைக்கோபிளாஸ்மா ஹோமினிஸ் டிஎன்ஏ சிறிய அளவில் கண்டறியப்படுகிறது, மரபணு அமைப்பிலிருந்து நோயியல் அறிகுறிகள் இல்லாத பின்னணியில் - பாக்டீரியாவின் போக்குவரத்து உறுதிப்படுத்தப்படுகிறது.
- எதிர்மறை முடிவு:
- உடலில் மைக்கோபிளாஸ்மா ஹோமினிஸ் இருப்பது உறுதிப்படுத்தப்படவில்லை.
பாக்டீரியா எதிர்ப்பு முகவர்களின் பயன்பாடு, அத்துடன் மாதிரிகள் வெளிநாட்டு டிஎன்ஏவுடன் மாசுபடுதல் மற்றும் உயிரியல் மாதிரிகளின் கூறுகளால் பிசிஆரைத் தடுப்பது (அத்தகைய கூறுகள் ஹீமோகுளோபின், ஹெப்பரின் போன்றவையாக இருக்கலாம்) ஆகியவற்றால் முடிவின் தரம் எதிர்மறையாக பாதிக்கப்படலாம்.
நோய்த்தொற்றின் செல்வாக்கின் கீழ் உடலில் உருவாகியுள்ள நோய்களை தெளிவுபடுத்த கூடுதல் கருவி நோயறிதல்கள் மேற்கொள்ளப்படுகின்றன. பின்வரும் நடைமுறைகள் பொதுவாக பரிந்துரைக்கப்படுகின்றன:
- வயிற்று உறுப்புகளின் அல்ட்ராசவுண்ட், இடுப்பு, சிறுநீரகங்கள்;
- அரிதாக - சிஸ்டோஸ்கோபி.
வேறுபட்ட நோயறிதல்
வேறுபட்ட நோயறிதல் என்பது பிற பாலியல் பரவும் நோய்த்தொற்றுகளைத் தவிர்ப்பதை உள்ளடக்குகிறது: கிளமிடியா, மைக்கோபிளாஸ்மா ஜெனிட்டலியம், யூரியாபிளாஸ்மா, கார்ட்னெரெல்லா, பிறப்புறுப்பு ஹெர்பெஸ்வைரஸ், HPV, கேண்டிடா போன்ற தொற்று விருப்பங்கள் கருதப்படுகின்றன.
மைக்கோபிளாஸ்மா ஹோமினிஸ் மற்றும் பிறப்புறுப்பு: வித்தியாசம் என்ன?
மைக்கோபிளாஸ்மா ஹோமினிஸ் மற்றும் மைக்கோபிளாஸ்மா ஜெனிட்டாலியம் இரண்டும் சந்தர்ப்பவாத நுண்ணுயிரிகளாகும், அவை யூரோஜெனிட்டல் மைக்கோபிளாஸ்மோசிஸை ஏற்படுத்தும் திறன் கொண்டவை. இருப்பினும், மைக்கோபிளாஸ்மா ஜெனிட்டாலியம் அதிக நோய்க்கிருமியாகக் கருதப்படுகிறது, ஏனெனில் மனித உடலில் அதன் இருப்பு பெரும்பாலும் நோயின் வளர்ச்சிக்கு வழிவகுக்கிறது. மூலம், இந்த குறிப்பிட்ட பாக்டீரியம் மைக்கோபிளாஸ்மா ஹோமினிஸைப் போலல்லாமல் மிகக் குறைவாகவே காணப்படுகிறது.
பல நிபுணர்கள் எம். ஹோமினிஸ் கேரியேஜுக்கு சிகிச்சையே தேவையில்லை என்று நம்புகிறார்கள். இருப்பினும், எதிர்காலத்தில் நோயியல் வளர்ச்சியைத் தவிர்க்க உடலில் எம். ஜெனிட்டலியம் இருப்பதை எதிர்த்துப் போராட வேண்டும்.
 [ 57 ], [ 58 ], [ 59 ], [ 60 ], [ 61 ], [ 62 ], [ 63 ], [ 64 ], [ 65 ], [ 66 ], [ 67 ], [ 68 ]
[ 57 ], [ 58 ], [ 59 ], [ 60 ], [ 61 ], [ 62 ], [ 63 ], [ 64 ], [ 65 ], [ 66 ], [ 67 ], [ 68 ]
சிகிச்சை
மைக்கோபிளாஸ்மா ஹோமினிஸிற்கான சிகிச்சையின் பொதுவான கொள்கைகள் முறையான மற்றும் வெளிப்புறமாக பிரிக்கப்பட்டுள்ளன. பின்வரும் மருந்துகள் பொதுவாகப் பயன்படுத்தப்படுகின்றன:
- மைக்கோபிளாஸ்மா ஹோமினிஸிற்கான நுண்ணுயிர் எதிர்ப்பிகள்:
- டாக்ஸிசைக்ளின் (ஒப்புமைகளில் மோனோசைக்ளின், வைப்ராமைசின் போன்றவை இருக்கலாம்);
- மேக்ரோலைடு நுண்ணுயிர் எதிர்ப்பிகள் (அசித்ரோமைசின், ஜோசமைசின், ரூலிட், கிளாரித்ரோமைசின்);
- ஃப்ளோரோக்வினொலோன் மருந்துகள் (நோர்ஃப்ளோக்சசின், சிப்ரோஃப்ளோக்சசின், ஆஃப்லோக்சசின்).
- பூஞ்சை தொற்றுகளின் வளர்ச்சியைத் தடுப்பதற்கான மருந்துகள்:
- ஃப்ளூகோனசோல்;
- டிஃப்ளூகன்;
- ஃப்ளூகோஸ்டாட்.
- நோயெதிர்ப்பு மறுமொழியைச் செயல்படுத்தவும் மீட்பை விரைவுபடுத்தவும் இம்யூனோமோடூலேட்டரி முகவர்கள்:
- சைக்ளோஃபெரான்;
- ஜென்ஃபெரான்;
- வைஃபெரான்;
- கிப்ஃபெரான்.
- டிஸ்பயோசிஸ் (புரோபயாடிக்குகள்) வளர்ச்சியைத் தடுப்பதற்கான ஏற்பாடுகள்:
- லாக்டோஃபில்ட்ரம்.
முறையான சிகிச்சையின் பின்னணியில், வெளிப்புற சிகிச்சை முறையும் பயன்படுத்தப்படுகிறது: மைக்கோபிளாஸ்மா ஹோமினிஸ் உள்நாட்டில் அழிக்கப்படுகிறது, ஆண்களில் - சிறுநீர்க்குழாயில், மற்றும் பெண்களில் - நேரடியாக யோனியில்.
வெளிப்புற சிகிச்சையானது சிறுநீர்க்குழாய் அல்லது பிறப்புறுப்புக்குள் கிருமி நாசினிகள் செலுத்துவதை உள்ளடக்கியது (சில நேரங்களில் மேலோட்டமான நீர்ப்பாசனம் மட்டுமே பயன்படுத்தப்படுகிறது) - குளோரெக்சிடின், டையாக்சிடின், மிராமிஸ்டின் ஆகியவை பெரும்பாலும் பயன்படுத்தப்படுகின்றன. பெண்கள் யோனி சப்போசிட்டரிகள் வடிவில் கிருமி நாசினிகள் மருந்துகளைப் பயன்படுத்தலாம்.
நிர்வாக முறை மற்றும் மருந்தளவு |
பக்க விளைவுகள் |
சிறப்பு வழிமுறைகள் |
|
சுமேட் (அசித்ரோமைசின்) |
உணவுக்குப் பிறகு ஒரு மணி நேரம் அல்லது இரண்டு மணி நேரத்திற்குப் பிறகு, ஒரு நாளைக்கு ஒரு முறை வாய்வழியாக எடுத்துக் கொள்ளுங்கள். சராசரி அளவு ஒரு டோஸுக்கு 4 காப்ஸ்யூல்கள். சிகிச்சையின் காலம் மருத்துவரால் தீர்மானிக்கப்படுகிறது. |
தலைவலி, பார்வைக் கோளாறுகள், வயிற்றுப்போக்கு, குமட்டல், வயிற்று வலி, வெள்ளை இரத்த அணுக்களின் எண்ணிக்கை குறைதல். |
குழந்தை மருத்துவத்தில், குறைந்தது 45 கிலோ எடையுள்ள குழந்தைகளுக்கு சிகிச்சையளிக்க இந்த மருந்து பயன்படுத்தப்படுகிறது. |
டாக்ஸிசைக்ளின் (Doxycycline) |
உணவுடன் வாய்வழியாக எடுத்துக் கொள்ளப்படுகிறது, ஒரு நாளைக்கு இரண்டு முறை 100 மி.கி. சிகிச்சையின் படிப்பு குறைந்தது ஒரு வாரம் நீடிக்கும். |
ஒவ்வாமை எதிர்வினைகள், தோல் வெடிப்புகள், தலைவலி, சோர்வு, டின்னிடஸ், டிஸ்ஸ்பெசியா. |
குழந்தை மருத்துவத்தில் இது 12 வயது முதல் குழந்தைகளுக்கு சிகிச்சையளிக்கப் பயன்படுகிறது. |
கிளாரித்ரோமைசின் |
உணவு உட்கொள்ளலைப் பொருட்படுத்தாமல், ஒவ்வொரு 12 மணி நேரத்திற்கும் 250 மி.கி. சிகிச்சையின் படிப்பு 7-14 நாட்கள் நீடிக்கும். |
வயிற்று வலி, வயிற்றுப்போக்கு, குமட்டல், சுவை மாற்றம். |
12 வயதுக்குட்பட்ட குழந்தைகளுக்கு, மருந்து இடைநீக்க வடிவில் பரிந்துரைக்கப்படுகிறது. |
சிப்ரோஃப்ளோக்சசின் |
ஒரு நாளைக்கு இரண்டு முறை வாய்வழியாக எடுத்துக் கொள்ளப்படுகிறது, 500-750 மி.கி. சிகிச்சையின் காலம் மருத்துவரால் தீர்மானிக்கப்படுகிறது. |
பூஞ்சை சூப்பர் இன்ஃபெக்ஷனின் வளர்ச்சி, ஒவ்வாமை எதிர்வினைகள், தலைவலி, டிஸ்ஸ்பெசியா, டின்னிடஸ், பார்வைக் கூர்மை குறைதல். |
குழந்தை மருத்துவத்தில் பயன்படுத்த ஒப்புதல் அளிக்கப்பட்டது. |
குளோரெக்சிடின் |
7-10 நாட்களுக்கு ஒரு நாளைக்கு 1-2 முறை யோனிக்குள் அல்லது சிறுநீர்க்குழாய்க்குள் செலுத்தவும். தேவைப்பட்டால், பாடத்திட்டத்தை 20 நாட்களுக்கு நீட்டிக்கலாம். |
அரிதாக - உலர்ந்த சளி சவ்வுகள், தோல் வெடிப்பு. |
பெண்கள் குளோரெக்சிடின் சப்போசிட்டரிகளை, 1 துண்டு ஒரு நாளைக்கு இரண்டு முறை 7-10 நாட்களுக்குப் பயன்படுத்தலாம். |
நான் மைக்கோபிளாஸ்மா ஹோமினிஸுக்கு சிகிச்சையளிக்க வேண்டுமா?
மைக்கோபிளாஸ்மா ஹோமினிஸுக்கு நேர்மறையான சோதனை முடிவு இருந்தால், ஆனால் நோயாளி எதனாலும் கவலைப்படவில்லை என்றால் (புகார்கள் இல்லை), அவசர சிகிச்சையை பரிந்துரைக்க வேண்டிய அவசியமில்லை. பாலியல் ரீதியாக பரவும் நோய்த்தொற்றுகளின் பிற நோய்க்கிருமிகள் இருப்பதற்கான சோதனைகளை (சிறுநீர்க்குழாய் மற்றும் புரோஸ்டேட்டில் இருந்து சுரப்பு, விந்து திரவம், யோனி சுரப்பு) எடுக்க வேண்டியது அவசியம்.
ஒரு சந்தர்ப்பவாத நுண்ணுயிரியாக மைக்கோபிளாஸ்மா ஹோமினிஸை எடுத்துச் செல்வது, சிகிச்சையை பரிந்துரைப்பதற்கான ஒரு காரணமல்ல.
 [ 69 ], [ 70 ], [ 71 ], [ 72 ], [ 73 ], [ 74 ], [ 75 ]
[ 69 ], [ 70 ], [ 71 ], [ 72 ], [ 73 ], [ 74 ], [ 75 ]
வைட்டமின்கள்
மைக்கோபிளாஸ்மா ஹோமினிஸ் பாதிக்கப்படும்போது உடலில் கூடுதலாக என்ன வைட்டமின்கள் அறிமுகப்படுத்தப்பட வேண்டும் என்பதைக் கண்டறிய, அவற்றின் பெயர்களின் பட்டியலைத் தீர்மானிப்பது மட்டும் போதாது. உடல் மீட்சி செயல்பாட்டில் ஒவ்வொரு வைட்டமின்களும் என்ன பங்கு வகிக்கின்றன என்பதைப் புரிந்துகொள்வது அவசியம்.
- சேதமடைந்த செல்கள் மற்றும் திசுக்களை மீட்டெடுப்பதற்கு வைட்டமின் ஏ ஒரு அவசியமான அங்கமாகும். எந்தவொரு தொற்று செயல்முறையும் அதிக எண்ணிக்கையிலான எபிதீலியல் செல்களுக்கு சேதத்தை ஏற்படுத்துகிறது. ரெட்டினோலை தொடர்ந்து உட்கொள்வது திசு மீளுருவாக்கத்தை துரிதப்படுத்த உதவுகிறது.
- ரிபோஃப்ளேவின் (B 2 ) போன்ற பி வைட்டமின்கள், நோயெதிர்ப்பு மண்டலத்தை செயல்படுத்தி, மைக்கோபிளாஸ்மா ஹோமினிஸுக்கு ஆன்டிபாடிகளை உருவாக்குகின்றன. ஆன்டிபாடிகள் வலிமிகுந்த ஆன்டிஜென்களைத் தாக்கும் ஒரு வகையான பாதுகாவலர்கள். அதன்படி, உடலில் இதுபோன்ற பாதுகாவலர்கள் அதிகமாக இருந்தால், தொற்றுநோயைத் தோற்கடிக்கும் வாய்ப்பு அதிகம். ரிபோஃப்ளேவின் விளைவு மிகவும் லேசானது, ஆட்டோ இம்யூன் நோயியல் நோயால் பாதிக்கப்பட்டவர்களால் கூட இதைப் பயன்படுத்த பரிந்துரைக்கப்படுகிறது.
சுட்டிக்காட்டப்பட்ட வைட்டமின்களின் பிற அத்தியாவசிய பிரதிநிதிகள் தியாமின் மற்றும் பைரிடாக்சின் (B 1 மற்றும் B 6 ) ஆகும். இந்த பொருட்கள் சளி சவ்வின் விரைவான மறுசீரமைப்பை ஊக்குவிக்கின்றன மற்றும் சுரப்பி அமைப்பின் செயல்பாட்டை மேம்படுத்துகின்றன.
- அஸ்கார்பிக் அமிலம் நோயெதிர்ப்பு மண்டலத்தை வலுப்படுத்துவதற்கான நன்கு அறியப்பட்ட தீர்வாகும். கூடுதலாக, வைட்டமின் சி வாஸ்குலர் சுவர்களை வலுப்படுத்துகிறது, மீட்பை துரிதப்படுத்துகிறது - இருப்பினும், இதற்காக, மருந்தை அதிக அளவில் எடுத்துக்கொள்ள வேண்டும் - தினமும் குறைந்தது 100 மி.கி.
- ஒரு நாளைக்கு 10 மி.கி அளவுள்ள டோகோபெரோல் நோயெதிர்ப்பு பாதுகாப்பை முழுமையாகத் தூண்டுகிறது. கூடுதலாக, வைட்டமின் ஈ ஒரு சக்திவாய்ந்த ஆக்ஸிஜனேற்றியாகும், இது செல்கள் மற்றும் திசுக்களை சேதத்திலிருந்து பாதுகாக்கிறது.
- நிகோடினிக் அமிலம் (PP) இரத்த நாளங்களை விரிவுபடுத்தி திசுக்களுக்கு இரத்த விநியோகத்தை மேம்படுத்தும். நோயாளி ஒரு நாளைக்கு 20 முதல் 30 மி.கி வைட்டமின் PP பெற வேண்டும், இது விரைவான மீட்சியை உறுதி செய்யும்.
பிசியோதெரபி சிகிச்சை
மைக்கோபிளாஸ்மா ஹோமினிஸால் ஏற்படும் நோய்களுக்கான முக்கிய சிகிச்சையை பிசியோதெரபி முழுமையாக பூர்த்தி செய்யும், மேலும் யூரோஜெனிட்டல் அமைப்பின் வீக்கத்தில் ஏற்படும் சிக்கல்களின் வளர்ச்சியைத் தடுக்கும். பிசியோதெரபி நடைமுறைகள் ஒட்டுதல்கள் உருவாவதைக் குறைக்கின்றன, மீளுருவாக்கத்தை துரிதப்படுத்துகின்றன, வலியை நீக்குகின்றன, மருந்துகளின் விளைவை அதிகரிக்கின்றன, நோய் எதிர்ப்பு சக்தி மற்றும் வளர்சிதை மாற்றத்தைத் தூண்டுகின்றன.
அடிக்கடி ஏற்படும் தொற்றுகளுக்கு சிகிச்சையளிக்கும் போது, உடல் சிகிச்சையானது ஆண்டிபயாடிக் சிகிச்சையின் சுமையைக் குறைக்க உதவுகிறது.
உதாரணமாக, லேசர் சிகிச்சையானது செல் புதுப்பித்தல் செயல்முறைகளை துரிதப்படுத்துகிறது, சுய-ஒழுங்குபடுத்தும் வழிமுறைகளை செயல்படுத்துகிறது. லேசர் சிகிச்சைக்கு நன்றி, இரத்த நாளங்கள் சுத்தப்படுத்தப்படுகின்றன, திசு டிராபிசம் மேம்படுகிறது.
காந்த சிகிச்சையானது உடலின் நோயெதிர்ப்பு பாதுகாப்பைத் தூண்டுகிறது மற்றும் புரோஸ்டேடிடிஸ், சிறுநீர்க்குழாய் அழற்சி, சிஸ்டிடிஸ் போன்றவற்றுக்கான மருந்து சிகிச்சையை தீவிரமாக நிறைவு செய்கிறது.
நவீன பிசியோதெரபி முறைகளை மருத்துவ நடைமுறையில் பரவலாகப் பயன்படுத்தலாம். இருப்பினும், இந்த வகை சிகிச்சைக்கு முரண்பாடுகள் உள்ளன என்பதை நினைவில் கொள்ள வேண்டும். முதலில், நாம் வீரியம் மிக்க கட்டிகள் மற்றும் இரத்த நோய்கள் பற்றிப் பேசுகிறோம்.
நாட்டுப்புற வைத்தியம்
மைக்கோபிளாஸ்மா ஹோமினிஸ் போன்ற சில தொற்றுகளை சில சமயங்களில் நாட்டுப்புற வைத்தியங்களைப் பயன்படுத்தி குணப்படுத்த முடியும். ஆனால் அனைத்து பாக்டீரியாக்களும் இந்த வகையான சிகிச்சைக்கு உணர்திறன் கொண்டவை அல்ல என்பதை நினைவில் கொள்வது அவசியம். ஒரு குறிப்பிட்ட மருந்தைப் பயன்படுத்துவதன் விளைவு உடலின் நிலை, நோயின் தீவிரம் மற்றும் முக்கிய மருந்து சிகிச்சையின் தரம் ஆகியவற்றைப் பொறுத்தது.
பெரும்பாலும் மூலிகை மருத்துவம் மட்டும் போதாது என்பதைப் புரிந்துகொள்வது அவசியம். எனவே, நாட்டுப்புற வைத்தியம் முக்கிய சிகிச்சையாக அல்ல, துணை சிகிச்சையாகக் கருதப்பட வேண்டும்.
- வால்நட் விதைகள், பூண்டு, வெந்தய விதைகள் மற்றும் தேன் போன்ற பொருட்களிலிருந்து ஒரு கலவை தயாரிக்கப்படுகிறது. 250 கிராம் கொட்டைகளை நசுக்கி, 100 கிராம் நொறுக்கப்பட்ட பூண்டு, 3 தேக்கரண்டி அரைத்த வெந்தய விதைகள் மற்றும் 1 லிட்டர் தேன் ஆகியவற்றுடன் கலக்கவும். இந்த கலவையை ஒவ்வொரு உணவிற்கும் ஒரு மணி நேரத்திற்குப் பிறகு ஒரு நாளைக்கு 1 தேக்கரண்டி உட்கொள்ள வேண்டும்.
- ஒரு டஜன் பூண்டு பற்களை அரைத்து, 700 மில்லி சூடான வேகவைத்த தண்ணீரை ஊற்றி, 24 மணி நேரம் விட்டு, பின்னர் திரவத்தை வடிகட்டி, கழுவுதல் மற்றும் டச்சிங் செய்ய பயன்படுத்தவும் (தினசரி 10-14 நாட்களுக்கு).
- 1 தேக்கரண்டி கருப்பு பாப்லர் மொட்டுகளை எடுத்து, 10 தேக்கரண்டி ஆல்கஹால் ஊற்றி, 20 நாட்களுக்கு இருண்ட இடத்தில் விடவும். பின்னர் கஷாயத்தை வடிகட்டி, 25-30 சொட்டுகளை உணவுடன், ஒரு நாளைக்கு மூன்று முறை எடுத்துக் கொள்ளுங்கள்.
 [ 76 ], [ 77 ], [ 78 ], [ 79 ], [ 80 ], [ 81 ], [ 82 ]
[ 76 ], [ 77 ], [ 78 ], [ 79 ], [ 80 ], [ 81 ], [ 82 ]
மூலிகை சிகிச்சை
- மைக்கோபிளாஸ்மா ஹோமினிஸ் முன்னிலையில், ஓக் பட்டை, கெமோமில் பூக்கள், தொட்டால் எரிச்சலூட்டுகிற ஒருவகை செடி இலைகள், முனிவர் மற்றும் யாரோ ஆகியவற்றின் உட்செலுத்தலுடன் டச்சிங் மற்றும் கழுவுதல். சமமான மூலிகை கலவையை இரண்டு தேக்கரண்டி 500 மில்லி தண்ணீரில் ஊற்றி ஒரு கொதி நிலைக்கு கொண்டு வந்து, பின்னர் குளிர்ந்து, வடிகட்டி, டச்சிங்கிற்குப் பயன்படுத்தப்படுகிறது.
- கூடுதலாக, நீங்கள் செயின்ட் ஜான்ஸ் வோர்ட்டின் காபி தண்ணீரால் உங்கள் பிறப்புறுப்புகளை டச் செய்து கழுவலாம் (2 தேக்கரண்டி மூலப்பொருள் 200 மில்லி கொதிக்கும் நீரில் ஊற்றப்பட்டு, 15-20 நிமிடங்கள் ஊற்றப்படுகிறது). இந்த உட்செலுத்துதல் உள் பயன்பாட்டிற்கு பரிந்துரைக்கப்படுகிறது - 100 மில்லி ஒரு நாளைக்கு மூன்று முறை.
- ஷெப்பர்ட்ஸ் பர்ஸ், நாட்வீட், மிஸ்டில்டோ, மலை ஆர்னிகா ஆகியவற்றின் சமமான தொகுப்பைத் தயாரிக்கவும். 1 டீஸ்பூன் கலவையை ஒரு கிளாஸ் கொதிக்கும் நீரில் ஊற்றி, 15-20 நிமிடங்கள் விடவும். இரண்டு வாரங்களுக்கு தினமும் இரண்டு முறை 100 மில்லி கஷாயத்தை குடிக்கவும்.
- நொறுக்கப்பட்ட பர்டாக் வேர்த்தண்டுக்கிழங்கை 1 தேக்கரண்டி எடுத்து, 200 மில்லி கொதிக்கும் நீரை ஊற்றி 20-30 நிமிடங்கள் கொதிக்க வைக்கவும். பின்னர் தயாரிப்பை குளிர்வித்து வடிகட்டவும். மைக்கோபிளாஸ்மாவை அகற்ற 1 தேக்கரண்டி ஒரு நாளைக்கு 4 முறை குடிக்கவும்.
ஹோமியோபதி
மைக்கோபிளாஸ்மா ஹோமினிஸிற்கான முக்கிய சிகிச்சைக்கு ஹோமியோபதி வைத்தியம் ஒரு நல்ல கூடுதலாக இருக்கலாம் அல்லது நோயாளிக்கு மருந்து ஒவ்வாமை இருந்தால் சில மருந்துகளின் அனலாக் ஆக இருக்கலாம்.
- சிறுநீர் மண்டலத்தின் தொற்று புண்கள், வலி, இடுப்பில் எரியும் உணர்வு மற்றும் சிறுநீரின் நிறத்தில் ஏற்படும் மாற்றங்களுக்கு பெர்பெரிஸ் பயன்படுத்தப்படுகிறது.
- சளி சவ்வுகளில் ஏற்படும் புண்கள், சிறுநீர் கழிக்க தவறான தூண்டுதல், அடிக்கடி சிறுநீர் கழித்தல் மற்றும் குழந்தை பிறப்பதில் உள்ள சிரமங்களுக்கு போராக்ஸ் பரிந்துரைக்கப்படுகிறது.
- சிறுநீர் கழிப்பதில் சிரமம், மேகமூட்டமான சிறுநீர் மற்றும் சிறுநீர்க்குழாய் சளிச்சுரப்பியின் ஹைபர்டிராபி ஆகியவற்றிற்கு கஞ்சா சாடிவா பயன்படுத்தப்படுகிறது.
- காந்தரிஸ் - மரபணு அமைப்பு தொடர்பான எரியும், கடுமையான வலிக்கு உதவுகிறது. சிறுநீர் தக்கவைப்பு, யூரோஜெனிட்டல் பாதையின் எந்த அழற்சி செயல்முறைகளுக்கும் இதைப் பயன்படுத்தலாம்.
- அடிக்கடி ஏற்படும் நோய்கள், சிறுநீர்க்குழாய் அரிப்பு மற்றும் பலவீனமான சிறுநீர்ப்பைக்கு காஸ்டிகம் பயன்படுத்தப்படுகிறது.
- சிறுநீரகம், சிறுநீர்ப்பை, சிறுநீர்க்குழாய்கள் மற்றும் சிறுநீரில் சளி மற்றும் புரதம் இருந்தால் ஏற்படும் வலிக்கு ஈக்விசெட்டம் பரிந்துரைக்கப்படுகிறது.
- மெர்குரியஸ் சோலுபிலிஸ் பரந்த அளவிலான செயல்பாட்டைக் கொண்டுள்ளது மற்றும் சப்புரேஷன் போக்குடன் அழற்சி செயல்முறைகளில் பயன்படுத்தப்படுகிறது.
மேலே குறிப்பிடப்பட்ட மருந்துகளை ஒன்றோடொன்று இணைத்து, மாறி மாறிப் பயன்படுத்தலாம். ஒரு சிறிய ஹோமியோபதி நீர்த்தத்தைப் பயன்படுத்தவும் (6) - உதாரணமாக, நீங்கள் தயாரிப்பின் 3 துகள்களை உணவுக்கு கால் மணி நேரத்திற்கு முன், ஒரு நாளைக்கு மூன்று முறை பயன்படுத்தலாம். மைக்கோபிளாஸ்மா ஹோமினிஸுக்கு, நீண்ட சிகிச்சை பொதுவாக பரிந்துரைக்கப்படுகிறது - பல மாதங்களுக்கு.
அறுவை சிகிச்சை
தனிமைப்படுத்தப்பட்ட மைக்கோபிளாஸ்மா ஹோமினிஸ் நோயாளிகளுக்கு அறுவை சிகிச்சை தலையீடு முன்னுரிமை சிகிச்சை அல்ல. அறுவை சிகிச்சை அறிகுறிகளின்படி செய்யப்படலாம் - எடுத்துக்காட்டாக, வெரிகோசெல், சீழ் மிக்க செயல்முறைகள், புண்கள், நாள்பட்ட எபிடிடிமிடிஸ் போன்ற ஆண்களில், மற்றும் பெண்களில் - ஒட்டுதல்கள், நீர்க்கட்டிகள், சீழ் மிக்க அழற்சி நோய்கள்.
தடுப்பு மைக்கோபிளாஸ்மா ஹோமினிஸ்
மைக்கோபிளாஸ்மா ஹோமினிஸ் உடலில் நுழைவதைத் தடுப்பதே தடுப்பு நடவடிக்கைகளில் அடங்கும். இதற்கு என்ன அவசியம்?
- சாதாரண உடலுறவைத் தவிர்க்கவும்.
- தடுப்பு பாதுகாப்பு (ஆணுறைகள்) பயன்படுத்தவும்.
- ஆரோக்கியமான வாழ்க்கை முறை, சீரான ஊட்டச்சத்து, கடினப்படுத்துதல் போன்றவற்றைப் பராமரிப்பதன் மூலம் நோயெதிர்ப்பு பாதுகாப்பை சரியான அளவில் பராமரிக்கவும்.
- எந்தவொரு கேரியர்கள் மற்றும் மகளிர் நோய் நோய்களுக்கும் உடனடியாக சிகிச்சை அளித்து அடையாளம் காணவும்.
- தேவையான நோயறிதல் முறைகளைப் பயன்படுத்தி எந்தவொரு தொற்று நோயிலிருந்தும் முழுமையான மீட்சியை உறுதி செய்வது அவசியம்.
தனிப்பட்ட சுகாதாரம், உடலுறவின் சுகாதாரம் போன்ற விதிகளை புறக்கணிக்காமல், உங்கள் ஆரோக்கியத்தை கவனித்துக்கொள்வது முக்கியம். பட்டியலிடப்பட்ட பரிந்துரைகள் மைக்கோபிளாஸ்மாவால் மட்டுமல்ல, பாலியல் ரீதியாக பரவக்கூடிய பிற தொற்றுகளிலும் தொற்றுநோயைத் தவிர்க்க உதவும்.
 [ 83 ], [ 84 ], [ 85 ], [ 86 ], [ 87 ], [ 88 ], [ 89 ], [ 90 ], [ 91 ], [ 92 ]
[ 83 ], [ 84 ], [ 85 ], [ 86 ], [ 87 ], [ 88 ], [ 89 ], [ 90 ], [ 91 ], [ 92 ]
முன்அறிவிப்பு
மைக்கோபிளாஸ்மா ஹோமினிஸ் தொற்றுக்கான முன்கணிப்பு நோயியலின் வகையைப் பொறுத்தது. பிறவி தொற்று ஏற்பட்டால், முன்கணிப்பு எப்போதும் சாதகமாக இருக்காது: பொதுவான தொற்று செயல்முறையின் வளர்ச்சி, மூளைக்காய்ச்சல் வீக்கம், கல்லீரல் நோய் மற்றும் பிற உள் உறுப்புகள் சாத்தியமாகும். கூடுதலாக, கருப்பையக தொற்றுடன், குழந்தைகள் சில நேரங்களில் முன்கூட்டியே அல்லது வளர்ச்சிக் கோளாறுகளுடன் பிறக்கின்றன - கர்ப்ப காலத்தில் மைக்கோபிளாஸ்மாக்கள் சம்பந்தப்பட்ட அழற்சி செயல்முறையின் உச்சரிக்கப்படும் அதிகரிப்பு இருக்கும்போது இது நிகழ்கிறது.
கருப்பையக மைக்கோபிளாஸ்மாசிஸைத் தடுக்க, திட்டமிடல் கட்டத்திலும் கூட ஒரு பெண் தொற்றுநோயை நிராகரிக்க பரிசோதிக்கப்பட வேண்டும். கர்ப்ப காலத்தில் சாதாரண பாலியல் தொடர்புகள் மற்றும் பாதுகாப்பற்ற உடலுறவைத் தவிர்ப்பதும் சமமாக முக்கியம். கர்ப்பிணித் தாய் தனது சொந்த சுகாதார விதிகளை கவனமாகக் கடைப்பிடிக்க வேண்டும், மற்றவர்களின் துப்புரவுப் பொருட்கள், படுக்கை துணி மற்றும் உள்ளாடைகளைப் பயன்படுத்தக்கூடாது, ஏனெனில் வீட்டில் மைக்கோபிளாஸ்மா ஹோமினிஸ் பரவுவது சாத்தியமில்லை, ஆனால் அதை முழுமையாக நிராகரிக்க முடியாது.
மைக்கோபிளாஸ்மா ஹோமினிஸ் விட்டுச் செல்லக்கூடிய மிகவும் சாதகமற்ற விளைவு, இனப்பெருக்க உறுப்புகள் மற்றும் சிறுநீர் மண்டலத்தின் நாள்பட்ட வீக்கம், அவ்வப்போது ஏற்படும் மறுபிறப்புகள் மற்றும் மந்தமான போக்கைக் கொண்டது.

