கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
மூளையின் கிளியோமா
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 29.06.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
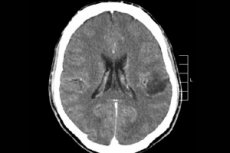
மத்திய நரம்பு மண்டலத்தின் பல கட்டி செயல்முறைகளில், மூளை க்ளியோமா பெரும்பாலும் கண்டறியப்படுகிறது - இந்த சொல் கூட்டு, நியோபிளாசம் அனைத்து பரவலான ஒலிகோடென்ட்ரோக்ளியல் மற்றும் ஆஸ்ட்ரோசைடிக் ஃபோசி, ஆஸ்ட்ரோசைட்டோமா, ஆஸ்ட்ரோபிளாஸ்டோமா மற்றும் பலவற்றை ஒருங்கிணைக்கிறது. அத்தகைய கட்டியானது வேறுபட்ட அளவிலான வீரியம் மிக்க தன்மையைக் கொண்டிருக்கலாம், இது கிளைல் கட்டமைப்புகளிலிருந்து உருவாகிறது - நியூரான்களைச் சுற்றியுள்ள செல்கள். க்ளியோமாக்களின் இருப்பிடத்தின் முக்கிய பகுதி பெருமூளை அரைக்கோளங்கள், மூளை வென்ட்ரிக்கிள்களின் சுவர்கள் மற்றும் சியாஸ்மா - பார்வை நரம்பு இழைகளின் பகுதியளவு வெட்டும் பகுதி. வெளிப்புறமாக, கட்டி என்பது இளஞ்சிவப்பு அல்லது சிவப்பு நிறத்தில், வட்டமான அல்லது சுழல் வடிவ கட்டமைப்பின் முடிச்சு உறுப்பு ஆகும், இது தெளிவற்ற எல்லைகளைக் கொண்டுள்ளது. [ 1 ]
நோயியல்
சுமார் 5% வழக்குகளில், க்ளியோமாக்கள் பரம்பரை நோய்க்குறியீடுகளுடன் தொடர்புடையவை - குறிப்பாக, நியூரோஃபைப்ரோமாடோசிஸ் மற்றும் ஆதிக்கம் செலுத்தும் பரம்பரை கொண்ட பிற நோய்க்குறிகள். பெரும்பாலான மூளை க்ளியோமாக்கள் அவ்வப்போது உருவாகின்றன - அதாவது, தெளிவான காரணமின்றி என்று நிபுணர்கள் சுட்டிக்காட்டுகின்றனர்.
ஒட்டுமொத்தமாக, மத்திய நரம்பு மண்டலத்தின் முதன்மை நியோபிளாம்கள் அனைத்து கட்டிகளிலும் தோராயமாக 2% அல்லது ஒரு லட்சம் மக்கள்தொகையில் 21 க்கும் மேற்பட்ட நிகழ்வுகளுக்கு காரணமாகின்றன. அவற்றில், க்ளியோமாக்கள் 35-36% நிகழ்வுகளில் ஏற்படுகின்றன, மேலும் அவற்றில் 15% க்கும் அதிகமானவை கிளியோபிளாஸ்டோமாக்கள் ஆகும்.
சில தரவுகளின்படி, க்ளியோமா பெண்களை விட ஆண்களையே அடிக்கடி பாதிக்கிறது - குறிப்பாக 50 வயதுக்கு மேற்பட்டவர்களிடையே இந்த கட்டி பொதுவானது.
சமீபத்திய தசாப்தங்களில் வயதானவர்களிடையே உலகளாவிய க்ளியோமாக்களின் நிகழ்வு கணிசமாக அதிகரித்துள்ளது. இந்த நிகழ்வுக்கான காரணங்கள் இன்னும் நிறுவப்படவில்லை.
உலக சுகாதார அமைப்பின் வரையறையின்படி, ஹிஸ்டாலஜிக்கல் பண்புகளில் வேறுபடும் கிளைல் கட்டிகளின் மூன்று முக்கிய வகைகள் அடையாளம் காணப்பட்டுள்ளன. இவை ஒலிகோடென்ட்ரோக்ளியோமாக்கள், ஆஸ்ட்ரோசைட்டோமாக்கள் மற்றும் ஒருங்கிணைந்த ஒலிகோஆஸ்ட்ரோசைட்டோமாக்கள். குறைந்த வீரியம் மிக்க நோயியலின் ஒவ்வொரு துணை வகையின் நிகழ்வும் நம்பத்தகுந்த முறையில் தீர்மானிக்கப்படவில்லை. சில ஆய்வுகள் ஒலிகோடென்ட்ரோக்ளியோமாக்களின் நிகழ்வு 5% முதல் 30% வரை அதிகரிப்பதையும், ஆஸ்ட்ரோசைட்டோமாக்களின் நிகழ்வு குறைவதையும் குறிப்பிடுகின்றன.
கிளைல் கட்டிகள் மூளை திசுக்களுக்குள் ஊடுருவும் திறன் கொண்டவை, மேலும் பெரும்பாலான குறைந்த தர குவியங்கள் சில ஆண்டுகளுக்குள் வீரியம் மிக்கதாக மாறும். [ 2 ]
காரணங்கள் மூளை க்ளியோமாக்கள்
மூளை க்ளியோமா என்பது கட்டி செயல்முறைகளின் முழு குழுவாகும், இதன் பொதுவான அம்சம் மூளை திசுக்களில் அமைந்துள்ள மத்திய நரம்பு மண்டலத்தின் கிளைல் கட்டமைப்புகளிலிருந்து அவை உருவாகின்றன. இத்தகைய கட்டிகள் இரண்டு ஹிஸ்டோபோதாலஜிக்கல் வகைகளாகப் பிரிக்கப்படுகின்றன: உயர் வீரியம் மிக்க மற்றும் குறைந்த வீரியம் மிக்க க்ளியோமாக்கள்.
வளர்ச்சி உருவாவதற்கான ஆதாரம் நியூரோக்லியா செல்கள் (ஆஸ்ட்ரோசைட்டுகள், ஒலிகோடென்ட்ரோசைட்டுகள்) ஆகும், இது மூளை நியூரான்களின் கட்டமைப்பு அடிப்படையையும் நம்பகத்தன்மையையும் வழங்குகிறது.
கிளைல் கட்டி செயல்முறைகள் அமைப்பு, மரபணுக்களில் ஏற்படும் பிறழ்வு மாற்றங்கள், ஆக்கிரமிப்பு, மருத்துவ அம்சங்கள், நோயறிதல் பண்புகள், சிகிச்சைக்கான பதில் மற்றும் நோயாளிகளின் முன்கணிப்பு ஆகியவற்றில் பெரிதும் வேறுபடுகின்றன. மத்திய நரம்பு மண்டலத்தின் கரு மற்றும் எபெண்டிமல் நியோபிளாம்கள் - குறிப்பாக, மெடுல்லோபிளாஸ்டோமாக்கள் மற்றும் எபெண்டிமோமாக்கள் - அவற்றின் ஹிஸ்டாலஜிக் கட்டமைப்பில் வேறுபடுகின்றன, ஆனால் சிகிச்சையின் அடிப்படையில் ஒத்தவை.
கிளைல் கூறுகள் முதன்முதலில் 19 ஆம் நூற்றாண்டின் பிற்பகுதியில் நரம்பு மண்டலத்தின் தனி கட்டமைப்பு வகையாக வகைப்படுத்தப்பட்டன.
நியூரோக்லியா திசு துணை செயல்பாடுகளைக் கொண்ட செல்களைக் கொண்டுள்ளது: டிராபிக், ஆதரவு, பாதுகாப்பு, சுரப்பு. நியூரான்கள் மற்றும் கிளியோசைட்டுகள் ஒன்றுக்கொன்று ஒன்றாக உள்ளன, அவை ஒன்றாக நரம்பு மண்டலத்தை உருவாக்குகின்றன மற்றும் உயிரினத்தின் முக்கிய செயல்பாட்டின் பொதுவான செயல்முறைகளில் மிகவும் முக்கியத்துவம் வாய்ந்தவை.
கிளியோசைட்டுகள் தோராயமாக பல முக்கிய வடிவங்களாக வகைப்படுத்தப்படுகின்றன: ஆஸ்ட்ரோசைட்டுகள், ஒலிகோடென்ட்ரோசைட்டுகள், எபெண்டிமல் செல்கள் மற்றும் மைக்ரோக்லியா.
இன்றுவரை, நியூரோகிளியல் கட்டி உருவாவதற்கான நம்பகமான காரணங்கள் குறித்த கேள்விக்கு விஞ்ஞானிகளால் பதிலளிக்க முடியவில்லை. மறைமுகமாக, கதிரியக்க விளைவுகள், தொற்று நோய்கள், போதை (குறிப்பாக வேதியியல், தொழில் சார்ந்த) ஆகியவற்றால் ஒரு குறிப்பிட்ட எதிர்மறை பங்களிப்பு செய்யப்படுகிறது. பரம்பரை காரணியும் முக்கியமானது.
மூளை கிளியோமாக்கள் அசாதாரண வளர்ச்சி மற்றும் செயல்பாட்டுக்கு வழிவகுக்கும் மரபணு குறைபாட்டைக் கொண்ட அசாதாரண நியூரோகிளியோசைட்டுகளிலிருந்து எழுகின்றன - அத்தகைய கட்டமைப்புகள் "முதிர்ச்சியடையாதவை" என்று குறிப்பிடப்படுகின்றன. முழுமையற்ற செல்கள் பெரும்பாலும் கட்டி உருவாகும் ஒரு பகுதியில் அமைந்துள்ளன.
எளிமையாகச் சொன்னால், கிளைல் உருவாக்கம் என்பது மாற்றியமைக்கப்பட்ட நியூரோக்லியா செல்களின் குழப்பமான மற்றும் அவ்வப்போது ஏற்படும் வளர்ச்சியின் விளைவாகும். இந்த செயல்முறை எபெண்டிமோசைட்டுகள், ஒலிகோடென்ட்ரோசைட்டுகள், ஆஸ்ட்ரோசைட்டுகள் (ராட்சத செல் மற்றும் அனாபிளாஸ்டிக் உட்பட ஆஸ்ட்ரோசைட்டோமா) ஆகியவற்றிலிருந்து உருவாகலாம். [ 3 ]
ஆபத்து காரணிகள்
கிளைல் ஆன்கோபாதாலஜிகள் உருவாவதற்கான காரணங்களை நிபுணர்களால் துல்லியமாக வகைப்படுத்த முடியாது என்ற போதிலும், சில சந்தர்ப்பங்களில் முக்கிய ஆபத்து காரணிகளை நீக்குவதன் மூலம் அவற்றின் தோற்றத்தைத் தடுக்கலாம்:
- அயனியாக்கும் கதிர்வீச்சு வெளிப்பாடு புற்றுநோயை உண்டாக்கும் செயல்பாட்டைக் கொண்டுள்ளது, லுகேமியாவின் வளர்ச்சியையும், இளம் வயதினரையும் உள்ளடக்கிய அடர்த்தியான அமைப்புடன் கூடிய புற்றுநோய் செயல்முறைகளை உருவாக்குவதையும் ஏற்படுத்தும். அடிக்கடி மற்றும் நியாயமற்ற கதிரியக்க மருத்துவ நடைமுறைகள், புற ஊதா கதிர்வீச்சு (சோலாரியம் உட்பட) ஆகியவை சாத்தியமான புற்றுநோய் விளைவுகளைச் சேர்ந்தவை மற்றும் மூளை உட்பட பல்வேறு உறுப்புகளில் கட்டிகளின் தோற்றத்தை ஏற்படுத்தும்.
- தொழில்சார் பாதகமான விளைவுகள், போதைப்பொருள் பெரும்பாலும் புற்றுநோய் கட்டிகளின் வளர்ச்சியுடன் ஒரு காரண உறவைக் கொண்டுள்ளன. ரப்பர் மற்றும் கண்ணாடி, பூச்சிக்கொல்லிகள் மற்றும் எரிபொருள்கள், உலோகங்கள் மற்றும் ஜவுளி, வண்ணப்பூச்சுகள் மற்றும் ஆய்வக வினைப்பொருட்கள் ஆகியவற்றின் உற்பத்தி குறிப்பாக ஆபத்தானதாகக் கருதப்படுகிறது. விண்வெளி, நிலக்கரி மற்றும் உலோகத் தொழில்கள், ரசாயன மற்றும் துணை தயாரிப்பு உற்பத்தி ஆலைகள், கட்டுமானப் பொருட்கள் மற்றும் மின்முனைகள், எரிபொருள்கள் மற்றும் மசகு எண்ணெய், பிளாஸ்டிக் மற்றும் மோனோமர்கள் ஆகியவற்றில் உள்ள தொழிலாளர்கள் ஆபத்தில் உள்ளனர்.
- உலகில் உள்ள அனைத்து புற்றுநோய் நோய்களிலும் 4% வரை காற்று, நீர் மற்றும் மண் மாசுபாடு காரணமாகும். சுற்றுச்சூழலில் அதிக அளவில் இருக்கும் புற்றுநோய்கள், உள்ளிழுக்கும் காற்று, குடிநீர் மற்றும் உணவுடன் உடலில் நுழைகின்றன. சுற்றுச்சூழல் ரீதியாக பாதுகாப்பற்ற பகுதிகளில் - பெரிய தொழில்துறை வசதிகள், பரபரப்பான போக்குவரத்து பரிமாற்றங்களுக்கு அருகில் - வாழ்வது மிகவும் ஆபத்தானதாகக் கருதப்படுகிறது.
- தொற்று நோய்கள் - குறிப்பாக வைரஸ் தொற்றுகள் - கட்டிகளின் வளர்ச்சிக்கு சாதகமான நிலைமைகளையும் உருவாக்கலாம். இதை மனதில் வைத்துக் கொள்வதும், முன்கூட்டியே தடுப்பூசி போடுவதும், தொற்று மற்றும் ஒட்டுண்ணி நோய்களைத் தடுப்பதும் முக்கியம்.
- புகையிலை மற்றும் மது போதை ஆகியவை மூளை க்ளியோமாக்கள் மட்டுமல்ல, பல வகையான புற்றுநோய்களுக்கும் ஆபத்து காரணிகளாகக் கருதப்படுகின்றன.
- போதிய உடல் செயல்பாடு இல்லாதது, அதிக எடை, முறையற்ற ஊட்டச்சத்து, வளர்சிதை மாற்றக் கோளாறுகள், தலையில் காயங்கள், வாஸ்குலர் நோயியல் ஆகியவை உள்செல்லுலார் கோளாறுகளின் தொடக்கத்தைத் தூண்டும் கூடுதல் மன அழுத்த காரணிகளாகும்.
- உடலில் நியோபிளாம்கள் உருவாகுவதற்கு முதுமை மிகவும் பொதுவான காலமாகும், எனவே 55 வயதுக்கு மேற்பட்டவர்கள் தங்கள் சொந்த ஆரோக்கியத்தில் சிறப்பு கவனம் செலுத்த வேண்டும்.
இருப்பினும், க்ளியோமா வளர்ச்சிக்கான முக்கிய மற்றும் மிக முக்கியமான ஆபத்து காரணி பரம்பரை முன்கணிப்பாகவே உள்ளது.
நோய் தோன்றும்
இன்றுவரை, மூளை க்ளியோமாக்களின் வளர்ச்சி குறித்து நிபுணர்கள் பல அனுமானங்களைக் கொண்டுள்ளனர். ஒவ்வொரு கோட்பாட்டிற்கும் அதன் சொந்த காரணங்கள் உள்ளன, ஆனால் விஞ்ஞானிகள் இன்னும் சரியான மற்றும் நம்பகமான நோய்க்கிருமி பொறிமுறையை அடையாளம் காணவில்லை. பெரும்பாலான சந்தர்ப்பங்களில், நியோபிளாம்களின் வளர்ச்சியில் பின்வரும் காரணிகளைப் பற்றி நாங்கள் பேசுகிறோம்:
கரு உருவாக்கம் தோல்வி, இது உறுப்பு முட்டையிடுவதை சீர்குலைத்து "தவறான" செல் கட்டமைப்புகளை உருவாக்குவதை உள்ளடக்கியது;
- அயனியாக்கும் கதிர்கள், ரசாயன முகவர்கள், உணவு சேர்க்கைகள் போன்ற வடிவங்களில் சாத்தியமான புற்றுநோய் காரணிகள் வெளிப்பாடு;
- தலையில் காயம்;
- தலைமுறை தலைமுறையாகக் கடத்தப்படும் மரபணு கோளாறுகள் ("குடும்ப" க்ளியோமா);
- நோயெதிர்ப்பு செயலிழப்பு, நரம்பு தொற்றுகள்.
பெரும்பாலான க்ளியோமாக்கள் பரவலான வளர்ச்சியைக் கொண்டுள்ளன, சுற்றியுள்ள சாதாரண மூளை திசுக்களில் ஊடுருவுகின்றன. வீரியம் மிக்க கட்டியின் அளவைப் பொறுத்து, கட்டி எந்த வெளிப்பாடும் இல்லாமல் பல ஆண்டுகளாக உருவாகலாம். ஆக்ரோஷமான போக்கில், அறிகுறியியல் பல மாதங்களில் வேகமாக அதிகரிக்கிறது.
கட்டி உருவாக்கத்தின் ஒரு பகுதி டைசெம்பிரியோஜெனடிக் மாற்றங்களால் ஏற்படுகிறது.
மூளைத்தண்டு வெவ்வேறு நிலைகளில் பாதிக்கப்படலாம்: பரவலான மூளைத்தண்டு க்ளியோமா, உடற்கூறியல் ரீதியாகவும், மருத்துவ ரீதியாகவும் வேறுபடும். இதுபோன்ற சில நியோபிளாம்கள் - குறிப்பாக, குவாட்ரிப்லீஜியா தட்டின் க்ளியோமா - ஒப்பீட்டளவில் தீங்கற்றதாக இருக்கலாம், முன்னேற்றத்தின் அறிகுறிகள் எதுவும் இல்லாமல் இருக்கலாம். மறுபுறம், ஒரு பொன்டைன் க்ளியோமா அதன் குறிப்பிட்ட வீரியம், ஆக்கிரமிப்பு மற்றும் மோசமான முன்கணிப்பு ஆகியவற்றால் வகைப்படுத்தப்படுகிறது.
மூளை கட்டமைப்புகளின் பரவலான புண்கள், இதில் பெரிய அரைக்கோளங்களின் மூன்றுக்கும் மேற்பட்ட உடற்கூறியல் மண்டலங்கள் நோயியல் செயல்பாட்டில் ஈடுபட்டுள்ளன, இதில் பெரிவென்ட்ரிகுலர் வேறுபாடு மற்றும் கார்பஸ் கால் க்ளியோமாடோசிஸ் வழியாக செல்லும் வாய்ப்பு உள்ளது. [ 4 ]
மூளை க்ளியோமா பரம்பரையாக வருமா?
மூளை க்ளியோமா உருவாவதற்கான நன்கு நிரூபிக்கப்பட்ட ஆபத்து பரம்பரை சார்ந்தது - அதாவது, நேரடி மூதாதையர்களில் அல்லது ஒரே தலைமுறையில் ஒத்த அல்லது பிற மூளைக்குள் கட்டிகள் இருப்பது. கதிரியக்க வெளிப்பாடுகள் மற்றும் சாத்தியமான புற்றுநோய் காரணிகளுடன் வழக்கமான அல்லது நீண்டகால தொடர்பு நிலைமையை மோசமாக்குகிறது.
க்ளியோமாக்கள் மரபுரிமையாக மட்டுமல்லாமல், உள்ளூர்மயமாக்கலைப் பொருட்படுத்தாமல் அதிகரித்த கட்டி வளர்ச்சியுடன் கூடிய நோய்களையும் கொண்டிருக்கலாம் - குறிப்பாக, இது நியூரோஃபைப்ரோமாடோசிஸ் வகை 1 மற்றும் 2, லி-ஃபிருமேனி நோய்க்குறி, ஹிப்பல்-லிண்டாவ் போன்றவையாக இருக்கலாம். பெரும்பாலும் க்ளியோமா செல்களில், சில மரபணுக்கள் அல்லது குரோமோசோம்களில் ஏற்படும் மாற்றங்கள் கண்டறியப்படுகின்றன.
மனிதர்களில் க்ளியோமாவின் வளர்ச்சியுடன் தொடர்புடைய முக்கிய நோயியல் அட்டவணையில் சுருக்கப்பட்டுள்ளது:
நோயியல் |
குரோமோசோம் |
மரபணு |
பல்வேறு வகையான நியோபிளாசம் |
லி-ஃபிருமேனி நோய்க்குறி |
17மணி13 |
டிஆர்53 |
நியூரோஎக்டோடெர்மல் நியோபிளாம்கள், ஆஸ்ட்ரோசைட்டோமா. |
நியூரோஃபைப்ரோமாடோசிஸ் |
17q11 பற்றி |
NF1 is உருவாக்கியது ANC,. |
பார்வை நரம்பு க்ளியோமா, பைலோசைடிக் ஆஸ்ட்ரோசைட்டோமா, நியூரோஃபைப்ரோமாடோசிஸ் |
டர்கோட்டின் நோய்க்குறி |
3 ப 21, 7 ப 22 |
எச்எம்எல்எச்1, எச்பிஎஸ்எம்2 |
ஆஸ்ட்ரோசைட்டோமா |
டியூபரஸ் ஸ்களீரோசிஸ் (பர்ன்வில்லே நோய்க்குறி). |
9q34, 16p13 |
டி.எஸ்.சி1, டி.எஸ்.சி2 |
ஜிகாண்டோசெல்லுலர் சப்பென்டிமல் ஆஸ்ட்ரோசைட்டோமா |
கிளைல் கட்டியின் தன்மையைப் பொருட்படுத்தாமல், அது அவ்வப்போது ஏற்படும் நிகழ்வாக இருந்தாலும் சரி அல்லது பரம்பரை நோயியலாக இருந்தாலும் சரி, அது நோயியல் ரீதியாக மாற்றப்பட்ட மரபணுவின் வெளிப்பாட்டைக் கொண்ட ஒரு கோளாறாகும். கற்றல் விளைவுகளின் விளைவாக உருவாகும் நியோபிளாம்களைத் தவிர, பிற சூழ்நிலைகளில் மரபணு மாற்றங்களுக்கான காரணங்கள் தெளிவாக இல்லை.
அறிகுறிகள் மூளை க்ளியோமாக்கள்
குவிய அறிகுறியியல் அம்சங்கள் மூளை க்ளியோமாவின் உள்ளூர்மயமாக்கலின் பகுதியை நேரடியாக சார்ந்துள்ளது மற்றும் அனைத்து வகையான நாளமில்லா கோளாறுகள், நரம்பு திசுக்களின் சுருக்கம் அல்லது உள்ளூர் அழிவு செயல்முறைகளின் விளைவாக மாறும்.
நியோபிளாசம் பாரிட்டல் மண்டலத்தில் அமைந்திருந்தால், வலிப்புத்தாக்கங்கள், உணர்ச்சி கோளாறுகள், செவித்திறன் குறைபாடு போன்ற வெளிப்பாடுகள் ஒரு நபரை ஆதிக்கம் செலுத்துகின்றன.
ஆதிக்கம் செலுத்தும் அரைக்கோளத்தின் பகுதியில் கிளியோமா உள்ளூர்மயமாக்கப்பட்டால், பேச்சு கோளாறுகள், அக்ராஃபியா, அக்னோசியா ஆகியவை கண்டறியப்படுகின்றன.
தற்காலிக மடல் நியோபிளாம்கள் பெரும்பாலும் வலிப்பு வலிப்புத்தாக்கங்கள், அஃபாசியா, வாசனை மற்றும் பார்வை செயல்பாடு குறைபாடு மற்றும் மூச்சுத் திணறல் ஆகியவற்றுடன் இருக்கும்.
மண்டையோட்டுக்குள் அழுத்தம் அதிகரிக்கும் போது, பார்வை புலங்களின் கட்டுப்பாடு, கண் தசைகளின் முடக்கம் மற்றும் ஹெமிபிலீஜியா ஆகியவற்றுடன் தொடர்புடைய படம் உருவாகிறது.
கட்டி செயல்முறையின் தனித்தன்மை காரணமாக, மூளை க்ளியோமா எப்போதும் அதிகமாகவோ அல்லது குறைவாகவோ நரம்பியல் அறிகுறிகளுடன் இருக்கும். முதலில், ஒரு குறிப்பிடத்தக்க பொதுவான பலவீனம் உள்ளது, நோயாளி தொடர்ந்து தூங்க விரும்புகிறார், வேலை செய்யும் திறன் பலவீனமடைகிறது, சிந்தனை செயல்முறைகள் மெதுவாகின்றன. இந்த கட்டத்தில்தான் தவறான நோயறிதலைச் செய்வதற்கான அதிக ஆபத்து உள்ளது, இதன் விளைவாக, தவறான சிகிச்சையை பரிந்துரைக்கிறது. பிற குறிப்பிடப்படாத வெளிப்பாடுகளில்:
- நிலையற்ற நடை, சமநிலை இழப்பு (எ.கா., சைக்கிள் ஓட்டும்போது அல்லது படிக்கட்டுகளில் ஏறும்போது), கைகால்களில் உணர்வின்மை உள்ளிட்ட வெஸ்டிபுலர் கோளாறுகள்;
- பார்வை படிப்படியாக மோசமடைதல், காட்சி படத்தை இரட்டிப்பாக்குதல்;
- செவிப்புலன் செயல்பாட்டின் சரிவு;
- தெளிவற்ற பேச்சு;
- உணவு அல்லது பானம் சாராத வலிப்புத்தாக்கங்களின் வடிவத்தில் குமட்டல் மற்றும் வாந்தி;
- முக தசைகள் மற்றும் பிற முக தசைகள் பலவீனமடைதல்;
- விழுங்கும்போது அசௌகரியம்;
- வழக்கமான தலைவலி (பெரும்பாலும் காலையில்).
மருத்துவ படம் படிப்படியாக விரிவடைந்து மோசமடைகிறது: சில நோயாளிகளில் இது மெதுவாக நிகழ்கிறது, மற்றவர்களில் - திடீரென்று, அதாவது "அவர்களின் கண்களுக்கு முன்பாக", சில வாரங்களுக்குள். பிந்தைய வழக்கில், மூளையின் ஆக்ரோஷமான, வேகமாக வளரும் க்ளியோமாவைப் பற்றி நாங்கள் பேசுகிறோம்.
முதல் அறிகுறிகள்
வளர்ச்சியின் ஆரம்ப கட்டங்களில் மூளை கிளியோமா ஒரு உச்சரிக்கப்படும் அறிகுறியியல் இல்லை. முதல் வெளிப்பாடுகள் பெரும்பாலும் பிற, குறைவான ஆபத்தான நோய்க்குறியீடுகளின் அறிகுறிகளாக தவறாகக் கருதப்படுகின்றன.
பொதுவாக, க்ளியோமாவின் மருத்துவ படம் வேறுபட்டது மற்றும் நோயியல் குவியத்தின் இடம் மற்றும் அளவைப் பொறுத்து தீர்மானிக்கப்படுகிறது. நியோபிளாசம் வளரும்போது, பொதுவான பெருமூளை அறிகுறிகள் உருவாகி அதிகரிக்கின்றன:
- நிலையான மருந்துகளுக்கு (ஸ்டீராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகள்) பதிலளிக்காத தொடர்ச்சியான மற்றும் வழக்கமான தலை வலி;
- அவ்வப்போது ஏற்படும் குமட்டல், சில நேரங்களில் வாந்தி எடுக்கும் அளவுக்கு;
- கண் பார்வை பகுதியில் ஒரு சங்கடமான, கனமான உணர்வு;
- வலிப்புத்தாக்கங்கள்.
கட்டி வென்ட்ரிக்கிள்கள் அல்லது திரவ அமைப்பில் வளரும்போது பெருமூளை வெளிப்பாடுகள் குறிப்பாக தீவிரமாக இருக்கும். செரிப்ரோஸ்பைனல் திரவ வடிகால் பலவீனமடைகிறது, உள்மண்டையோட்டு அழுத்தம் அதிகரிக்கிறது மற்றும் ஹைட்ரோகெபாலஸ் உருவாகிறது. இந்த செயல்முறை மூளையின் ஒரு குறிப்பிட்ட பகுதியை பாதிக்கிறது, இது தொடர்புடைய மருத்துவமனையின் வளர்ச்சியை பாதிக்கிறது:
- காட்சி செயல்பாட்டில் சிக்கல்கள் உள்ளன;
- பேச்சு குறைபாடு;
- வெஸ்டிபுலர் கோளாறுகள் (தலைச்சுற்றல், இயக்கங்களின் பலவீனமான ஒருங்கிணைப்பு) ஏற்படுகின்றன;
- பரேசிஸ், கைகள், கால்களின் பக்கவாதம்;
- நினைவாற்றல் மற்றும் செறிவு பலவீனமடைகிறது;
- சிந்தனை செயல்முறைகள் பாதிக்கப்படுகின்றன;
- நடத்தை கோளாறுகள் உருவாகி வருகின்றன.
ஆரம்ப கட்டத்தில், அறிகுறிகள் நடைமுறையில் இல்லை, அல்லது அவை மிகவும் முக்கியமற்றவை, அவை கவனத்தை ஈர்க்காது. இந்த காரணத்திற்காகவே நிபுணர்கள் வழக்கமான தடுப்பு பரிசோதனைகள் மற்றும் பரிசோதனைகளை கடுமையாக அறிவுறுத்துகிறார்கள். எல்லாவற்றிற்கும் மேலாக, கட்டி செயல்முறை விரைவில் கண்டறியப்பட்டால், குணப்படுத்துவதற்கும் உயிர்வாழ்வதற்கும் அதிக வாய்ப்புகள் உள்ளன. [ 5 ]
ஒரு குழந்தையின் மூளையின் கிளியோமா
குழந்தைப் பருவத்தில் காணப்படும் பல மூளைக் கட்டிகளில், க்ளியோமாக்களின் சதவீதம் 15 முதல் 25% வரை இருக்கும். குழந்தைகள் தங்கள் டீன் ஏஜ் மற்றும் இருபதுகளின் முற்பகுதியில் இந்த நோயைப் பெறலாம், இருப்பினும் 3 வயதுக்குட்பட்ட குழந்தைகளுக்கு இந்த நோய் வருவது மிகவும் அரிது.
கிளைல் செல்களின் பிறழ்வின் பின்னணியில் இந்த நோயியல் தொடங்குகிறது. இன்றுவரை, இந்த பிறழ்வு ஏன் ஏற்படுகிறது என்ற கேள்விக்கு எந்த பதிலும் இல்லை.
கட்டி வளர்ச்சியின் அதிகரித்த அபாயத்துடன் தொடர்புடைய சில பரம்பரை நோய்கள் மூளை க்ளியோமாவை உருவாக்கும் வாய்ப்பையும் அதிகரிக்கின்றன என்பது நம்பத்தகுந்த முறையில் அறியப்பட்ட ஒரே விஷயம்.
கூடுதலாக, விஞ்ஞானிகள் கிளைல் செல்கள் தனிப்பட்ட மரபணுக்கள் அல்லது குரோமோசோம்களில் வேறுபாட்டைக் கொண்டிருக்கலாம் என்பதைக் கண்டறிந்துள்ளனர். இந்தக் கோளாறின் காரணமாக, ஒரு பிறழ்வு வழிமுறை செயல்படுகிறது, இது பரம்பரை அல்ல. இது வளர்ச்சியின் ஆரம்ப கட்டங்களில் ஒன்றில் நிகழ வாய்ப்புள்ளது.
குழந்தையின் வரலாற்றில் கடுமையான லுகேமியா அல்லது ரெட்டினோபிளாஸ்டோமா இருப்பது, அல்லது வேறு ஏதேனும் காரணத்திற்காக மூளை கதிர்வீச்சு சிகிச்சை, (ஒரு குறிப்பிட்ட காலத்திற்குப் பிறகு) க்ளியோமா உருவாவதற்கான அபாயங்களை கணிசமாக அதிகரிக்கிறது என்பது நிரூபிக்கப்பட்ட உண்மை.
குழந்தை பருவத்தில் அறிகுறியியல் வீரியம் மிக்க தன்மையின் அளவு மற்றும் நோயியல் கவனத்தின் உள்ளூர்மயமாக்கலைப் பொறுத்தது. குறிப்பிட்ட மற்றும் குறிப்பிடப்படாத அறிகுறிகளுக்கு இடையில் வேறுபாடு காணப்படுகிறது:
- குறிப்பிட்ட அறிகுறிகள் க்ளியோமா அமைந்துள்ள பகுதியுடன் "பிணைக்கப்படவில்லை". பொதுவான வெளிப்பாடுகளில் தலை வலி, தலைச்சுற்றல், பசியின்மை, உணவு உட்கொள்ளலுடன் தொடர்பில்லாத வாந்தி, எடை இழப்பு (தெரியாத காரணங்களுக்காக), தொடர்ந்து சோர்வு உணர்வு, கல்வி செயல்திறன் குறைதல், கவனம் செலுத்துவதில் சிரமம், நடத்தை கோளாறுகள் ஆகியவை அடங்கும். இந்த அறிகுறிகள் உள்மண்டையோட்டு கட்டமைப்புகளின் சுருக்கத்தால் ஏற்படுகின்றன, இது வளர்ந்து வரும் திசுக்களின் நேரடி அழுத்தம் மற்றும் செரிப்ரோஸ்பைனல் திரவத்தின் சுழற்சியில் ஏற்படும் கோளாறு என விளக்கப்படலாம். பெருமூளை ஹைட்ரோசெல் ஆபத்து உள்ளது.
- குறிப்பிட்ட அறிகுறியியல் கிளைல் நோயியல் குவியத்தின் உடனடி இடத்தைப் பொறுத்தது. உதாரணமாக, சிறுமூளை கட்டி பொதுவாக குழந்தைகளில் பலவீனமான நடை மற்றும் சமநிலையுடன் இருக்கும். பெரிய மூளையின் காயம் வலிப்புத்தாக்க வலிப்புத்தாக்கங்கள் மற்றும் முதுகெலும்பில் கட்டி வளர்ச்சி - தசைகளின் முடக்கம் ஆகியவற்றால் வெளிப்படுகிறது. குழந்தையின் பார்வை கூர்மையாக மோசமடைகிறது, நனவு தொந்தரவு செய்யப்படுகிறது, தூக்கம் பலவீனமடைகிறது அல்லது வேறு ஏதேனும் வளர்ச்சி சிக்கல் ஏற்படுகிறது.
ஒரு விதியாக, குழந்தை பருவத்தில், வீரியம் மிக்க குளியோமா அதன் வளர்ச்சியின் சில வாரங்கள் அல்லது மாதங்களில் தன்னை வெளிப்படுத்துகிறது: பெரும்பாலும் நியோபிளாஸின் விரைவான மற்றும் கட்டுப்பாடற்ற வளர்ச்சியால் வகைப்படுத்தப்படுகிறது.
வீரியம் மிக்க கிளைல் கட்டிகள் உள்ள குழந்தைகளுக்கு, குழந்தை மருத்துவ மையங்களில், குழந்தை புற்றுநோயியல் துறையில் நிபுணத்துவம் பெற்ற மருத்துவர்களால் சிகிச்சை அளிக்கப்படுகிறது. ஒரு விதியாக, அறுவை சிகிச்சை, கதிர்வீச்சு மற்றும் கீமோதெரபி படிப்புகள் பயன்படுத்தப்படுகின்றன.
மிக முக்கியமான சிகிச்சை படி நரம்பியல் அறுவை சிகிச்சை ஆகும். இது எவ்வளவு தீவிரமாக இருக்கிறதோ, அவ்வளவுக்கு குழந்தையின் குணமடைவதற்கான வாய்ப்புகள் அதிகம். ஆனால் அறுவை சிகிச்சை தலையீடு எப்போதும் சாத்தியமில்லை: குறிப்பாக, மூளைத் தண்டு க்ளியோமாக்களை அகற்றுவதிலும், 3 வயதுக்குட்பட்ட குழந்தைகளுக்கு கதிர்வீச்சிலும் சிக்கல்கள் ஏற்படலாம்.
மத்திய மூளையின் (இடைநிலை மற்றும் நடுமூளை) கிளியோமாக்களை முழுவதுமாக அகற்றுவது கடினம், ஏனெனில் ஆரோக்கியமான திசுக்களுக்கு சேதம் ஏற்படும் அபாயம் உள்ளது. கட்டியை முழுமையாகப் பிரித்தெடுப்பது சாத்தியமில்லை என்றால், நோயாளிக்கு நோய்த்தடுப்பு சிகிச்சை பரிந்துரைக்கப்படுகிறது.
வீரியம் மிக்க க்ளியோமாக்கள் உள்ள குழந்தைகளுக்கு, கடுமையாக கட்டுப்படுத்தப்பட்ட மருத்துவ பரிசோதனைகள் மூலம் தீர்மானிக்கப்பட்ட தரப்படுத்தப்பட்ட நெறிமுறைகளின்படி சிகிச்சை அளிக்கப்படுகிறது. மிகவும் பொதுவான நெறிமுறைகள் பின்வருமாறு:
- HIT HGG 2007: 3-17 வயதுடைய குழந்தைகளின் சிகிச்சையை உள்ளடக்கியது.
- HIT SKK: குழந்தைகளுக்கு (மூன்று வயது வரை) ஏற்றது மற்றும் கதிர்வீச்சு சிகிச்சைகள் தேவையில்லை.
க்ளியோமாக்களுக்கான குழந்தை உயிர்வாழ்வு புள்ளிவிவரங்கள் பொதுவாக மிகவும் நம்பிக்கைக்குரியவை அல்ல. இருப்பினும், ஒரு குறிப்பிட்ட குழந்தைக்கான சிகிச்சை நடவடிக்கைகளின் செயல்திறனை முன்கூட்டியே கணிக்க முடியாது. மருத்துவரின் அனைத்து உத்தரவுகளையும் கவனமாகப் பின்பற்றுவது முக்கியம், இது குணமடைவதற்கான வாய்ப்புகளை கணிசமாக அதிகரிக்கிறது.
படிவங்கள்
க்ளியோமாக்கள் குறைந்த வீரியம் மிக்கதாகவும் அதிக வீரியம் மிக்கதாகவும் இருக்கலாம், தீவிர வளர்ச்சி மற்றும் மெட்டாஸ்டாஸிஸ் செய்யும் போக்குடன் இருக்கும். குறைந்த வீரியம் மிக்கதாகவும் இருப்பது கட்டி பாதுகாப்புக்கு ஒத்ததாக இல்லை என்பதைப் புரிந்துகொள்வது அவசியம். எந்தவொரு மூளை நியோபிளாஸமும் கூடுதல் அளவை உருவாக்குகிறது, மூளை கட்டமைப்புகளை அழுத்துகிறது, இது அவற்றின் இடப்பெயர்ச்சிக்கு வழிவகுக்கிறது மற்றும் உள்விழி அழுத்தத்தை அதிகரிக்கிறது. இதன் விளைவாக, நோயாளி இறக்கக்கூடும்.
வீரியம் மிக்க ஆஸ்ட்ரோசைட்டோமாக்களில் இரண்டு முக்கிய வகைகள் உள்ளன. இவை கிளியோபிளாஸ்டோமாக்கள் மற்றும் அனாபிளாஸ்டிக் ஆஸ்ட்ரோசைட்டோமாக்கள், இவை மூலக்கூறு மாற்றங்களின்படி பிரிக்கப்படுகின்றன. ஆஸ்ட்ரோசைட்டோமாக்களிலிருந்து உருவாகி குறைந்த அளவிலான வீரியம் கொண்ட இரண்டாம் நிலை வீரியம் மிக்க கட்டிகள் பெரும்பாலும் இளம் நோயாளிகளில் காணப்படுகின்றன. ஆரம்பத்தில் வீரியம் மிக்க கிளைல் வகை கட்டிகள் வயதான நோயாளிகளில் அடிக்கடி ஏற்படுகின்றன.
கட்டமைப்பு இருப்பிடத்தைப் பொறுத்து, க்ளியோமாக்கள் வருகின்றன:
- சப்ராடென்டோரியல் (பக்கவாட்டு வென்ட்ரிக்கிள்கள், பெரிய அரைக்கோளங்கள் பகுதியில் சிறுமூளைக்கு மேலே உள்ளூர்மயமாக்கலுடன்);
- சப்டென்டோரியல் (பின்புற மண்டை ஓடு ஃபோஸாவில் சிறுமூளைக்குக் கீழே உள்ளூர்மயமாக்கலுடன்).
ஹிஸ்டாலஜிக்கல் அம்சங்களின்படி, பின்வரும் வகையான க்ளியோமாக்கள் வேறுபடுகின்றன:
- ஆஸ்ட்ரோசைடிக் க்ளியோமா மிகவும் பொதுவானது. இதையொட்டி, இது முடிச்சு மற்றும் பரவல் என பிரிக்கப்பட்டுள்ளது (பிந்தையது விரைவான வளர்ச்சி மற்றும் பக்கவாதம் வடிவத்தால் வகைப்படுத்தப்படலாம்).
- ஒலிகோடென்ட்ரோக்லியோமா - 5% நோயாளிகளில் ஏற்படுகிறது. இது பெட்ரிஃபிகேட்டுகளைக் கொண்டுள்ளது - கால்சிஃபிகேஷன் பகுதிகள், பெரும்பாலும் முன் மடலில்.
- எபென்டிமல் க்ளியோமா - முதுகுத் தண்டு மற்றும் வென்ட்ரிக்கிள்களின் மையக் கால்வாயின் சுவர்களை உள்ளடக்கிய கட்டமைப்புகளிலிருந்து வளர்கிறது. பெரும்பாலும் மூளைப் பொருளின் தடிமனாகவும், மூளையின் லுமினிலும் வளரும்.
சப்பென்டிமோமா, ஆலிகோஸ்ட்ரோசைட்டோமா போன்ற கலப்பு நோயியல் குவியங்களும் சாத்தியமாகும்.
அனைத்து க்ளியோமாக்களும் பின்வரும் நிலைகளாக வகைப்படுத்தப்பட்டுள்ளன:
- வெளிப்படையான மருத்துவ அறிகுறிகள் இல்லாமல் மெதுவாக வளரும் ஒப்பீட்டளவில் தீங்கற்ற நியோபிளாம்கள்.
- மெதுவாக வளரும் "எல்லைக்கோடு" க்ளியோமாக்கள் படிப்படியாக நிலை III மற்றும் அதற்கு அப்பால் மாறுகின்றன.
- வீரியம் மிக்க க்ளியோமா.
- வீரியம் மிக்க க்ளியோமா, தீவிரமான ஆக்கிரமிப்பு வளர்ச்சி மற்றும் பரவல், மோசமான முன்கணிப்பு.
வீரியம் மிக்க கட்டியின் நிலை குறைவாக இருந்தால், மெட்டாஸ்டாஸிஸ் மற்றும் அகற்றப்பட்ட நியோபிளாசம் மீண்டும் வருவதற்கான வாய்ப்பு குறைவாக இருக்கும், மேலும் நோயாளி குணமடைவதற்கான வாய்ப்புகள் அதிகமாகும். தீவிர வளர்ச்சி மற்றும் வளர்ச்சியுடன் கூடிய குறைந்த-வேறுபடுத்தப்பட்ட செயல்முறையான கிளியோபிளாஸ்டோமா மல்டிஃபார்ம் மிகப்பெரிய ஆபத்தை ஏற்படுத்துகிறது. [ 6 ]
நியூரோக்ளியோமாவின் சாத்தியமான மற்றும் மிகவும் பொதுவான வகைகள்:
- மூளை தண்டு மற்றும் பொன்டைன் புண்களுடன் கூடிய க்ளியோமா, மூளை முதுகெலும்புடன் இணைக்கும் பகுதியில் அமைந்துள்ளது. சுவாசம், இதயம் மற்றும் மோட்டார் செயல்பாடுகளுக்குப் பொறுப்பான முக்கியமான நரம்பியல் மையங்கள் அங்குதான் அமைந்துள்ளன. இந்த மண்டலம் சேதமடைந்தால், வெஸ்டிபுலர் மற்றும் பேச்சு கருவியின் வேலை பாதிக்கப்படுகிறது. இது பெரும்பாலும் குழந்தை பருவத்தில் கண்டறியப்படுகிறது.
- பார்வை க்ளியோமா பார்வை நரம்பைச் சுற்றியுள்ள நியூரோக்ளியல் செல்களைப் பாதிக்கிறது. இந்த நோயியல் பார்வைக் குறைபாட்டையும் எக்ஸோப்தால்மோஸையும் ஏற்படுத்துகிறது. இது குழந்தைகளில் அடிக்கடி உருவாகிறது.
- குறைந்த வீரியம் மிக்க நியூரோக்ளியோமா மெதுவான வளர்ச்சியால் வகைப்படுத்தப்படுகிறது, பெரிய அரைக்கோளங்கள் மற்றும் சிறுமூளையில் பெரும்பாலும் உள்ளூர்மயமாக்கப்படுகிறது. இது இளைஞர்களிடையே (இளம் பருவத்தினர் மற்றும் 20 வயதுக்குட்பட்ட இளைஞர்கள்) அடிக்கடி நிகழ்கிறது.
- கார்பஸ் கல்லோசத்தின் கிளியோமா 40 முதல் 60 வயதுக்குட்பட்ட நபர்களின் சிறப்பியல்பு ஆகும், மேலும் இது பொதுவாக கிளியோபிளாஸ்டோமாவால் குறிப்பிடப்படுகிறது.
- சியாஸ்மாவின் கிளியோமா பார்வை சந்திப்பு மண்டலத்தில் அமைந்துள்ளது, எனவே இது கிட்டப்பார்வை, பார்வை புல இழப்பு, மறைமுக ஹைட்ரோகெபாலஸ் மற்றும் நியூரோஎண்டோகிரைன் கோளாறுகளுடன் சேர்ந்துள்ளது. இது எந்த வயதிலும் ஏற்படலாம், ஆனால் பொதுவாக நியூரோஃபைப்ரோமாடோசிஸ் வகை I நோயாளிகளைப் பாதிக்கிறது.
சிக்கல்கள் மற்றும் விளைவுகள்
குறைந்த வீரியம் மிக்க கிளியோமாக்கள் (தரம் I-II, மிகவும் வீரியம் மிக்கவை - எ.கா., ஆஸ்ட்ரோசைட்டோமா, ஒலிகோஆஸ்ட்ரோசைட்டோமா, ஒலிகோடென்ட்ரோக்ளியோமா, ப்ளோமார்பிக் சாந்தோஆஸ்ட்ரோசைட்டோமா, முதலியன) மற்றும் அதிக வீரியம் மிக்கவை (தரம் III-IV - கிளியோபிளாஸ்டோமா, அனாபிளாஸ்டிக் ஒலிகோடென்ட்ரோக்ளியோமா, ஒலிகோஆஸ்ட்ரோசைட்டோமா மற்றும் ஆஸ்ட்ரோசைட்டோமா). தரம் IV கிளியோமாக்கள் குறிப்பாக வீரியம் மிக்கவை.
மூளைக்கும் கைகால்களுக்கும் இடையிலான மிக முக்கியமான நரம்பு இணைப்புகள் குவிந்துள்ள மூளைப் பகுதியை நியோபிளாசம் பாதிக்கிறது என்பதால், மூளைத்தண்டு க்ளியோமா மிகவும் சாதகமற்ற முன்கணிப்பைக் கொண்டுள்ளது. இந்தப் பகுதியில் ஒரு சிறிய கட்டி கூட நோயாளியின் நிலையை விரைவாக மோசமடையச் செய்து பக்கவாதத்தைத் தூண்டும் அளவுக்குப் போதுமானது.
மூளையின் பிற பகுதிகள் பாதிக்கப்படும்போது குறைவான பாதகமான விளைவுகள் ஏற்படுவதில்லை. பெரும்பாலும் இது பெருமூளைப் புறணிப் பகுதியில் ஏற்படும் கட்டியாகும், இது சிகிச்சை அளித்தாலும் நோயாளியின் நீண்ட ஆயுளுக்கு வாய்ப்பளிக்காது. பெரும்பாலும் மரணத்தை ஒத்திவைப்பது மட்டுமே சாத்தியமாகும்.
மருத்துவ புள்ளிவிவரங்களின்படி, ஐந்து ஆண்டு உயிர்வாழ்வு விகிதம் பெரும்பாலும் 10-20% மட்டுமே. இந்த புள்ளிவிவரங்கள் பெரும்பாலும் வீரியம் மிக்க கட்டியின் அளவு மற்றும் அறுவை சிகிச்சை தலையீட்டின் சரியான உள்ளூர்மயமாக்கல் மற்றும் அளவைப் பொறுத்தது. நோயியல் குவியத்தை முழுமையாக அகற்றிய பிறகு, உயிர்வாழும் விகிதம் கணிசமாக அதிகரிக்கிறது (சில நேரங்களில் - 50% வரை). சிகிச்சையின் பற்றாக்குறை அல்லது அதன் சாத்தியமற்றது (ஏதோ ஒரு காரணத்திற்காக) நோயாளியின் மரணத்திற்கு வழிவகுக்கும் என்பது உறுதி.
பெரும்பாலான குறைந்த வீரியம் மிக்க கிளைல் கட்டிகள் மூளை திசுக்களுக்குள் ஊடுருவி பல ஆண்டுகளாக வீரியம் மிக்கதாக மாறக்கூடியவை.
க்ளியோமா மீண்டும் வருவதற்கான ஆபத்து "அதிகமாக நிகழக்கூடியது" என்று நிபுணர்கள் கருதுகின்றனர். இருப்பினும், சிகிச்சையை புறக்கணிக்கக்கூடாது: முடிந்தவரை நீண்ட காலத்திற்கு நல்ல வாழ்க்கைத் தரத்தை உறுதி செய்வது முக்கியம்.
மீண்டும் மீண்டும் வரும் க்ளியோமாக்கள் முதன்மைக் கட்டிகளை விட எப்போதும் மோசமான முன்கணிப்பைக் கொண்டுள்ளன. இருப்பினும், சிகிச்சை உகப்பாக்க ஆய்வுகளின் அடிப்படையில் நவீன சிகிச்சை நெறிமுறைகள் பெரும்பாலும் அதிக வீரியம் மிக்க நியோபிளாம்கள் உள்ள நோயாளிகளுக்கு கூட போதுமான நல்ல முடிவுகளை அடைகின்றன.
கீமோதெரபிக்குப் பிறகு சாத்தியமான விளைவுகள்:
- உடல் மெலிதல், உடல் மெலிதல், செரிமான கோளாறுகள், வாய் நோய்கள்;
- மத்திய நரம்பு மண்டலத்தின் அதிகரித்த உற்சாகம், ஆஸ்தீனியா;
- கேட்கும் செயல்பாட்டில் சரிவு, டின்னிடஸ் மற்றும் காதுகளில் ஒலித்தல்;
- வலிப்புத்தாக்கங்கள், மனச்சோர்வுக் கோளாறுகள்;
- உயர் இரத்த அழுத்த நெருக்கடி, இரத்த அமைப்பில் மாற்றம்;
- சிறுநீரக செயலிழப்பு;
- ஒவ்வாமை செயல்முறைகள், முடி உதிர்தல், உடலில் நிறமி புள்ளிகள் தோன்றுதல்.
கீமோதெரபிக்குப் பிறகு, நோயாளிகள் நோயெதிர்ப்பு மண்டலத்தின் உச்சரிக்கப்படும் பலவீனத்தைக் குறிப்பிடுகின்றனர், இது பல்வேறு தொற்று நோய்க்குறியீடுகளின் வளர்ச்சியை ஏற்படுத்தும்.
கண்டறியும் மூளை க்ளியோமாக்கள்
மூளை க்ளியோமாவை பின்வரும் அறிகுறிகளால் சந்தேகிக்கலாம்:
- நோயாளிக்கு உள்ளூர்மயமாக்கப்பட்ட அல்லது பொதுவான வலிப்புத்தாக்கங்கள் உள்ளன, அவை நியோபிளாஸின் புறணி இருப்பிடம் மற்றும் அதன் மெதுவான வளர்ச்சியின் சிறப்பியல்பு. குறைந்த தர கிளைல் கட்டிகள் உள்ள 80% நோயாளிகளிலும், உயர் தர கிளியோமாக்கள் உள்ள 30% நோயாளிகளிலும் எபி-வலிப்புத்தாக்கங்கள் காணப்படுகின்றன.
- வலது முன்பக்க மற்றும் பாரிட்டல் மடல்களில் அமைந்துள்ள கட்டிகளுக்கு அதிகரித்த உள்மண்டை அழுத்தம் குறிப்பாக சிறப்பியல்பு. இரத்த ஓட்டம் மற்றும் திரவ சுழற்சியின் உயர் உள்மண்டை அழுத்தக் கோளாறுடன் தொடர்புடையது நிலையான மற்றும் அதிகரிக்கும் தலை வலி, வாந்தியுடன் குமட்டல், பார்வை தொந்தரவுகள், மயக்கம். பார்வை நரம்பின் வீக்கம், திசைதிருப்பும் நரம்பின் முடக்கம் ஆகியவை உள்ளன. உள்மண்டை அழுத்தம் முக்கியமான மதிப்புகளுக்கு அதிகரிப்பது கோமா மற்றும் மரணத்திற்கு வழிவகுக்கும். உயர் IOP இன் மற்றொரு காரணம் ஹைட்ரோகெபாலஸ் ஆகும்.
- நோயாளிக்கு வளர்ந்து வரும் குவியப் படம் உள்ளது. மேல்நோக்கிய அமைப்புகளில், மோட்டார் மற்றும் புலன் கோளங்கள் தொந்தரவு செய்யப்படுகின்றன, ஹீமியோபியா, அஃபாசியா மற்றும் அறிவாற்றல் கோளாறுகள் முன்னேறுகின்றன.
மூளையில் ஒரு நியோபிளாசம் இருப்பதாக மருத்துவர் சந்தேகித்தால், அதன் இருப்பிடம், அளவு மற்றும் கூடுதல் பண்புகளைக் கண்டறிய கான்ட்ராஸ்ட் ஏஜென்ட் (காடோலினியம்) அறிமுகப்படுத்தப்படாமலோ அல்லது இல்லாமலோ MRI செய்வது உகந்ததாகும். காந்த அதிர்வு இமேஜிங் சாத்தியமில்லை என்றால், கணக்கிடப்பட்ட டோமோகிராபி செய்யப்படுகிறது, மேலும் காந்த அதிர்வு நிறமாலை வேறுபாட்டிற்கான ஒரு முறையாகப் பயன்படுத்தப்படுகிறது. இந்த நோயறிதல் முறைகளின் தகவல் தன்மை இருந்தபோதிலும், கட்டி குவியத்தை பிரித்தெடுக்கும் போது ஹிஸ்டாலஜிக்கல் உறுதிப்படுத்தலுக்குப் பிறகுதான் இறுதி நோயறிதல் செய்யப்படுகிறது.
மேற்கூறிய அளவுகோல்களைக் கருத்தில் கொண்டு, முழுமையான வரலாறு, சோமாடோ-நரம்பியல் நிலை மற்றும் செயல்பாட்டு நிலை ஆகியவற்றின் மதிப்பீட்டைக் கொண்டு நோயறிதலைத் தொடங்க பரிந்துரைக்கப்படுகிறது. நரம்பியல் நிலை சாத்தியமான அறிவுசார் மற்றும் நினைவாற்றல் கோளாறுகளை தீர்மானிப்பதோடு மதிப்பிடப்படுகிறது.
பரிந்துரைக்கப்பட்ட ஆய்வக சோதனைகள்:
- முழுமையான பொது மருத்துவ இரத்த பரிசோதனை;
- ஒரு முழுமையான இரத்த வேதியியல் குழு;
- சிறுநீர் பகுப்பாய்வு;
- இரத்த உறைதல் ஆய்வு;
- புற்றுநோயியல் குறிப்பான்களுக்கான பகுப்பாய்வு (AFP, beta-hCG, LDH - பினியல் மண்டலத்தில் காயம் இருப்பதாக சந்தேகிக்கப்பட்டால் பொருத்தமானது).
கிளியோபிளாஸ்டோமா மற்றும் அனாபிளாஸ்டிக் ஆஸ்ட்ரோசைட்டோமா நோயாளிகளுக்கு முன்கணிப்பு புள்ளிகளை தெளிவுபடுத்த, IDH1|2-1 மரபணு மாற்றம் மற்றும் MGMT மரபணு மெத்திலேஷன் ஆகியவை மதிப்பீடு செய்யப்படுகின்றன. ஒலிகோடென்ட்ரோக்லியோமா மற்றும் ஒலிகோஆஸ்ட்ரோசைட்டோமா நோயாளிகளில், 1p|19q கோட்லேஷன் தீர்மானிக்கப்படுகிறது.
கருவி கண்டறிதல், முதலில், மூளையின் கட்டாய காந்த அதிர்வு இமேஜிங் மூலம் குறிப்பிடப்படுகிறது (சில நேரங்களில் - மற்றும் தண்டுவடம்) MRI நிலையான T1-2, FLAIR, T1 முறைகளைப் பயன்படுத்தி மூன்று திட்டங்களில் மாறுபாட்டுடன் செய்யப்படுகிறது.
சுட்டிக்காட்டப்பட்டால், வாஸ்குலர் நெட்வொர்க்கின் அல்ட்ராசவுண்ட், மோட்டார் மற்றும் பேச்சு பிரிவுகளின் செயல்பாட்டு காந்த அதிர்வு இமேஜிங், அத்துடன் ஆஞ்சியோகிராபி, ஸ்பெக்ட்ரோஸ்கோபி, எம்ஆர் டிராக்டோகிராபி மற்றும் பெர்ஃப்யூஷன் ஆகியவை செய்யப்படுகின்றன.
கூடுதல் விசாரணைகளில் பின்வருவன அடங்கும்:
- மூளையின் எலக்ட்ரோஎன்செபலோகிராபி;
- நரம்பியல் அறுவை சிகிச்சை நிபுணர், புற்றுநோயியல் நிபுணர், கதிரியக்க நிபுணர், கண் மருத்துவர், கதிரியக்க நிபுணருடன் ஆலோசனைகள்.
வேறுபட்ட நோயறிதல்
கட்டி அல்லாத நோய்க்குறியீடுகளுடன் வேறுபட்ட நோயறிதல் அவசியம் மேற்கொள்ளப்படுகிறது - குறிப்பாக, தமனி-சிரை அல்லது தமனி சிதைவால் ஏற்படும் இரத்தக்கசிவு, அத்துடன் சூடோடூமர் டிமெயிலினேட்டிங் செயல்முறைகள், அழற்சி நோய்கள் (டாக்ஸோபிளாஸ்மோசிஸ், மூளை புண், முதலியன) ஆகியவற்றுடன்.
கூடுதலாக, முதன்மை கட்டி கவனம் மற்றும் மத்திய நரம்பு மண்டல மெட்டாஸ்டேஸ்களை வேறுபடுத்துங்கள்.
நவீன காந்த அதிர்வு இமேஜிங் திறன்களைக் கொண்டு, CNS இல் முதன்மை மையத்தின் தோற்றத்தைக் கண்டறிய, போதுமான அளவு துல்லியமாக கண்டறியும் நடவடிக்கைகளைச் செய்ய முடியும். மூளையின் MRI, T1, T2 FLAIR பயன்முறையில் - மூன்று திட்டங்களில், அல்லது அச்சுத் திட்டத்தில் மெல்லிய துண்டுகளாக (SPGR பயன்முறை) மாறாகவோ அல்லது இல்லாமலோ செய்யப்படுகிறது. இந்த நோயறிதல் முறைகள், நியோபிளாஸின் இடம், அளவு, கட்டமைப்பு பண்புகள், வாஸ்குலர் நெட்வொர்க் மற்றும் அருகிலுள்ள மூளைப் பகுதிகளுடனான அதன் உறவை துல்லியமாக தீர்மானிக்க அனுமதிக்கின்றன.
கூடுதலாக, வேறுபட்ட நோயறிதலின் ஒரு பகுதியாக CT (மாறுபாட்டுடன் அல்லது இல்லாமல்), CT ஆஞ்சியோகிராபி (MR ஆஞ்சியோகிராபி), MR டிராக்டோகிராபி, MR அல்லது CT பெர்ஃப்யூஷன் செய்யப்படலாம். சுட்டிக்காட்டப்படும்போது மெத்தியோனைன், கோலின், டைரோசின் மற்றும் பிற அமினோ அமிலங்களுடன் மூளையின் CT/PET பயன்படுத்தப்படுகிறது.
சிகிச்சை மூளை க்ளியோமாக்கள்
குறிப்பிட்ட சிகிச்சையானது அறுவை சிகிச்சை, கீமோதெரபியூடிக் மற்றும் கதிர்வீச்சு நடவடிக்கைகளைக் கொண்டுள்ளது. முடிந்தால், கட்டியின் குவியத்தை முழுமையாகப் பிரித்தெடுப்பது கட்டாயமாகும், இது விரைவான அறிகுறி நிவாரணம் மற்றும் நோயறிதலின் ஹிஸ்டாலஜிக்கல் உறுதிப்படுத்தலை அனுமதிக்கிறது.
கதிர்வீச்சு நோயாளிகளின் ஆயுட்காலத்தை அதிகரிப்பதில் நேர்மறையான விளைவைக் கொண்டுள்ளது. 58 முதல் 60 Gy வரையிலான மொத்த டோஸ், 1.8-2 Gy என்ற தனிப்பட்ட கதிர்வீச்சு அளவுகளாகப் பிரிக்கப்பட்டு, தரநிலையாக நிர்வகிக்கப்படுகிறது. கட்டி உள்ளூரில் கதிர்வீச்சு செய்யப்படுகிறது, கூடுதலாக அதைச் சுற்றி 3 செ.மீ வரை பிடிக்கப்படுகிறது. பிராக்கிதெரபிக்கு மாறாக கதிர்வீச்சு சிகிச்சை மிகவும் ஏற்றுக்கொள்ளத்தக்கது. சில சந்தர்ப்பங்களில், காமா கத்தி அல்லது நேரியல் வாயு மிதி மூலம் கதிர்வீச்சு, அத்துடன் நியூட்ரான்-பிடிப்பு போரான் சிகிச்சை ஆகியவற்றைக் கொண்ட கதிரியக்க அறுவை சிகிச்சை முறைகள் பரிந்துரைக்கப்படுகின்றன.
துணை கீமோதெரபியின் தேவை சர்ச்சைக்குரியது. சில சந்தர்ப்பங்களில், நைட்ரோசோரியா தயாரிப்புகள் நோயாளிகளின் ஆயுட்காலத்தை ஒன்றரை ஆண்டுகள் வரை அதிகரிக்க அனுமதித்தன, ஆனால் அத்தகைய கீமோதெரபிகளைப் பயன்படுத்துவதன் சில முடிவுகள் எதிர்மறையாக இருந்தன. இன்று, சைட்டோடாக்ஸிக் முகவர்கள், நியோட்ஜுவண்ட் சிகிச்சை (கதிர்வீச்சுக்கு முன்), ஒருங்கிணைந்த மருந்துகள், உள்-தமனி கீமோதெரபி அல்லது மேலும் ஸ்டெம் செல் மாற்று அறுவை சிகிச்சையுடன் கூடிய அதிக அளவிலான கீமோதெரபி ஆகியவை தீவிரமாகப் பயன்படுத்தப்படுகின்றன.
பொதுவாக, க்ளியோமாஸின் வெற்றிகரமான சிகிச்சைக்கு, ஒரு விரிவான அணுகுமுறை மிகவும் முக்கியமானது, இதன் அளவு கட்டியின் இடம் மற்றும் வீரியம் மிக்க தன்மையின் அளவு, அதன் அளவு மற்றும் நோயாளியின் பொது ஆரோக்கியத்தைப் பொறுத்தது.
மூளைத்தண்டு க்ளியோமாவைப் பொறுத்தவரை, அறுவை சிகிச்சை தலையீடு அரிதாகவே பயன்படுத்தப்படுகிறது. அறுவை சிகிச்சைக்கு முக்கிய முரண்பாடு என்னவென்றால், முக்கிய பாகங்களுக்கு அருகாமையில் குவியத்தின் உள்ளூர்மயமாக்கல் பகுதி. சில சந்தர்ப்பங்களில், அறுவை சிகிச்சைக்கு முந்தைய மற்றும் அறுவை சிகிச்சைக்குப் பிந்தைய கீமோதெரபி மூலம் நுண்ணிய அறுவை சிகிச்சை முறைகளைப் பயன்படுத்தி உடற்பகுதியின் க்ளியோமாவை அகற்ற முடியும். இத்தகைய தலையீடு மிகவும் சிக்கலானது மற்றும் ஒரு நரம்பியல் அறுவை சிகிச்சை நிபுணரின் சிறப்புத் தகுதிகள் தேவை.
கதிர்வீச்சு அறுவை சிகிச்சை மற்றும் குறிப்பாக, அதிக அயனியாக்கும் அளவுகளுக்கு வெளிப்படும் ஸ்டீரியோடாக்டிக் அறுவை சிகிச்சை மிகவும் பயனுள்ளதாக இருக்கும். நியோபிளாசம் வளர்ச்சியின் ஆரம்ப கட்டங்களில் இத்தகைய நுட்பத்தைப் பயன்படுத்துவது சில நேரங்களில் நோயாளியின் நீண்டகால நிவாரணத்தை அல்லது முழுமையான சிகிச்சையை அடைய அனுமதிக்கிறது.
கதிர்வீச்சு பெரும்பாலும் கீமோதெரபியுடன் இணைக்கப்படுகிறது, இது தலையீடுகளின் செயல்திறனை மேம்படுத்துகிறது மற்றும் கதிர்வீச்சு சுமையைக் குறைக்கிறது. க்ளியோமாஸில், அனைத்து கீமோதடுப்பு முகவர்களும் சிகிச்சை ரீதியாக வெற்றிகரமாக இல்லை, எனவே அவை தனித்தனியாக பரிந்துரைக்கப்படுகின்றன மற்றும் தேவைப்பட்டால் மருந்துகள் சரிசெய்யப்படுகின்றன.
வலியைக் குறைக்கவும், மண்டையோட்டுக்குள்ளான அழுத்தத்தைக் குறைக்கவும், முக்கிய சிகிச்சையைப் பொருட்படுத்தாமல், அறிகுறி சிகிச்சை பரிந்துரைக்கப்படுகிறது - குறிப்பாக, கார்டிகோஸ்டீராய்டு மருந்துகள், வலி நிவாரணிகள், மயக்க மருந்துகள்.
மருந்துகள்
கார்டிகோஸ்டீராய்டு மருந்துகள் வீக்கத்தை பாதிக்கின்றன, பல நாட்களுக்கு நரம்பியல் அறிகுறிகளின் தீவிரத்தை குறைக்கின்றன. இருப்பினும், பல பக்க விளைவுகள் மற்றும் கீமோதெரபி மருந்துகளுடன் பாதகமான தொடர்புகள் அதிகரிக்கும் வாய்ப்பு காரணமாக, குறைந்தபட்ச பயனுள்ள அளவுகளில் ஸ்டீராய்டுகள் பயன்படுத்தப்படுகின்றன, அவற்றை விரைவில் நிறுத்துகின்றன (எ.கா. அறுவை சிகிச்சைக்குப் பிறகு).
ஏற்கனவே வலிப்பு வலிப்புத்தாக்கங்களை அனுபவித்த நோயாளிகளுக்கு இரண்டாம் நிலை தடுப்பு நடவடிக்கையாக வலிப்பு எதிர்ப்பு மருந்துகள் முறையாகப் பயன்படுத்தப்படுகின்றன. இந்த மருந்துகள் கடுமையான பாதகமான அறிகுறிகளை ஏற்படுத்தக்கூடும், மேலும் கீமோதெரபி மருந்துகளுடன் தொடர்பு கொள்ளலாம்.
கிளியோமாவில் த்ரோம்போஃப்ளெபிடிஸ் உருவாவதற்கான அபாயங்கள் மிக அதிகமாக இருப்பதால் (25% வரை) அறுவை சிகிச்சைக்குப் பிந்தைய கட்டத்தில் ஆன்டிகோகுலண்டுகள் மிகவும் பொருத்தமானவை.
மன அழுத்த எதிர்ப்பு மருந்துகளை உட்கொள்வதால் நல்ல பலன் எதிர்பார்க்கப்படுகிறது. மெத்தில்ஃபெனிடேட்டை 10-30 மி.கி/நாள் இரண்டு அளவுகளில் பயன்படுத்துவது பெரும்பாலும் அறிவாற்றல் திறன்களை மேம்படுத்தவும், வாழ்க்கைத் தரத்தை மேம்படுத்தவும், வேலை செய்யும் திறனைப் பராமரிக்கவும் அனுமதிக்கிறது.
நரம்பியல் செயலிழப்பு மற்றும் பெருமூளை வீக்கத்தின் அறிகுறிகள் (தலையில் வலி, நனவின் தொந்தரவுகள்) கார்டிகோஸ்டீராய்டு மருந்துகளால் அகற்றப்படுகின்றன - குறிப்பாக, ப்ரெட்னிசோலோன் அல்லது டெக்ஸாமெதாசோன். |
கார்டிகோஸ்டீராய்டுகளின் திட்டம் மற்றும் அளவு தனித்தனியாக தேர்ந்தெடுக்கப்படுகிறது, குறைந்தபட்ச பயனுள்ள அளவைப் பயன்படுத்துகிறது. சிகிச்சை பாடத்தின் முடிவில், மருந்துகள் படிப்படியாக திரும்பப் பெறப்படுகின்றன. |
கார்டிகோஸ்டீராய்டுகள் இரைப்பைப் பாதுகாப்பு மருந்துகளுடன் சேர்ந்து எடுத்துக்கொள்ளப்படுகின்றன - புரோட்டான் பம்ப் தடுப்பான்கள் அல்லது H2-ஹிஸ்டமைன் தடுப்பான்கள். |
மூளை கட்டமைப்புகளின் கடுமையான வீக்கம் மற்றும் இடப்பெயர்ச்சிக்கு, கார்டிகோஸ்டீராய்டு மருந்துகளுக்கு கூடுதலாக, டையூரிடிக்ஸ் (ஃபுரோஸ்மைடு, மன்னிடோல்) பரிந்துரைக்கப்படுகின்றன. |
வலிப்புத்தாக்கங்கள் (வரலாற்று வரலாறு உட்பட) அல்லது எலக்ட்ரோஎன்செபலோகிராமில் வலிப்பு அறிகுறிகள் ஏற்பட்டால், வலிப்பு எதிர்ப்பு சிகிச்சை கூடுதலாக பரிந்துரைக்கப்படுகிறது. நோய்த்தடுப்பு நோக்கங்களுக்காக வலிப்பு எதிர்ப்பு மருந்துகள் பரிந்துரைக்கப்படுவதில்லை. |
கீமோதெரபிக்கான அறிகுறிகள் உள்ள நோயாளிகள் கல்லீரல் நொதி செயல்பாட்டைப் பாதிக்காத வலிப்பு எதிர்ப்பு மருந்துகளை எடுத்துக்கொள்ள பரிந்துரைக்கப்படுகிறார்கள். தேர்வு செய்யப்பட்ட மருந்துகள்: லாமோட்ரிஜின், வால்ப்ரோயிக் அமிலம், லெவெடிராசெட்டம். பயன்படுத்தக்கூடாது: கார்பமாசெபைன், ஃபீனோபார்பிட்டல். |
மூளை க்ளியோமாஸில் ஏற்படும் தலை வலி கார்டிகோஸ்டீராய்டு சிகிச்சையால் நிர்வகிக்கப்படுகிறது. |
சில தலைவலிகளுக்கு, ஸ்டீராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகள் அல்லது டிராமடோல் பயன்படுத்தப்படலாம். |
நோயாளி ஸ்டெராய்டல் அல்லாத அழற்சி எதிர்ப்பு மருந்துகளை எடுத்துக்கொண்டால், அறுவை சிகிச்சையின் போது இரத்தப்போக்கு ஏற்படுவதற்கான வாய்ப்பைக் குறைக்க அறுவை சிகிச்சைக்கு சில நாட்களுக்கு முன்பு அவை நிறுத்தப்படும். |
தேர்ந்தெடுக்கப்பட்ட வலி நிகழ்வுகளில், ஃபென்டானைல் அல்லது ட்ரைமெபெரிடின் போன்ற போதை வலி நிவாரணிகள் பரிந்துரைக்கப்படலாம். |
அறுவை சிகிச்சைக்குப் பிறகு மூன்றாவது நாளிலிருந்து நுரையீரல் தக்கையடைப்பைத் தடுக்க, குறைந்த மூலக்கூறு எடை கொண்ட ஹெப்பரின்கள் - குறிப்பாக, எனோக்ஸாபரின் சோடியம் அல்லது நாட்ரோபரின் கால்சியம் - நிர்வகிக்கப்படுகிறது. |
நோயாளி முறையான ஆன்டிகோகுலண்ட் அல்லது ஆன்டிஅக்ரிகண்ட் சிகிச்சையில் இருந்தால், அறுவை சிகிச்சைக்கு ஒரு வாரத்திற்கு முன்பு குறைந்த மூலக்கூறு எடை கொண்ட ஹெப்பரின்களுக்கு மாற்றப்படுவார், அறுவை சிகிச்சைக்கு ஒரு நாள் முன்பு அவை மேலும் திரும்பப் பெறப்பட்டு அறுவை சிகிச்சைக்கு 24-48 மணி நேரத்திற்குப் பிறகு மீண்டும் தொடங்கப்படும். |
க்ளியோமா நோயாளிக்கு கீழ் முனைகளின் சிரை இரத்த உறைவு இருந்தால், நேரடி ஆன்டிகோகுலண்டுகளுடன் சிகிச்சை செய்யப்படுகிறது. CAVA-வடிகட்டியை வைப்பதற்கான சாத்தியக்கூறுகள் விலக்கப்படவில்லை. |
மூளையின் வீரியம் மிக்க க்ளியோமாக்களுக்கான கீமோதெரபி
க்ளியோமாக்களுக்கான அடிப்படை ஆன்டிடூமர் கீமோதெரபி விதிமுறைகள் பின்வருமாறு கருதப்படுகின்றன:
- முதல் நாளில் லோமஸ்டைன் 100 மி.கி/மீ², ஒன்று மற்றும் எட்டாவது நாட்களில் வின்கிரிஸ்டைன் 1.5 மி.கி/மீ², எட்டாம் நாள் முதல் இருபத்தியோராம் நாள் வரை புரோகார்பசின் 70 மி.கி/மீ², ஒவ்வொரு ஆறு வாரங்களுக்கும் ஒரு முறை.
- லோமுஸ்டைன் 110 மி.கி/சதுர சதுர மீட்டருக்கு ஒவ்வொரு ஆறு வாரங்களுக்கும்.
- டெமோசோலோமைடு 5/23 முதல் நாள் முதல் ஐந்தாம் நாள் வரை, ஒவ்வொரு 28 நாட்களுக்கும் 150 முதல் 200 மி.கி/சதுர மீட்டர் வரை.
- கீமோகதிர்வீச்சு சிகிச்சையின் ஒரு பகுதியாக டெமோசோலோமைடு, ஒவ்வொரு நாளும் 75 மி.கி/சதுர மீட்டருக்கு கதிர்வீச்சு வழங்கப்படுகிறது.
- சிஸ்பிளாட்டின் அல்லது கார்போபிளாட்டின் (80 மி.கி/சதுர மீட்டர்) உடன் டெமோசோலோமைடு, மற்றும் டெமோசோலோமைடு 150-200 மி.கி/சதுர மீட்டர் 1 முதல் 5 நாட்களில் ஒவ்வொரு 4 வாரங்களுக்கும்.
- பாடத்தின் 1-8 மற்றும் 15-22 நாட்களில் 100 மி.கி/சதுர மீட்டரில் டெமோசோலோமைடு 7/7, ஒவ்வொரு நான்கு வாரங்களுக்கும் ஒரு முறை மீண்டும் கொடுக்கப்படும்.
- ஒன்று மற்றும் பதினைந்து நாட்களில் பெவாசிஸுமாப் 5 முதல் 10 மி.கி/கி.கி, மற்றும் ஒன்று மற்றும் பதினைந்து நாட்களில் இரினோடெக்கான் 200 மி.கி/சதுர மீட்டர், ஒவ்வொரு நான்கு வாரங்களுக்கும் மீண்டும் மீண்டும்.
- ஒன்று, பதினைந்து மற்றும் இருபத்தி ஒன்பது நாட்களில் பெவாசிஸுமாப் 5 முதல் 10 மி.கி/கி.கி, மற்றும் முதல் நாளில் லோமுஸ்டைன் 90 மி.கி/சதுர மீட்டர் ஒவ்வொரு ஆறு வாரங்களுக்கும்.
- ஒன்று மற்றும் பதினைந்து நாட்களில் பெவாசிஸுமாப் 5 முதல் 10 மி.கி/கி.கி., ஒன்று, எட்டு, பதினைந்து மற்றும் இருபத்தி இரண்டு நாட்களில் லோமுஸ்டைன் 40 மி.கி., ஒவ்வொரு ஆறு வாரங்களுக்கும் மீண்டும் மீண்டும் அளிக்கப்பட்டது.
- ஒன்று மற்றும் பதினைந்து நாட்களில் பெவாசிஸுமாப் 5 முதல் 10 மி.கி/கி.கி., நான்கு வாரங்களுக்கு ஒருமுறை மீண்டும் மீண்டும்.
சைட்டோஸ்டேடிக் மருந்துகள் பல சந்தர்ப்பங்களில் கட்டி உயிரணுக்களின் வளர்ச்சியை வெற்றிகரமாகத் தடுக்கின்றன, ஆனால் ஆரோக்கியமான திசுக்கள் மற்றும் உறுப்புகளைத் தேர்ந்தெடுப்பதைக் காட்டாது. எனவே, க்ளியோமாவின் கீமோதெரபி சாத்தியமற்ற பல முரண்பாடுகளை நிபுணர்கள் அடையாளம் கண்டுள்ளனர்:
- வேதியியல் தடுப்பு முகவர்களுக்கு அதிகப்படியான தனிப்பட்ட உணர்திறன்;
- இதயம், சிறுநீரகம், கல்லீரல் செயல்பாடுகளை சீர்குலைத்தல்;
- எலும்பு மஜ்ஜையில் இரத்த உருவாக்கம் குறைதல்;
- அட்ரீனல் செயல்பாட்டு சிக்கல்கள்.
கீமோதெரபி மிகுந்த எச்சரிக்கையுடன் நிர்வகிக்கப்படுகிறது:
- குறிப்பிடத்தக்க இதய தாளக் கோளாறுகள் உள்ள நோயாளிகள்;
- நீரிழிவு நோயுடன்;
- கடுமையான வைரஸ் தொற்றுகளுக்கு;
- வயதான நோயாளிகளுக்கு;
- நாள்பட்ட குடிப்பழக்கத்தால் பாதிக்கப்பட்ட நோயாளிகள் (நாள்பட்ட ஆல்கஹால் போதை).
கீமோதடுப்பு மருந்துகளின் மிகவும் கடுமையான பக்க விளைவு அவற்றின் நச்சுத்தன்மை: சைட்டோஸ்டேடிக்ஸ் இரத்த அணுக்களின் செயல்பாட்டில் தேர்ந்தெடுக்கப்பட்ட முறையில் தலையிட்டு அவற்றின் கலவையை மாற்றுகிறது. இதன் விளைவாக, பிளேட்லெட் மற்றும் எரித்ரோசைட் நிறை குறைந்து இரத்த சோகை உருவாகிறது.
ஒரு நோயாளிக்கு கீமோதெரபி சிகிச்சையை பரிந்துரைப்பதற்கு முன், மருத்துவர் எப்போதும் மருந்துகளின் நச்சுத்தன்மையின் அளவையும் அவற்றின் பயன்பாட்டிற்குப் பிறகு ஏற்படக்கூடிய சிக்கல்களையும் கணக்கில் எடுத்துக்கொள்கிறார். கீமோதெரபி படிப்புகள் எப்போதும் நிபுணர்களால் கவனமாகக் கண்காணிக்கப்படுகின்றன மற்றும் வழக்கமான இரத்த கண்காணிப்புக்கு உட்படுகின்றன.
சைட்டோஸ்டேடிக் சிகிச்சையின் சாத்தியமான விளைவுகள்:
- மெலிவு, மெலிதல்;
- உணவை விழுங்குவதில் சிரமம், உலர்ந்த சளி சவ்வுகள், பீரியண்டோன்டிடிஸ், டிஸ்ஸ்பெசியா;
- மத்திய நரம்பு மண்டல உறுதியற்ற தன்மை, பித்து-மனச்சோர்வு கோளாறுகள், வலிப்பு நோய்க்குறி, ஆஸ்தீனியா;
- செவிப்புலன் செயல்பாட்டின் சரிவு;
- உயர் இரத்த அழுத்த நெருக்கடி உருவாகும் வரை இரத்த அழுத்தத்தில் அதிகரிப்பு;
- இரத்தத் தட்டுக்கள், சிவப்பு ரத்த அணுக்கள், வெள்ளை ரத்த அணுக்கள் குறைதல், பல இரத்தக்கசிவுகள், உட்புற மற்றும் வெளிப்புற இரத்தப்போக்கு;
- சிறுநீரக செயலிழப்பு;
- ஒவ்வாமை செயல்முறைகள்;
- முடி உதிர்தல், அதிகரித்த நிறமி பகுதிகளின் தோற்றம்.
கீமோதெரபி படிப்புகளுக்குப் பிறகு, நோயாளிகளுக்கு தொற்று நோய்கள் உருவாகும் ஆபத்து அதிகரிக்கிறது, மேலும் தசை மற்றும் மூட்டு வலி பொதுவானது.
பாதகமான பிந்தைய கீமோதெரபி விளைவுகளின் அபாயத்தைக் குறைக்க, மேலும் மறுவாழ்வு நடவடிக்கைகள் அவசியம் பரிந்துரைக்கப்படுகின்றன, இதன் நோக்கம் சாதாரண இரத்த எண்ணிக்கையை மீட்டெடுப்பது, இருதய செயல்பாட்டை உறுதிப்படுத்துவது, நரம்பியல் நிலையை இயல்பாக்குவது. போதுமான உளவியல் ஆதரவு அவசியம் நடைமுறையில் உள்ளது.
அறுவை சிகிச்சை
கட்டியின் மையப்பகுதியை முடிந்தவரை அகற்ற அறுவை சிகிச்சை செய்யப்படுகிறது, இது மண்டையோட்டுக்குள் அழுத்தத்தைக் குறைக்கவும், நரம்பியல் பற்றாக்குறையைக் குறைக்கவும், ஆராய்ச்சிக்குத் தேவையான உயிரியல் பொருளை வழங்கவும் வேண்டும்.
- இந்த அறுவை சிகிச்சை, நரம்பியல்-புற்றுநோய் சிகிச்சை தலையீடுகளில் அனுபவம் வாய்ந்த நிபுணர்களைக் கொண்ட ஒரு சிறப்பு நரம்பியல் அறுவை சிகிச்சை துறை அல்லது மருத்துவமனையில் செய்யப்படுகிறது.
- சந்தேகிக்கப்படும் க்ளியோமா உள்ளூர்மயமாக்கலின் பகுதியில் பிளாஸ்டிக் எலும்பு ட்ரெபனேஷன் மூலம் அறுவை சிகிச்சை நிபுணர் அணுகலை மேற்கொள்கிறார்.
- உடற்கூறியல் ரீதியாக, நியோபிளாசம் மோட்டார் பகுதிகள் அல்லது பாதைகளுக்கு அருகில், அல்லது கருக்களில் அல்லது மண்டை நரம்புகளில் அமைந்திருந்தால், அறுவை சிகிச்சைக்கு உள்ளே நரம்பியல் இயற்பியல் கண்காணிப்பு பயன்படுத்தப்படுகிறது.
- நியோபிளாஸை அதிகப்படுத்த, நரம்பியல் வழிசெலுத்தல் அமைப்புகள், 5-அமினோலெவுலெனிக் அமிலத்துடன் அறுவை சிகிச்சைக்குள் ஒளிரும் வழிசெலுத்தல் விரும்பத்தக்கது.
- தலையீட்டிற்குப் பிறகு, 1-2 நாட்களில் ஒரு கட்டுப்பாட்டு CT அல்லது MRI (மாறுபட்ட ஊசியுடன் அல்லது இல்லாமல்) செய்யப்படுகிறது.
க்ளியோமாவை அறுவை சிகிச்சை மூலம் பிரித்தெடுப்பது சாத்தியமற்றதாகவோ அல்லது ஆரம்பத்தில் பொருத்தமற்றதாகவோ கண்டறியப்பட்டால், அல்லது மத்திய நரம்பு மண்டலத்தின் லிம்போமா சந்தேகிக்கப்பட்டால், ஒரு பயாப்ஸி (திறந்த, ஸ்டீரியோடாக்டிக், வழிசெலுத்தல் கண்காணிப்புடன், முதலியன) செய்யப்படுகிறது. |
பெருமூளை க்ளியோமாடோசிஸ் நோயாளிகள் ஸ்டீரியோடாக்டிக் பயாப்ஸி மூலம் சரிபார்க்கப்படுகிறார்கள், ஏனெனில் சிகிச்சை தந்திரோபாயங்கள் பெரும்பாலும் ஹிஸ்டாலஜிக்கல் படத்தைப் பொறுத்தது. |
சில சூழ்நிலைகளில் - வயதான நோயாளிகளில், கடுமையான நரம்பியல் கோளாறுகள் ஏற்பட்டால், தண்டு மற்றும் பிற முக்கிய பாகங்களில் க்ளியோமாவின் உள்ளூர்மயமாக்கல் ஏற்பட்டால் - பொது மருத்துவ ஆலோசனைக்குப் பிறகு அறிகுறிகள் மற்றும் இமேஜிங் தகவல்களின் அடிப்படையில் சிகிச்சை திட்டமிடப்படுகிறது. |
பைலாய்டு ஆஸ்ட்ரோசைட்டோமா மற்றும் மூளைத் தண்டு நியோபிளாம்களின் முடிச்சு வடிவங்கள் மற்றும் எக்ஸோஃபைடிக் செயல்முறைகள் உள்ள நோயாளிகள் பிரித்தெடுத்தல் அல்லது திறந்த பயாப்ஸிக்கு உட்படுத்த பரிந்துரைக்கப்படுகிறார்கள். |
பரவலான பொன்டைன் க்ளியோமா மற்றும் உடற்பகுதியில் பிற பரவலான நியோபிளாம்கள் உள்ள நோயாளிகளுக்கு கதிர்வீச்சு மற்றும் கட்டி எதிர்ப்பு மருந்து சிகிச்சை மூலம் சிகிச்சை அளிக்கப்படுகிறது. இதுபோன்ற சந்தர்ப்பங்களில் சரிபார்ப்பு தேவையில்லை. |
பெருமூளை ஹைட்ரோசெல் அகற்றப்பட்ட பிறகு, குவாட்ரிப்லெஜிக் பிளேட் க்ளியோமா நோயாளிகள் முறையான காந்த அதிர்வு மற்றும் மருத்துவ கண்காணிப்புக்கு உட்படுகிறார்கள். நியோபிளாசம் வளர்ச்சியின் அறிகுறிகளைக் காட்டினால், அது மேலும் கதிர்வீச்சு மூலம் அகற்றப்படுகிறது. |
குறைந்த தர வீரியம் மிக்க க்ளியோமாவின் பகுதியளவு பிரித்தல் அல்லது பயாப்ஸி செய்யப்படும்போது, இரண்டு அல்லது அதற்கு மேற்பட்ட ஆபத்து காரணிகளைக் கொண்ட நோயாளிகளுக்கு கதிர்வீச்சு மற்றும்/அல்லது கீமோதெரபி மூலம் சிகிச்சை அளிக்கப்படுகிறது. |
சப்பென்டிமல் ஜெயண்ட் செல் ஆஸ்ட்ரோசைட்டோமா நோயாளிகளுக்கு முழுமையான அறுவை சிகிச்சை கட்டாயமாகும். |
பரவலான சப்பென்டிமல் ஜெயண்ட் செல் ஆஸ்ட்ரோசைட்டோமாவுக்கு எவரோலிமஸ் பரிந்துரைக்கப்படுகிறது. |
கட்டி திசுக்களின் தீவிரமான பிரித்தெடுப்பின் தரத்தை தெளிவுபடுத்த தலையீட்டிற்குப் பிறகு காந்த அதிர்வு இமேஜிங் மூலம் பைலாய்டு ஆஸ்ட்ரோசைட்டோமாவை அகற்ற வேண்டும். |
கிளியோபிளாஸ்டோமாவில், அறுவை சிகிச்சைக்குப் பிந்தைய சிகிச்சையை (கதிர்வீச்சு + கீமோதெரபி) டெமோசோலோமைடு நிர்வாகத்துடன் இணைக்க வேண்டும். |
அறுவை சிகிச்சைக்குப் பிறகு அனாபிளாஸ்டிக் ஆஸ்ட்ரோசைட்டோமாவில், மேலும் மருந்து சிகிச்சையுடன் கதிர்வீச்சு சிகிச்சை குறிக்கப்படுகிறது. லோமுஸ்டைன், டெமோசோலோமைடு பயன்படுத்தப்படுகின்றன. |
அனாபிளாஸ்டிக் ஒலிகோடென்ட்ரோக்லியோமா அல்லது ஒலிகோஆஸ்ட்ரோசைட்டோமா உள்ள நோயாளிகள் அறுவை சிகிச்சைக்குப் பிறகு கதிர்வீச்சு மற்றும் கீமோதெரபி (டெமோசோலோமைடு அல்லது PCV மோனோதெரபி) இரண்டையும் பெறுகிறார்கள். |
விரிவான உயர் வீரியம் மிக்க க்ளியோமா உள்ள வயதான நோயாளிகளுக்கு ஹைப்போஃப்ராக்ரேட்டட் முறையில் கதிர்வீச்சு செய்யப்படுகிறது, அல்லது டெமோசோலோமைடுடன் மோனோதெரபி செய்யப்படுகிறது. |
க்ளியோமா மீண்டும் ஏற்பட்டால், மீண்டும் அறுவை சிகிச்சை செய்வதற்கான சாத்தியக்கூறுகள் மற்றும் அதைத் தொடர்ந்து சிகிச்சை தந்திரோபாயங்கள் நிபுணர்களின் ஆலோசனையால் விவாதிக்கப்படுகின்றன. மீண்டும் மீண்டும் வருவதற்கான உகந்த சிகிச்சை முறை: மீண்டும் அறுவை சிகிச்சை + முறையான கீமோதெரபி + மீண்டும் மீண்டும் கதிர்வீச்சு வெளிப்பாடு + நோய்த்தடுப்பு நடவடிக்கைகள். மீண்டும் மீண்டும் கட்டி வளர்ச்சியின் உள்ளூர்மயமாக்கப்பட்ட சிறிய பகுதிகள் இருந்தால், கதிரியக்க அறுவை சிகிச்சை பயன்படுத்தப்படலாம். |
தொடர்ச்சியான க்ளியோமா வளர்ச்சிக்கு தேர்ந்தெடுக்கப்பட்ட மருந்துகள் டெமோசோலோமைடு மற்றும் பெவாசிஸுமாப் ஆகும். |
மிகவும் வீரியம் மிக்க ஒலிகோடென்ட்ரோக்லியோமாக்கள் மற்றும் அனாபிளாஸ்டிக் ஆஸ்ட்ரோசைட்டோமாக்கள் மீண்டும் ஏற்படுவது டெமோசோலோமைடு சிகிச்சைக்கான அறிகுறியாகும். |
கட்டாய துணை கீமோதெரபி இல்லாமல் ப்ளியோமார்பிக் சாந்தோஸ்ட்ரோசைட்டோமா அகற்றப்படுகிறது. |
க்ளியோமாக்களின் தனித்தன்மைகளில் ஒன்று, அவற்றின் சிகிச்சை மற்றும் அகற்றுதலில் உள்ள சிரமம். அறுவை சிகிச்சை நிபுணர், நியோபிளாஸின் திசுக்களை முடிந்தவரை முழுமையாக அகற்றி, நிலைமைக்கு இழப்பீடு பெறுவதை நோக்கமாகக் கொண்டுள்ளார். பல நோயாளிகள் வாழ்க்கைத் தரத்தை மேம்படுத்தி அதை நீடிக்க முடிகிறது, ஆனால் மிகவும் வீரியம் மிக்க கட்டிகளுக்கு முன்கணிப்பு சாதகமற்றதாகவே உள்ளது: நோயியல் கவனம் மீண்டும் வளர அதிக வாய்ப்பு உள்ளது.
மூளையின் க்ளியோமாவுக்கு ஊட்டச்சத்து
வீரியம் மிக்க கட்டிகள் உள்ள நோயாளிகளுக்கு உணவு - ஒரு முக்கியமான விஷயம், துரதிர்ஷ்டவசமாக, பலர் அதிக கவனம் செலுத்துவதில்லை. இதற்கிடையில், உணவில் ஏற்படும் மாற்றங்களுக்கு நன்றி, க்ளியோமாவின் வளர்ச்சியை மெதுவாக்கவும், நோய் எதிர்ப்பு சக்தியை வலுப்படுத்தவும், அசைக்கவும் முடியும்.
உணவுமுறை மாற்றத்தின் முக்கிய பகுதிகள்:
- வளர்சிதை மாற்ற செயல்முறைகளை இயல்பாக்குதல், நோயெதிர்ப்பு பாதுகாப்பை வலுப்படுத்துதல்;
- உடலின் நச்சு நீக்கம்;
- ஆற்றல் திறனை மேம்படுத்துதல்;
- அவர்களுக்கு மிகவும் கடினமான காலகட்டத்தில் உடலின் அனைத்து உறுப்புகள் மற்றும் அமைப்புகளின் இயல்பான செயல்பாட்டை உறுதி செய்தல்.
குறைந்த வீரியம் மிக்க நியோபிளாம்களின் ஆரம்ப கட்ட நோயாளிகள் மற்றும் கிளியோபிளாஸ்டோமாவின் கடைசி கட்ட நோயாளிகள் என, பகுத்தறிவு மற்றும் சீரான உணவு அவசியம். கவனமாக தேர்ந்தெடுக்கப்பட்ட உணவு பொது நல்வாழ்வை மேம்படுத்துவதற்கும், சேதமடைந்த திசுக்களை மீட்டெடுப்பதற்கும் பங்களிக்கிறது, இது சைட்டோஸ்டேடிக் மற்றும் கதிர்வீச்சு சிகிச்சையின் பின்னணியில் குறிப்பாக முக்கியமானது. ஊட்டச்சத்து கூறுகளின் சமநிலை மற்றும் சரியான வளர்சிதை மாற்ற செயல்முறைகள் தொற்று ஃபோசி உருவாவதைத் தடுக்கின்றன, அழற்சி எதிர்வினைகளைத் தடுக்கின்றன, உடலின் சோர்வைத் தடுக்கின்றன.
மூளை க்ளியோமாவுக்கு பின்வரும் உணவுகள் மற்றும் பானங்கள் பரிந்துரைக்கப்படுகின்றன:
- கதிர்வீச்சு சிகிச்சையின் எதிர்மறை விளைவுகளிலிருந்து ஆரோக்கியமான செல்களைப் பாதுகாக்கும் கரோட்டினாய்டுகளைக் கொண்ட சிவப்பு, மஞ்சள் மற்றும் ஆரஞ்சு நிற பழங்கள் மற்றும் காய்கறிகள் (தக்காளி, பீச், பாதாமி, கேரட், பீட், சிட்ரஸ் பழங்கள்);
- முட்டைக்கோஸ் (காலிஃபிளவர், ப்ரோக்கோலி, பிரஸ்ஸல்ஸ் முளைகள்), முள்ளங்கி, கடுகு மற்றும் இந்தோலைக் கொண்ட பிற தாவர பொருட்கள் - பாதகமான நச்சு மற்றும் வேதியியல் காரணிகளை நடுநிலையாக்கும் ஒரு செயலில் உள்ள பொருள்;
- கீரைகள் (வெந்தயம், வோக்கோசு, இளம் டேன்டேலியன் மற்றும் தொட்டால் எரிச்சலூட்டுகிற ஒருவகை செடி இலைகள், ருபார்ப், அருகுலா, கீரை), பச்சை பட்டாணி மற்றும் அஸ்பாரகஸ், அஸ்பாரகஸ் பீன்ஸ் மற்றும் பாசி (கடற்பாசி, ஸ்பைருலினா, குளோரெல்லா);
- பச்சை தேயிலை தேநீர்;
- பூண்டு, வெங்காயம், அன்னாசிப்பழம், இவை கட்டி எதிர்ப்பு மற்றும் நச்சு நீக்கும் திறனைக் கொண்டுள்ளன;
- தவிடு, தானியங்கள், முழு தானிய ரொட்டி, பருப்பு வகைகளின் முளைத்த முளைகள், தானியங்கள் மற்றும் விதைகள்;
- அடர் திராட்சை, ராஸ்பெர்ரி, ஸ்ட்ராபெர்ரி மற்றும் ஸ்ட்ராபெர்ரி, அவுரிநெல்லிகள், கருப்பட்டி, மாதுளை, திராட்சை வத்தல், கருப்பட்டி, ரோவன்பெர்ரி, அவுரிநெல்லிகள், கடல் பக்ஹார்ன், செர்ரி மற்றும் பிற பெர்ரிகள், அவை ஃப்ரீ ரேடிக்கல்கள், வைரஸ்கள் மற்றும் புற்றுநோய்களின் எதிர்மறை விளைவுகளைக் குறைக்கும் இயற்கை ஆக்ஸிஜனேற்றிகளைக் கொண்டுள்ளன;
- குறைந்த கொழுப்புள்ள பால் பொருட்கள்.
செரிமான அமைப்பு மற்றும் முழு உடலையும் கனமான மற்றும் கொழுப்பு நிறைந்த உணவுகளால் சுமக்கக்கூடாது. புதிதாக பிழிந்த வீட்டில் தயாரிக்கப்பட்ட பழச்சாறுகள், ஸ்மூத்திகள், துண்டுகள் ஆகியவற்றைப் பயன்படுத்துவது பயனுள்ளதாக இருக்கும். மீன் எண்ணெய், ஆளி விதை எண்ணெய் அல்லது ஆளி விதைகள் போன்ற ஒமேகா-3 கொழுப்பு அமிலங்களின் மூலங்களை உணவுகளில் சேர்க்க வேண்டும்.
சர்க்கரை மற்றும் இனிப்புகளை முற்றிலுமாகத் தவிர்ப்பது நல்லது. ஆனால் ஒரு கப் தண்ணீருடன் ஒரு ஸ்பூன் தேன் கலந்து குடிப்பது எந்தத் தீங்கும் செய்யாது: தேனீ தயாரிப்புகள் ஒரு உச்சரிக்கப்படும் அழற்சி எதிர்ப்பு, ஆக்ஸிஜனேற்ற மற்றும் கட்டி எதிர்ப்பு விளைவைக் கொண்டுள்ளன. தேனைப் பயன்படுத்துவதற்கான ஒரே முரண்பாடு தயாரிப்புக்கு ஒவ்வாமை ஆகும்.
உணவில் இருந்து விலக்கப்பட வேண்டும்:
- இறைச்சி, பன்றிக்கொழுப்பு, கழிவுகள்;
- வெண்ணெய், கொழுப்பு பால் பொருட்கள்;
- புகைபிடித்த இறைச்சிகள், தொத்திறைச்சிகள், பதிவு செய்யப்பட்ட இறைச்சி மற்றும் மீன்;
- எந்த வடிவத்திலும் ஆல்கஹால்;
- இனிப்புகள், பேஸ்ட்ரிகள், கேக்குகள் மற்றும் பேஸ்ட்ரிகள், மிட்டாய்கள் மற்றும் சாக்லேட்டுகள்;
- வசதியான உணவுகள், துரித உணவு, சிற்றுண்டி;
- வறுத்த உணவுகள்.
நீங்கள் தினமும் போதுமான காய்கறிகள், கீரைகள், பழங்கள் மற்றும் சுத்தமான குடிநீரை உட்கொள்ள வேண்டும்.
கீமோதெரபியின் போதும் அதற்குப் பிறகும் சிறிது நேரம், நீங்கள் வீட்டில் தயாரிக்கப்பட்ட காய்கறி மற்றும் பழச்சாறுகளை குடிக்க வேண்டும், வீட்டில் தயாரிக்கப்பட்ட குறைந்த கொழுப்புள்ள பாலாடைக்கட்டி, பால் மற்றும் சீஸ் ஆகியவற்றை சாப்பிட வேண்டும். நிறைய திரவங்களை குடிப்பது, பல் துலக்குவது மற்றும் அடிக்கடி வாயை துவைப்பது முக்கியம் (ஒரு நாளைக்கு சுமார் 4 முறை).
மூளை க்ளியோமா நோயாளிகளுக்கு உகந்த உணவுகள்:
- காய்கறி கேசரோல்கள்;
- தானியங்களால் செய்யப்பட்ட பக்க உணவுகள் மற்றும் சூப்கள் (முன்னுரிமை பக்வீட், ஓட்ஸ், அரிசி, கூஸ்கஸ், புல்கர்);
- வேகவைத்த சீஸ்கேக்குகள், புட்டுகள், கேசரோல்கள்;
- வேகவைத்த மற்றும் சுட்ட காய்கறிகள்;
- குழம்புகள், காய்கறி சூப்கள், பருப்பு வகைகள் (சோயா உட்பட), பேட்கள் மற்றும் சூஃபிள்களிலிருந்து முதல் மற்றும் இரண்டாவது உணவுகள்;
- ஸ்மூத்திகள், கிரீன் டீ, கம்போட்கள் மற்றும் மோர்சல்கள்.
தடுப்பு
ஒரு நபர் ஆரோக்கியமான வாழ்க்கை முறையை வழிநடத்தினால், அவரது உறவினர்களிடையே புற்றுநோய் நோயியல் வழக்குகள் எதுவும் இல்லை என்றால், அவருக்கு மூளை க்ளியோமா வராமல் இருக்க எல்லா வாய்ப்புகளும் உள்ளன. அத்தகைய கட்டிகளுக்கு குறிப்பிட்ட தடுப்பு எதுவும் இல்லை, எனவே முக்கிய தடுப்பு புள்ளிகள் சரியான ஊட்டச்சத்து, உடல் செயல்பாடு, கெட்ட பழக்கங்களைத் தவிர்ப்பது, தொழில் மற்றும் வீட்டு ஆபத்துகள் இல்லாதது என்று கருதப்படுகிறது.
வல்லுநர்கள் பல எளிய, ஆனால் பயனுள்ள பரிந்துரைகளை வழங்குகிறார்கள்:
- அதிக சுத்தமான தண்ணீரைக் குடிக்கவும், இனிப்பு சோடாக்கள், பேக்கேஜ் செய்யப்பட்ட பழச்சாறுகள், எனர்ஜி பானங்கள் மற்றும் மதுவைத் தவிர்க்கவும்.
- தொழில் மற்றும் வீட்டு ஆபத்துகளைத் தவிர்க்கவும்: இரசாயனங்கள், அரிக்கும் கரைசல்கள் மற்றும் திரவங்களுடன் குறைவான தொடர்பை ஏற்படுத்துங்கள்.
- உணவை வேகவைத்து, சுண்டவைத்து, பேக்கிங் செய்து சமைக்க முயற்சி செய்யுங்கள், ஆனால் வறுக்க வேண்டாம். ஆரோக்கியமான, தரமான வீட்டில் தயாரிக்கப்பட்ட உணவுகளுக்கு முன்னுரிமை கொடுங்கள்.
- வருடத்தின் எந்த நேரமாக இருந்தாலும், உங்கள் உணவில் பெரும்பகுதி தாவர உணவுகளாக இருக்க வேண்டும், அவற்றில் கீரைகள் அடங்கும்.
- மற்றொரு எதிர்மறை காரணி அதிக எடை, இதை ஒழிக்க வேண்டும். முழு உடலின் ஆரோக்கியத்திற்கும் எடை கட்டுப்பாடு மிகவும் முக்கியமானது.
- வெண்ணெய் மற்றும் பன்றிக்கொழுப்பை விட தாவர எண்ணெய்களுக்கு எப்போதும் முன்னுரிமை அளிக்க வேண்டும்.
- முடிந்தால், சுற்றுச்சூழலுக்கு உகந்த பொருட்கள், ஹார்மோன்கள் இல்லாத இறைச்சி, நைட்ரேட்டுகள் மற்றும் பூச்சிக்கொல்லிகள் இல்லாத காய்கறிகள் மற்றும் பழங்களுக்கு முன்னுரிமை அளிப்பது விரும்பத்தக்கது. சிவப்பு இறைச்சியை முற்றிலுமாக தவிர்ப்பது நல்லது.
- அறிகுறிகள் இல்லாமல் மற்றும் அதிக அளவில் மல்டிவைட்டமின் தயாரிப்புகளை எடுத்துக்கொள்ளாதீர்கள். மருத்துவரின் பரிந்துரை இல்லாமல் எந்த மருந்தையும் எடுத்துக்கொள்ளாதீர்கள்: சுய மருந்து பெரும்பாலும் மிக மிக ஆபத்தானது.
- சந்தேகத்திற்கிடமான அறிகுறிகள் தோன்றினால், நிலைமை மோசமடைவதற்கும், பாதகமான விளைவுகள் மற்றும் சிக்கல்களின் வளர்ச்சிக்கும் காத்திருக்காமல், மருத்துவரை சந்திக்க வேண்டியது அவசியம்.
- அதிக கிளைசெமிக் குறியீட்டைக் கொண்ட இனிப்புகள் மற்றும் உணவுகள் உணவில் விரும்பத்தகாத கூறுகளாகும்.
- ஒரு நபர் எவ்வளவு சீக்கிரமாக மருத்துவர்களிடம் செல்கிறாரோ, அவ்வளவுக்கு அவர் குணமடைவதற்கான வாய்ப்புகள் அதிகம் (மேலும் இது மூளையின் க்ளியோமா உட்பட கிட்டத்தட்ட எந்த நோய்க்கும் பொருந்தும்).
ஆன்கோபாதாலஜி உருவாவதைத் தடுக்க, நீங்கள் தூங்கவும் ஓய்வெடுக்கவும் போதுமான நேரம் தேவை, மதுபானங்களை அதிகமாக உட்கொள்வதைத் தவிர்க்கவும், உயர்தர இயற்கை உணவுக்கு முன்னுரிமை கொடுங்கள், கேஜெட்களின் பயன்பாட்டைக் குறைக்கவும் (குறிப்பாக, செல்போன்கள்).
கட்டி நோய்கள் பெரும்பாலும் வயதானவர்கள் மற்றும் வயதானவர்களுக்கு ஏற்படுகின்றன. எனவே, சிறு வயதிலிருந்தே உங்கள் சொந்த ஆரோக்கியத்தை கண்காணிப்பது முக்கியம், மேலும் ஆரோக்கியமற்ற வாழ்க்கை முறை மற்றும் ஆரோக்கியமற்ற பழக்கவழக்கங்களால் நோயியல் செயல்முறைகளைத் தூண்டக்கூடாது.
புற்றுநோய்க்கான சரியான மூல காரணங்கள் இன்னும் தெளிவுபடுத்தப்படவில்லை. இருப்பினும், ஒரு குறிப்பிட்ட பங்கு, நிச்சயமாக, சாதகமற்ற தொழில் மற்றும் சுற்றுச்சூழல் நிலைமைகள், அயனியாக்கம் மற்றும் மின்காந்த கதிர்வீச்சுக்கு வெளிப்பாடு, ஹார்மோன் மாற்றங்கள் ஆகியவற்றை வகிக்கிறது. சூரியனுக்குக் கீழே நீண்ட நேரம் தொடர்ந்து இருக்க வேண்டாம், சுற்றுப்புற வெப்பநிலையில் திடீர் மாற்றங்களை அனுமதிக்காதீர்கள், குளியல் தொட்டி அல்லது சானாவில் அதிக வெப்பமடைய வேண்டாம், அடிக்கடி சூடான குளியல் அல்லது குளியல் எடுக்க வேண்டாம்.
மற்றொரு கேள்வி: வெற்றிகரமான சிகிச்சைக்குப் பிறகு மூளை க்ளியோமா மீண்டும் வருவதை எவ்வாறு தடுப்பது? நியோபிளாசம் வளர்ச்சி மீண்டும் ஏற்படுவது ஒரு சிக்கலான மற்றும் துரதிர்ஷ்டவசமாக, அடிக்கடி ஏற்படும் சிக்கலாகும், இது முன்கூட்டியே கணிப்பது கடினம். நோயாளிகள் வழக்கமான தடுப்பு பரிசோதனைகள் மற்றும் பரிசோதனைகளை மேற்கொள்ளவும், வருடத்திற்கு இரண்டு முறையாவது புற்றுநோயியல் நிபுணர் மற்றும் கலந்துகொள்ளும் மருத்துவரை சந்திக்கவும், ஆரோக்கியமான வாழ்க்கை முறையை வழிநடத்தவும், ஆரோக்கியமான மற்றும் இயற்கையான உணவை உண்ணவும், மிதமான உடல் செயல்பாடுகளைப் பயிற்சி செய்யவும் பரிந்துரைக்கப்படலாம். மற்றொரு நிபந்தனை வாழ்க்கை மீதான அன்பு, ஆரோக்கியமான நம்பிக்கை, எந்த சூழ்நிலையிலும் வெற்றிக்கான நேர்மறையான அணுகுமுறை. இதில் குடும்பத்திலும் வேலையிலும் ஒரு நட்பு சூழ்நிலை, பொறுமை மற்றும் நெருங்கிய நபர்களிடமிருந்து நிபந்தனையற்ற ஆதரவு ஆகியவை அடங்கும்.
முன்அறிவிப்பு
மூளையின் நிலை மற்றும் க்ளியோமா கண்டறியப்பட்ட நேரத்தில் அதன் பண்புகள், சிகிச்சை அளிக்கப்படும் அதே வேளையில் உயிர்வாழும் விகிதத்தையும் பாதிக்கின்றன. நோயாளியின் திருப்திகரமான பொது ஆரோக்கியம் மற்றும் அவரது வயது ஆகியவை முன்கணிப்பை மேம்படுத்துகின்றன (இளம் நோயாளிகளில் முன்கணிப்பு மிகவும் நம்பிக்கைக்குரியது). ஒரு முக்கியமான குறிகாட்டியாக நியோபிளாஸின் ஹிஸ்டாலஜிக் படம் உள்ளது. இதனால், குறைந்த தர க்ளியோமாக்கள் அனாபிளாஸ்டிக் க்ளியோமாக்களை விடவும், இன்னும் அதிகமாக, க்ளியோபிளாஸ்டோமாக்களை விடவும் சிறந்த முன்கணிப்பைக் கொண்டுள்ளன (மிகவும் சாதகமற்ற கட்டி செயல்முறைகள்). ஆஸ்ட்ரோசைட்டோமாக்கள் ஒலிகோடென்ட்ரோக்ளியோமாக்களை விட மோசமான முன்கணிப்பைக் கொண்டுள்ளன.
வீரியம் மிக்க ஆஸ்ட்ரோசைட்டோமாக்கள் சிகிச்சைக்கு மோசமாக பதிலளிக்கின்றன மற்றும் ஆறு முதல் ஐந்து ஆண்டுகள் வரை ஒப்பீட்டளவில் குறைந்த உயிர்வாழ்வு விகிதத்தைக் கொண்டுள்ளன. அதே நேரத்தில், குறைந்த தர க்ளியோமாக்களில் ஆயுட்காலம் 1-10 ஆண்டுகள் என மதிப்பிடப்பட்டுள்ளது.
வீரியம் மிக்க ஆஸ்ட்ரோசைட்டோமாக்கள் அடிப்படையில் குணப்படுத்த முடியாதவை. சிகிச்சையின் திசையில் பொதுவாக நரம்பியல் வெளிப்பாடுகளைக் குறைப்பது (அறிவாற்றல் செயலிழப்பு உட்பட) மற்றும் அதிகபட்ச வாழ்க்கைத் தரத்தைப் பராமரிக்கும் அதே வேளையில் ஆயுட்காலம் அதிகரிப்பது ஆகியவை அடங்கும். மறுவாழ்வு நடவடிக்கைகளின் பின்னணியில் அறிகுறி சிகிச்சை ஈர்க்கப்படுகிறது. ஒரு உளவியலாளரின் பணியும் முக்கியமானது.
கடந்த தசாப்தத்தில், மூளைக் கட்டிகளின் தன்மை மற்றும் அவற்றை எவ்வாறு சிகிச்சையளிப்பது என்பதைப் புரிந்துகொள்வதில் விஞ்ஞானிகள் சில முன்னேற்றங்களை அடைந்துள்ளனர். நோயின் முன்கணிப்பை மேம்படுத்துவதற்கு இன்னும் நிறைய செய்ய வேண்டும். இன்றைய நிபுணர்களின் முதன்மை பணி பின்வருமாறு: மூளை க்ளியோமா, வளர்ச்சியின் ஆரம்ப மற்றும் அடுத்தடுத்த கட்டங்களில், ஒரே நேரத்தில் பிரச்சினையை திறம்பட நீக்குவதற்கு பல திட்டங்களைக் கொண்டிருக்க வேண்டும்.

