மனிதர்களில் பேப்சியோசிஸ் - ஒரு ஆபத்தான ஆனால் சிகிச்சையளிக்கக்கூடிய நோய்.
Last reviewed: 05.10.2018

எங்களிடம் கடுமையான ஆதார வழிகாட்டுதல்கள் உள்ளன, மேலும் புகழ்பெற்ற மருத்துவ தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும், முடிந்தவரை, மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட ஆய்வுகளுக்கான இணைப்பு மட்டுமே உள்ளன. அடைப்புக்குறிக்குள் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகளுக்கான கிளிக் செய்யக்கூடிய இணைப்புகள் என்பதை நினைவில் கொள்ளவும்.
எங்கள் உள்ளடக்கத்தில் ஏதேனும் தவறானது, காலாவதியானது அல்லது வேறுவிதமாக கேள்விக்குரியது என்று நீங்கள் நினைத்தால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
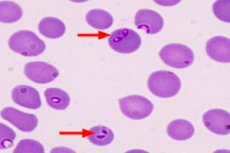
புரோட்டோசோவான் ஜூனோடிக் நோய்களில், மனிதர்களில் பேப்சியோசிஸ், மலேரியா அல்லது லீஷ்மேனியாசிஸ் போன்ற பரவலாக அறியப்படவில்லை.
ஒட்டுண்ணியியல் 19 ஆம் நூற்றாண்டின் பிற்பகுதியில் விலங்குகளில் அதன் நோய்க்கிருமியைக் கண்டறிந்தது. மேலும் தொற்று நோய் மருத்துவர்கள் கடந்த நூற்றாண்டின் நடுப்பகுதியில் மக்களைப் பாதிக்கும் சாத்தியக்கூறு குறித்து உறுதியாக நம்பினர். மேலும் சர்வதேச நோய்களின் வகைப்பாட்டில் (ICD-10), இந்த கடுமையான பரவும் நோய்க்கு B60.0 குறியீடு ஒதுக்கப்பட்டுள்ளது.
நோயியல்
சர்வதேச தொற்று நோய்கள் சங்கம் வழங்கிய புள்ளிவிவரங்களின்படி, மனிதர்களில் பேபிசியோசிஸ் வழக்குகள் ஐரோப்பாவில் அரிதாகவே பதிவு செய்யப்படுகின்றன: 1957 முதல், முதல் வழக்கு தற்செயலாக கண்டறியப்பட்டதிலிருந்து (அப்போது யூகோஸ்லாவியாவில்), முக்கியமாக அயர்லாந்து, கிரேட் பிரிட்டன் மற்றும் பிரான்சில் நான்கு டஜன் வழக்குகளுக்கு மேல் அதிகாரப்பூர்வமாக பதிவு செய்யப்படவில்லை. அனைத்து நோயாளிகளுக்கும் மண்ணீரல் அறுவை சிகிச்சையின் வரலாறு இருந்தது என்பது குறிப்பிடத்தக்கது.
மேலும், மெக்ஸிகோ, கொலம்பியா, தென்னாப்பிரிக்கா, எகிப்து, கொரியா, சீனா மற்றும் ஜப்பான் ஆகிய நாடுகளில் உச்சரிக்கப்படும் மருத்துவப் படத்துடன் கூடிய தனிமைப்படுத்தப்பட்ட வழக்குகள் பதிவு செய்யப்பட்டன. பெரும்பாலான நோயாளிகள் 45-50 வயதுக்கு மேற்பட்டவர்கள்.
கிட்டத்தட்ட 20-25% நோயாளிகளில், பேப்சியோசிஸ் லைம் நோயுடன் இணைக்கப்படுகிறது.
உலகளாவிய மனித பேபிசியோசிஸின் நிகழ்வு காலப்போக்கில் அதிகரித்துள்ளது. உதாரணமாக, சீனாவில் உள்ளூர் மனித பேபிசியோசிஸ் இல்லை, ஆனால் கடந்த மூன்று தசாப்தங்களாக, இந்த நோயால் பாதிக்கப்பட்ட நோயாளிகள் அதிகரித்து வருகின்றனர்.
உலகளாவிய சுகாதார மையத்தின் (CDC) அதிகாரப்பூர்வ தரவுகளின்படி, 2011 முதல் 2014 வரை அமெரிக்காவில் 5,542 பேபிசியோசிஸ் வழக்குகள் இருந்தன.
காரணங்கள் பேபிசியோசிஸ்
மனிதர்களில் பேப்சியோசிஸுக்கு ஒரே காரணம் படையெடுப்பு, அதாவது, பாபேசியா டைவர்ஜென்ஸ் மற்றும் பாபேசியா மைக்ரோடி அல்லது பேப்சியா போன்ற பல்வேறு வகையான புரோட்டோசோவாக்கள் உடலில் நுழைவது, இது பிளாஸ்மோடியம் இனத்தைச் சேர்ந்த அபிகோம்ப்ளெக்சா (அல்லது ஸ்போரோசோயா), பைரோபிளாஸ்மிடே வரிசையைச் சேர்ந்தது.
முதல் கிளையினம் ஐரோப்பிய கண்டத்திலும் ஆசியாவிலும் பரவியுள்ளது, இரண்டாவது - மேற்கு அரைக்கோளத்தில், மற்றும் இரண்டு கிளையினங்களும் கிழக்கு மற்றும் வடக்கு ஆஸ்திரேலியாவில் காணப்படுகின்றன. இந்த நுண்ணிய ஒட்டுண்ணி (அதன் புரவலன்கள், உயிரியல் சுழற்சி மற்றும் இனப்பெருக்கம்) பற்றி மேலும் படிக்கவும் - பாபேசியா.
பேபிசியோசிஸின் காரணகர்த்தாவானது புரோட்டிஸ்டுகளால் பாதிக்கப்பட்ட இரத்தத்தை உறிஞ்சும் ஆர்த்ரோபாட்களால் கொண்டு செல்லப்படுகிறது, முதுகெலும்புகளின் ஒட்டுண்ணிகள் - ஐக்ஸோடிட் உண்ணிகள்: ஐக்ஸோட்ஸ் ரிசினஸ் (நாய் உண்ணி), ஐக்ஸோட்ஸ் பெர்சல்கேட்டஸ் (டைகா உண்ணி), கருப்பு உண்ணி (ஐக்ஸோட் ஸ்கேபுலாரி) மற்றும் பசிபிக் கடற்கரையை விரும்பும் ஐக்ஸோட்ஸ் பசிஃபிகஸ்.
பேப்சியோசிஸ் நோய்த்தொற்றின் பாதைகள் மனிதர்களில் உண்ணி கடித்தல் மூலம் பரவக்கூடியவை என்பது தெளிவாகிறது, கடிக்கும் போது சுரக்கும் உமிழ்நீர் திரவத்துடன் சேர்ந்து, அதில் காணப்படும் பேப்சியா ஸ்போரோசோயிட்டுகள் மனித இரத்தத்தில் நுழைகின்றன.
பொதுவாக, உண்ணி கடித்த பிறகு ஒட்டுண்ணித்தன்மை உருவாகும் காலம் ஒன்று முதல் நான்கு வாரங்கள் வரை இருக்கும், ஆனால் சில நேரங்களில் அது மிக நீண்டதாக இருக்கலாம்.
கூடுதலாக, இரத்தமாற்றம் மற்றும் உறுப்பு மாற்று அறுவை சிகிச்சைகள் மூலம் தொற்று ஏற்படுவதற்கான பிற சாத்தியமான வழிகள் உள்ளன. 2003 ஆம் ஆண்டு முதல், அமெரிக்க நோய் கட்டுப்பாடு மற்றும் தடுப்பு மையங்கள், சேமிக்கப்பட்ட பிளாஸ்மாவை மாற்றிய பின் 40க்கும் மேற்பட்ட பேபிசியோசிஸ் வழக்குகளையும், அலோட்ரான்ஸ்பிளான்ட்களுக்குப் பிறகு இரண்டு வழக்குகளையும் பதிவு செய்துள்ளன.
ஆபத்து காரணிகள்
தொற்று நோய் நிபுணர்கள், உள்ளூர் பகுதிகளில் வாழ்வது அல்லது வருகை தருவது மற்றும் மனித நோய் எதிர்ப்பு சக்தி பலவீனமடைவது ஆகியவை பேபிசியோசிஸ் நோயால் பாதிக்கப்படுவதற்கான முக்கிய ஆபத்து காரணிகளாகக் கருதுகின்றனர். இதில் எச்.ஐ.வி மட்டுமல்ல, நோயெதிர்ப்பு மண்டலத்தை அடக்கும் எந்தவொரு உள் உறுப்புகள் மற்றும் புற்றுநோயியல், அத்துடன் நோயெதிர்ப்புத் தடுப்பு சிகிச்சையும் அடங்கும்.
ஒருவருக்கு மண்ணீரல் அறுவை சிகிச்சை செய்யப்பட்டிருந்தால், அதாவது, அவரது மண்ணீரல் (அதன் செயல்பாடு, தங்கள் காலத்திற்கு சேவை செய்து இறந்த இரத்த சிவப்பணுக்களை அழிப்பதாகும்) அகற்றப்பட்டிருந்தால், இந்த பரவும் நோயை எதிர்ப்பது கிட்டத்தட்ட சாத்தியமற்றது.
மற்ற தொற்றுநோய்களைப் போலவே, குழந்தைகளும் முதியவர்களும் கடுமையான வடிவிலான பேபிசியோசிஸை உருவாக்கும் அபாயத்தில் உள்ளனர்.
 [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
[ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ], [ 21 ], [ 22 ]
நோய் தோன்றும்
இந்த நோயின் நோய்க்கிருமி உருவாக்கத்தை விளக்குகையில், மனித இரத்தத்தில் மட்டுமல்ல, இரத்த சிவப்பணுக்களின் சைட்டோபிளாஸத்திலும் ஊடுருவிச் செல்லும் பாபேசியாவின் திறனை நிபுணர்கள் குறிப்பிடுகின்றனர். பாதிக்கப்பட்ட இரத்த அணுக்களின் எண்ணிக்கை பொதுவாக மொத்த இரத்த சிவப்பணுக்களில் 3-10% ஆகும், ஆனால் 1% முதல் 85% வரை மாறுபடும்.
அடுத்து, இரத்த சிவப்பணுக்களுக்குள், பாபேசியா ஸ்போரோசோயிட்டுகள் ட்ரோபோசோயிட்டுகளாகவும் பின்னர் மெரோசோயிட்டுகளாகவும் மாறுகின்றன. அவற்றின் எண்ணிக்கையின் வளர்ச்சி வெறுமனே இரத்த சிவப்பணுக்களை உடைக்கிறது, மேலும் ஒட்டுண்ணியின் இனப்பெருக்க செல்கள் இரத்த ஓட்டத்தால் எடுத்துச் செல்லப்பட்டு புதிய இரத்த சிவப்பணுக்களைத் தாக்குகின்றன.
இரத்த ஓட்டத்தில் நுழையும் பேப்சியாவின் இனப்பெருக்கம் மற்றும் நோயியல் விளைவுகள் ஒரு அழற்சி எதிர்வினை (புரோஇன்ஃப்ளமேட்டரி சைட்டோகைன்களின் செயல்பாட்டின் காரணமாக) மற்றும் ஹீமோலிசிஸ் (சிவப்பு இரத்த அணுக்களின் பாரிய மரணம்) ஆகியவற்றை ஏற்படுத்துகின்றன, இது மனிதர்களில் பேப்சியாசிஸின் மருத்துவ படத்தை ஏற்படுத்துகிறது.
இரத்த சிவப்பணுக்களின் அளவு கூர்மையாகக் குறைவதால், ஹீமோலிடிக் அனீமியா காணப்படுகிறது (அனைத்து திசுக்களின் ஆக்ஸிஜன் பட்டினிக்கு வழிவகுக்கிறது); எரித்ரோசைட் சிதைவின் துணை விளைபொருளான பிலிரூபின் அளவு இரத்தத்தில் அதிகரிக்கிறது (இது மஞ்சள் காமாலையாக வெளிப்படுகிறது); நச்சுப் பொருட்கள் இரத்தத்தில் நுழைந்து, மண்ணீரல் மற்றும் கல்லீரலை அதிக சுமையுடன் ஏற்றுகின்றன (அவற்றின் அளவு அதிகரித்து செயல்பாடு குறைகிறது). கூடுதலாக, அழிக்கப்பட்ட எரித்ரோசைட்டுகளின் துண்டுகள் நுண்குழாய்களில் குவிந்து மைக்ரோவாஸ்குலர் நெரிசலை ஏற்படுத்தும்.
அதிகரித்த ஹீமோலிசிஸுடன், சிறுநீரகங்கள் இரத்தத்தை வடிகட்டுவதை இனி சமாளிக்க முடியாது, இது சேதமடைந்த சிவப்பு இரத்த அணுக்களிலிருந்து வெளியாகும் ஹீமோகுளோபினைக் கொண்டுள்ளது. இந்த இரும்புச்சத்து கொண்ட மற்றும் ஆக்ஸிஜனைச் சுமக்கும் புரதம் சிறுநீரகக் குழாய்களை "அடைத்து", சிறுநீர் உற்பத்தி மற்றும் வெளியேற்றத்தை சீர்குலைக்கிறது.
அறிகுறிகள் பேபிசியோசிஸ்
நோயின் தீவிரமும் அதன் வெளிப்பாடுகளும் மனித நோயெதிர்ப்பு மண்டலத்தின் நிலையைப் பொறுத்தது, மேலும் சில தரவுகளின்படி, பாதி குழந்தைகளும், முன்பு ஆரோக்கியமான பெரியவர்களில் கால் பகுதியினரும் பேப்சியோசிஸின் அறிகுறிகளைக் கொண்டிருக்கவில்லை.
இந்த நோய்த்தொற்றின் முதல் அறிகுறிகள் குறிப்பிட்டவை அல்ல, பெரும்பாலும் காய்ச்சல் போன்ற அறிகுறிகளாக வெளிப்படுகின்றன: பொதுவான பலவீனம் மற்றும் உடல்நலக்குறைவு; காய்ச்சல் (நிலையான அல்லது இடைவிடாத, + 40.5°C வரை வெப்பநிலையுடன்) - குளிர் மற்றும் அதிகரித்த வியர்வையுடன்; தலைவலி, தசை வலி மற்றும் மூட்டு வலிகள்; பசியின்மை. இத்தகைய மருத்துவ படத்தை பல நாட்கள் முதல் பல மாதங்கள் வரை காணலாம்.
குமட்டல், வாந்தி, வயிற்று வலி; தோல் மஞ்சள் நிறமாகி சிறுநீர் கருமையாக மாறுதல் (ஹீமோலிடிக் அனீமியா ஏற்பட்டால்); பெட்டீசியா மற்றும் எக்கிமோசிஸ் தோற்றம்; விழித்திரையில் கண்சவ்வு சிவந்து இரத்தக்கசிவுடன் கூடிய ஃபோட்டோபோபியா; தொண்டையில் வலி மற்றும் சிவத்தல் அல்லது வறட்டு இருமல்; ஆக்ஸிபிடல் தசைகளின் விறைப்பு; ஹைப்பர்ஸ்டெஷியா; சுவாசிப்பதில் சிரமம்; மனச்சோர்வு ஆகியவை குறைவான பொதுவான அறிகுறிகளாக இருக்கலாம்.
சிக்கல்கள் மற்றும் விளைவுகள்
கடுமையான நிகழ்வுகள் பல விளைவுகளையும் சிக்கல்களையும் ஏற்படுத்தக்கூடும்:
- இதயம் மற்றும் சுவாச செயலிழப்பு, நுரையீரல் வீக்கம் மற்றும் கடுமையான சுவாசக் கோளாறு நோய்க்குறி;
- கடுமையான சிறுநீரகம், சிறுநீரக-கல்லீரல் அல்லது பல உறுப்பு செயலிழப்பு;
- கடுமையான ஹீமோலிடிக் அனீமியா;
- த்ரோம்போசைட்டோபீனியா அல்லது குருதி உறைவு.
மண்ணீரலின் தன்னிச்சையான சிதைவு, மாரடைப்பு மற்றும் மரண விளைவுகளை ஏற்படுத்தும் அதிர்ச்சி ஏற்படலாம்.
இரத்தத்தில் பாதிக்கப்பட்ட சிவப்பு ரத்த அணுக்கள் அகற்றப்படாததால், மண்ணீரல் அகற்றப்பட்ட நோயாளிகள் மோசமான நிலையில் உள்ளனர். இது அதிக அளவிலான ஒட்டுண்ணித்தன்மைக்கு வழிவகுக்கிறது, இது இறுதியில் ஹைபோக்ஸீமியாவை ஏற்படுத்துகிறது மற்றும் கடுமையான இருதய நுரையீரல் செயலிழப்பு அச்சுறுத்தலை ஏற்படுத்துகிறது.
கூடுதலாக, அத்தகைய நோயாளிகள் ஹீமோபாகோசைடிக் நோய்க்குறி, சிறுநீரக செயலிழப்பு மற்றும் பிற உறுப்பு செயலிழப்பு ஆகியவற்றை உருவாக்கி, கோமாவுக்கு வழிவகுக்கும்.
மூளைக்கு கரிம சேதம் ஏற்படும் நீண்டகால பேப்சியோசிஸில், சிக்கல்கள் நரம்பியல் மற்றும் மன இயல்புடையவை.
கண்டறியும் பேபிசியோசிஸ்
இந்த தொற்றைக் கண்டறிவது கடினம், மேலும் பேப்சியோசிஸின் சரியான நோயறிதலுக்கு மருத்துவ ஒட்டுண்ணியியல் துறையில் உயர் தகுதிகள் தேவை. நோயாளியின் புகார்கள் மற்றும் மண்ணீரல் மற்றும் கல்லீரலின் உடல் (படபடப்பு) பரிசோதனை ஆகியவை உண்மையான காரணத்தைக் கண்டறிய போதுமானதாக இல்லை.
பாபேசியா நோய்த்தொற்றை போதுமான அளவு கண்டறியக்கூடிய சிறப்பு ஆய்வகங்களில் இரத்தப் பரிசோதனைகள் உத்தரவிடப்படுகின்றன.
பின்வரும் இரத்தப் பரிசோதனைகள் தேவைப்படுகின்றன: வேறுபட்ட (முழுமையான வெள்ளை இரத்த அணுக்களின் எண்ணிக்கை) மற்றும் ESR உடன் முழுமையான இரத்த எண்ணிக்கை; நொதி-இணைக்கப்பட்ட இம்யூனோசார்பன்ட் மதிப்பீடு (ELISA); PCR பகுப்பாய்வு; IgM ELISA, IgG மற்றும் IgM க்கான செரோலாஜிக்கல் பகுப்பாய்வு; நேரடி கூம்ப்ஸ் சோதனை; LDH (லாக்டேட் டீஹைட்ரோஜினேஸ்) அளவிற்கான பகுப்பாய்வு; மொத்த பிலிரூபின் மற்றும் ஹாப்டோகுளோபின்; சீரம் கிரியேட்டினின் மற்றும் கல்லீரல் டிரான்ஸ்மினேஸ் அளவுகளுக்கு.
ஹீமோகுளோபினூரியா மற்றும் புரோட்டினூரியாவைக் கண்டறிய சிறுநீர் பரிசோதனைகளும் செய்யப்படுகின்றன.
ஒரு ஒட்டுண்ணி நிபுணரால் நோயறிதலை உறுதிப்படுத்துவது, புற இரத்த ஸ்மியர் மூலம் நுண்ணோக்கியின் கீழ் பாபேசியாவைக் கண்டறிவதாகும்.
சுவாச சிக்கல்கள் உள்ள நோயாளிகளுக்கு கருவி நோயறிதல் - மார்பு எக்ஸ்ரே - தேவைப்படலாம்.
வேறுபட்ட நோயறிதல்
பரிசோதிக்கப்படும் நோயாளிக்கு மலேரியா, கடுமையான இரத்த சோகை, கிரானுலோசைடிக் அனாபிளாஸ்மோசிஸ் (எர்லிச்சியோசிஸ்), டிக்-பரவும் போரெலியோசிஸ் (லைம் நோய்), கியூ காய்ச்சல் மற்றும் துலரேமியா ஆகியவற்றை விலக்க வேறுபட்ட நோயறிதல்கள் வடிவமைக்கப்பட்டுள்ளன.
சிகிச்சை பேபிசியோசிஸ்
நோயின் தீவிரத்தை கணக்கில் எடுத்துக்கொண்டு, பேப்சியோசிஸின் ஒருங்கிணைந்த மருந்து சிகிச்சை மேற்கொள்ளப்படுகிறது.
லேசான மற்றும் மிதமான வடிவங்களுக்கு, பின்வரும் மருந்துகள் 7-12 நாட்களுக்குப் பயன்படுத்தப்படுகின்றன: அசித்ரோமைசின் (ஒரு மேக்ரோலைடு ஆண்டிபயாடிக்) மற்றும் அடோவாகோன் (அடோவாகோன், மெப்ரான், மலரோன்), ஒரு ஆன்டிபுரோட்டோசோல் ஹைட்ராக்ஸினாப்தோகுவினோன் முகவர்.
அசித்ரோமைசின் நரம்பு வழியாக நிர்வகிக்கப்படுகிறது: ஒரு நாளைக்கு ஒரு முறை (முதல் மூன்று நாட்கள்) 500 மி.கி மற்றும் பாடநெறி முடியும் வரை, ஒரு நாளைக்கு 250 மி.கி; குழந்தைகளுக்கான அளவு உடல் எடையின் அடிப்படையில் கணக்கிடப்படுகிறது. அடோவாகான் ஒவ்வொரு 12 மணி நேரத்திற்கும் 750 மி.கி. பயன்படுத்தப்படுகிறது.
கடுமையான பேபிசியோசிஸ் நோயாளிகளுக்கு, லிங்கோசமைடு ஆண்டிபயாடிக் கிளிண்டமைசின் (கிளியோசின்) பெற்றோர் வழியாக செலுத்த வேண்டியது அவசியம் - ஒவ்வொரு 8-12 மணி நேரத்திற்கும் 0.5-0.6 கிராம்; குயினின், ஹிங்கமின், ஹினோசிட் அல்லது குளோரோகுயின் பாஸ்பேட் (குளோரோகுயின், டெலாகில்) வாய்வழியாக எடுக்கப்படுகின்றன - அதே இடைவெளியில் 0.5-1 கிராம்.
பாக்டீரியா எதிர்ப்பு மருந்துகள் பக்க விளைவுகளை ஏற்படுத்துவதாக அறியப்படுகிறது: குமட்டல், வயிற்று வலி, குடல் கோளாறுகள் போன்றவை. ஆனால் ஊசி வடிவில் அவற்றின் பயன்பாடு விரும்பத்தகாத விளைவுகளை ஓரளவு மென்மையாக்குகிறது. ஆன்டிபுரோட்டோசோல் மருந்துகளும் பக்க விளைவுகளைக் கொண்டுள்ளன, ஆனால் அவை இல்லாமல், பேபிசியோசிஸ் சிகிச்சை தற்போது சாத்தியமற்றது. குயினினுக்கு கடுமையான ஒவ்வாமை ஏற்பட்டாலும், கிளிண்டமைசின் + டாக்ஸிசைக்ளின் + அசித்ரோமைசின் ஆகியவற்றின் கலவை பயன்படுத்தப்படுகிறது.
சிகிச்சையின் விளைவு பாபேசியாவுக்கான இரத்த ஸ்மியர்களின் முடிவுகளால் மதிப்பிடப்படுகிறது; குறைந்தது இரண்டு வாரங்களுக்கு ஸ்மியர்ஸ் எதிர்மறையாக இருந்தால், சிகிச்சை வெற்றிகரமாக உள்ளது.
தீவிர நோய்வாய்ப்பட்ட நோயாளிகளில், அதிக அளவு ஒட்டுண்ணித்தன்மை மற்றும் ஹீமோலிசிஸ் ஏற்பட்டால், சிறுநீரகங்கள், கல்லீரல் மற்றும் நுரையீரலின் செயல்பாடுகளைப் பராமரிக்க, அவர்கள் இரத்தமாற்றத்தை மாற்றுகிறார்கள்.
தடுப்பு
பாபேசியா தொற்று அபாயத்தைக் குறைப்பதற்கான தடுப்பு, உண்ணிகளை விரட்ட அகாரிசிடல் விரட்டிகளை (பெர்மெத்ரினுடன்) பயன்படுத்துவதை உள்ளடக்கியது - இந்த ஆர்த்ரோபாட்கள் காணப்படும் பகுதிகளில் மக்கள் வசிக்கும் போது, வேலை செய்யும் போது அல்லது பயணம் செய்யும் போது, அதே போல் புல் மூடிய மரங்கள் நிறைந்த பகுதிகளில் நடக்கும்போது (பாதைகளில் நடப்பது சிறந்தது).
தோல் வெளிப்படும் பகுதியைக் குறைக்கவும்: சாக்ஸ், மூடிய காலணிகள், நீண்ட பேன்ட் (சாக்ஸில் செருகப்பட்டது) மற்றும் நீண்ட கை சட்டை அணியுங்கள். வெளிர் நிற ஆடைகளை அணிவது நல்லது, அதில் ஊர்ந்து செல்லும் உண்ணி இருப்பதை எளிதாகக் காணலாம். நாயின் ரோமங்கள் மற்றும் ஒரு சிறப்பு காலரைப் பயன்படுத்துவது செல்லப்பிராணியை உண்ணியிலிருந்து பாதுகாக்க வேண்டும்.
ஊருக்கு வெளியே சென்ற பிறகு அல்லது காட்டில் அல்லது பூங்காவில் நடந்த பிறகு, நீங்கள் உங்கள் துணிகளை அசைத்து, உங்களையும் உங்கள் செல்லப்பிராணிகளையும் கவனமாக பரிசோதிக்க வேண்டும்.
பயனுள்ள தகவல் - டிக் கடித்த பிறகு என்ன செய்வது
முன்அறிவிப்பு
பேப்சியோசிஸ் நோயின் விளைவுகளின் முன்கணிப்பை பாதிக்கும் பல கடுமையான விளைவுகளைக் கொண்டுள்ளது.
வலுவான நோய் எதிர்ப்பு சக்தி உள்ளவர்களுக்கு அறிகுறியற்ற அல்லது துணை மருத்துவ தொற்று நீண்ட காலத்திற்கு மறைந்திருக்கும்.
லேசான வடிவம் (கடுமையான அறிகுறிகள் இல்லாமல்) சிகிச்சைக்குப் பிறகு இரண்டு அல்லது அதற்கு மேற்பட்ட மாதங்களுக்கு நீடிக்கும். நோயின் கடுமையான வடிவம் தொடர்ச்சியான மறுபிறப்புகளை விலக்கவில்லை மற்றும் மரணத்திற்கு வழிவகுக்கும் (5% வழக்குகள்). ஆனால் ஆரோக்கியமான மண்ணீரலுடன், அத்தகைய விளைவு அரிதானது, ஆனால் குறிப்பிட்ட அல்லாத நிமோனியாவின் சேர்க்கை விரைவான மீட்புக்கான வாய்ப்புகளை மோசமாக்குகிறது.
ஆனால் மண்ணீரல் அகற்றப்பட்ட ஒருவருக்கு பேப்சியோசிஸ் மிகவும் கடுமையானது மற்றும் பெரும்பாலும் அதனுடன் இணைந்த தொற்றுகளைக் கொண்டுள்ளது: இதுபோன்ற சந்தர்ப்பங்களில், இறப்பு விகிதம் 50% ஐ அடையலாம்.
சரியான நேரத்தில் மற்றும் சரியான நோயறிதல் மிகவும் முக்கியமானது. 2012 ஆம் ஆண்டின் இறுதியில், கியேவில் - ஒரு உண்ணி கடித்த பிறகு மற்றும் ஆரம்பத்தில் தவறான நோயறிதலின் விளைவாக - ஆறு வயது குழந்தை பேபிசியோசிஸால் இறந்தது.
