கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
குரல் நாண் பரேசிஸ் சிகிச்சை
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
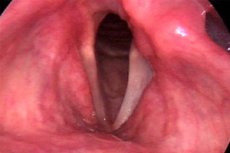
பேச்சுத் தடையை மருத்துவரை அணுகுவதற்கு ஒரு குறிப்பிடத்தக்க காரணமாக பலர் கருதுவதில்லை, ஏனெனில் அது காலப்போக்கில் தானாகவே போய்விடும் என்று நம்புகிறார்கள். ஆனால் பிரச்சனை என்னவென்றால், தசைப் பரேசிஸ் தொண்டை அழற்சி நோய்கள், போதை, அதிகப்படியான தசைப்பிடிப்பு (மயோபதி பரேசிஸ்) அல்லது நரம்பியல் மனநல கோளாறுகளில் ஆன்மாவின் அதிகப்படியான உற்சாகத்தால் ஏற்படும் செயல்பாட்டுக் கோளாறு போன்ற அறிகுறிகளில் ஒன்றாக இருக்கும்போது மட்டுமே இதை நீங்கள் நம்பலாம். இந்த சந்தர்ப்பங்களில், நோயாளியின் நிலை இயல்பாக்கப்படும்போது குரல் நாண்களின் செயல்பாடு மீட்டமைக்கப்படுகிறது, அதாவது ஒப்பீட்டளவில் எளிதில் மீளக்கூடிய செயல்முறை எங்களிடம் உள்ளது.
குரல் கருவியின் செயல்பாட்டில் குறைவை ஏற்படுத்திய அழற்சி நோய்களில், வாய் கொப்பளித்தல், கிருமி நாசினிகள் (லோசன்ஜ்கள்) மற்றும் NSAID களை எடுத்துக்கொள்வது, வெப்ப நடைமுறைகள் மற்றும் தேவைப்பட்டால், கார்டிகோஸ்டீராய்டுகள், நுண்ணுயிர் எதிர்ப்பிகள், வைரஸ் தடுப்பு மருந்துகள் மற்றும் இம்யூனோஸ்டிமுலண்டுகளை அறிமுகப்படுத்துதல் உள்ளிட்ட அழற்சி எதிர்ப்பு சிகிச்சை மேற்கொள்ளப்படுகிறது. நோய்த்தொற்றுகளுக்கு உடலின் எதிர்ப்பை அதிகரிக்கவும், குரல்வளை திசுக்களின் டிராபிசத்தை மேம்படுத்தவும், வைட்டமின்கள் மற்றும் வைட்டமின்-கனிம வளாகங்கள் பரிந்துரைக்கப்படுகின்றன. [ 1 ]
நோயால் சேதமடைந்த தசைநார்களுக்கு ஓய்வு அளிக்க பேச்சின் பயன்பாட்டைக் கட்டுப்படுத்துதல், உள்ளிழுக்கும் காற்றை கூடுதலாக ஈரப்பதமாக்குதல், புகைபிடிப்பதை நிறுத்துதல் மற்றும் காற்றில் உள்ள எரிச்சலூட்டும் பொருட்களுடன் குரல் கருவியின் தொடர்பைக் கட்டுப்படுத்துதல் ஆகியவற்றை மருத்துவர்கள் வலியுறுத்துகின்றனர். லேசான குரல்வளை அழற்சி மற்றும் கரகரப்புத்தன்மைக்கு, மருந்து அல்லாத சிகிச்சை பெரும்பாலும் போதுமானது.
நாம் மயோபதி பரேசிஸைப் பற்றிப் பேசுகிறோம் என்றால், தசை பதற்றம் அல்லது வளர்சிதை மாற்றக் கோளாறுகள், உடலின் போதை அல்லது நாளமில்லா நோய்க்குறியீடுகளுடன் தொடர்புடையது (இந்த விஷயத்தில், குரல் நாண்களின் சிகிச்சை முக்கிய நோய்க்கு இணையாக மேற்கொள்ளப்பட வேண்டும்), பின்னர் பிசியோதெரபி முன்னுக்கு வருகிறது. பிசியோதெரபியில் டைதர்மி, எலக்ட்ரோபோரேசிஸ், காந்த சிகிச்சை, மின் மயோஸ்டிமுலேஷன், மைக்ரோவேவ் தெரபி, ஏற்ற இறக்கமான நீரோட்டங்களுக்கு வெளிப்பாடு, கால்வனைசேஷன் மற்றும் முக்கிய மற்றும் அதனுடன் தொடர்புடைய கோளாறுகள் தொடர்பான அறிகுறிகளின்படி பிற நடைமுறைகள் ஆகியவை அடங்கும்.
தசை செயல்பாட்டின் மருத்துவ தூண்டுதல்கள் (நியோஸ்டிக்மைன், புரோசெரின், நியூரோமிடின்), சேதமடைந்த திசுக்களின் மீளுருவாக்கத்தை ஊக்குவிக்கும் பயோஜெனிக் தூண்டுதல்கள் (உதாரணமாக, கற்றாழை தயாரிப்புகள்), தசை டிராபிசம் மற்றும் இரத்த ஓட்டத்தை மேம்படுத்தும் மருந்துகள் (ATP) ஆகியவற்றையும் பரிந்துரைக்கலாம். பெரும்பாலான மருந்துகள் பாதிக்கப்பட்ட தசையில் செலுத்தப்படுகின்றன.
மனோ-உணர்ச்சி மற்றும் நரம்பியல் மனநல கோளாறுகளால் ஏற்படும் செயல்பாட்டு பரேசிஸின் சிகிச்சை, இந்த கோளாறுகளின் தீவிரத்தைப் பொறுத்து, வெவ்வேறு முறைகளைப் பயன்படுத்தி மேற்கொள்ளப்படலாம். சில சந்தர்ப்பங்களில், உளவியல் சிகிச்சை அமர்வுகள் மற்றும் மயக்க மருந்துகள் போதுமானவை. மிகவும் கடுமையான மனநல கோளாறுகளில், ஆண்டிடிரஸண்ட்ஸ், டிரான்விலைசர்கள், நியூரோலெப்டிக்ஸ், பிசியோதெரபி அமர்வுகள் மற்றும் ஒலிப்பு பயிற்சிகள் கூடுதலாக பரிந்துரைக்கப்படுகின்றன. [ 2 ]
நியூரோஜெனிக் குரல் நாண் பரேசிஸ் ஏற்பட்டால், சிறப்பு மருந்து, பிசியோதெரபி (மயோபதி பரேசிஸுக்குப் பயன்படுத்தப்படுவதைப் போன்றது) மற்றும் தேவைப்பட்டால், அறுவை சிகிச்சை பரிந்துரைக்கப்படுகிறது. கிரானியோசெரிபிரல் அதிர்ச்சி மற்றும் கரிம மூளைப் புண்களால் குரல் கருவி தசைகள் பலவீனமடைந்தால், மருத்துவர்கள் நரம்பு திசுக்களின் வளர்சிதை மாற்றத்தையும் அதன் செயல்திறனையும் மேம்படுத்தும் நூட்ரோபிக் சிகிச்சையை வழங்குகிறார்கள். பக்கவாதம் (பெருமூளை இரத்தக்கசிவு) காரணமாக பரேசிஸ் பற்றி நாம் பேசினால், வாஸ்குலர் மருந்துகள் பரிந்துரைக்கப்படுகின்றன. நியூரிடிஸ் (நரம்பு வீக்கம்) ஏற்பட்டால், அழற்சி எதிர்ப்பு சிகிச்சை மற்றும் நரம்பு மண்டலத்தின் செயல்பாட்டை மேம்படுத்தும் குழு B மருந்துகளை உடலில் அறிமுகப்படுத்துவதற்கு சிறப்பு கவனம் செலுத்தப்படுகிறது.
அறுவை சிகிச்சைக்குப் பின் குரல் நாண் பரேசிஸ் சிகிச்சையானது அதன் சொந்த குணாதிசயங்களைக் கொண்டுள்ளது. காயத்தின் அறிகுறிகள் மற்றும் உள்ளூர்மயமாக்கல் (இருதரப்பு அல்லது ஒருதலைப்பட்ச பரேசிஸ்) எதுவாக இருந்தாலும், அறுவை சிகிச்சை அல்லாத சிகிச்சை முதலில் மேற்கொள்ளப்படுகிறது: அழற்சி எதிர்ப்பு மற்றும் நச்சு நீக்க சிகிச்சை, திசுக்களில் நுண் சுழற்சியை மீட்டமைத்தல் மற்றும் ஒலி உற்பத்தி திறன்கள் (பேச்சு சிகிச்சை மற்றும் உடற்பயிற்சி சிகிச்சையைப் பயன்படுத்தி).
பெரும்பாலும், தைராய்டு சுரப்பியில் அறுவை சிகிச்சை தலையீடுகளுக்குப் பிறகு, மீண்டும் மீண்டும் வரும் நரம்புக்கு சேதம் ஏற்பட்ட பிறகு, குரல் மடிப்பு தசைகளின் அறுவை சிகிச்சைக்குப் பின் பரேசிஸ் கண்டறியப்படுகிறது. இந்த வழக்கில், குரல் நாண்களின் இருதரப்பு பரேசிஸ் உருவாகிறது. ஆரம்பகால அறுவை சிகிச்சைக்குப் பிந்தைய காலத்தில் (10-14 நாட்களுக்குள்) நோயியல் கண்டறியப்பட்டால், அதன் சிகிச்சை மருந்துகளுடன் மேற்கொள்ளப்படுகிறது மற்றும் பின்வருவனவற்றை உள்ளடக்குகிறது:
- ஆண்டிபயாடிக் சிகிச்சை (பரந்த-ஸ்பெக்ட்ரம் மருந்துகள்)
- ஹார்மோன் அழற்சி எதிர்ப்பு சிகிச்சை (ப்ரெட்னிசோலோன், டெக்ஸாமெதாசோன்),
- ஆஞ்சியோபுரோடெக்டர்களின் நிர்வாகம் (பென்டாக்ஸிஃபைலின்),
- திசு வளர்சிதை மாற்றத்தை பாதிக்கும் மருந்துகளின் நிர்வாகம் (ஆக்டோவெஜின், வின்போசெட்டின்),
- நியூரோப்ரொடெக்டர்களின் அறிமுகம் (நியோஸ்டிக்மைன், புரோசெரின், நியூரோவிடன், முதலியன),
- ஹீமாடோமா உருவாவதில் - ஹோமியோஸ்டேடிக்ஸ் அறிமுகம், இரத்த அமைப்பு மற்றும் அதன் பண்புகளை மேம்படுத்தும் மருந்துகள், இரத்த நாளங்களின் சுவர்களை வலுப்படுத்தும் வாஸ்குலர் மருந்துகள்.
- மல்டிவைட்டமின் வளாகங்கள் மற்றும் பி வைட்டமின்களின் அறிமுகம்.
மருத்துவமனை அமைப்பில் மேற்கொள்ளப்படும் ஊசி சிகிச்சைக்கு முன்னுரிமை அளிக்கப்படுகிறது. கூடுதலாக, ஹைபர்பேரிக் ஆக்ஸிஜனேற்ற அமர்வுகள், மருத்துவ எலக்ட்ரோ- மற்றும் ஃபோனோபோரேசிஸ், மேக்னடோலேசர் மற்றும் பிற பிசியோதெரபி நடைமுறைகள், ரிஃப்ளெக்ஸெரபி மற்றும் குத்தூசி மருத்துவம் ஆகியவை பரிந்துரைக்கப்படுகின்றன.
ஒரு மாத சிகிச்சை பலனைத் தரவில்லை என்றால், "இருதரப்பு குரல் நாண் பரேசிஸ்" நோயறிதல் நடைமுறையில் இருந்தால், அவர்கள் இனி பரேசிஸ் பற்றிப் பேசுவதில்லை, ஆனால் குரல் கருவியின் முடக்கம் பற்றிப் பேசுகிறார்கள்.
சுவாசக் கோளாறு ஏற்பட்டால், ஒரு ட்ரக்கியோஸ்டமி (மூச்சுக்குழாய்க்குள் சுவாசக் குழாயைச் செருகுதல்) பரிந்துரைக்கப்படுகிறது. [ 3 ], [ 4 ] சில நேரங்களில் இந்த அறுவை சிகிச்சை ஊசி லாரிங்கோபிளாஸ்டிக்கு இணையாக செய்யப்படுகிறது, இது குரல் நாண்களின் வடிவத்தை மீட்டெடுக்க அனுமதிக்கிறது. இந்த அறுவை சிகிச்சை லாரிங்கோஸ்கோபியின் கட்டுப்பாட்டின் கீழ் செய்யப்படுகிறது மற்றும் கொழுப்பு திசுக்கள் (ஒருவரின் சொந்த அல்லது நன்கொடையாளரின்), கொலாஜன், எலும்பு திசு பொருட்களிலிருந்து சிறப்பு தயாரிப்புகள் மற்றும் டெல்ஃபான் ஆகியவற்றை குரல் மடிப்பில் அறிமுகப்படுத்துவதை உள்ளடக்கியது. [ 5 ]
குரல் நாண் பரேசிஸுக்கு அறுவை சிகிச்சை சிகிச்சைகளில் ஒன்று குரல்வளையின் எலும்பு திசுக்களில் அறுவை சிகிச்சை ஆகும், இது குரல் மடிப்புகளின் இருப்பிடம் மற்றும் அவற்றின் பதற்றம் இரண்டையும் மாற்ற அனுமதிக்கிறது. முடங்கிப்போன தசைநார் நடுப்பகுதிக்கு மத்தியமயமாக்கல் அல்லது இடப்பெயர்ச்சி செய்வது ஒருதலைப்பட்ச பரேசிஸின் போது குரல் கருவியின் செயல்பாட்டை மீட்டெடுக்க உதவுகிறது. மடிப்புகளின் பதற்றத்தை அதிகரிக்கும் குரல்வளை குருத்தெலும்புகளின் இடப்பெயர்ச்சி, இருதரப்பு அறுவை சிகிச்சைக்குப் பின் பரேசிஸின் போதும் பயனுள்ளதாக இருக்கும், ஆனால் இது தைராய்டு அறுவை சிகிச்சைக்குப் பிறகு 6-8 மாதங்களுக்குப் பிறகுதான் செய்யப்படுகிறது. ஒரு மாற்று முறை லேசர் அறுவை சிகிச்சை ஆகும், இது குரல் மடிப்புகளின் நீளம் மற்றும் பதற்றத்தை மாற்றுகிறது, தைரோபிளாஸ்டி (இம்பிளாண்ட்களின் பயன்பாடு), மறுசீரமைப்பு (சேதமடைந்த நரம்பை கழுத்திலிருந்து எடுக்கப்பட்ட மற்றொரு நரம்பால் மாற்றுதல்). [ 6 ]
இருதரப்பு குரல் நாண் பரேசிஸின் அறுவை சிகிச்சை சிகிச்சையில் நோயாளியின் முழுமையான பரிசோதனை, தலையீட்டின் நோக்கத்தை தீர்மானித்தல் மற்றும் பயனுள்ள சிகிச்சை முறைகள் ஆகியவை அடங்கும், ஏனெனில் மருத்துவருக்கு தவறு செய்ய கிட்டத்தட்ட உரிமை இல்லை. முதன்மை அறுவை சிகிச்சை கிட்டத்தட்ட 100% வெற்றிகரமாக இருக்க வேண்டும். ஊசி பிளாஸ்டிக் அறுவை சிகிச்சை பயன்படுத்தப்பட்டால், சேதமடைந்த மடிப்பை நிரப்ப பல்வேறு பொருட்களைப் பரிசோதிக்க ஒரு வாய்ப்பு உள்ளது.
குரல் நாண் பரேசிஸுக்கு அறுவை சிகிச்சை சிகிச்சை நரம்புகளை அழுத்தும் நியோபிளாம்களை அகற்றுவது தொடர்பாக (கட்டிகள், உணவுக்குழாய், மீடியாஸ்டினம், தைராய்டு சுரப்பி: தைராய்டெக்டோமி மற்றும் ஸ்ட்ரூமெக்டோமி), அத்துடன் சுவாசக் கோளாறு மற்றும் மூச்சுத்திணறல் ஏற்பட்டால் பரிந்துரைக்கப்படலாம். [ 7 ], [ 8 ]
குரல் நாண் பரேசிஸ் நோயாளிகளின் மறுவாழ்வு
குரல் நாண்களின் பரேசிஸ் காரணமாக குரல் உருவாக்கம் பலவீனமடைவது எப்போதும் எளிதில் தீர்க்கப்படும் பிரச்சனை அல்ல. சுவாச நோய்கள் ஏற்பட்டால், அடிப்படை நோய்க்கான சிகிச்சையின் பின்னர் குரல் தானாகவே மீட்டெடுக்கப்பட்டால், நரம்பியல் மனநல கோளாறுகள், குரல் கருவியின் பலவீனமான கண்டுபிடிப்பு, மூளையின் நோய்க்குறியியல் ஆகியவற்றால் ஏற்படும் நோய்க்குறியியல் மருந்து மற்றும் பிசியோதெரபியூடிக் சிகிச்சை மட்டுமல்ல, மறுவாழ்வு சிகிச்சையும் தேவைப்படுகிறது.
உங்கள் குரல் கருவியை கவனமாக கையாளுதல், கிசுகிசுப்பான பேச்சை நாடுதல் (தேவைப்படும்போது மட்டும்) பரேசிஸ் சிகிச்சையின் ஆரம்ப கட்டங்களில் மட்டுமே பரிந்துரைக்கப்படுகிறது, மேலும் சிகிச்சையின் முடிவில், உங்கள் குரலைப் பயிற்றுவிக்க வேண்டிய நேரம் இது. ஒரு நபர் நீண்ட காலமாக தனது குரல் கருவியைப் பயன்படுத்தாதபோது, ஒலிகள் உருவாவதற்கு அடிப்படையான நிபந்தனைக்குட்பட்ட அனிச்சைகள் ஓரளவு மங்கிவிடும், எனவே சிறப்பு பயிற்சிகளின் உதவியுடன் உங்கள் மூளையை மறந்துபோன அனிச்சைகளை நினைவில் கொள்ள அல்லது புதியவற்றை உருவாக்க கட்டாயப்படுத்த வேண்டும். நோயாளிகளின் மறுவாழ்வின் போது தீர்க்கப்படும் பணி இது.
நோயாளி மறுவாழ்வின் செயல்திறன், நேர்மறையான முடிவுக்கான அணுகுமுறை மற்றும் ஒரு மனநல மருத்துவர், நரம்பியல் நிபுணர் மற்றும் பேச்சு சிகிச்சையாளரின் தேவைகளைப் பூர்த்தி செய்வதைப் பொறுத்தது. சிகிச்சையின் இறுதி கட்டத்தில் பிந்தையவரின் பங்கேற்பு அவசியம், ஏனெனில் சிறப்பு சுவாசம் மற்றும் ஒலிப்பு பயிற்சிகள் இல்லாமல், பெரும்பாலான சந்தர்ப்பங்களில் ஒரு நபர் தனது அசல் உணர்திறன் பேச்சை மீண்டும் பெற முடியாது.
மறுவாழ்வு நிலை உளவியல் சிகிச்சை அமர்வுகளுடன் தொடங்குகிறது, இது குரல் கோளாறின் மீளக்கூடிய தன்மையில் நோயாளிக்கு நம்பிக்கையை ஏற்படுத்தவும், மறுவாழ்வு சிகிச்சையின் நேர்மறையான விளைவுக்கான நம்பிக்கையை ஏற்படுத்தவும் உதவும். நோயாளி பேச்சு சிகிச்சையாளரின் அனைத்து அசைவுகளையும் இயந்திரத்தனமாக மீண்டும் செய்தால், நேர்மறையான முடிவு மிக நீண்ட நேரம் காத்திருக்க வேண்டியிருக்கும். [ 9 ]
பெரும்பாலும் முதல் பாடங்கள் எதிர்பார்த்த பலனைத் தருவதில்லை, நோயாளிகள் மிக விரைவாக விரக்தியில் விழுவார்கள், கைவிடுவார்கள், முயற்சிகள் எடுக்க மாட்டார்கள் அல்லது பாடங்களைச் செய்ய மறுக்க மாட்டார்கள். மறுவாழ்வு என்பது 2 முதல் 4 மாதங்கள் வரை ஆகக்கூடிய ஒரு நீண்ட செயல்முறை என்பதையும் நாம் கணக்கில் எடுத்துக் கொண்டால் (சில சந்தர்ப்பங்களில், இணக்கமான கோளாறுகள் இருந்தால், இன்னும் அதிகமாக), ஒவ்வொரு நோயாளியும் வெற்றியை அடைய வலிமையையும் பொறுமையையும் சேகரிக்க முடியாது, எனவே பாடங்கள் தொடங்கிய சில வாரங்களுக்குப் பிறகும் சில நேரங்களில் முறிவுகள் ஏற்படும். இது நிகழாமல் தடுக்க, உடலியல் மற்றும் ஒலிப்பு சுவாசம், சரியான உச்சரிப்பு மற்றும் சொல் உருவாக்கம் ஆகியவற்றைக் கற்றுக்கொள்வதற்கான முழு காலத்திலும் ஒரு உளவியலாளரின் உதவியும் ஆதரவும் வழங்கப்பட வேண்டும்.
குரல் நாண் பரேசிஸ் பல்வேறு சிக்கலான தன்மைகளைக் கொண்டிருக்கலாம். சில சந்தர்ப்பங்களில், குரலையும் அதன் பண்புகளையும் முழுமையாக மீட்டெடுக்க முடியும், மற்றவற்றில், பேச்சு மிகவும் புரிந்துகொள்ளக்கூடியதாக மாறும், ஆனால் குரல் கருவியின் அசல் செயல்பாட்டை முழுமையாக அடைய முடியாது. நோயாளிகள் இதைப் புரிந்துகொண்டு சிறந்த முடிவுகளுக்கு பாடுபட வேண்டும். எப்படியிருந்தாலும், அவர்களின் முயற்சிகளுக்கு வெகுமதி கிடைக்கும், ஏனென்றால் குரல் முழுமையாக மீட்டெடுக்கப்படாத சந்தர்ப்பங்களில் கூட, அதன் வலிமை மற்றும் ஒலிப்பு அதிகரிக்கிறது, சுவாசம் இயல்பு நிலைக்குத் திரும்புகிறது, பேச்சு சுமையின் போது சோர்வு பின்னர் ஏற்படுகிறது மற்றும் அவ்வளவு உச்சரிக்கப்படவில்லை.
மீட்பு காலத்தின் ஆரம்ப கட்டங்களில், சிகிச்சை பயிற்சிகளுக்கு சிறப்பு கவனம் செலுத்தப்பட வேண்டும். குரல் நாண்களின் பரேசிஸிற்கான சிகிச்சை பயிற்சிகள் கழுத்து மற்றும் தொண்டையின் தசைகளில் பதற்றம் மற்றும் சுவாசத்தை இயல்பாக்குதல் ஆகியவற்றுடன் இணைந்து சுவாசப் பயிற்சிகளை உள்ளடக்கியது. ஹார்மோனிகாவைப் பயன்படுத்துவது நேர்மறையான விளைவை அளிக்கிறது. இது குரல்வளையின் தூண்டுதல் மசாஜ் மற்றும் ஒலி உருவாவதற்குத் தேவையான வெளியேற்றத்தை நீட்டிப்பதில் பயிற்சி (இது வெளியேற்றத்தின் போது மட்டுமே சாத்தியமாகும்).
சுவாசத்தை அமைப்பதற்கான பயிற்சிகள் வாய் மற்றும் மூக்கு வழியாக மாறி மாறி வெளிவிடும் மற்றும் உள்ளிழுக்கும் பயிற்சிகள், உள்ளிழுக்கும் மற்றும் வெளிவிடும் வேகத்தை மாற்றுதல், குலுங்கும் சுவாசம் மற்றும் உதரவிதான சுவாசத் திறன்களை வளர்ப்பது ஆகியவற்றைக் குறிக்கின்றன. இத்தகைய வகுப்புகள் பேச்சு சிகிச்சையாளரின் அலுவலகத்திலும் உடற்பயிற்சி சிகிச்சை அறையிலும் நடத்தப்படுகின்றன.
1-1.5 வாரங்களுக்குப் பிறகு, அவர்கள் தலை, கீழ் தாடை, நாக்கு மற்றும் அண்ணத்தின் தசைகளின் இறுக்கத்துடன் கூடிய மோட்டார் பயிற்சிகளுக்குச் செல்கிறார்கள். இந்தப் பயிற்சிகள் குரல் கருவியை ஒலிப்புப் பயிற்சிகளுக்கு, அதாவது ஒலிகளின் சரியான உச்சரிப்புக்கு தயார் செய்கின்றன. [ 10 ]
இப்போது பேச்சு சிகிச்சைக்கு செல்ல வேண்டிய நேரம் இது. குரல் நாண் பரேசிஸிற்கான ஃபோனோபெடிக் பயிற்சிகள் ஒலி உச்சரிப்பு பயிற்சி ஆகும், இது சரியான ஒலிப்பு சுவாசத்தில் பயிற்சியுடன் இணைக்கப்பட்டுள்ளது. வேறு வார்த்தைகளில் கூறுவதானால், இது குரல் பயிற்சி. பேச்சு சிகிச்சை அமர்வுகள் "m" என்ற ஒலியின் உச்சரிப்புடன் தொடங்குகின்றன, இது ஒலிப்புகளின் சரியான உச்சரிப்பை உருவாக்குவதற்கான உகந்த உடலியல் அடிப்படையாக கருதப்படுகிறது. முதலில், நோயாளிகள் குரல் நாண்களின் தசைகளில் அதிக பதற்றம் தேவையில்லாத இந்த ஒலியை சரியாக இனப்பெருக்கம் செய்ய கற்றுக்கொள்கிறார்கள், பின்னர் - பல்வேறு உயிரெழுத்து ஒலிகளுடன் அதன் சேர்க்கைகள். பின்னர், அதே வரிசையில், அனைத்து குரல் மெய்யெழுத்துக்களும் உச்சரிக்கப்படுகின்றன.
ஒலிகள் மற்றும் அசைகளை வெறுமனே உச்சரிப்பதில் அல்ல, மாறாக பேச்சு இயக்கவியல், அதாவது ஒலி உச்சரிப்பின் போது பேச்சு உறுப்புகளின் இயக்கத்தைப் புரிந்துகொள்வது மற்றும் மனப்பாடம் செய்தல், வெவ்வேறு ஒலிகளை மீண்டும் உருவாக்கும்போது குரல்வளையின் பதற்றம், வெளியேற்றத்தின் சக்தி போன்றவற்றுக்கு குறிப்பாக கவனம் செலுத்தப்படுகிறது. இரண்டாவது அசையில் அழுத்தம் கொடுக்கப்பட்டு, ஜோடி அசைகளை உச்சரிப்பதன் மூலம் இயக்கவியல் திறன்கள் வலுப்படுத்தப்படுகின்றன.
பின்னர், அழுத்தங்கள் நகர்த்தப்படுகின்றன, அசைகள் நீளமாகின்றன, மேலும் அவை நீண்ட ஒலி சேர்க்கைகளை (நானானா, முமுமுமு, முதலியன) உச்சரிக்கின்றன. உயிரெழுத்துக்கள் மற்றும் மெய்யெழுத்துக்களின் சேர்க்கைகளின் இயல்பான உச்சரிப்பு நிறுவப்பட்டதும், அவை "y" (ai, oi, ey, முதலியன) ஒலியுடன் உயிரெழுத்து ஒலிகளின் சேர்க்கைகளையும், தங்களுக்குள் (ui, aou, eao, முதலியன) உயிரெழுத்து ஒலிகளையும் உருவாக்குகின்றன.
தனிப்பட்ட ஒலிகளின் உச்சரிப்பு மற்றும் அவற்றின் சேர்க்கைகளில் தேர்ச்சி பெற்றவுடன், சொற்களை உருவாக்குதல் மற்றும் உச்சரித்தல் ஆகியவற்றிற்குச் செல்ல வேண்டிய நேரம் இது. பேச்சு மேம்பாட்டு வகுப்புகள் குரல் பயிற்சிகளுடன் இணைக்கப்படுகின்றன, அவை மீட்டெடுக்கப்பட்ட குரல் செயல்பாட்டை மேம்படுத்தவும் உறுதிப்படுத்தவும் உதவுகின்றன, குரலை மேலும் ஒலிக்கச் செய்கின்றன, மேலும் பேச்சு சரளமாக இருக்கும்.
நடத்தப்படும் வகுப்புகளின் செயல்திறன், நோயாளியின் குரல் பண்புகள், அதன் சோர்வு மற்றும் ஒலித்தன்மையின் குறிகாட்டிகளால் கட்டுப்படுத்தப்படுகிறது. கூடுதலாக, நோயறிதல் நடைமுறைகள் பரிந்துரைக்கப்படுகின்றன (பொதுவாக குளோட்டோகிராபி). முடிவு நேர்மறையாக இருந்தால், பிந்தையது தெளிவாக வரையறுக்கப்பட்ட கட்டங்களுடன் குரல் நாண்களின் சீரான அலைவுகளைக் காட்டுகிறது.
சில சந்தர்ப்பங்களில், சிகிச்சை நடைமுறைகளின் போது கூட மறுவாழ்வு அமர்வுகள் பரிந்துரைக்கப்படுகின்றன, ஏனெனில் ஒரு பேச்சு சிகிச்சையாளருடன் கூடிய அமர்வுகள் விரைவில் தொடங்கினால், ஈடுசெய்யும் வழிமுறைகள் மிகவும் பயனுள்ளதாக இருக்கும், பாதிக்கப்பட்ட தசைநார் செயல்பாட்டை முழுமையாக மீட்டெடுக்காமல் கூட குரலை மீட்டெடுக்க அனுமதிக்கும், மேலும் ஒலி உற்பத்தியின் நோயியல் திறன்கள் (அனிச்சைகள்) உருவாகும் வாய்ப்பு குறைவு, பின்னர் அதை சரிசெய்வது கடினமாக இருக்கும். அதே நேரத்தில், நோயுற்ற உறுப்பை அதிகமாக அழுத்தாமல் இருக்க குரல் கருவியின் சுமை கண்டிப்பாக அளவிடப்பட வேண்டும், எனவே விரைவான மீட்பு நம்பிக்கையில் நிபுணரின் தேவைகளிலிருந்து விலகுவது பரிந்துரைக்கப்படவில்லை.
இதய அறுவை சிகிச்சை
இதயக்குழாயை பெரிதாக்குவதற்கான மற்றொரு எண்டோஸ்கோபிக் அறுவை சிகிச்சை முறை கார்டோடமி ஆகும். திஸ்டில் செருகலில் பின்புறத்தில் உள்ள குரல் நாண், தசைநார் மற்றும் தைரோஅரிட்டினாய்டு தசை வழியாக ஒரு கீறல் மூலம் கார்டோடமி செய்யப்படுகிறது. அரிட்டெனாய்டெக்டோமி போன்ற கார்டோடமி, கிரானுலோமா மற்றும் வடு உருவாவதற்கு வாய்ப்புள்ளது. வடு அல்லது கிரானுலேஷன் திசு உருவாக்கம் காரணமாக இதயக்குழாயின் விட்டம் குறைவதால் 30% நோயாளிகளுக்கு ரிவிஷன் கார்டோடமி தேவைப்படலாம்.[ 11 ] குரல் நாண் காயம் காரணமாக குரல் தரத்தில் ஏற்பட்ட மாற்றம் கார்டோடமியுடன் தொடர்புடைய மிகவும் பொதுவான சிக்கலாகும்.[ 12 ] அரிட்டெனாய்டெக்டோமியுடன் ஒப்பிடும்போது VCP க்கு லேசர் எண்டோஸ்கோபிக் கார்டோடமி விரும்பத்தக்க சிகிச்சை தலையீடாக வெளிப்பட்டுள்ளது, ஏனெனில் இது குறைவான ஊடுருவக்கூடியது மற்றும் ஆஸ்பிரேஷனின் நிகழ்வைக் குறைக்கிறது. பிரித்தெடுத்தலுக்குப் பிறகு குரல் தரம் மோசமடையக்கூடும், ஆனால் ஒட்டுமொத்த குரல் விளைவுகள் பெரும்பாலும் அரிட்டெனாய்டெக்டோமியை விட சிறப்பாக இருக்கும், குறிப்பாக வயதுவந்த நோயாளிகளில்.
மறு புத்துணர்ச்சி
மறுஉருவாக்கத்தின் குறிக்கோள், பின்புற கிரிகோதைராய்டு தசையின் (PCA) செயல்பாட்டை மீட்டெடுப்பதன் மூலம் குரல் நாண் கடத்தல் ஆகும். இந்த செயல்முறை தன்னிச்சையான குரல் நாண் கடத்தலை மீட்டெடுக்கிறது என்றாலும், இது சேர்க்கையை பாதிக்காது. RLN அனஸ்டோமோசிஸ் என்பது அதன் விநியோகத்தின் மாறுபாடு மற்றும் சிரமம் காரணமாக ஒரு சவாலான செயல்முறையாகும். PCA தசையை மீண்டும் புதுப்பிக்க ஃபிரெனிக் நரம்பு பயன்படுத்தப்பட்டுள்ளது; ஒரு ஆய்வில் 93% வழக்குகளில் சுவாசக் குரல் மடிப்பு கடத்தல் அடையப்பட்டது என்று கண்டறியப்பட்டுள்ளது.[ 13 ] நோயாளிகள் ஹெமிடியாபிராக்மடிக் பக்கவாதத்தால் பாதிக்கப்பட்டிருந்தாலும், அவர்கள் 12 மாதங்களுக்குள் உதரவிதான இயக்கங்கள் மற்றும் சுவாச செயல்பாட்டில் குறிப்பிடத்தக்க மீட்சியைப் பெற்றனர். மெரினா மற்றும் பலர் முன்பு ஃபிரெனிக் நரம்பின் ஒரு கிளையை மட்டும் உதரவிதான செயல்பாட்டின் இழப்பைக் குறைக்கவும் சுவாச அளவுருக்களைப் பராமரிக்கவும் பயன்படுத்தலாம் என்பதைக் காட்டினர். மிகவும் நவீன நுட்பம் அன்சா செர்விகாலிஸிலிருந்து ஒரு பாத நரம்புத்தசை மடலைப் பயன்படுத்துவதாகும், இது ஃபிரெனிக் நரம்பின் தியாகத்துடன் தொடர்புடைய உதரவிதான சிக்கல்களைத் தவிர்க்கிறது. இந்த செயல்முறை தொழில்நுட்ப ரீதியாக மிகவும் சவாலானது மற்றும் அதன் பயன்பாட்டில் கணிசமான அனுபவமுள்ள பல அறுவை சிகிச்சை நிபுணர்களால் செய்யப்படும்போது மிகவும் வெற்றிகரமாக இருக்கும். இந்த குரல்வளை மறுசீரமைப்பு நடைமுறைகள் அனைத்தும் ஒருதலைப்பட்ச குரல் நாண் முடக்குதலுக்கு மிகவும் பொதுவாகப் பயன்படுத்தப்படுகின்றன. [ 14 ], [ 15 ]
மரபணு சிகிச்சை
இந்த சிகிச்சை முன் மருத்துவ நிலைகளில் உள்ளது, ஆனால் எதிர்கால சிகிச்சைக்கு பல நம்பிக்கைக்குரிய வழிகளைத் திறக்கிறது. இந்த முறையின் மூலம், சேதமடைந்த அல்லது நரம்பு தளர்ச்சியடைந்த தசைகளுக்கு மரபணு விநியோகம் சேதமடைந்த நியூரான்களின் வளர்ச்சியை மேம்படுத்தி, சேதமடைந்த குரல்வளை தசைகளின் புத்துணர்ச்சிக்கு உதவுகிறது. இந்த மரபணுக்கள் தசை வேறுபாடு மற்றும் பெருக்கத்தைத் தூண்ட உதவும் நியூரோட்ரோபிக் காரணிகள் அல்லது வளர்ச்சி காரணிகளை குறியாக்குகின்றன.[ 16 ] குரல்வளை தசைகளுக்கு அல்லது RLN க்கு நேரடியாக வழங்கப்படுகின்றன, அவை நரம்பு செல் உடல்களால் பிற்போக்கு அச்சு போக்குவரத்து மூலம் எடுத்துக்கொள்ளப்படுகின்றன.[ 17 ] இலக்கு செல்களுக்குள் மாற்றப்பட்டவுடன், அவை RLN வளர்ச்சி, சினாப்டிக் உருவாக்கம் மற்றும் மீளுருவாக்கத்தை ஊக்குவிக்கும் பெப்டைட்களை உருவாக்குகின்றன.
பயனுள்ள மருந்துகள்
குரல்வளை அழற்சியின் பரேசிஸுக்கு சிகிச்சையளிக்கப் பயன்படுத்தப்படும் மருந்துகளைப் பற்றி நாங்கள் பேச மாட்டோம், ஏனெனில் அவை குரல்வளை அழற்சி சிகிச்சையில் பயன்படுத்தப்படுகின்றன மற்றும் தொடர்புடைய பிரிவுகளில் விவரிக்கப்பட்டுள்ளன, அதே போல் மனநல மருத்துவர்களால் பரிந்துரைக்கப்படும் மருந்துகளும் (அவை கண்டிப்பாக தனிப்பட்டவை). மயோபதி மற்றும் நரம்பியல் பரேசிஸில் தசை செயல்பாடு மற்றும் குரல் நாண்களின் கண்டுபிடிப்பை மேம்படுத்த நோயாளிகளுக்கு பரிந்துரைக்கக்கூடிய மருந்துகளுக்கு நாங்கள் கவனம் செலுத்துவோம்.
"புரோசெரின்" என்ற மருந்து, தசை மோட்டார் செயல்பாட்டை மேம்படுத்தும் ஆன்டிகோலினெஸ்டரேஸ் மருந்துகளின் (மறைமுக கோலோனோமிமெடிக்ஸ்) வகையைச் சேர்ந்தது, அவை நரம்பியக்கடத்தி அசிடைல்கொலினின் விளைவை ஆற்றுவதன் மூலம் அவற்றின் சுருக்கத்தை அதிகரிக்கின்றன. இது தசை பலவீனம் (மயஸ்தீனியா), பரேசிஸ் மற்றும் பல்வேறு தோற்றங்களின் தசைகளின் முடக்கம், கருப்பைச் சுருக்கங்களை அதிகரிப்பதன் மூலம் பிரசவத்தைத் தூண்டுதல், தசை தளர்த்திகள் போன்றவற்றுக்கு ஒரு மருந்தாக பரிந்துரைக்கப்படுகிறது.
இந்த மருந்து 25-30 நாட்களுக்கு ஒரு நாளைக்கு 1-2 மில்லி 1-3 முறை (முக்கியமாக காலை மற்றும் பிற்பகல் நேரங்களில்) தோலடி முறையில் நிர்வகிக்கப்படுகிறது. இந்த வழக்கில், மருந்தின் தினசரி டோஸ் 6 மி.கி.க்கு மிகாமல் இருக்க வேண்டும். தேவைப்பட்டால், மருந்துடன் சிகிச்சையின் போக்கை 3-4 வாரங்களுக்குப் பிறகு மீண்டும் செய்யவும்.
மருந்து அதன் கூறுகளுக்கு (நியோஹிஸ்டமைன் மற்றும் துணை கூறுகள்), வலிப்பு நிலை, ஹைபர்கினிசிஸ், இதய துடிப்பு குறைதல் (துடிப்பு), மூச்சுக்குழாய் ஆஸ்துமா, இதய தாளக் கோளாறுகள், கடுமையான வாஸ்குலர் பெருந்தமனி தடிப்பு, ஹைப்பர் தைராய்டிசம், புரோஸ்டேட் ஹைபர்டிராபி மற்றும் வேறு சில நோய்க்குறியியல் ஆகியவற்றிற்கு அதிக உணர்திறன் இருந்தால் பரிந்துரைக்கப்படுவதில்லை. வேறு வார்த்தைகளில் கூறுவதானால், ஒரு நிபுணரின் பரிந்துரை இல்லாமல் மருந்தை உட்கொள்வது கண்டிப்பாக பரிந்துரைக்கப்படவில்லை.
மருந்தின் பயன்பாடு விரும்பத்தகாத உணர்வுகளுடன் சேர்ந்து கொள்ளலாம்: அதிகப்படியான உமிழ்நீர் மற்றும் வியர்வை, அடிக்கடி சிறுநீர் கழிக்க தூண்டுதல், செரிமான மற்றும் காட்சி அமைப்பு கோளாறுகள், தசை இழுப்பு (நரம்பு நடுக்கம்), குமட்டல், ஒற்றைத் தலைவலி போன்ற தலைவலி மற்றும் தலைச்சுற்றல்.
"அமிரிடின்" என்ற மருந்து ஒரு ஆன்டிகொலஸ்டரேஸ் விளைவையும் கொண்டுள்ளது, அதாவது இது நரம்புத்தசை பரவலைத் தூண்டுகிறது மற்றும் குரல்வளை மற்றும் குரல் மடிப்புகளின் தசைகள் உட்பட உடலின் தசைகளின் சுருக்கத்தை மேம்படுத்துகிறது. மருந்தை பரிந்துரைப்பதற்கான அறிகுறிகளில் தசைக் களைப்பு, நரம்பு அழற்சி மற்றும் வேறு சில நரம்பியல் நோய்கள், மூளையின் கரிம நோய்கள் ஆகியவை அடங்கும், இதில் மோட்டார் செயல்பாட்டின் பல்வேறு கோளாறுகள், மண்டை நரம்புகளின் கருக்களுக்கு சேதம் ஏற்படுவதால் ஏற்படும் பரேசிஸ் மற்றும் பக்கவாதம் ஆகியவை காணப்படுகின்றன.
அதிக மன செயல்பாடுகளில் குறைவு, முதன்மையாக நினைவாற்றல் (உதாரணமாக, அல்சைமர் நோய் அல்லது மன அழுத்தத்தின் போது நினைவாற்றல் மற்றும் கவனம் பலவீனமடைதல்) ஆகியவற்றுடன் கூடிய நிலைமைகளுக்கு சிகிச்சையளிக்கவும் இது பயன்படுத்தப்படுகிறது.
இந்த மருந்து ஒரு வலுவான விளைவைக் கொண்டிருக்கிறது, அசிடைல்கொலின் மட்டுமல்ல, நரம்பு இழை வழியாக தசைகளுக்கு மற்றும் எதிர் திசையில் உற்சாகத்தை கடத்துவதில் ஈடுபடும் பிற பொருட்களின் மென்மையான தசைகள் மீதான விளைவையும் அதிகரிக்கிறது. இத்தகைய பொருட்கள் மத்தியஸ்தர்கள் என்று அழைக்கப்படுகின்றன. அவை பின்வருமாறு: அட்ரினலின், ஹிஸ்டமைன், செரோடோனின், ஆக்ஸிடோசின்.
இந்த மருந்து பல்வேறு பயன்பாட்டு சாத்தியக்கூறுகளைக் கொண்டுள்ளது. இது மாத்திரைகளில் (20 மி.கி) தயாரிக்கப்படுகிறது, அவை ஒரு நாளைக்கு மூன்று முறை வாய்வழியாக ½-1 மாத்திரையாக எடுக்கப்படுகின்றன. நரம்புத்தசை பரவலின் கடுமையான நோய்க்குறியியல் ஏற்பட்டால், மருந்து ஒரு நாளைக்கு 40 மி.கி வரை 5-6 முறை அல்லது ஒரு குறுகிய கால ஊசி மருந்துகள் அதிகரித்த அளவில் (30 மி.கி வரை) மேற்கொள்ளப்படுகின்றன.
ஊசிகள் வேகமான மற்றும் வலுவான விளைவைக் கொண்டுள்ளன. ஆம்பூல்கள் (1 மில்லி 0.5% மற்றும் 1.5%) வடிவில் உள்ள மருந்து இந்த நோக்கத்திற்காக தோலடி அல்லது தசைக்குள் செலுத்தப்படுகிறது. ஒரு ஒற்றை டோஸ் 1 ஆம்பூல் (5 அல்லது 15 மி.கி அமிரிடின்). இது ஒரு நாளைக்கு 1 அல்லது 2 முறை நிர்வகிக்கப்படுகிறது. சிகிச்சை படிப்பு 1-2 மாதங்கள் ஆகும்.
முந்தைய மருந்தைப் போலவே, "அமிரிடின்" போதுமான முரண்பாடுகளைக் கொண்டுள்ளது, அவை கணக்கில் எடுத்துக்கொள்ளப்பட வேண்டும். இதில் அடங்கும்: கால்-கை வலிப்பு, வெஸ்டிபுலர் கோளாறுகளுக்கான போக்கு, மூளை மற்றும் முதுகுத் தண்டின் கடத்தல் பாதைகளின் நோயியல், தன்னிச்சையான இயக்கங்கள் (ஹைபர்கினேசிஸ்), இதய வலி (ஆஞ்சினா பெக்டோரிஸ், இஸ்கிமிக் இதய நோய்), இதயத் துடிப்பு குறைதல் (பிராடி கார்டியா), தைராய்டு சுரப்பியின் ஹைப்பர்ஃபங்க்ஷன் (ஹைப்பர் தைராய்டிசம், தைரோடாக்சிகோசிஸ்).
கடுமையான காலங்களில் மூச்சுக்குழாய் ஆஸ்துமா மற்றும் இரைப்பை குடல் நோய்கள் உள்ள நோயாளிகளுக்கும் இந்த மருந்தை பரிந்துரைக்கக்கூடாது (வயிறு மற்றும் டூடெனினத்தின் அல்சரேட்டிவ் புண்களில் இரைப்பை குடல் சளிச்சுரப்பியில் மருந்தின் விளைவு மிகவும் ஆபத்தானது). கர்ப்பிணிப் பெண்களுக்கு (பிரசவத்தைத் தூண்டுவதற்கு மருந்து பயன்படுத்தப்படும் சந்தர்ப்பங்களைத் தவிர), பாலூட்டும் தாய்மார்கள், அமிருடின் மற்றும்/அல்லது மருந்தளவு வடிவத்தில் உள்ள பிற பொருட்களுக்கு அதிக உணர்திறன் உள்ள நோயாளிகளுக்கு இது பரிந்துரைக்கப்படவில்லை.
இதயம், வயிறு மற்றும் தைராய்டு சுரப்பியின் நோய்கள் ஏற்பட்டால், மருந்துடன் சிகிச்சை அளிக்க வாய்ப்பு உள்ளது, ஆனால் சிறப்பு எச்சரிக்கையுடன் இருக்க வேண்டும்.
மருந்தின் பக்க விளைவுகள் முக்கியமாக இரைப்பை குடல் கோளாறுகளால் வகைப்படுத்தப்படுகின்றன: அதிகரித்த உமிழ்நீர் (அதிகப்படியான உமிழ்நீர்), குமட்டல் (வாந்தி தாக்குதல்கள் சாத்தியம்), அதிகரித்த குடல் சுருக்கங்கள் மற்றும் வயிற்றுப்போக்கு, பசியின்மை. தசை ஒருங்கிணைப்பு கோளாறு (அட்டாக்ஸியா), தலைச்சுற்றல், இதயத் துடிப்பு குறைதல் போன்ற கோளாறுகள் குறைவாகவே நிகழ்கின்றன, பொதுவாக மருந்தை மீண்டும் மீண்டும் பயன்படுத்திய பிறகு, ஆனால் பொதுவாக மருந்து நன்கு பொறுத்துக்கொள்ளப்படுகிறது, மேலும் விரும்பத்தகாத அறிகுறிகள் மிகவும் அரிதாகவே ஏற்படுகின்றன.
மருந்துடன் சிகிச்சையின் போது, மது அருந்துவது விரும்பத்தகாதது, ஏனெனில் அத்தகைய கலவையானது மத்திய நரம்பு மண்டலத்தின் செயல்பாட்டை கணிசமாகக் குறைக்கும் மற்றும் எத்தனாலின் மயக்க விளைவை அதிகரிக்கும்.
"நியூரோமிடின்" என்பது வேறுபட்ட செயலில் உள்ள பொருளைக் கொண்ட (ஐபிடிக்ரைன்) அதே வகுப்பைச் சேர்ந்த ஒரு மருந்து. அதன் செயல் மேலே விவரிக்கப்பட்ட மருந்துகளைப் போன்றது, அதாவது இது தசை திசுக்களில் கிட்டத்தட்ட அனைத்து அறியப்பட்ட நரம்பியக்கடத்திகளின் செயல்பாட்டை மேம்படுத்துகிறது, இதன் மூலம் மத்திய நரம்பு மண்டலத்திலிருந்து சுற்றளவு மற்றும் பின்புறம் தூண்டுதல்களின் பரிமாற்றத்தை மேம்படுத்துகிறது, நினைவாற்றலை மேம்படுத்துகிறது, மத்திய நரம்பு மண்டலத்தில் ஒரு சிறிய மயக்க விளைவுடன் ஒரு தூண்டுதல் விளைவைக் கொண்டுள்ளது, வலி நிவாரணி மற்றும் ஆன்டிஆரித்மிக் விளைவைக் கொண்டுள்ளது.
இந்த மருந்து மாத்திரைகள் மற்றும் ஊசி வடிவில் கிடைக்கிறது. பல்வேறு தோற்றங்களின் குரல் நாண் பரேசிஸுக்கு, மருத்துவர் ஊசி அல்லது ஒருங்கிணைந்த சிகிச்சையை பரிந்துரைக்கலாம். பெரும்பாலும், அவை ஊசிகளுடன் தொடங்கி பின்னர் மாத்திரைகளை எடுத்துக்கொள்வதற்கு மாறுகின்றன.
குரல் மடிப்புகளின் செயல்பாடு பலவீனமடைவதைக் காணும்போது மத்திய மற்றும் புற நரம்பு மண்டலங்களின் நோய்களில், ஊசி சிகிச்சை 5 முதல் 15 மி.கி வரை மருந்தை ஒரு நாளைக்கு 2 முறை வரை மேற்கொள்ளப்படுகிறது. மருந்தை தோலடி அல்லது தசைக்குள் செலுத்த வேண்டும். நரம்பு மண்டலத்தில் ஏற்படும் நோயியல் மாற்றங்களின் தீவிரத்தைப் பொறுத்து சிகிச்சையின் காலம் 1.5 முதல் 4 வாரங்கள் வரை ஆகும், அதன் பிறகு, சிகிச்சையைத் தொடர வேண்டிய அவசியம் ஏற்பட்டால், மாத்திரைகள் எடுத்துக்கொள்வதற்கு மாறுவது அவசியம்.
மாத்திரைகள் 10-20 மி.கி (1/2-1 மாத்திரை) அளவில் ஒரு நாளைக்கு 3 முறை வரை எடுக்கப்படுகின்றன. சிகிச்சையின் போக்கு பொதுவாக நீண்டது. புற நரம்பு மண்டலத்தின் நோய்க்குறியீடுகளில், இது 1-2 மாதங்கள் ஆகும், மத்திய நரம்பு மண்டலத்தின் நோய்களில் - சுட்டிக்காட்டப்பட்டபடி பாடத்திட்டத்தை மீண்டும் செய்வதற்கான சாத்தியக்கூறுகளுடன் ஆறு மாதங்கள் வரை.
மருந்தைப் பயன்படுத்துவதற்கான முரண்பாடுகள் மேலே விவரிக்கப்பட்ட மருந்துகளைப் போலவே இருக்கின்றன. ஆன்டிகோலினெஸ்டரேஸ் மருந்துகளை எடுத்துக் கொள்ளும்போது அதிகரித்த குடல் பெரிஸ்டால்சிஸ் இயந்திர குடல் அடைப்பு உள்ள நோயாளிகளுக்கு ஆபத்தானது என்பதையும் கவனத்தில் கொள்ள வேண்டும். இரைப்பைக் குழாயின் அரிப்பு மற்றும் அல்சரேட்டிவ் நோய்கள் உள்ளவர்களும் கவனமாக இருக்க வேண்டும். இத்தகைய நோயியல் கோளாறுகள் கலந்துகொள்ளும் மருத்துவரிடம் தெரிவிக்கப்பட வேண்டும்.
பிரசவத்திற்கு முன் கருப்பை தசைகளின் சுருக்கத்தை அதிகரிக்க ஆன்டிகோலினெஸ்டரேஸ் முகவர்கள் பயன்படுத்தப்படுகின்றன; மற்ற நேரங்களில், அவற்றின் செயல் கர்ப்பிணிப் பெண்களுக்கு விரும்பத்தகாத விளைவுகளை ஏற்படுத்தக்கூடும், கருச்சிதைவுகள் மற்றும் முன்கூட்டிய பிறப்புகளைத் தூண்டும். மருந்தின் செயலில் உள்ள பொருள் நஞ்சுக்கொடித் தடையை ஊடுருவி தாய்ப்பாலிலும் நுழைய முடியும். பிந்தைய புள்ளி மருந்துடன் சிகிச்சையின் காலத்திற்கு தாய்ப்பால் கொடுப்பதை நிறுத்த வேண்டும் என்று கூறுகிறது.
நியூரோமிடின் பெரும்பாலான நோயாளிகளால் நன்கு பொறுத்துக் கொள்ளப்படுகிறது. பக்க விளைவுகள் தனிமைப்படுத்தப்பட்ட சந்தர்ப்பங்களில் மட்டுமே உருவாகின்றன, மேலும் மருந்தை நிறுத்த வேண்டிய அவசியமில்லை. மருத்துவர்கள் பொதுவாக மருந்தின் அளவைக் குறைக்க அல்லது ஒரு சிறிய இடைவெளிக்குப் பிறகு (1-2 நாட்கள்) மீண்டும் மருந்தை பரிந்துரைக்கின்றனர். விரும்பத்தகாத அறிகுறிகள் பின்வருமாறு: அதிகரித்த இதயத் துடிப்பு மற்றும் குறைந்த நாடித்துடிப்பு விகிதம், தலைவலி, தலைச்சுற்றல் மற்றும் வலிப்பு (பொதுவாக அதிக அளவுகளை எடுத்துக் கொள்ளும்போது ஏற்படும்), மூச்சுக்குழாய் மற்றும் உமிழ்நீரில் இருந்து சளி சுரப்பு அதிகரித்தல், இரைப்பை குடல் கோளாறுகள், ஹைப்பர்ஹைட்ரோசிஸ் (அதிகப்படியான வியர்வை), மூச்சுக்குழாய் பிடிப்பு, கருப்பை தொனி அதிகரித்தல்.
ஒவ்வாமை எதிர்வினைகள் (சொறி, அரிப்பு, குயின்கேஸ் எடிமா) மற்றும் ஊசி போடும் இடத்தில் தோல் எதிர்வினைகள் (ஊசி சிகிச்சையின் போது) சாத்தியமாகும். ஒவ்வாமை எதிர்வினைகள் ஏற்பட்டால், மருந்தை இன்னொன்றால் மாற்ற வேண்டும்.
குரல் கருவியின் செயல்பாட்டில் குறைவு ஏற்படும் பெரும்பாலான நோய்களுக்கு, மருத்துவர்கள் வைட்டமின்கள், மல்டிவைட்டமின் மற்றும் வைட்டமின்-கனிம வளாகங்களை பரிந்துரைக்கின்றனர் என்பதை நாங்கள் ஏற்கனவே குறிப்பிட்டுள்ளோம். நியூரோஜெனிக் குரல் நாண் பரேசிஸுக்கு, பி வைட்டமின்களின் மல்டிவைட்டமின் வளாகங்கள் மிகவும் பொருத்தமானவை.
" நியூரோவிடன் " என்பது பி வைட்டமின்களைக் கொண்ட ஒரு கூட்டு மருந்து ஆகும், இது நரம்பு மற்றும் தசை மண்டலத்தின் செயல்பாட்டில் நேர்மறையான விளைவைக் கொண்டுள்ளது.
ஆக்டோதியமின் என்பது வைட்டமின் பி1 (தியாமின்) இன் வழித்தோன்றலாகும், இது நீண்ட கால செயல்பாட்டைக் கொண்டுள்ளது மற்றும் நரம்பு மண்டலத்தின் சரியான செயல்பாட்டிற்குத் தேவையான முழு கார்போஹைட்ரேட் வளர்சிதை மாற்றத்தை உறுதி செய்கிறது. "ப்ரெசெரின்" மற்றும் அதன் ஒப்புமைகளைப் போலவே, இது நரம்பியக்கடத்தி அசிடைல்கொலினின் செயல்பாட்டை மேம்படுத்துகிறது மற்றும் நீடிக்கிறது, திசு டிராபிசத்தை மேம்படுத்துகிறது, தசை மற்றும் நரம்பு மண்டலங்களின் செயல்பாடுகளை ஒழுங்குபடுத்துகிறது.
தயாரிப்பில் உள்ள வைட்டமின் பி2 ஆக்ஸிஜனேற்ற-குறைப்பு செயல்முறைகளில் செயலில் பங்கேற்பாளராகும், ஒரு ஆக்ஸிஜனேற்றியாகும். இது இரத்த அளவுருக்களை (சிவப்பு இரத்த அணுக்களின் எண்ணிக்கை மற்றும் ஹீமோகுளோபின் அளவு), திசு சுவாசத்தை மேம்படுத்துகிறது, வளர்சிதை மாற்ற செயல்முறைகளில் பங்கேற்கிறது, ஏடிபி உருவாக்கம் (உயிரினங்களில் ஆற்றலின் முக்கிய ஆதாரம்).
வைட்டமின் B6 உதவியுடன், கிட்டத்தட்ட அனைத்து வளர்சிதை மாற்ற செயல்முறைகளும் நிகழ்கின்றன (புரதங்கள், கொழுப்புகள், கார்போஹைட்ரேட்டுகள் உடலின் ஆற்றல் விநியோகத்திற்கும் செல்லுலார் கட்டமைப்புகளை உருவாக்குவதற்கும் தேவையான எளிதில் ஜீரணிக்கக்கூடிய வடிவங்களாக மாற்றப்படுகின்றன). மருந்தின் இந்த கூறு சில நரம்பியக்கடத்திகளின் (குறிப்பாக செரோடோனின் மற்றும் ஹிஸ்டமைன்) தொகுப்பிலும் தீவிரமாக பங்கேற்கிறது, கொழுப்பை உடைக்கிறது, புற நரம்பு உறைகளின் ஊட்டச்சத்தை மேம்படுத்துகிறது. உடலில் வைட்டமின் B6 குறைபாடு நரம்புத்தசை திசுக்களின் பண்புகள் மற்றும் செயல்பாட்டில் குறைவு மற்றும் வலிப்பு நோய்க்குறியின் தோற்றத்தை ஏற்படுத்தும் என்று நம்பப்படுகிறது.
வைட்டமின் பி 12 வளர்சிதை மாற்ற செயல்முறைகளில் தீவிரமாக பங்கேற்கிறது, கொழுப்பின் அளவைக் குறைக்கிறது, கல்லீரலில் நேர்மறையான விளைவைக் கொண்டிருக்கிறது (கொழுப்பு ஹெபடோசிஸைத் தடுக்கிறது) மற்றும் ஹீமாடோபாயிஸ் செயல்முறைகள், புரதத் தொகுப்பைத் தூண்டுகிறது - உயிரணுக்களுக்கான முக்கிய கட்டுமானப் பொருள், மற்றும் தொற்றுகளுக்கு உடலின் எதிர்ப்பை அதிகரிக்க உதவுகிறது. வைட்டமின் பி 12 இன் உதவியுடன், புற நரம்பு இழைகளின் மெய்லின் உறை உருவாகிறது, இது நரம்பு செல்கள் இறப்பதைத் தடுக்கிறது.
மேலே குறிப்பிடப்பட்ட அனைத்து பி வைட்டமின்களும் நரம்பு மற்றும் வாஸ்குலர் அமைப்புகளில் பொதுவான ஆரோக்கியத்தை மேம்படுத்தும் விளைவைக் கொண்டுள்ளன, தசை திசுக்களின் டிராபிசம் மற்றும் கண்டுபிடிப்பை மேம்படுத்துகின்றன. மேலும், இந்த குழுவின் வைட்டமின்களுக்கு ஒரு உச்சரிக்கப்படும் வலி நிவாரணி விளைவு குறிப்பிடப்பட்டுள்ளது, இது பெரும்பாலான விரும்பத்தகாத நரம்பியல் அறிகுறிகளைப் போக்க உதவுகிறது அல்லது குறைந்தபட்சம் அவற்றின் தீவிரத்தைக் குறைக்க உதவுகிறது.
"நியூரோவிடன்" என்ற வைட்டமின் வளாகம் நரம்புத்தசை தூண்டுதல்களுக்கு ஒரு பயனுள்ள கூடுதலாகக் கருதப்படுகிறது, ஏனெனில் அதன் விளைவுகள் நரம்பியல் நோய்க்குறியீடுகளுக்கு மட்டுமல்ல நன்மை பயக்கும்.
இந்த மருந்து மாத்திரை வடிவில் கிடைக்கிறது, இது குழந்தைகளுக்கு கூட (கரைக்கப்பட்ட வடிவத்தில்) பரிந்துரைக்கப்படலாம். 3 வயதுக்குட்பட்ட குழந்தைகளுக்கு மருந்தளவு அரை மாத்திரைக்கு மேல் இல்லை. பாலர் குழந்தைகளுக்கு ஒரு நாளைக்கு 1 மாத்திரை, 14 வயதுக்குட்பட்ட குழந்தைகளுக்கு - ஒரு நாளைக்கு 1 முதல் 3 மாத்திரைகள் வரை வழங்கப்படுகிறது.
14 வயதுக்கு மேற்பட்ட நோயாளிகள் 2 வாரங்கள் முதல் 1 மாதம் வரை பெரியவர்களுக்கு (ஒரு நாளைக்கு 4 மாத்திரைகள் வரை) மருந்தை எடுத்துக்கொள்கிறார்கள்.
வைட்டமின் வளாகத்தில் சில முரண்பாடுகள் உள்ளன. இவற்றில் அதன் தனிப்பட்ட கூறுகளுக்கு அதிக உணர்திறன் மற்றும் வளாகத்தில் உள்ள வைட்டமின்கள் தீங்கு விளைவிக்கும் சில நோய்கள் ஆகியவை அடங்கும். எடுத்துக்காட்டாக, வைட்டமின் பி 1 ஒவ்வாமைக்கு பரிந்துரைக்கப்படவில்லை, பி 6 - இரைப்பை சாற்றின் அதிகரித்த அமிலத்தன்மையின் பின்னணியில் இரைப்பை குடல் நோய்கள் அதிகரிப்பதற்கு (இது pH ஐக் குறைக்க உதவுகிறது), சில இரத்தக் கோளாறுகள், த்ரோம்போசிஸில் B12 முரணாக உள்ளது.
மருந்தின் பக்க விளைவுகள் மிகவும் அரிதானவை மற்றும் டிஸ்பெப்டிக் கோளாறுகள், ஒவ்வாமை எதிர்வினைகள், பலவீனம், ஹைபர்தர்மியா, ஹைப்பர்ஹைட்ரோசிஸ், டாக்ரிக்கார்டியா மற்றும் இரத்த அழுத்தத்தில் ஏற்ற இறக்கங்கள் ஆகியவை அடங்கும்.
நரம்புத்தசை தூண்டுதல்களின் அனைத்து நன்மைகள் இருந்தபோதிலும், அவற்றை ஒரு மருத்துவர் பரிந்துரைத்தபடி மட்டுமே பயன்படுத்த முடியும். குரல் கருவியை அதிகமாக அழுத்துவதன் மூலமோ அல்லது தொண்டை வீக்கத்தினாலோ ஏற்படும் லேசான குரல் நாண் பரேசிஸுக்கு அத்தகைய தீவிர சிகிச்சை தேவையில்லை. மயோபாதோஜெனிக் பரேசிஸின் பெரும்பாலான சந்தர்ப்பங்களில், நாட்டுப்புற முறைகளைப் பயன்படுத்தி குரலை மீட்டெடுக்க முடியும், அவற்றில் பல பல தசாப்தங்களாக அறியப்படுகின்றன.
க்ளோஸ்ட்ரிடியம் எஸ்பிபியால் தயாரிக்கப்படும் போட்லினம் டாக்சின் என்பது ஒரு நியூரோடாக்சின் ஆகும், இது ப்ரிசைனாப்டிக் ஆக்சன் டெர்மினல்களில் இருந்து அசிடைல்கொலின் வெளியீட்டைத் தடுக்கிறது, இதன் விளைவாக இலக்கு தசையின் மந்தமான பக்கவாதம் ஏற்படுகிறது. குரல் நாண் முடக்கம் உள்ள நோயாளிகளில், நச்சு ஊசி மூலம் உள்ளிழுக்கும் மோட்டார் நியூரான்களால் அடிக்டர் தசைகளின் மாறுபட்ட மறுஉருவாக்கத்தைத் தடுக்கப் பயன்படுகிறது. இது கடத்தும் சுவாச மோட்டார் நியூரான்கள் மிகவும் திறம்பட செயல்படவும், குளோட்டிஸைத் திறக்கவும் அனுமதிக்கிறது.[ 18 ] இந்த முறை ஒரு நேரத்தில் தோராயமாக மூன்று முதல் ஆறு மாதங்களுக்கு மட்டுமே அறிகுறிகளில் தற்காலிக முன்னேற்றத்தை ஏற்படுத்துகிறது, நீண்ட கால நிவாரணத்திற்காக மீண்டும் மீண்டும் ஊசிகள் தேவைப்படுகின்றன. குரல் நாண்களின் இடியோபாடிக் ஸ்பாஸ்டிக் செயலிழப்புக்கு அல்லது செயல்பாடு முழுமையாக மீட்கப்படும் என்று எதிர்பார்க்கப்படும் சந்தர்ப்பங்களில், ஆனால் மெதுவான விகிதத்தில் இது ஒரு பயனுள்ள விருப்பமாகும்.
குரல் நாண் பரேசிஸின் நாட்டுப்புற சிகிச்சை
நாட்டுப்புற முறைகளால் மக்கள் சிகிச்சையளிக்க முயற்சிக்காத நோய்கள் உலகில் இல்லை. மற்றொரு விஷயம் என்னவென்றால், அத்தகைய சிகிச்சை எல்லா நிகழ்வுகளிலும் உதவாது, எல்லா நோய்களுக்கும் அல்ல. குரல் நாண் பரேசிஸைப் பொறுத்தவரை, மூலிகைகள் மற்றும் நாட்டுப்புற சமையல் குறிப்புகளுடன் சிகிச்சை மயோபதி நோயியல் மற்றும் நரம்பியல் நோய் கோளாறுகள் இரண்டிற்கும் பொருந்தும். ஆனால் முதல் வழக்கில், இது முக்கிய சிகிச்சையாக கூட இருக்கலாம், இது நோயை எதிர்த்துப் போராட உதவும் மற்றும் உடலின் நிலையை எதிர்மறையாக பாதிக்கும் மருந்துகளை எடுத்துக்கொள்வதைத் தவிர்க்க உதவுகிறது, இரண்டாவதாக, நாட்டுப்புற சிகிச்சையை ஒரு துணை சிகிச்சை முறையாக மட்டுமே கருத முடியும்.
குரல் மடிப்பு தசைகளின் பலவீனம், குரல் கருவியை அதிகமாக அழுத்துவதன் விளைவாக கரகரப்பு மற்றும் குரல் மந்தமாக வெளிப்படுகிறது, சாதாரண ஓய்வு, ஈரப்பதமான காற்று மற்றும் அழற்சி எதிர்ப்பு மற்றும் அமைதியான விளைவுகளுடன் கூடிய மருத்துவ மூலிகைகள் மூலம் சரியாக சிகிச்சையளிக்கப்படுகிறது.
குரல்வளை மற்றும் மூச்சுக்குழாய் அழற்சி (லாரன்கிடிஸ் மற்றும் லாரன்கோட்ராசிடிஸ்) திசுக்களின் வீக்கத்திலும் நிலைமை ஒத்திருக்கிறது. பாக்டீரியா நோயியலின் விஷயத்தில் நுண்ணுயிர் எதிர்ப்பிகள் மற்றும் அழற்சி எதிர்ப்பு மருந்துகளை எடுத்துக்கொள்வதை உள்ளடக்கிய முக்கிய சிகிச்சைக்கு கூடுதலாக, ஒவ்வாமை ஏற்பட்டால் - ஆண்டிஹிஸ்டமின்கள், பாலிபஸ் ஏற்பட்டால் - பாலிப்களை அறுவை சிகிச்சை மூலம் அகற்றுதல், குரலை மீட்டெடுக்க உங்களுக்கு ஓய்வு, ஈரப்பதமான காற்று மற்றும் நாட்டுப்புற முறைகள் தேவை. இதில் அடங்கும்: தொண்டையை எரிச்சலூட்டாத சூடான திரவங்களை எடுத்துக்கொள்வது மற்றும் உப்பு, சோடா அல்லது மூலிகை காபி தண்ணீரின் பலவீனமான கரைசலுடன் வாய் கொப்பளிப்பது.
பரிந்துரைக்கப்பட்ட திரவங்கள்: தேநீர், பால், ஸ்டில் மினரல் வாட்டர், அமிலமற்ற சாறுகள், ஆனால் காபி, கார்பனேற்றப்பட்ட நீர் (குறிப்பாக ரசாயன சாயங்களுடன்) மற்றும் ஆல்கஹால் ஆகியவற்றைத் தவிர்ப்பது நல்லது. குரல்வளை அழற்சி மற்றும் தசைநார் பரேசிஸிற்கான பானங்கள் உடலில் நீர்-உப்பு சமநிலையை பராமரிக்கவும், குரல்வளையின் சேதமடைந்த திசுக்களுக்கு ஈரப்பதத்தை வழங்கவும் உதவுகின்றன. கழுவுதல் ஈரப்பதத்தை ஊக்குவிக்கிறது, மென்மையான திசுக்களின் வீக்கம் மற்றும் வீக்கத்தை நீக்குகிறது (குறிப்பாக கெமோமில் உட்செலுத்துதல் மற்றும் காபி தண்ணீர்), தொற்றுநோயை அகற்ற உதவுகிறது (உப்பு மற்றும் சோடா ஆகியவை அறியப்பட்ட கிருமி நாசினிகள்), அழற்சி செயல்முறையை ஆதரிக்கிறது, டிராபிசம் (ஊட்டச்சத்து மற்றும் சுவாசம்) மற்றும் குரல் நாண்களின் சளி சவ்வு மற்றும் தசைகளின் செயல்பாட்டை சீர்குலைக்கிறது.
நரம்பியல் மனநல கோளாறுகளால் ஏற்படும் செயல்பாட்டு பரேசிஸ் ஏற்பட்டால், மயக்க விளைவைக் கொண்ட மூலிகைகள் பொதுவாக மீட்புக்கு வருகின்றன: வலேரியன், புதினா, எலுமிச்சை தைலம், ஏஞ்சலிகா, ஃபயர்வீட், லாவெண்டர், செயின்ட் ஜான்ஸ் வோர்ட் மற்றும் மூலிகை உட்செலுத்துதல், ஏனெனில் இந்த விஷயத்தில் குரல் நாண்களின் செயல்பாட்டை மீட்டெடுப்பது நேரடியாக மத்திய நரம்பு மண்டலத்தின் உறுதிப்படுத்தலைப் பொறுத்தது.
குரல் நாண்களின் குறைந்த தீவிரத்தின் காலம் நீண்டதாக இருந்தால், அவற்றின் செயல்பாட்டை மீட்டெடுப்பது கடினமாக இருக்கும் என்பதை நினைவில் கொள்வது அவசியம். எல்லாவற்றிற்கும் மேலாக, வாய்மொழி (பேச்சு) தொடர்புகளின் போது நாண்களின் தினசரி பயிற்சி மூலம் குரல் கருவியின் நிலையான வேலை பராமரிக்கப்படுகிறது. தசைகள் நீண்ட நேரம் வேலை செய்யவில்லை என்றால், அவற்றின் அட்ராபி ஏற்படுகிறது.
செயல்பாட்டு பரேசிஸுக்கு மூலிகை சிகிச்சையை மருத்துவர்களும் ஆதரிக்கின்றனர், ஆனால் மூலிகைகளின் விளைவு எப்போதும் போதுமானதாக இருக்காது, மேலும் விளைவு விரும்பிய அளவுக்கு விரைவாக ஏற்படாது. சில சந்தர்ப்பங்களில், மூலிகைகள் மயக்க மருந்துகளாகப் பயன்படுத்த பரிந்துரைக்கப்படுகின்றன, அதே விளைவைக் கொண்ட மருந்துகளை மாற்றுகின்றன, ஆனால் இதை ஆண்டிடிரஸன்ஸுடன் இணைந்து செய்ய பரிந்துரைக்கப்படுகின்றன, அவை பல மடங்கு வலிமையாகவும் வேகமாகவும் செயல்படுகின்றன. மருத்துவ தாவரங்கள் சக்திவாய்ந்த மருந்துகளை எடுத்துக்கொள்வதைக் குறைக்கவும், மறுவாழ்வு காலத்திலும் எதிர்காலத்தில் மன அழுத்த சூழ்நிலைகளிலும் எடுத்துக் கொண்டால் பெறப்பட்ட விளைவை ஒருங்கிணைக்கவும் உதவும். எல்லாவற்றிற்கும் மேலாக, பெரும்பாலான சந்தர்ப்பங்களில், குரல் நாண்களின் செயல்பாட்டு பரேசிஸ் நிலையற்ற ஆன்மாவைக் கொண்டவர்களில், மனோ-உணர்ச்சி முறிவுகளுக்கு ஆளாகக்கூடியவர்களில் கண்டறியப்படுகிறது.
நியூரோஜெனிக் பரேசிஸ் மற்றும் மூளையின் கரிம நோய்கள் ஏற்பட்டால், மாற்று சிகிச்சை பயனற்றது. ஆனால் இது கைவிடப்பட வேண்டும் என்று அர்த்தமல்ல, ஏனெனில் பல பயனுள்ள சமையல் குறிப்புகள் மருந்துகளின் விளைவை மேம்படுத்துகின்றன மற்றும் அவற்றின் நிர்வாக நேரத்தைக் குறைக்க உதவுகின்றன, இது கடுமையான பக்க விளைவுகளை உருவாக்கும் அபாயத்தைக் குறைக்கிறது.
இதனால், நரம்பு திசுக்களில் சுருக்கம் மற்றும் சிதைவு செயல்முறைகள் பொதுவாக வீக்கத்துடன் இருக்கும். இது சில நேரங்களில் அறுவை சிகிச்சைக்குப் பிந்தைய காலத்திலும் ஏற்படுகிறது. விரைவான விளைவுக்காக, மருத்துவர்கள் ஹார்மோன் மருந்துகளை (ஊசிகளில் கார்டிகோஸ்டீராய்டுகள்) பரிந்துரைக்கின்றனர், குறிப்பாக அதிக அளவுகளில், உடலுக்கு தீங்கு விளைவிக்கும் நீண்ட கால சிகிச்சை, பின்னர் வாய்வழி NSAIDகள், இது இரைப்பை சளிச்சுரப்பியின் நிலையை எதிர்மறையாக பாதிக்கிறது.
அழற்சி எதிர்ப்பு விளைவைக் கொண்ட மூலிகைகள் (கெமோமில், காலெண்டுலா, செயின்ட் ஜான்ஸ் வோர்ட், யாரோ, கலமஸ் ரூட், முதலியன) ஹார்மோன் முகவர்களின் அளவைக் குறைக்கவும், சில சந்தர்ப்பங்களில், NSAID களை எடுக்க மறுக்கவும் உதவுகின்றன. அத்தகைய நோயாளிகளுக்கு வழங்கப்படும் மருந்துகளின் அளவைக் கருத்தில் கொண்டு இது மிகவும் முக்கியமானது.
ஆனால் நியூரோஜெனிக் நோய்க்குறியீடுகளில் உச்சரிக்கப்படும் மயக்க விளைவு (சிஎன்எஸ் மனச்சோர்வு) கொண்ட மூலிகைகள் எச்சரிக்கையுடன் சிகிச்சையளிக்கப்பட வேண்டும், ஏனெனில் அவற்றின் விளைவு தசை செயல்பாடு தூண்டுதல்களுடன் (சிஎன்எஸ் உற்சாகம்) சிகிச்சையின் தேவைகளுக்கு முரணாக இருக்கலாம், எனவே மருத்துவ மூலிகை பானங்களின் சாத்தியம் மற்றும் அளவு குறித்து முன்கூட்டியே மருத்துவரை அணுகுவது அவசியம். ஆயினும்கூட, மூலிகைகளின் அமைதியான விளைவு மறுவாழ்வு காலத்தில் கைக்குள் வரும், நோயாளியின் மன நிலையை உறுதிப்படுத்துவது நேர்மறையான சிகிச்சை முடிவில் நம்பிக்கையை பராமரிக்கவும், வலிமை, பொறுமை மற்றும் பேச்சு குறைபாடுகளிலிருந்து விடுபட விருப்பத்தை பராமரிக்கவும் உதவும்.
தெளிவான, உரத்த குரலை விரைவாக மீட்டெடுக்கவும், உங்கள் வழக்கமான வேலை நடவடிக்கைகளுக்குத் திரும்பவும் என்ன நாட்டுப்புற சமையல் குறிப்புகள் உதவும்? அவற்றில் சில இங்கே.
பால் சிகிச்சை:
- பால் மற்றும் கார்பனேற்றப்படாத மினரல் வாட்டர் சம பாகங்களைக் கொண்ட ஒரு சூடான பானத்தைத் தயாரிக்கவும். இதை நாள் முழுவதும் சிறிய சிப்ஸில் குடிக்க வேண்டும்.
- ஒரு நாளைக்கு இரண்டு முறை முட்டைக்கோஸ் குடிக்க பரிந்துரைக்கப்படுகிறது: ஒரு பெரிய கப் சூடான பாலில் ஒரு பச்சை மஞ்சள் கரு, சிறிது வெண்ணெய் மற்றும் தேன் சேர்க்கவும்.
- ஒரு நாளைக்கு பல முறை சூடான பாலில் மஞ்சள் சேர்த்து (ஒரு டீஸ்பூன் நுனியில்) குடிப்பது பயனுள்ளதாக இருக்கும்.
- வெங்காயத்தை பாலில் கொதிக்க வைத்து குடிப்பது சளி மற்றும் குரல் பலவீனத்திற்கு உதவுகிறது. வெங்காயக் கஷாயத்தை சூடாகக் குடிக்க வேண்டும். அதனுடன் ஒரு ஸ்பூன் தேன் சேர்ப்பது குணப்படுத்தும் விளைவை அதிகரிக்கிறது.
சாறு சிகிச்சை:
- பீட்ரூட் சாறு ஒரு அமைதியான விளைவைக் கொண்டுள்ளது, உடலின் போதையைக் குறைக்கிறது, உடலில் வளர்சிதை மாற்ற செயல்முறைகளை மேம்படுத்துகிறது. தேனுடன் இணைந்து, இது அழற்சி எதிர்ப்பு, நோயெதிர்ப்புத் தூண்டுதல் மற்றும் மிதமான மயக்க விளைவுகளைக் கொண்டுள்ளது. பீட்ரூட் சாற்றை தேனுடன் (அல்லது பிற சாறுகளுடன்) சம விகிதத்தில் கலந்து, கலவையை ஒரு நாளைக்கு 4 முறை, ஒவ்வொன்றும் 2 தேக்கரண்டி வரை உட்கொள்ள வேண்டும்.
- தொற்று மற்றும் அழற்சி நோய்களால் ஏற்படும் குரல் நாண் பரேசிஸுக்கு புளூபெர்ரி சாறு பயனுள்ளதாக இருக்கும். புளூபெர்ரிகளில் பல இயற்கை நுண்ணுயிர் எதிர்ப்பிகள் (பைட்டான்சைடுகள்) மற்றும் குரல் செயல்பாட்டை மீட்டெடுக்க உதவும் பொருட்கள் உள்ளன. மருத்துவ நோக்கங்களுக்காக, நீங்கள் சாறு குடிக்கலாம், பெர்ரிகளை சாப்பிடலாம் அல்லது உட்செலுத்தலாம் (ஒரு கிளாஸ் கொதிக்கும் தண்ணீருக்கு 1 டீஸ்பூன் பெர்ரி), இது வாய் கொப்பளிக்க பரிந்துரைக்கப்படுகிறது.
- பிர்ச் சாறு வீக்கத்தை எதிர்த்துப் போராட உதவுகிறது, நரம்புகளை வலுப்படுத்துகிறது, வளர்சிதை மாற்றத்தை மேம்படுத்துகிறது. இதை ஒரு நாளைக்கு மூன்று முறை 1/3 கப் எடுத்துக்கொள்ள வேண்டும்.
- கோடையில், குரல் நாண் பரேசிஸுக்கு சிகிச்சையளிப்பதற்கும், குரலை மீட்டெடுப்பதற்கும், நீங்கள் புதிதாக அழுத்தும் மூலிகை சாறுகளை குடிக்கலாம்: வாழைப்பழம், தொட்டால் எரிச்சலூட்டுகிற ஒருவகை செடி, செலரி.
மூலிகை சிகிச்சை:
- மயோபதி பரேசிஸுக்கு, வளைகுடா இலையின் காபி தண்ணீருடன் (ஒரு கிளாஸ் தண்ணீருக்கு 3-4 இலைகள்) வாய் கொப்பளிப்பதும், காய்கறி எண்ணெயில் வளைகுடா இலையை கலந்து குரல்வளைப் பகுதியில் தேய்ப்பதும் (ஒரு கிளாஸ் எண்ணெய்க்கு 30 கிராம் இலை, 2 மாதங்கள் விட்டு கொதிக்க வைப்பது) பயனுள்ளதாக இருக்கும்.
- ஒரு கிளாஸ் கொதிக்கும் நீரில் 1.5-2 தேக்கரண்டி கெமோமில் பூக்களை காய்ச்சவும். 15 நிமிடங்கள் அப்படியே வைக்கவும். ஒரு நாளைக்கு மூன்று முறை எடுத்துக் கொள்ளுங்கள். ஒரு டோஸ் 1/3 கப்.
- ½ கப் சோம்பு விதைகளை 200 மில்லி தண்ணீரில் கால் மணி நேரம் கொதிக்க வைத்து, சூடான நிலைக்கு ஆறவைத்து, வடிகட்டி, 3 தேக்கரண்டி லிண்டன் தேன் மற்றும் 1 தேக்கரண்டி காக்னாக் சேர்த்து, அதன் விளைவாக வரும் பானத்தில் 1 தேக்கரண்டி பகலில் அரை மணி நேர இடைவெளியில் குடிக்கவும்.
- குரல் நாண்கள் அதிகமாக அழுத்தப்படுவதால் ஏற்படும் பரேசிஸ் ஏற்பட்டால், வெந்தய விதைக் கஷாயத்துடன் (ஒரு கிளாஸ் தண்ணீருக்கு 1 டீஸ்பூன் விதைகள்) உள்ளிழுப்பது உதவும். ஒரு வாரத்திற்கு ஒரு நாளைக்கு மூன்று முறை உள்ளிழுக்க வேண்டும்.
- மருத்துவ குளியல் மற்றும் அமுக்கங்களுடன் பரேசிஸுக்கு சிகிச்சையளிப்பதற்கான பரிந்துரைகள் உள்ளன. பைன் மற்றும் பிர்ச் கிளைகளின் காபி தண்ணீர் குளியல் தொட்டிகளில் சேர்க்கப்படுகிறது (6 நடைமுறைகள்), குளித்த பிறகு, கழுத்தில் மசாஜ் செய்யப்பட்டு, தேன் மற்றும் காம்ஃப்ரேயுடன் அமுக்கப்படுகிறது, பின்னர் ஒரு கிளாஸ் சூடான பால் தேன் மற்றும் வெண்ணெயுடன் குடித்த பிறகு.
குழந்தைகளில் குரல் நாண் பரேசிஸை பின்வரும் வழிகளில் சிகிச்சையளிக்கலாம்:
- வெண்ணெய் (வெண்ணெய் துண்டை உறிஞ்சுதல்) மற்றும் தாவர எண்ணெய் (வாய் கொப்பளித்தல்),
- தவிடு உட்செலுத்துதல் (0.5 லிட்டர் கொதிக்கும் நீருக்கு 125 கிராம்) - ஒரு நாளைக்கு பல முறை சிறிய சிப்ஸில் சூடாக எடுத்துக் கொள்ளுங்கள்,
- முட்டைகள் (பச்சை முட்டைகள் குரலை மீட்டெடுக்கின்றன மற்றும் அதை மேலும் எதிரொலிக்கச் செய்கின்றன, ஆனால் நீங்கள் நம்பகமான சப்ளையர்களிடமிருந்து புதிய வீட்டில் தயாரிக்கப்பட்ட முட்டைகளை மட்டுமே எடுக்க வேண்டும்),
- பால் மற்றும் மருத்துவ மூலிகைகளை அடிப்படையாகக் கொண்ட சமையல் குறிப்புகள்.
சில உணவுகள், சமையல் குறிப்புகள் மற்றும் குறிப்பாக மூலிகைகள் ஒவ்வாமை மற்றும் சகிப்புத்தன்மையற்ற எதிர்வினைகளை ஏற்படுத்தும், எனவே அவற்றை எச்சரிக்கையுடன் பயன்படுத்த வேண்டும், உங்கள் ஆரோக்கியத்தை கவனமாக கண்காணிக்க வேண்டும்.
ஹோமியோபதி
ஹோமியோபதி என்பது மாற்று மருத்துவத்தின் ஒரு கிளையாகும், இது ஒவ்வொரு ஆண்டும் பிரபலமடைந்து வருகிறது. ஹோமியோபதி மருந்துகள் அலோபதி (செயற்கை மருந்துகள்) விட ஆரோக்கியத்திற்கு பாதுகாப்பானவை என்றும், பாரம்பரிய மருத்துவம் பொதுவாகச் சாய்ந்து கொண்டிருக்கும் மூலிகை சிகிச்சைக்கு அவற்றின் செயல்பாட்டில் நெருக்கமாக இருப்பதாகவும் பரவலான நம்பிக்கையே இதற்குக் காரணம்.
ஒருவேளை, ஹோமியோபதி மருந்துகளின் விளைவு, விளைவின் தொடக்க வேகத்தின் அடிப்படையில் பாரம்பரிய மருந்துகளை விடக் குறைவாக இருக்கலாம், ஆனால் அதன் விளைவு நோய்களின் அறிகுறிகளை நீக்குவதை மட்டும் அடிப்படையாகக் கொண்டது அல்ல. இந்த மருந்துகள் உடலின் பாதுகாப்பு செயல்பாடுகளையும், நோயை சுயாதீனமாக எதிர்த்துப் போராடும் திறனையும் அதிகரிக்கின்றன, இது மிகவும் நிலையான, நீடித்த விளைவை அளிக்கிறது. கூடுதலாக, அவற்றை பரிந்துரைக்கும்போது, நோயியலின் அறிகுறி மட்டுமல்ல (உதாரணமாக, கரகரப்பு), ஆனால் அது நிகழும் நேரம், தூண்டும் காரணிகள், நோயியல் செயல்முறைகளின் வளர்ச்சிக்கு பங்களிக்கும் நோயாளியின் உடலின் தனிப்பட்ட பண்புகள் ஆகியவை கணக்கில் எடுத்துக்கொள்ளப்படுகின்றன.
குரல் நாண் பரேசிஸ் நோயாளிகள் இத்தகைய மருந்துகளில் ஆர்வம் காட்டுவதில் ஆச்சரியமில்லை. எல்லாவற்றிற்கும் மேலாக, நோயின் லேசான வடிவங்களை இரசாயனங்கள் மூலம் சிகிச்சையளிக்க நீங்கள் விரும்பவில்லை, மேலும் கடுமையான சந்தர்ப்பங்களில், தேவையான "வேதியியல்" பட்டியல் சில நேரங்களில் வெறுமனே திகிலூட்டும்.
குரலை மீட்டெடுக்க ஹோமியோபதிகள் என்ன வழங்க முடியும்? காலைக் கரகரப்பு அதிகமாக இருந்தால், காஸ்டிகம் பரிந்துரைக்கப்படலாம், மாலைக் கரகரப்பு அதிகமாக இருந்தால் - பாஸ்பரஸ் அல்லது ரஸ் டாக்ஸிகோடென்ட்ரான். குரல் நாண்கள் அதிகமாக அழுத்துவதால் ஏற்படும் பரேசிஸுக்கு, ஆரம் ட்ரைஃபிலம் பயனுள்ளதாக இருக்கும், மேலும் குரல்வளை அழற்சியால் பலவீனமான குரலுக்கு - அகோனிட்டம் மற்றும் அபிஸ். குறைவான பேச்சு செயல்பாடு கொண்ட பதட்டமான, உற்சாகமான குழந்தைகளுக்கு, கெமோமில் பொருத்தமானது.
குரல் தசைகளின் தொனி அதிகரிக்கும் போது (பொதுவாக பக்கவாதம் காரணமாக), ஆர்சனிகம் ஆல்பம் மற்றும் காலியம் ஆர்சனிகம் குறிக்கப்படுகின்றன; அது குறையும் போது, ஹையோசியமஸ் குறிக்கப்படுகிறது; மேலும் டிஸ்ஃபோனியா அல்லது தெரியாத காரணத்தின் அஃபோனியா விஷயத்தில், பிளாட்டினா குறிக்கப்படுகிறது.
சிக்கலான ஹோமியோபதி தயாரிப்புகளில், "கோமியோவாக்ஸ்" என்ற மருந்து தன்னை நன்கு நிரூபித்துள்ளது மற்றும் குரல் செயல்பாட்டை மீட்டெடுப்பதற்கான ஒரு சிறந்த வழிமுறையாக அதிகாரப்பூர்வமாக அங்கீகரிக்கப்பட்டுள்ளது. இது பயனுள்ள மற்றும் பாதுகாப்பான அளவுகளில் தாவர மற்றும் இயற்கை தோற்றத்தின் 11 ஹோமியோபதி கூறுகளைக் கொண்டுள்ளது.
இந்த மருந்து ஹோமியோபதி மாத்திரைகள் வடிவில் தயாரிக்கப்படுகிறது, இது முதலில் ஒவ்வொரு மணி நேரத்திற்கும் 2 துண்டுகளாகவும், பின்னர் ஒரு நாளைக்கு குறைந்தது 5 முறையும் எடுக்கப்பட வேண்டும். இது டிஸ்ஃபோனியா சிகிச்சை மற்றும் தடுப்பு ஆகிய இரண்டிற்கும் ஏற்றது.

