கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
ஃபைப்ரோலாஸ்டோசிஸ்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 05.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
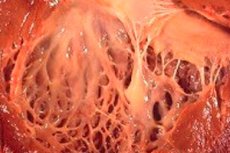
மருத்துவத்தில், "ஃபைப்ரோலாஸ்டோசிஸ்" என்ற சொல், மீள் இழைகளின் வளர்ச்சியில் ஏற்படும் இடையூறால் ஏற்படும் உள் உறுப்புகள் மற்றும் இரத்த நாளங்களின் மேற்பரப்பை உள்ளடக்கிய உடலின் இணைப்பு திசுக்களில் ஏற்படும் மாற்றங்களைக் குறிக்கிறது. அதே நேரத்தில், உறுப்புகளின் சுவர்கள் மற்றும் அவற்றின் கட்டமைப்புகள் தடிமனாவதைக் குறிப்பிடலாம், இது உடலின் முக்கிய அமைப்புகளின் செயல்பாட்டை, குறிப்பாக இருதய மற்றும் சுவாச அமைப்புகளை அவசியமாக பாதிக்கிறது. இது நோயாளியின் நல்வாழ்வில் சரிவை ஏற்படுத்துகிறது, குறிப்பாக உடல் உழைப்பின் போது, வாழ்க்கைத் தரம் மற்றும் கால அளவை பாதிக்கிறது.
நோயியல்
பொதுவாக, இணைப்பு திசுக்களில் ஏற்படும் மாற்றங்களுடன் கூடிய நோய்கள், உள் உறுப்புகளின் சவ்வுகள் மற்றும் பகிர்வுகள் தடிமனாவதை விளைவிக்கின்றன, இதை 2 குழுக்களாகப் பிரிக்கலாம்: இதய ஃபைப்ரோலாஸ்டோசிஸ் மற்றும் நுரையீரல் ஃபைப்ரோலாஸ்டோசிஸ். இதய நோயியல் பிறவி மற்றும் வாங்கியதாக இருக்கலாம்; நோயின் நுரையீரல் வடிவத்தில், நாம் ஒரு வாங்கிய நோயைப் பற்றிப் பேசுகிறோம்.
நுரையீரல் ஃபைப்ரோலாஸ்டோசிஸ் நடுத்தர வயதில் (55-57 வயதுக்கு அருகில்) உருவாகத் தொடங்குகிறது, இருப்பினும் பாதி நிகழ்வுகளில் நோயின் தோற்றம் குழந்தை பருவத்திலேயே தேடப்பட வேண்டும். நோயின் அறிகுறிகள் இல்லாதபோது ஒரு "லேசான" காலம் சிறப்பியல்பு. அதே நேரத்தில், இந்த நோய்க்கு பாலின விருப்பங்கள் இல்லை மற்றும் பெண்கள் மற்றும் ஆண்கள் இருவரையும் சமமாக பாதிக்கலாம். இந்த அரிதான நோயியல் நுரையீரலின் ப்ளூரா மற்றும் பாரன்கிமா (செயல்பாட்டு செல்கள்) திசுக்களில் ஏற்படும் மாற்றங்களால் வகைப்படுத்தப்படுகிறது, முக்கியமாக நுரையீரலின் மேல் மடலில். நோயின் காரணவியல் மற்றும் நோய்க்கிருமி உருவாக்கம் தெளிவாக இல்லாததால், இந்த நோய் ஒரு இடியோபாடிக் நோயியல் என வகைப்படுத்தப்படுகிறது. மருத்துவ சொற்களஞ்சியத்தின்படி, இது "ப்ளூரோபரன்கிமாட்டஸ் ஃபைப்ரோலாஸ்டோசிஸ்" என்று அழைக்கப்படுகிறது. [ 1 ]
கார்டியாக் ஃபைப்ரோலாஸ்டோசிஸ் என்பது இதய சவ்வுகளின் நோயியலுக்கான பொதுவான பெயர், அவற்றின் தடித்தல் மற்றும் செயல்பாடு குறைதல் ஆகியவற்றால் வகைப்படுத்தப்படுகிறது. நோயியலின் பிறவி வடிவங்கள் இதயத்தின் உள் சவ்வின் பரவலான (பரவலான) தடிமனாக வகைப்படுத்தப்படுகின்றன. இது இதயத்தின் குழியை (அதன் பிரிவுகள்) உள்ளடக்கிய ஒரு மெல்லிய இணைப்பு திசு ஆகும், இது அதன் வால்வுகளை உருவாக்குகிறது.
வயதுவந்த நோயாளிகளில், இதயத்தின் உள் மேற்பரப்பு வலுவான மற்றும் தடிமனான திசுக்களின் திட்டுகளால் மூடப்பட்டிருக்கும் போது (இதில் அதிகமாக வளர்ந்த இழைகள் மட்டுமல்ல, த்ரோம்போடிக் வெகுஜனங்களும் இருக்கலாம்) நோயின் குவிய வடிவம் பொதுவாகக் கண்டறியப்படுகிறது.
கார்டியாக் ஃபைப்ரோலாஸ்டோசிஸின் பாதி நிகழ்வுகளில், உறுப்பு சுவர் மட்டுமல்ல, வால்வுகளும் தடிமனாகின்றன (அதே பெயரில் ஏட்ரியம் மற்றும் வென்ட்ரிக்கிளுக்கு இடையே உள்ள பைகஸ்பிட் மிட்ரல், இடது வென்ட்ரிக்கிள் மற்றும் பெருநாடிக்கு இடையே உள்ள ட்ரைகஸ்பிட் பெருநாடி, வலது வென்ட்ரிக்கிள் மற்றும் நுரையீரல் தமனி இடையே உள்ள நுரையீரல்). இது வால்வுகளின் செயல்பாட்டை சீர்குலைத்து, தமனி துளை குறுகுவதற்கு வழிவகுக்கும், இது இதயத்தின் மற்ற துவாரங்களுடன் ஒப்பிடும்போது ஏற்கனவே சிறியதாக உள்ளது.
மருத்துவ சொற்களில், எண்டோகார்டியல் ஃபைப்ரோலாஸ்டோசிஸ் எண்டோகார்டியல் ஃபைப்ரோலாஸ்டோசிஸ் (பிரீநேட்டல் ஃபைப்ரோலாஸ்டோசிஸ், எண்டோகார்டியல் ஸ்க்லரோசிஸ், ஃபெடல் எண்டோகார்டிடிஸ், முதலியன) என்று அழைக்கப்படுகிறது. ஆனால் பெரும்பாலும் இதய சவ்வின் நடுத்தர தசை அடுக்கும் இந்த செயல்பாட்டில் ஈடுபடலாம். [ 2 ]
இதய தசையின் கட்டமைப்பில் உள்ள முரண்பாடுகள் (கார்டியோமயோசைட்டுகளைக் கொண்ட இதயத்தின் தசை அடுக்கு), மரபணு மாற்றங்கள் மற்றும் கடுமையான தொற்று செயல்முறைகள் ஆகியவை ஃபைப்ரோலாஸ்டோசிஸின் பொதுவான வடிவத்தை ஏற்படுத்தும், எண்டோகார்டியம் மட்டுமல்ல, மையோகார்டியமும் இந்த செயல்பாட்டில் ஈடுபடும் போது. பொதுவாக, பல்வேறு காரணங்களால் ஏற்படும் எண்டோகார்டியத்தில் உள்ள டிஸ்பிளாஸ்டிக் செயல்முறைகள், தசை சவ்வுடன் அதன் தொடர்பின் எல்லையில் நிகழ்கின்றன, இந்த அடுக்கின் சுருக்கத்தை சீர்குலைக்கின்றன. சில சந்தர்ப்பங்களில், உள் அடுக்கு மையோகார்டியத்திற்குள் கூட வளர்கிறது, கார்டியோமயோசைட்டுகளை ஃபைப்ரோபிளாஸ்ட்கள் மற்றும் இழைகளால் மாற்றுகிறது, இது நரம்பு தூண்டுதல்களின் கடத்துத்திறனையும் இதயத்தின் தாள வேலையையும் பாதிக்கிறது.
தடிமனான மையோகார்டியத்தால் இதய சவ்வின் தடிமனான இரத்த நாளங்கள் அழுத்தப்படுவதால் மையோகார்டியத்தின் ஊட்டச்சத்து சீர்குலைகிறது (மையோகார்டியல் இஸ்கெமியா), இது இதய தசையின் திசுக்களின் நசிவுக்கு வழிவகுக்கும்.
இதயத்தின் மையோகார்டியத்திற்கு சேதம் விளைவிக்கும் எண்டோகார்டியல் ஃபைப்ரோலாஸ்டோசிஸ் சப்எண்டோகார்டியல் அல்லது எண்டோமயோகார்டியல் ஃபைப்ரோலாஸ்டோசிஸ் என்று அழைக்கப்படுகிறது.
புள்ளிவிவரங்களின்படி, இந்த அரிய நோயின் பெரும்பாலான சந்தர்ப்பங்களில் (புதிதாகப் பிறந்த குழந்தைகளின் மொத்த எண்ணிக்கையில் 0.007% மட்டுமே), இதயத்தின் இடது வென்ட்ரிக்கிளின் ஃபைப்ரோலாஸ்டோசிஸ் கண்டறியப்படுகிறது, இருப்பினும் சில சந்தர்ப்பங்களில் இந்த செயல்முறை வலது வென்ட்ரிக்கிள் மற்றும் ஏட்ரியாவிற்கும் பரவுகிறது, அவற்றைப் பிரிக்கும் வால்வுகள் உட்பட.
கார்டியாக் ஃபைப்ரோலாஸ்டோசிஸ் பெரும்பாலும் பெரிய கரோனரி நாளங்களுக்கு சேதம் விளைவிக்கும், மேலும் இணைப்பு திசுக்களால் மூடப்பட்டிருக்கும். முதிர்வயதில், இது பெரும்பாலும் முற்போக்கான வாஸ்குலர் பெருந்தமனி தடிப்புத் தோல் அழற்சியின் பின்னணியில் ஏற்படுகிறது.
இந்த நோய் வெப்பமண்டல ஆப்பிரிக்க நாடுகளில் குறைந்த வாழ்க்கைத் தரம் கொண்ட மக்களிடையே பெரும்பாலும் பதிவு செய்யப்பட்டுள்ளது, இது மோசமான ஊட்டச்சத்து, அடிக்கடி ஏற்படும் தொற்றுகள் மற்றும் உணவாக உட்கொள்ளப்படும் சில உணவுகள் மற்றும் தாவரங்களால் எளிதாக்கப்படுகிறது.
லோஃப்லரின் ஃபைப்ரோபிளாஸ்டிக் எண்டோகார்டிடிஸின் கடைசி கட்டத்திலும் எண்டோகார்டியல் தடித்தல் காணப்படுகிறது, இது முக்கியமாக நடுத்தர வயது ஆண்களைப் பாதிக்கிறது. இந்த நோயின் நோய்க்கிருமி உருவாக்கம் கடுமையான ஈசினோபிலியாவின் வளர்ச்சியை ஏற்படுத்தும் தொற்று முகவர்களுடன் தொடர்புடையது, இது உட்புற ஒட்டுண்ணி நோய்த்தொற்றுகளுக்கு மிகவும் பொதுவானது. இந்த வழக்கில், உடலின் திசுக்கள் (முதன்மையாக இதய தசை மற்றும் மூளை) ஆக்ஸிஜன் பற்றாக்குறையை (ஹைபோக்ஸியா) அனுபவிக்கத் தொடங்குகின்றன. கார்டியாக் ஃபைப்ரோலாஸ்டோசிஸ் மற்றும் லோஃப்லரின் ஃபைப்ரஸ் எண்டோகார்டிடிஸ் அறிகுறிகளின் ஒற்றுமை இருந்தபோதிலும், மருத்துவர்கள் அவற்றை முற்றிலும் வேறுபட்ட நோய்களாகக் கருதுகின்றனர்.
காரணங்கள் ஃபைப்ரோலாஸ்டோசிஸ்
ஃபைப்ரோலாஸ்டோசிஸ் என்பது முக்கிய உறுப்புகளில் இணைப்பு திசுக்களில் ஏற்படும் மாற்றங்களைக் குறிக்கிறது: இதயம் மற்றும் நுரையீரல், இது உறுப்பு செயல்பாட்டில் இடையூறுடன் சேர்ந்து நோயாளியின் தோற்றம் மற்றும் நிலையில் பிரதிபலிக்கிறது. மருத்துவர்கள் இந்த நோயைப் பற்றி பல தசாப்தங்களாக அறிந்திருக்கிறார்கள். இதயத்தின் உள் புறணியின் (எண்டோகார்டியம்) ஃபைப்ரோலாஸ்டோசிஸ் 18 ஆம் நூற்றாண்டின் முற்பகுதியில் விவரிக்கப்பட்டது, மேலும் நுரையீரலில் இதே போன்ற மாற்றங்கள் இரண்டரை நூற்றாண்டுகளுக்குப் பிறகு விவாதிக்கத் தொடங்கின. இருப்பினும், இணைப்பு திசுக்களின் நோயியல் பெருக்கத்திற்கான காரணங்கள் குறித்து மருத்துவர்கள் இன்னும் இறுதி உடன்பாட்டை எட்டவில்லை.
இணைப்பு இழைகளின் வளர்ச்சி மற்றும் வளர்ச்சியில் ஏற்படும் இடையூறுகளுக்கு சரியாக என்ன காரணம் என்பது தெளிவாகத் தெரியவில்லை. ஆனால் விஞ்ஞானிகள் அத்தகைய மாற்றங்களுக்கான சில ஆபத்து காரணிகளை அடையாளம் கண்டு, அவற்றை நோய்க்கான சாத்தியமான (ஆனால் இறுதி அல்ல) காரணங்களாகக் கருதுகின்றனர்.
எனவே, முதிர்ந்தவர்களின் நோயாகக் கருதப்படும் நுரையீரல் ஃபைப்ரோலாஸ்டோசிஸின் நோய்க்கிருமி உருவாக்கத்தில், பாதி நோயாளிகளில் காணப்படும் உறுப்புகளின் தொடர்ச்சியான தொற்று புண்களுக்கு ஒரு சிறப்பு பங்கு வழங்கப்படுகிறது. தொற்றுகள் நுரையீரல் திசு மற்றும் ப்ளூராவின் வீக்கத்தைத் தூண்டுகின்றன, மேலும் நீண்டகால வீக்கம் அவற்றின் நார்ச்சத்து மாற்றத்திற்கு வழிவகுக்கிறது.
சில நோயாளிகளுக்கு ஃபைப்ரோலாஸ்டோசிஸ் குடும்ப வரலாறு உள்ளது, இது ஒரு பரம்பரை முன்கணிப்பைக் குறிக்கிறது. அவர்களின் உடலில் குறிப்பிட்ட அல்லாத ஆட்டோஆன்டிபாடிகள் கண்டறியப்பட்டுள்ளன, அவை நிச்சயமற்ற காரணவியலின் நீண்டகால அழற்சி செயல்முறைகளைத் தூண்டுகின்றன.
இரைப்பைஉணவுக்குழாய் ரிஃப்ளக்ஸ் நோயால் நுரையீரல் திசுக்களில் ஏற்படும் நார்ச்சத்து மாற்றங்கள் ஏற்படலாம் என்ற கருத்து உள்ளது. இந்த இணைப்பு பெரும்பாலும் மறைமுகமாக இருந்தாலும். இருதய நோய்கள் அல்லது நுரையீரல் த்ரோம்போசிஸால் பாதிக்கப்படுபவர்களுக்கு ஃபைப்ரோலாஸ்டோசிஸின் ஆபத்து அதிகமாக இருப்பதாகவும் நம்பப்படுகிறது.
இளம் மற்றும் இளம்பருவத்தில் நுரையீரல் ஃபைப்ரோலாஸ்டோசிஸ் கர்ப்ப காலத்தில் தன்னை நினைவூட்டக்கூடும். பொதுவாக இந்த நோய் சுமார் 10 ஆண்டுகள் அல்லது அதற்கு மேற்பட்ட காலத்திற்கு மறைக்கப்பட்டிருக்கும், ஆனால் அது முன்கூட்டியே வெளிப்படலாம், ஒருவேளை எதிர்பார்க்கும் தாயின் உடலில் அதிகரித்த சுமை மற்றும் ஹார்மோன் மாற்றங்கள் காரணமாக இருக்கலாம், ஆனால் இன்னும் சரியான விளக்கம் இல்லை. ஆயினும்கூட, இனப்பெருக்க வயதுடைய பரிசோதிக்கப்பட்ட நோயாளிகளில் 30% பேரில் நோயின் வளர்ச்சியின் இதேபோன்ற படம் காணப்பட்டது.
கர்ப்பம் தானே இந்த நோயை ஏற்படுத்த முடியாது, ஆனால் அது நிகழ்வுகளின் வளர்ச்சியை துரிதப்படுத்தக்கூடும், இது மிகவும் வருத்தமளிக்கிறது, ஏனெனில் நோயின் இறப்பு விகிதம் மிக அதிகமாக உள்ளது, மேலும் ஃபைப்ரோலாஸ்டோசிஸுடன் ஆயுட்காலம் குறைவாக உள்ளது.
பெரும்பாலான சந்தர்ப்பங்களில், கார்டியாக் ஃபைப்ரோலாஸ்டோசிஸ் குழந்தை பருவ நோய்களுக்குக் காரணமாக இருக்கலாம். 4-7 மாத கருவில் பிரசவத்திற்கு முந்தைய காலத்தில் பிறவி நோயியல் கண்டறியப்படுகிறது, ஆனால் குழந்தை பிறந்த பிறகுதான் நோயறிதலை உறுதிப்படுத்த முடியும். இந்த வகையான நோயின் நோய்க்கிருமி உருவாக்கத்தில் பல சாத்தியமான எதிர்மறை காரணிகள் கருதப்படுகின்றன: கருவுக்கு பரவும் தாயின் தொற்று மற்றும் அழற்சி நோய்கள், இதய சவ்வுகளின் வளர்ச்சியில் அசாதாரணங்கள், இதய திசுக்களுக்கு இரத்த விநியோகம் பலவீனமடைதல், மரபணு மாற்றங்கள், ஆக்ஸிஜன் குறைபாடு.
நோய்த்தொற்றுகளில், வைரஸ்கள் கார்டியாக் ஃபைப்ரோலாஸ்டோசிஸின் வளர்ச்சிக்கு மிகப்பெரிய நோய்க்கிருமி பங்களிப்பைச் செய்கின்றன என்று நம்பப்படுகிறது, ஏனெனில் அவை உடலின் செல்களில் பதிந்து, அவற்றை அழித்து, திசுக்களின் பண்புகளை மாற்றுகின்றன. கருவின் உருவாக்கப்படாத நோயெதிர்ப்பு அமைப்பு, எதிர்பார்க்கும் தாயின் நோய் எதிர்ப்பு சக்தியைப் போலன்றி, இந்த நோய்க்கிருமிகளிடமிருந்து பாதுகாப்பை வழங்க முடியாது. பிந்தையது வைரஸ் தொற்றுகளின் விளைவுகளை அனுபவிக்காமல் இருக்கலாம், அதே நேரத்தில் கருவில், ஒரு கருப்பையக தொற்று பல்வேறு முரண்பாடுகளின் தோற்றத்தைத் தூண்டும்.
சில விஞ்ஞானிகள், ஃபைப்ரோலாஸ்டோசிஸின் தொற்று வடிவத்தின் நோய்க்கிருமி உருவாக்கத்தில், 7 மாத வயது வரை கருவைப் பாதிக்கும் ஒரு தொற்று தீர்க்கமான பங்கை வகிக்கிறது என்று நம்புகிறார்கள். பின்னர், இது இதயத்தின் அழற்சி நோய்களை மட்டுமே ஏற்படுத்தும் (மயோர்கார்டிடிஸ், எண்டோகார்டிடிஸ்).
இதயத்தின் சவ்வுகள் மற்றும் வால்வுகளின் வளர்ச்சியில் ஏற்படும் முரண்பாடுகள் அழற்சி செயல்முறை மற்றும் போதுமான தன்னுடல் தாக்க எதிர்வினைகள் ஆகிய இரண்டாலும் தூண்டப்படலாம், இதன் விளைவாக நோயெதிர்ப்பு மண்டலத்தின் செல்கள் உடலின் சொந்த செல்களைத் தாக்கத் தொடங்குகின்றன.
மரபணு மாற்றங்கள் இணைப்பு திசுக்களின் அசாதாரண வளர்ச்சியை ஏற்படுத்துகின்றன, ஏனெனில் மரபணுக்கள் புரத கட்டமைப்புகளின் அமைப்பு மற்றும் நடத்தை பற்றிய தகவல்களைக் கொண்டுள்ளன (குறிப்பாக, கொலாஜன் மற்றும் எலாஸ்டின் புரதங்கள்).
இதய திசுக்களின் ஹைபோக்ஸியா மற்றும் இஸ்கெமியா அசாதாரண இதய வளர்ச்சியின் விளைவாக இருக்கலாம். இந்த விஷயத்தில், பிறவி இதய குறைபாடுகளால் (CHD) தூண்டப்படும் இரண்டாம் நிலை ஃபைப்ரோலாஸ்டோசிஸ் பற்றி நாம் பேசுகிறோம். இவற்றில் அடைப்பை ஏற்படுத்தும் முரண்பாடுகள் (இதயம் மற்றும் அதன் நாளங்களின் காப்புரிமை குறைபாடு) அடங்கும்:
- வால்வுக்கு அருகில் பெருநாடியின் ஸ்டெனோசிஸ் அல்லது குறுகல்,
- பெருநாடி அதன் வளைவு மற்றும் இறங்கு பிரிவின் சந்திப்பில் அதன் ஒருங்கிணைப்பு அல்லது பிரிவு குறுகலானது,
- பெருநாடியில் அட்ரீசியா அல்லது இயற்கையான திறப்பு இல்லாமை,
- இதய திசுக்களின் வளர்ச்சியின்மை (பெரும்பாலும் இடது வென்ட்ரிக்கிள், குறைவாக அடிக்கடி வலது வென்ட்ரிக்கிள் மற்றும் ஏட்ரியா), இது இதயத்தின் உந்தி செயல்பாட்டை பாதிக்கிறது.
கர்ப்ப காலத்தில் ஏற்படும் நச்சுத்தன்மை, கருவில் ஃபைப்ரோலாஸ்டோசிஸுக்கு ஒரு முன்னோடி காரணியாகவும் செயல்படக்கூடும் என்ற கருத்து உள்ளது.
பிரசவத்திற்குப் பிந்தைய காலத்தில், உறுப்பு சவ்வுகளின் தொற்று மற்றும் அழற்சி நோய்கள், காயங்களின் விளைவாக ஏற்படும் ஹீமோடைனமிக் கோளாறுகள், வாஸ்குலர் த்ரோம்போம்போலிசம், மாரடைப்பு இரத்தக்கசிவு, வளர்சிதை மாற்றக் கோளாறுகள் (அதிகரித்த ஃபைப்ரின் உருவாக்கம், புரதம் மற்றும் இரும்பு வளர்சிதை மாற்றக் கோளாறுகள்: அமிலாய்டோசிஸ், ஹீமோக்ரோமாடோசிஸ்) ஆகியவற்றால் இதய ஃபைப்ரோலாஸ்டோசிஸின் வளர்ச்சி எளிதாக்கப்படலாம். அதே காரணங்கள் பெரியவர்களிடமும் நோயின் வளர்ச்சியை ஏற்படுத்துகின்றன.
நோய் தோன்றும்
இணைப்பு திசு என்பது மனித உடலின் ஒரு சிறப்பு திசு ஆகும், இது கிட்டத்தட்ட அனைத்து உறுப்புகளின் ஒரு பகுதியாகும், ஆனால் அவற்றின் செயல்பாடுகளில் தீவிரமாக பங்கேற்காது. இணைப்பு திசு துணை மற்றும் பாதுகாப்பு செயல்பாடுகளுக்கு பெருமை சேர்க்கிறது. ஒரு வகையான எலும்புக்கூட்டை (கட்டமைப்பு, ஸ்ட்ரோமா) உருவாக்கி, உறுப்பின் செயல்பாட்டு செல்களை கட்டுப்படுத்துகிறது, இது அதன் இறுதி வடிவம் மற்றும் அளவை உறுதி செய்கிறது. போதுமான வலிமையைக் கொண்டிருப்பதால், இணைப்பு திசு உறுப்பு செல்களை அழிவு மற்றும் காயத்திலிருந்து பாதுகாக்கிறது, நோய்க்கிருமிகளின் ஊடுருவலைத் தடுக்கிறது, மேலும் சிறப்பு மேக்ரோபேஜ் செல்களின் உதவியுடன் காலாவதியான கட்டமைப்புகளை உறிஞ்சுகிறது: இறந்த திசு செல்கள், வெளிநாட்டு புரதங்கள், கழிவு இரத்த கூறுகள் போன்றவை.
இந்த திசுக்களை துணை என்று அழைக்கலாம், ஏனெனில் இது ஒன்று அல்லது மற்றொரு உறுப்பின் செயல்பாட்டை உறுதி செய்யும் செல்லுலார் கூறுகளைக் கொண்டிருக்கவில்லை. ஆயினும்கூட, உடலின் வாழ்க்கையில் அதன் பங்கு மிகவும் பெரியது. இரத்த நாளங்களின் சவ்வுகளின் ஒரு பகுதியாக இருப்பதால், இணைப்பு திசு இந்த கட்டமைப்புகளின் பாதுகாப்பு மற்றும் செயல்பாட்டை உறுதி செய்கிறது, இதன் காரணமாக உடலின் உள் சூழலின் சுற்றியுள்ள திசுக்களின் ஊட்டச்சத்து மற்றும் சுவாசம் (டிராபிசம்) மேற்கொள்ளப்படுகிறது.
இணைப்பு திசுக்களில் பல வகைகள் உள்ளன. உட்புற உறுப்புகளை உள்ளடக்கிய சவ்வு தளர்வான இணைப்பு திசு என்று அழைக்கப்படுகிறது. இது அலை அலையான கொலாஜன் இழைகள் மற்றும் நேரான எலாஸ்டின் இழைகளைக் கொண்ட அரை திரவ, நிறமற்ற பொருளாகும், இவற்றுக்கு இடையே பல்வேறு வகையான செல்கள் சீரற்ற முறையில் சிதறடிக்கப்படுகின்றன. இந்த செல்களில் சில (ஃபைப்ரோபிளாஸ்ட்கள்) நார்ச்சத்து கட்டமைப்புகளை உருவாக்குவதற்கு காரணமாகின்றன, மற்றவை (எண்டோதெலியோசைட்டுகள் மற்றும் மாஸ்ட் செல்கள்) இணைப்பு திசுக்களின் ஒளிஊடுருவக்கூடிய அணியை உருவாக்கி சிறப்புப் பொருட்களை (ஹெப்பரின், ஹிஸ்டமைன்) உருவாக்குகின்றன, மற்றவை (மேக்ரோபேஜ்கள்) பாகோசைட்டோசிஸை வழங்குகின்றன, முதலியன.
இரண்டாவது வகை நார்ச்சத்து திசு அடர்த்தியான இணைப்பு திசு ஆகும், இதில் அதிக எண்ணிக்கையிலான தனிப்பட்ட செல்கள் இல்லை, இது வெள்ளை மற்றும் மஞ்சள் என பிரிக்கப்பட்டுள்ளது. வெள்ளை திசு இறுக்கமாக நிரம்பிய கொலாஜன் இழைகளைக் கொண்டுள்ளது (தசைநார்கள், தசைநாண்கள், பெரியோஸ்டியம்), மற்றும் மஞ்சள் திசு ஃபைப்ரோபிளாஸ்ட்களின் (தசைநார்கள், இரத்த நாளங்களின் சவ்வுகள், நுரையீரல்களின் ஒரு பகுதி) உள்ளடக்கங்களுடன் குழப்பமாக பின்னிப் பிணைந்த எலாஸ்டின் இழைகளைக் கொண்டுள்ளது.
இணைப்பு திசுக்களில் இரத்தம், கொழுப்பு, எலும்பு மற்றும் குருத்தெலும்பு திசுக்கள் ஆகியவை அடங்கும், ஆனால் நாம் இன்னும் அவற்றில் ஆர்வம் காட்டவில்லை, ஏனெனில், ஃபைப்ரோலாஸ்டோசிஸைப் பற்றி பேசுகையில், நார்ச்சத்து கட்டமைப்புகளில் ஏற்படும் மாற்றங்களைக் குறிக்கிறோம். மேலும் மீள் மற்றும் மீள் இழைகள் தளர்வான மற்றும் அடர்த்தியான இணைப்பு திசுக்களில் மட்டுமே உள்ளன.
ஃபைப்ரோபிளாஸ்ட்களின் தொகுப்பு மற்றும் அவற்றிலிருந்து இணைப்பு திசு இழைகள் உருவாவது மூளை மட்டத்தில் கட்டுப்படுத்தப்படுகிறது. இது அதன் பண்புகளின் (வலிமை, நெகிழ்ச்சி, தடிமன்) நிலைத்தன்மையை உறுதி செய்கிறது. சில நோயியல் காரணங்களால், துணை திசுக்களின் தொகுப்பு மற்றும் வளர்ச்சி சீர்குலைந்தால் (ஃபைப்ரோபிளாஸ்ட்களின் எண்ணிக்கை அதிகரிக்கிறது, அவற்றின் "நடத்தை" மாறுகிறது), வலுவான கொலாஜன் இழைகளின் பெருக்கம் அல்லது மீள்தன்மை கொண்டவற்றின் வளர்ச்சியில் மாற்றம் ஏற்படுகிறது (அவை குறுகியதாக இருக்கும், முறுக்குகின்றன), இது உறுப்பு சவ்வு மற்றும் இணைப்பு திசுக்களால் மூடப்பட்ட சில உள் கட்டமைப்புகளின் பண்புகளில் மாற்றத்திற்கு வழிவகுக்கிறது. அவை தேவையானதை விட அதிக தடிமனைப் பெறுகின்றன, அடர்த்தியானவை, வலிமையானவை மற்றும் நெகிழ்ச்சியற்றவை, தசைநார்கள் மற்றும் தசைநாண்களில் உள்ள நார்ச்சத்து திசுக்களை ஒத்திருக்கின்றன, இது நீட்டுவதற்கு பெரும் முயற்சி தேவைப்படுகிறது.
இத்தகைய திசுக்கள் நன்றாக நீட்டாது, உறுப்பின் இயக்கங்களை கட்டுப்படுத்துகிறது (இதயம் மற்றும் இரத்த நாளங்களின் தானியங்கி தாள இயக்கங்கள், உள்ளிழுக்கும் மற்றும் வெளியேற்றும் போது நுரையீரலின் அளவு மாற்றங்கள்), எனவே இரத்த விநியோகம் மற்றும் சுவாச உறுப்புகளில் இடையூறு ஏற்பட்டு, ஆக்ஸிஜன் பற்றாக்குறை ஏற்படுகிறது.
உண்மை என்னவென்றால், உடலின் இரத்த விநியோகம் இதயம், ஒரு பம்பாக செயல்படும் இரத்த ஓட்டம் மற்றும் இரத்த ஓட்டத்தின் இரண்டு வட்டங்கள் மூலம் மேற்கொள்ளப்படுகிறது. நுரையீரல் சுழற்சி நுரையீரலில் இரத்த விநியோகம் மற்றும் வாயு பரிமாற்றத்திற்கு பொறுப்பாகும், அங்கிருந்து ஆக்ஸிஜன் இரத்த ஓட்டத்துடன் இதயத்திற்கு வழங்கப்படுகிறது, மேலும் அங்கிருந்து முறையான சுழற்சிக்கு சென்று உடல் முழுவதும் விநியோகிக்கப்படுகிறது, உறுப்புகள் மற்றும் திசுக்களுக்கு சுவாசத்தை வழங்குகிறது.
இதய தசையின் சுருக்கத்தை கட்டுப்படுத்தும் மீள் சவ்வு, இதயத்தின் செயல்பாட்டைக் குறைக்கிறது, இது இரத்தத்தை அவ்வளவு சுறுசுறுப்பாக பம்ப் செய்யாது, அதனுடன் ஆக்ஸிஜனையும் பம்ப் செய்கிறது. நுரையீரலின் ஃபைப்ரோலாஸ்டோசிஸுடன், அவற்றின் காற்றோட்டம் (ஓசிஜெனேஷன்) பலவீனமடைகிறது, குறைந்த ஆக்ஸிஜன் இரத்தத்தில் நுழையத் தொடங்குகிறது என்பது தெளிவாகிறது, இது சாதாரண இதய செயல்பாட்டுடன் கூட, திசுக்கள் மற்றும் உறுப்புகளின் ஆக்ஸிஜன் பட்டினிக்கு (ஹைபோக்ஸியா) பங்களிக்கும். [ 3 ]
அறிகுறிகள் ஃபைப்ரோலாஸ்டோசிஸ்
இதயம் மற்றும் நுரையீரல் ஃபைப்ரோலாஸ்டோசிஸ் என்பது இணைப்பு திசுக்களில் உள்ள நார்ச்சத்து தொகுப்பின் கோளாறால் வகைப்படுத்தப்படும் இரண்டு வகையான நோய்களாகும். அவை வெவ்வேறு உள்ளூர்மயமாக்கல்களைக் கொண்டுள்ளன, ஆனால் இரண்டும் உயிருக்கு ஆபத்தானவை, ஏனெனில் அவை முற்போக்கான அல்லது கடுமையான இதயம் மற்றும் சுவாச செயலிழப்புடன் தொடர்புடையவை.
நுரையீரல் ஃபைப்ரோலாஸ்டோசிஸ் என்பது சுவாச மண்டலத்தின் இந்த முக்கியமான உறுப்பின் ஒரு அரிய வகை இடைநிலை நோயாகும். இவற்றில் அல்வியோலர் சுவர்களில் சேதம் (வீக்கம், அவற்றின் அமைப்பு மற்றும் கட்டமைப்பின் சீர்குலைவு), நுரையீரல் நுண்குழாய்களின் உள் புறணி போன்ற நுரையீரல் பாரன்கிமாவின் நாள்பட்ட நோயியல் அடங்கும். ஃபைப்ரோலாஸ்டோசிஸ் பெரும்பாலும் நுரையீரல் மற்றும் ப்ளூராவின் திசுக்களில் நார்ச்சத்து மாற்றங்களுக்கு ஒரு போக்குடன் கூடிய முற்போக்கான நிமோனியாவின் சிறப்பு அரிய வடிவமாகக் கருதப்படுகிறது.
ஆரம்பத்திலேயே நோயைக் கண்டறிவது கிட்டத்தட்ட சாத்தியமற்றது, ஏனெனில் அது சுமார் 10 ஆண்டுகளுக்கு தன்னை நினைவூட்டாமல் இருக்கலாம். இந்தக் காலகட்டம் தெளிவான இடைவெளி என்று அழைக்கப்படுகிறது. நுரையீரலின் அளவு மற்றும் வாயு பரிமாற்றத்தை இன்னும் பாதிக்காத நோயியல் மாற்றங்களின் தொடக்கத்தை, சுவாச மண்டலத்தின் மற்றொரு நோய் அல்லது காயம் தொடர்பாக நுரையீரலின் விரிவான பரிசோதனையின் போது, தற்செயலாகக் கண்டறிய முடியும்.
இந்த நோய் அறிகுறிகளின் மெதுவான முன்னேற்றத்தால் வகைப்படுத்தப்படுகிறது, எனவே நோயின் முதல் வெளிப்பாடுகள் அதன் தொடக்கத்திலிருந்து கணிசமாக தாமதமாகலாம். அறிகுறிகள் படிப்படியாக தீவிரமடைகின்றன.
இந்த நோயின் முதல் அறிகுறிகளில் கவனம் செலுத்த வேண்டியது இருமல் மற்றும் மூச்சுத் திணறல் அதிகரிப்பது. இத்தகைய அறிகுறிகள் பெரும்பாலும் முந்தைய சுவாச நோயின் விளைவாக மாறும், எனவே அவை நீண்ட காலத்திற்கு சளி மற்றும் அதன் விளைவுகளுடன் தொடர்புடையதாக இருக்கலாம். மூச்சுத் திணறல் பெரும்பாலும் இதயக் கோளாறு அல்லது வயது தொடர்பான மாற்றங்களாகக் கருதப்படுகிறது. எல்லாவற்றிற்கும் மேலாக, முதுமையை நெருங்கும் மக்களில் இந்த நோய் கண்டறியப்படுகிறது.
நோயாளிகள் மற்றும் மருத்துவர்களால் பரிசோதிக்கப்படும் போது தவறுகள் ஏற்படலாம், இது ஆபத்தான நோயை தாமதமாகக் கண்டறிய வழிவகுக்கிறது. இருமலுக்கு கவனம் செலுத்துவது மதிப்புக்குரியது, இது ஃபைப்ரோலாஸ்டோசிஸில் உற்பத்தி செய்யாது, ஆனால் மியூகோலிடிக்ஸ் மற்றும் எக்ஸ்பெக்டோரண்டுகளால் தூண்டப்படுவதில்லை, ஆனால் ஆன்டிடூசிவ்களால் நிறுத்தப்படுகிறது. இந்த வகையான நீடித்த இருமல் நுரையீரல் ஃபைப்ரோலாஸ்டோசிஸின் சிறப்பியல்பு அறிகுறியாகும்.
மூச்சுத் திணறல், நுரையீரலில் உள்ள அல்வியோலர் குழிகளின் அளவு மற்றும் எண்ணிக்கையில் குறைவு (தேன்கூடு போல எக்ஸ்ரேயில் உறுப்பின் பாரன்கிமா தெரியும்) காரணமாக படிப்படியாக ஏற்படும் சுவாசக் கோளாறு காரணமாக ஏற்படுகிறது. உடல் உழைப்பின் செல்வாக்கின் கீழ், முதலில் குறிப்பிடத்தக்கதாகவும், பின்னர் சிறியதாகவும் கூட, அறிகுறி தீவிரமடைகிறது. நோய் முன்னேறும்போது, அது மோசமடைகிறது, இது நோயாளியின் இயலாமை மற்றும் மரணத்தை ஏற்படுத்துகிறது.
ஃபைப்ரோலாஸ்டோசிஸின் முன்னேற்றம் பொதுவான நிலையில் சரிவுடன் சேர்ந்துள்ளது: ஹைபோக்ஸியா பலவீனம் மற்றும் தலைச்சுற்றலுக்கு வழிவகுக்கிறது, உடல் எடை குறைகிறது (பசியின்மை உருவாகிறது), நகங்களின் ஃபாலாங்க்கள் முருங்கைக்காய் வகைக்கு மாறுகின்றன, தோல் வெளிர் நிறமாகி, நோயுற்ற தோற்றத்தைக் கொண்டுள்ளது.
பாதி நோயாளிகளுக்கு மூச்சு விடுவதில் சிரமம் மற்றும் மார்பு வலி போன்ற குறிப்பிட்ட அறிகுறிகளை உருவாக்குகின்றன, இது நியூமோதோராக்ஸின் சிறப்பியல்பு (பிளூரல் குழியில் வாயுக்கள் குவிதல்). காயங்கள், முதன்மை மற்றும் இரண்டாம் நிலை நுரையீரல் நோய்கள், முறையற்ற சிகிச்சை ஆகியவற்றின் விளைவாகவும் இந்த ஒழுங்கின்மை ஏற்படலாம், எனவே இதை கண்டறிய முடியாது.
கார்டியாக் ஃபைப்ரோலாஸ்டோசிஸ், அத்துடன் நுரையீரலில் இணைப்பு திசு வளர்ச்சியின் நோயியல் ஆகியவை பின்வருமாறு வகைப்படுத்தப்படுகின்றன: வெளிர் தோல், எடை இழப்பு, பலவீனம், இது பெரும்பாலும் பராக்ஸிஸ்மல், மூச்சுத் திணறல். சளி அல்லது தொற்று அறிகுறிகள் இல்லாமல் தொடர்ந்து சப்ஃபிரைல் வெப்பநிலையும் காணப்படலாம்.
பல நோயாளிகளுக்கு கல்லீரல் அளவில் மாற்றங்கள் ஏற்படுகின்றன. இது செயலிழப்பு அறிகுறிகள் இல்லாமல் அளவு அதிகரிக்கிறது. கால்கள், முகம், கைகள் மற்றும் சாக்ரல் பகுதியின் வீக்கமும் சாத்தியமாகும்.
இந்த நோயின் ஒரு சிறப்பியல்பு வெளிப்பாடானது இதயத்தின் சீர்குலைவுடன் தொடர்புடைய அதிகரித்து வரும் சுற்றோட்ட செயலிழப்பு என்று கருதப்படுகிறது. இந்த வழக்கில், டாக்ரிக்கார்டியா (அதிகரித்த இதயத் துடிப்பு, பெரும்பாலும் அரித்மியாவுடன் இணைந்து), மூச்சுத் திணறல் (உடல் செயல்பாடு இல்லாதது உட்பட), திசு சயனோசிஸ் (இரத்தத்தில் கார்பாக்சிஹெமோகுளோபின் குவிவதால் ஏற்படும் நீல நிறம், அதாவது இரத்த ஓட்டம் சீர்குலைவதால் கார்பன் டை ஆக்சைடுடன் ஹீமோகுளோபின் கலவை, அதன்படி வாயு பரிமாற்றம்) கண்டறியப்படுகிறது.
இந்த நிலையில், இந்த நோயியல் உள்ள குழந்தை பிறந்த உடனேயே அல்லது ஒரு குறிப்பிட்ட காலத்திற்குப் பிறகு அறிகுறிகள் தோன்றக்கூடும். வயதான குழந்தைகள் மற்றும் பெரியவர்கள் பாதிக்கப்படும்போது, கடுமையான இதய செயலிழப்பு அறிகுறிகள் பொதுவாக சுவாச நோய்த்தொற்றின் பின்னணியில் தோன்றும், இது ஒரு தூண்டுதலாக செயல்படுகிறது. [ 4 ]
குழந்தைகளில் ஃபைப்ரோலாஸ்டோசிஸ்
நுரையீரல் ஃபைப்ரோலாஸ்டோசிஸ் என்பது பெரியவர்களின் நோயாக இருந்தால், பெரும்பாலும் குழந்தைப் பருவத்தில் தோன்றி, நீண்ட காலமாகத் தன்னை வெளிப்படுத்திக் கொள்ளவில்லை என்றால், இதயத்தின் எண்டோகார்டியத்தின் இதேபோன்ற நோயியல் பெரும்பாலும் குழந்தை பிறப்பதற்கு முன்பே தோன்றும் மற்றும் பிறந்த முதல் தருணங்களிலிருந்தே அவரது வாழ்க்கையை பாதிக்கிறது. இந்த அரிதான ஆனால் கடுமையான நோயியல்தான் குழந்தைகளில் சரிசெய்ய கடினமான இதய செயலிழப்பின் வளர்ச்சிக்கு காரணமாகும், அவர்களில் பலர் 2 ஆண்டுகளுக்குள் இறக்கின்றனர். [ 5 ]
புதிதாகப் பிறந்த குழந்தைகளில் எண்டோகார்டியல் ஃபைப்ரோலாஸ்டோசிஸ் என்பது பெரும்பாலான சந்தர்ப்பங்களில், பிரசவத்திற்கு முந்தைய காலத்தில் குழந்தையின் உடலில் ஏற்படும் நோயியல் செயல்முறைகளின் விளைவாகும். தாயிடமிருந்து பெறப்பட்ட தொற்றுகள், மரபணு மாற்றங்கள், இருதய அமைப்பின் வளர்ச்சியில் ஏற்படும் அசாதாரணங்கள், பரம்பரை வளர்சிதை மாற்ற நோய்கள் - இவை அனைத்தும், விஞ்ஞானிகளின் கூற்றுப்படி, இதயத்தின் சவ்வுகளில் உள்ள இணைப்பு திசுக்களில் மாற்றங்களுக்கு வழிவகுக்கும். குறிப்பாக 4-7 மாத கரு ஒரே நேரத்தில் இரண்டு அல்லது அதற்கு மேற்பட்ட காரணிகளுக்கு ஆளானால்.
உதாரணமாக, இதயம் மற்றும் கரோனரி நாளங்களின் வளர்ச்சியில் ஏற்படும் அசாதாரணங்கள் (ஸ்டெனோசிஸ், அட்ரேசியா, பெருநாடியின் சுருக்கம், மாரடைப்பு செல்களின் அசாதாரண வளர்ச்சி, எண்டோகார்டியல் பலவீனம் போன்றவை), திசு இஸ்கெமியாவுக்கு பங்களிக்கின்றன, இது தொற்று காரணமாக ஏற்படும் அழற்சி செயல்முறையுடன் இணைந்து, குழந்தை அதிகமாகவோ அல்லது குறைவாகவோ உயிர்வாழும் வாய்ப்பை இழக்கச் செய்கிறது. உறுப்பு வளர்ச்சி குறைபாடுகளை இன்னும் உடனடியாக சரிசெய்ய முடியும் என்றாலும், முற்போக்கான ஃபைப்ரோலாஸ்டோசிஸை மெதுவாக்க முடியும், ஆனால் குணப்படுத்த முடியாது.
பொதுவாக, இரண்டாவது அல்லது மூன்றாவது மூன்று மாதங்களில் அல்ட்ராசவுண்ட் நோயறிதலின் போது கர்ப்ப காலத்தில் கருவில் உள்ள கார்டியாக் ஃபைப்ரோலாஸ்டோசிஸ் ஏற்கனவே கண்டறியப்படுகிறது. 20 முதல் 38 வாரங்களில் அல்ட்ராசவுண்ட் மற்றும் எக்கோ கார்டியோகிராஃபி ஹைப்பர்எக்கோஜெனிசிட்டியைக் காட்டியது, இது எண்டோகார்டியத்தின் தடித்தல் மற்றும் சுருக்கத்தைக் குறிக்கிறது (பொதுவாக பரவுகிறது, குறைவாக அடிக்கடி குவியமாக இருக்கும்), இதயத்தின் அளவு மற்றும் வடிவத்தில் மாற்றம் (உறுப்பு பெரிதாகி ஒரு பந்து அல்லது தோட்டாவின் வடிவத்தை எடுக்கும், உள் கட்டமைப்புகள் படிப்படியாக மென்மையாக்கப்படுகின்றன). [ 6 ]
30-35% வழக்குகளில், கர்ப்பத்தின் 26 வாரங்களுக்கு முன்பு ஃபைப்ரோலாஸ்டோசிஸ் கண்டறியப்பட்டது, 65-70% இல் - அடுத்தடுத்த காலகட்டத்தில். புதிதாகப் பிறந்த குழந்தைகளில் 80% க்கும் அதிகமானவர்களில், ஃபைப்ரோலாஸ்டோசிஸ் அடைப்பு இதயக் குறைபாடுகளுடன் இணைக்கப்படுகிறது, அதாவது, அதன் கண்டறிதலின் ஆரம்ப கட்டங்கள் இருந்தபோதிலும் இது இரண்டாம் நிலை. பாதிக்கப்பட்ட குழந்தைகளில் பாதி பேரில் இடது வென்ட்ரிகுலர் ஹைப்பர் பிளாசியா கண்டறியப்பட்டது, இது இந்த குறிப்பிட்ட இதய அமைப்பின் ஃபைப்ரோலாஸ்டோசிஸின் அதிக பரவலை விளக்குகிறது. எண்டோகார்டியல் பெருக்கம் உள்ள குழந்தைகளில் மூன்றில் ஒரு பங்கில் தீர்மானிக்கப்படும் பெருநாடி மற்றும் அதன் வால்வின் நோயியல், இடது வென்ட்ரிகுலர் அறையின் அதிகரிப்பு (விரிவாக்கம்) மற்றும் அதன் செயல்பாட்டில் இடையூறுக்கு வழிவகுக்கிறது.
கருவி மூலம் உறுதிப்படுத்தப்பட்ட இதய ஃபைப்ரோலாஸ்டோசிஸ் ஏற்பட்டால், மருத்துவர்கள் கர்ப்பத்தை நிறுத்த பரிந்துரைக்கின்றனர். மருத்துவ கருக்கலைப்பை மறுத்த தாய்மார்களின் பிறக்கும் அனைத்து குழந்தைகளிலும், நோயின் அறிகுறிகள் உறுதிப்படுத்தப்பட்டன. ஃபைப்ரோலாஸ்டோசிஸின் சிறப்பியல்பு இதய செயலிழப்பு அறிகுறிகள் ஒரு வருடத்திற்குள் தோன்றும் (அரிதாக 2-3 வது வருட வாழ்க்கையில்). நோயின் ஒருங்கிணைந்த வடிவத்தைக் கொண்ட குழந்தைகளில், இதய செயலிழப்பு அறிகுறிகள் வாழ்க்கையின் முதல் நாட்களிலிருந்தே கண்டறியப்படுகின்றன.
குழந்தைகளில் முதன்மை மற்றும் ஒருங்கிணைந்த ஃபைப்ரோலாஸ்டோசிஸின் பிறவி வடிவங்கள் பெரும்பாலும் கடுமையான இதய செயலிழப்புடன் விரைவான போக்கைக் கொண்டுள்ளன. குறைந்த செயல்பாடு, குழந்தையின் சோம்பல், விரைவான சோர்வு காரணமாக தாய்ப்பால் கொடுக்க மறுப்பது, பசியின்மை, அதிகரித்த வியர்வை ஆகியவை உடல்நலக்குறைவைக் குறிக்கின்றன. இவை அனைத்தும் குழந்தை நன்றாக எடை அதிகரிக்கவில்லை என்பதற்கு வழிவகுக்கிறது. குழந்தையின் தோல் வலிமிகுந்த வகையில் வெளிர் நிறமாக இருக்கும், சிலவற்றில் நீல நிறத்துடன், பெரும்பாலும் நாசோலாபியல் முக்கோணத்தில் இருக்கும்.
நோய் எதிர்ப்பு சக்தி குறைவாக இருப்பதற்கான அறிகுறிகள் இருப்பதால், அத்தகைய குழந்தைகள் அடிக்கடி மற்றும் விரைவாக சுவாச நோய்த்தொற்றுகளைப் பிடித்து, நிலைமையை சிக்கலாக்குகிறார்கள். சில நேரங்களில் வாழ்க்கையின் முதல் நாட்கள் மற்றும் மாதங்களில், குழந்தைக்கு எந்த சுற்றோட்டக் கோளாறுகளும் ஏற்படாது, ஆனால் அடிக்கடி ஏற்படும் தொற்றுகள் மற்றும் நுரையீரல் நோய்கள் இதய செயலிழப்பு வளர்ச்சிக்கு ஒரு தூண்டுதலாக மாறும்.
புதிதாகப் பிறந்த குழந்தைகள் மற்றும் சந்தேகிக்கப்படும் ஃபைப்ரோலாஸ்டோசிஸ் உள்ள அல்லது முன்னர் கண்டறியப்பட்ட இளம் குழந்தைகளின் கூடுதல் சுகாதார பரிசோதனைகளில் குறைந்த இரத்த அழுத்தம் (ஹைபோடென்ஷன்), விரிவடைந்த இதய அளவு (கார்டியோமெகலி), இதயத்தைக் கேட்கும்போது மந்தமான தொனிகள், சில நேரங்களில் மிட்ரல் வால்வு பற்றாக்குறையின் சிறப்பியல்பு சிஸ்டாலிக் முணுமுணுப்பு, டாக்ரிக்கார்டியா, மூச்சுத் திணறல் ஆகியவை காணப்பட்டன. நுரையீரலைக் கேட்பது மூச்சுத்திணறல் இருப்பதைக் காட்டுகிறது, இது நெரிசலைக் குறிக்கிறது.
இடது வென்ட்ரிக்கிளுக்கு ஏற்படும் எண்டோகார்டியல் சேதம் பெரும்பாலும் இதயத்தின் தசை அடுக்கு (மயோர்கார்டியம்) பலவீனமடைய வழிவகுக்கிறது. சாதாரண இதய தாளம் இரண்டு தாள ரீதியாக மாறி மாறி வரும் டோன்களைக் கொண்டுள்ளது. ஃபைப்ரோலாஸ்டோசிஸுடன், மூன்றாவது (மற்றும் சில நேரங்களில் நான்காவது) டோன் தோன்றக்கூடும். அத்தகைய நோயியல் தாளம் தெளிவாகக் கேட்கக்கூடியது மற்றும் அதன் ஒலியில் ஒரு குதிரையின் மூன்று துடிப்பு நடையை (கேலப்) ஒத்திருக்கிறது, அதனால்தான் இது கேலப் ரிதம் என்று அழைக்கப்படுகிறது.
இளம் குழந்தைகளில் ஃபைப்ரோலாஸ்டோசிஸின் மற்றொரு அறிகுறி இதயக் கூம்பு தோன்றுவது. உண்மை என்னவென்றால், பிரசவத்திற்குப் பிந்தைய காலத்தில் குழந்தையின் விலா எலும்புகள் எலும்புகளாக இல்லாமல் இருக்கும், மேலும் அவை குருத்தெலும்பு திசுக்களால் குறிக்கப்படுகின்றன. இதயத்தின் அளவு அதிகரிப்பது "மென்மையான" விலா எலும்புகளில் அழுத்தத் தொடங்குகிறது, இதன் விளைவாக அவை வளைந்து நிரந்தர முன்னோக்கி வளைந்த வடிவத்தை (இதயக் கூம்பு) எடுக்கின்றன. பெரியவர்களில் ஃபைப்ரோலாஸ்டோசிஸுடன், விலா எலும்புகளின் எலும்பு திசுக்களின் வலிமை மற்றும் விறைப்பு காரணமாக ஒரு இதயக் கூம்பு உருவாகாது, இதயத்தின் அனைத்து கட்டமைப்புகளிலும் அதிகரிப்பு ஏற்பட்டாலும் கூட.
இதயக் கூம்பு உருவாவது அதன் தன்மையைக் குறிப்பிடாமல் பிறவி இதயக் குறைபாட்டை மட்டுமே குறிக்கிறது. ஆனால் எப்படியிருந்தாலும், இது இதயத்தின் அளவு மற்றும் அதன் வென்ட்ரிக்கிள்களின் அதிகரிப்புடன் தொடர்புடையது.
குழந்தைகளில் ஃபைப்ரோலாஸ்டோசிஸில் எடிமா நோய்க்குறி அரிதாகவே கண்டறியப்படுகிறது, ஆனால் பல குழந்தைகளுக்கு விரிவடைந்த கல்லீரல் உள்ளது, இது விலா எலும்பு வளைவின் விளிம்பிற்கு அடியில் இருந்து சராசரியாக 3 செ.மீ வரை நீண்டு செல்லத் தொடங்குகிறது.
ஃபைப்ரோலாஸ்டோசிஸ் ஏற்பட்டால் (உதாரணமாக, இது இதய சவ்வுகளின் அழற்சி நோய்களின் விளைவாகும்), மருத்துவ படம் பெரும்பாலும் மெதுவாக முன்னேறும். சிறிது நேரம், அறிகுறிகள் முற்றிலும் இல்லாமல் இருக்கலாம், பின்னர் இதய செயலிழப்புக்கான பலவீனமான அறிகுறிகள் உடல் உழைப்பின் போது மூச்சுத் திணறல், அதிகரித்த இதய துடிப்பு, விரைவான சோர்வு மற்றும் குறைந்த உடல் சகிப்புத்தன்மை போன்ற வடிவங்களில் தோன்றும். சிறிது நேரம் கழித்து, கல்லீரல் பெரிதாகத் தொடங்குகிறது, வீக்கம் மற்றும் தலைச்சுற்றல் தோன்றும்.
வாங்கிய ஃபைப்ரோலாஸ்டோசிஸின் அனைத்து அறிகுறிகளும் குறிப்பிட்டவை அல்ல, இது நோயின் நோயறிதலை சிக்கலாக்குகிறது, கார்டியோமயோபதி, கல்லீரல் மற்றும் சிறுநீரக நோயை ஒத்திருக்கிறது. இந்த நோய் பெரும்பாலும் கடுமையான இதய செயலிழப்பு கட்டத்தில் கண்டறியப்படுகிறது, இது சிகிச்சையின் முடிவுகளை எதிர்மறையாக பாதிக்கிறது.
சிக்கல்கள் மற்றும் விளைவுகள்
இதயம் மற்றும் நுரையீரலின் ஃபைப்ரோலாஸ்டோசிஸ் என்பது ஒரு தீவிரமான நோயியல் என்று சொல்ல வேண்டும், இதன் போக்கு பல்வேறு சூழ்நிலைகளைப் பொறுத்தது. பிறவி இதயக் குறைபாடுகள் நிலைமையை கணிசமாக சிக்கலாக்குகின்றன, இது சிறு வயதிலேயே அறுவை சிகிச்சை மூலம் அகற்றப்படலாம், ஆனால் அதே நேரத்தில் இறப்புக்கான அதிக ஆபத்து (தோராயமாக 10%) உள்ளது.
நோய் விரைவில் உருவாகினால், அதன் விளைவுகள் மிகவும் கடுமையானதாக இருக்கும் என்று நம்பப்படுகிறது. பெரும்பாலான சந்தர்ப்பங்களில் பிறவி ஃபைப்ரோலாஸ்டோசிஸ் இதய செயலிழப்பின் விரைவான முன்னேற்றத்துடன் ஒரு முழுமையான அல்லது கடுமையான போக்கைக் கொண்டிருப்பதன் மூலம் இது உறுதிப்படுத்தப்படுகிறது. 6 மாதங்களுக்கும் குறைவான குழந்தையில் கடுமையான இதய செயலிழப்பு ஏற்படுவது ஒரு மோசமான முன்கணிப்பு அறிகுறியாகக் கருதப்படுகிறது.
இருப்பினும், சிகிச்சையானது இதய செயல்பாட்டை முழுமையாக மீட்டெடுப்பதற்கு உத்தரவாதம் அளிக்காது, ஆனால் இதய செயலிழப்பு அறிகுறிகளின் முன்னேற்றத்தை மட்டுமே குறைக்கிறது. மறுபுறம், அத்தகைய ஆதரவான சிகிச்சை இல்லாதது குழந்தையின் வாழ்க்கையின் முதல் இரண்டு ஆண்டுகளுக்குள் மரணத்திற்கு வழிவகுக்கிறது.
ஒரு குழந்தையின் வாழ்க்கையின் முதல் நாட்கள் மற்றும் மாதங்களில் இதய செயலிழப்பு கண்டறியப்பட்டால், அந்தக் குழந்தை ஒரு வாரம் கூட உயிர்வாழ வாய்ப்பில்லை. சிகிச்சைக்கான பதில் குழந்தைகளிடையே மாறுபடும். சிகிச்சை விளைவு இல்லாத நிலையில், கிட்டத்தட்ட எந்த நம்பிக்கையும் இல்லை. ஆனால் வழங்கப்பட்ட உதவியுடன், நோய்வாய்ப்பட்ட குழந்தையின் ஆயுட்காலம் குறுகியதாக இருக்கும் (பல மாதங்கள் முதல் பல ஆண்டுகள் வரை).
ஃபைப்ரோலாஸ்டோசிஸை ஏற்படுத்திய பிறவி இதயக் குறைபாடுகளை அறுவை சிகிச்சை செய்து சரிசெய்வது பொதுவாக நோயாளியின் நிலையை மேம்படுத்துகிறது. இடது வென்ட்ரிகுலர் ஹைப்பர் பிளாசியாவின் வெற்றிகரமான அறுவை சிகிச்சை மற்றும் மருத்துவரின் தேவைகளுக்கு இணங்குவதன் மூலம், நோய் ஒரு தீங்கற்ற போக்கைப் பெறக்கூடும்: இதய செயலிழப்பு முன்னேற்றத்தின் அறிகுறிகள் இல்லாமல் நாள்பட்ட போக்கைக் கொண்டிருக்கும். அத்தகைய முடிவுக்கான நம்பிக்கை சிறியதாக இருந்தாலும்.
கார்டியாக் ஃபைப்ரோலாஸ்டோசிஸின் பெறப்பட்ட வடிவத்தைப் பொறுத்தவரை, அது விரைவாக நாள்பட்டதாக மாறி படிப்படியாக முன்னேறும். மருந்துகள் செயல்முறையை மெதுவாக்கும், ஆனால் அதை நிறுத்த முடியாது.
நுரையீரல் ஃபைப்ரோலாஸ்டோசிஸ், ஒளி காலத்திற்குப் பிறகு உறுப்பின் பாரன்கிமா மற்றும் சவ்வுகளில் மாற்றங்கள் தோன்றும் நேரத்தைப் பொருட்படுத்தாமல், வேகமாக முன்னேறத் தொடங்கி, உண்மையில் ஒரு சில ஆண்டுகளில் ஒரு நபரைக் கொன்று, கடுமையான சுவாசக் கோளாறை ஏற்படுத்துகிறது. சோகமான விஷயம் என்னவென்றால், நோய்க்கு சிகிச்சையளிப்பதற்கான பயனுள்ள முறைகள் இன்னும் உருவாக்கப்படவில்லை. [ 7 ]
கண்டறியும் ஃபைப்ரோலாஸ்டோசிஸ்
பெரும்பாலான சந்தர்ப்பங்களில் சிறு வயதிலேயே கண்டறியப்படும் எண்டோமயோகார்டியல் ஃபைப்ரோலாஸ்டோசிஸ் ஒரு பிறவி நோயாகும். குழந்தைப் பருவத்தின் பிற்பகுதியிலும், முதிர்வயதிலும் காயங்கள் மற்றும் உடலியல் நோய்களின் சிக்கலாக இந்த நோய் உருவாகத் தொடங்கிய அரிய நிகழ்வுகளை நாம் விலக்கினால், மகப்பேறுக்கு முற்பட்ட காலத்தில், அதாவது குழந்தை பிறப்பதற்கு முன்பு நோயியலை அடையாளம் காண முடியும்.
எண்டோகார்டியல் திசுக்களில் ஏற்படும் நோயியல் மாற்றங்கள், கருவின் இதயத்தின் வடிவத்தில் ஏற்படும் மாற்றங்கள் மற்றும் அதன் செயல்பாட்டின் சில அம்சங்கள், ஃபைப்ரோலாஸ்டோசிஸின் சிறப்பியல்பு ஆகியவற்றை கர்ப்பத்தின் 14 வது வாரத்திலேயே தீர்மானிக்க முடியும் என்று மருத்துவர்கள் நம்புகின்றனர். ஆனால் இது இன்னும் மிகக் குறுகிய காலமாகும், மேலும் இந்த நோய் சிறிது நேரம் கழித்து, கர்ப்பத்தின் மூன்றாவது மூன்று மாதங்களுக்கு நெருக்கமாகவும், சில சமயங்களில் பிரசவத்திற்கு சில மாதங்களுக்கு முன்பும் வெளிப்படும் என்பதை நிராகரிக்க முடியாது. அதனால்தான், கர்ப்பிணிப் பெண்களைக் கண்காணிக்கும் போது, பல வார இடைவெளியில் கருவின் இதயத்தின் மருத்துவ அல்ட்ராசவுண்ட் பரிசோதனைகளை நடத்த பரிந்துரைக்கப்படுகிறது.
அடுத்த அல்ட்ராசவுண்ட் பரிசோதனையின் போது மருத்துவர்கள் எந்த அறிகுறிகளால் நோயை சந்தேகிக்க முடியும்? நோயின் வடிவத்தைப் பொறுத்தது அதிகம். பெரும்பாலும், இடது வென்ட்ரிக்கிளின் பகுதியில் ஃபைப்ரோலாஸ்டோசிஸ் கண்டறியப்படுகிறது, ஆனால் இந்த அமைப்பு எப்போதும் பெரிதாகாது. இதயத்தின் விரிவாக்கப்பட்ட இடது வென்ட்ரிக்கிளுடன் கூடிய நோயின் விரிவடைந்த வடிவம், அல்ட்ராசவுண்ட் பரிசோதனையின் போது இதயத்தின் கோள வடிவத்தால் எளிதில் தீர்மானிக்கப்படுகிறது, இதன் உச்சம் இடது வென்ட்ரிக்கிள், உறுப்பின் அளவு பொதுவான அதிகரிப்பு மற்றும் வலது வென்ட்ரிக்கிளை நோக்கி இன்டர்வென்ட்ரிகுலர் செப்டம் வீக்கம் ஆகியவற்றைக் குறிக்கிறது. ஆனால் ஃபைப்ரோலாஸ்டோசிஸின் முக்கிய அறிகுறி எண்டோகார்டியத்தின் தடித்தல், அதே போல் இந்த கட்டமைப்புகளின் எக்கோஜெனிசிட்டியில் ஒரு சிறப்பியல்பு அதிகரிப்புடன் கூடிய இதய செப்டா, இது ஒரு குறிப்பிட்ட அல்ட்ராசவுண்ட் பரிசோதனையால் தீர்மானிக்கப்படுகிறது.
இருதயவியல் திட்டங்களுடன் சிறப்பு அல்ட்ராசவுண்ட் உபகரணங்களைப் பயன்படுத்தி இந்த ஆய்வு நடத்தப்படுகிறது. கரு எக்கோ கார்டியோகிராபி தாய் அல்லது பிறக்காத குழந்தைக்கு தீங்கு விளைவிப்பதில்லை, ஆனால் இதயத்தில் உடற்கூறியல் மாற்றங்களை அடையாளம் காண்பது மட்டுமல்லாமல், கரோனரி நாளங்களின் நிலை, அவற்றில் இரத்தக் கட்டிகள் இருப்பது மற்றும் இதய சவ்வுகளின் தடிமன் மாற்றங்களை தீர்மானிக்கவும் அனுமதிக்கிறது.
அல்ட்ராசவுண்ட் முடிவுகளின் டிகோடிங்கின் போது விலகல்கள் முன்னிலையில் மட்டுமல்லாமல், தாயின் தொற்று (குறிப்பாக வைரஸ்), சக்திவாய்ந்த மருந்துகளை எடுத்துக்கொள்வது, பரம்பரை முன்கணிப்பு, வளர்சிதை மாற்றக் கோளாறுகள் இருப்பது, அத்துடன் வயதான குழந்தைகளில் பிறவி இதய நோய்க்குறியியல் போன்றவற்றிலும் கரு எக்கோ கார்டியோகிராபி பரிந்துரைக்கப்படுகிறது.
கரு எக்கோ கார்டியோகிராஃபி மூலம் பிற பிறவி ஃபைப்ரோலாஸ்டோசிஸ் வடிவங்களையும் கண்டறிய முடியும். எடுத்துக்காட்டாக, வலது வென்ட்ரிக்கிளின் ஃபைப்ரோலாஸ்டோசிஸ், இடது வென்ட்ரிக்கிள் மற்றும் அருகிலுள்ள கட்டமைப்புகளுக்கு ஒரே நேரத்தில் சேதம் விளைவிக்கும் ஒரு பரவலான செயல்முறை: வலது வென்ட்ரிக்கிள், இதய வால்வுகள், ஏட்ரியா, ஃபைப்ரோலாஸ்டோசிஸின் ஒருங்கிணைந்த வடிவங்கள், வென்ட்ரிக்கிள்களின் உள் புறணி தடிமனாகி, நோயியல் செயல்பாட்டில் மையோகார்டியத்தின் ஒரு பகுதியின் ஈடுபாட்டுடன் கூடிய எண்டோமயோகார்டியல் ஃபைப்ரோலாஸ்டோசிஸ் (பொதுவாக சுவரின் த்ரோம்போசிஸுடன் இணைந்து).
மகப்பேறுக்கு முற்பட்ட வயதில் கண்டறியப்பட்ட எண்டோகார்டியல் ஃபைப்ரோலாஸ்டோசிஸின் முன்கணிப்பு மிகவும் மோசமானது, எனவே இந்த விஷயத்தில் கர்ப்பத்தை நிறுத்த மருத்துவர்கள் பரிந்துரைக்கின்றனர். நோயியலை வெளிப்படுத்திய முதல் பரிசோதனைக்குப் பிறகு 4 வாரங்களுக்குப் பிறகு மீண்டும் மீண்டும் செய்யப்படும் கருவின் இதயத்தின் அல்ட்ராசவுண்ட் ஸ்கேன் மூலம் தவறான நோயறிதலுக்கான சாத்தியக்கூறு விலக்கப்படுகிறது. கர்ப்பத்தை நிறுத்துவது அல்லது பராமரிப்பது குறித்த இறுதி முடிவு பெற்றோரிடமே உள்ளது என்பது தெளிவாகிறது, ஆனால் அவர்கள் குழந்தையை எந்த வகையான வாழ்க்கைக்குக் கண்டனம் செய்கிறார்கள் என்பதை அவர்கள் அறிந்திருக்க வேண்டும்.
கர்ப்ப காலத்தில் எண்டோகார்டியல் ஃபைப்ரோலாஸ்டோசிஸ் எப்போதும் கண்டறியப்படுவதில்லை, குறிப்பாக அனைத்து கர்ப்பிணித் தாய்மார்களும் மகளிர் சுகாதார மருத்துவமனையில் பதிவு செய்து தடுப்பு அல்ட்ராசவுண்ட் நோயறிதலுக்கு உட்படுவதில்லை என்பதைக் கருத்தில் கொண்டு. வயிற்றில் இருக்கும் குழந்தையின் நோய் கர்ப்பிணிப் பெண்ணின் நிலையில் கிட்டத்தட்ட எந்த விளைவையும் ஏற்படுத்தாது, எனவே நோய்வாய்ப்பட்ட குழந்தையின் பிறப்பு பெரும்பாலும் விரும்பத்தகாத ஆச்சரியமாக மாறும்.
சில சந்தர்ப்பங்களில், குழந்தை பிறந்து பல மாதங்களுக்குப் பிறகு குழந்தையின் நோயைப் பற்றி பெற்றோர்களும் மருத்துவர்களும் அறிந்துகொள்கிறார்கள். இந்த விஷயத்தில், ஆய்வக இரத்தப் பரிசோதனைகள் சோடியம் செறிவு அதிகரிப்பதைத் தவிர வேறு எதையும் காட்டாது (ஹைப்பர்நெட்ரீமியா). ஆனால் அவற்றின் முடிவுகள் அழற்சி நோய்களை விலக்க வேறுபட்ட நோயறிதல்களை நடத்துவதில் பயனுள்ளதாக இருக்கும்.
கருவி நோயறிதலுக்கான நம்பிக்கை இன்னும் உள்ளது. ஃபைப்ரோலாஸ்டோசிஸ் விஷயத்தில் இதயத்தின் நிலையான ஆய்வு (ECG) குறிப்பாகக் குறிக்கவில்லை. இது இதயத்தில் ஏற்படும் தொந்தரவுகள் மற்றும் இதய தசையின் மின் கடத்துத்திறனை அடையாளம் காண உதவுகிறது, ஆனால் அத்தகைய கோளாறுகளுக்கான காரணங்களைக் குறிப்பிடவில்லை. இதனால், ECG மின்னழுத்தத்தில் ஏற்படும் மாற்றம் (இளம் வயதில் இது பொதுவாக குறைத்து மதிப்பிடப்படுகிறது, வயதான காலத்தில் - மாறாக, அதிகமாக அதிகமாக) கார்டியோமயோபதியைக் குறிக்கிறது, இது இதய நோய்க்குறியீடுகளுடன் மட்டுமல்லாமல், வளர்சிதை மாற்றக் கோளாறுகளுடனும் தொடர்புடையதாக இருக்கலாம். டாக்ரிக்கார்டியா என்பது இதய நோய்களின் அறிகுறியாகும். மேலும் இதயத்தின் இரண்டு வென்ட்ரிக்கிள்களும் பாதிக்கப்பட்டிருந்தால், கார்டியோகிராம் பொதுவாக சாதாரணமாகத் தோன்றலாம். [ 8 ]
கம்ப்யூட்டட் டோமோகிராபி (CT) என்பது இருதயக் கால்சிஃபிகேஷனைக் கண்டறிவதற்கும் பெரிகார்டிடிஸைத் தவிர்ப்பதற்கும் ஒரு சிறந்த ஊடுருவாத கருவியாகும்.[ 9 ]
பயாப்ஸி என்பது ஊடுருவக்கூடியது என்பதால், ஃபைப்ரோலாஸ்டோசிஸைக் கண்டறிவதில் காந்த அதிர்வு இமேஜிங் (MRI) பயனுள்ளதாக இருக்கும். மாரடைப்பு துளையிடும் வரிசையில் ஹைப்போஇன்டென்ஸ் ரிம் மற்றும் தாமதமான விரிவாக்க வரிசையில் ஹைப்போஇன்டென்ஸ் ரிம் ஆகியவை ஃபைப்ரோலாஸ்டோசிஸைக் குறிக்கின்றன.[ 10 ]
ஆனால் இது ஆய்வை கைவிட வேண்டும் என்று அர்த்தமல்ல, ஏனெனில் இது இதயத்தின் வேலையின் தன்மையையும் இதய செயலிழப்பை உருவாக்கும் அளவையும் தீர்மானிக்க உதவுகிறது.
இதய செயலிழப்பு அறிகுறிகள் தோன்றி, நோயாளி இது குறித்து மருத்துவரை அணுகும்போது, நோயாளிக்கு மார்பு எக்ஸ்ரே, கம்ப்யூட்டட் டோமோகிராபி அல்லது இதயத்தின் காந்த அதிர்வு இமேஜிங், எக்கோ கார்டியோகிராபி (எக்கோசிஜி) ஆகியவையும் பரிந்துரைக்கப்படுகின்றன. சந்தேகத்திற்குரிய சந்தர்ப்பங்களில், இதய திசுக்களின் பயாப்ஸியை நாட வேண்டியது அவசியம், அதைத் தொடர்ந்து ஹிஸ்டாலஜிக்கல் பரிசோதனையும் அவசியம். நோயறிதல் மிகவும் தீவிரமானது, எனவே நோயறிதலுக்கு அதே அணுகுமுறை தேவைப்படுகிறது, இருப்பினும் சிகிச்சையானது கரோனரி இதய நோய் மற்றும் இதய செயலிழப்புக்கான அறிகுறி சிகிச்சையிலிருந்து மிகவும் வேறுபட்டதல்ல.
ஆனால் அத்தகைய ஒரு நுணுக்கமான பரிசோதனை கூட அதன் முடிவுகளை வேறுபட்ட நோயறிதலில் பயன்படுத்தாவிட்டால் பயனுள்ளதாக இருக்காது. கடுமையான ஃபைப்ரோலாஸ்டோசிஸை இடியோபாடிக் மயோர்கார்டிடிஸ், எக்ஸுடேடிவ் பெரிகார்டிடிஸ், பெருநாடி ஸ்டெனோசிஸ் ஆகியவற்றிலிருந்து வேறுபடுத்த ECG முடிவுகளைப் பயன்படுத்தலாம். அதே நேரத்தில், ஆய்வக சோதனைகள் வீக்கத்தின் அறிகுறிகளைக் காட்டாது (லுகோசைடோசிஸ், அதிகரித்த ESR, முதலியன), மற்றும் வெப்பநிலை அளவீடுகள் ஹைபர்தெர்மியாவைக் காட்டாது.
இதய ஒலிகள் மற்றும் முணுமுணுப்புகளின் பகுப்பாய்வு, ஏட்ரியாவின் அளவில் ஏற்படும் மாற்றங்கள் மற்றும் வரலாறு பற்றிய ஆய்வு ஆகியவை எண்டோகார்டியல் ஃபைப்ரோலாஸ்டோசிஸை தனிமைப்படுத்தப்பட்ட மிட்ரல் வால்வு பற்றாக்குறை மற்றும் மிட்ரல் வால்வு குறைபாட்டிலிருந்து வேறுபடுத்திப் பார்க்க உதவுகின்றன.
ஃபைப்ரோலாஸ்டோசிஸ் மற்றும் இதயம் மற்றும் பெருநாடி ஸ்டெனோசிஸ் ஆகியவற்றை வேறுபடுத்துவதற்கு அனமனெஸ்டிக் தரவுகளின் பகுப்பாய்வு பயனுள்ளதாக இருக்கும். பெருநாடி ஸ்டெனோசிஸ் ஏற்பட்டால், சைனஸ் தாளத்தைப் பாதுகாப்பதிலும், த்ரோம்போம்போலிசம் இல்லாததிலும் கவனம் செலுத்துவது மதிப்பு. எக்ஸுடேடிவ் பெரிகார்டிடிஸிலும் இதய தாளக் கோளாறுகள் மற்றும் த்ரோம்பஸ் படிவு காணப்படுவதில்லை, ஆனால் இந்த நோய் வெப்பநிலை மற்றும் காய்ச்சலின் அதிகரிப்புடன் தன்னை வெளிப்படுத்துகிறது.
எண்டோகார்டியல் ஃபைப்ரோலாஸ்டோசிஸ் மற்றும் கான்ஜெஸ்டிவ் கார்டியோமயோபதியை வேறுபடுத்துவதில் மிகப்பெரிய சிரமம் உள்ளது. இந்த விஷயத்தில், ஃபைப்ரோலாஸ்டோசிஸ், பெரும்பாலான சந்தர்ப்பங்களில் உச்சரிக்கப்படும் இதய கடத்தல் கோளாறுகளுடன் இல்லாவிட்டாலும், குறைவான சாதகமான சிகிச்சை முன்கணிப்பைக் கொண்டுள்ளது.
ஒருங்கிணைந்த நோய்க்குறியியல் விஷயத்தில், டோமோகிராம் அல்லது இதயத்தின் அல்ட்ராசவுண்ட் போது கண்டறியப்படும் ஏதேனும் விலகல்களுக்கு கவனம் செலுத்த வேண்டியது அவசியம், ஏனெனில் பிறவி குறைபாடுகள் ஃபைப்ரோலாஸ்டோசிஸின் போக்கை கணிசமாக சிக்கலாக்குகின்றன. கருப்பையக காலத்தில் ஒருங்கிணைந்த எண்டோகார்டியல் ஃபைப்ரோலாஸ்டோசிஸ் கண்டறியப்பட்டால், கர்ப்பத்தை பராமரிப்பது பொருத்தமற்றது. அதை நிறுத்துவது மிகவும் மனிதாபிமானமானது.
நுரையீரல் ஃபைப்ரோலாஸ்டோசிஸ் நோய் கண்டறிதல்
நுரையீரல் ஃபைப்ரோலாஸ்டோசிஸைக் கண்டறிவதற்கு மருத்துவரிடமிருந்து சில அறிவு மற்றும் திறன்கள் தேவை. உண்மை என்னவென்றால், நோயின் அறிகுறிகள் மிகவும் பன்முகத்தன்மை கொண்டவை. ஒருபுறம், அவை இரத்தக் கொதிப்பு நுரையீரல் நோய்களைக் குறிக்கின்றன (உற்பத்தி செய்யாத இருமல், மூச்சுத் திணறல்), மறுபுறம், அவை இதய நோயியலின் வெளிப்பாடாகவும் இருக்கலாம். எனவே, நோயைக் கண்டறிவதை அறிகுறிகளைக் கூறுதல் மற்றும் ஒலிச் சோதனை என மட்டும் குறைக்க முடியாது.
நோயாளியின் இரத்தப் பரிசோதனைகள் அழற்சி நுரையீரல் நோய்களை விலக்க உதவுகின்றன, ஆனால் திசுக்களில் அளவு மற்றும் தரமான மாற்றங்கள் குறித்த தகவல்களை வழங்குவதில்லை. ஈசினோபிலியாவின் அறிகுறிகளின் இருப்பு, நுரையீரல் ஃபைப்ரோஸிஸிலிருந்து நோயை வேறுபடுத்த உதவுகிறது, இது வெளிப்பாடுகளில் ஒத்திருக்கிறது, ஆனால் ஃபைப்ரோலாஸ்டோசிஸின் உண்மையை நிராகரிக்கவோ உறுதிப்படுத்தவோ இல்லை.
கருவி ஆய்வுகள் மிகவும் அறிகுறியாகக் கருதப்படுகின்றன: மார்பு எக்ஸ்ரே மற்றும் சுவாச உறுப்புகளின் டோமோகிராஃபிக் பரிசோதனை, அத்துடன் செயல்பாட்டு பகுப்பாய்வுகள், இதில் சுவாச அளவுகள், நுரையீரலின் முக்கிய திறன் மற்றும் உறுப்பில் உள்ள அழுத்தம் ஆகியவற்றை தீர்மானிப்பது அடங்கும்.
நுரையீரல் ஃபைப்ரோலாஸ்டோசிஸ் ஏற்பட்டால், ஸ்பைரோமெட்ரியின் போது அளவிடப்படும் வெளிப்புற சுவாசத்தின் செயல்பாட்டில் ஏற்படும் குறைவுக்கு கவனம் செலுத்துவது மதிப்பு. செயலில் உள்ள அல்வியோலர் குழிகளின் குறைவு நுரையீரலின் முக்கிய திறனை (VCL) கணிசமாக பாதிக்கிறது, மேலும் உள் கட்டமைப்புகளின் சுவர்களின் தடித்தல் உறுப்பின் பரவல் திறனை (DCL) பாதிக்கிறது, இது காற்றோட்டம் மற்றும் வாயு பரிமாற்ற செயல்பாடுகளை உறுதி செய்கிறது (எளிமையான சொற்களில், இரத்தத்திலிருந்து கார்பன் டை ஆக்சைடை உறிஞ்சி ஆக்ஸிஜனை வெளியிடுகிறது).
ப்ளூரோபரன்கிமல் ஃபைப்ரோலாஸ்டோசிஸின் சிறப்பியல்பு அறிகுறிகள், நுரையீரலுக்குள் மட்டுப்படுத்தப்பட்ட காற்று ஓட்டம் (தடை) மற்றும் உள்ளிழுக்கும் போது நுரையீரல் விரிவாக்கம் (கட்டுப்பாடு), வெளிப்புற சுவாச செயல்பாடு மோசமடைதல், மிதமான நுரையீரல் உயர் இரத்த அழுத்தம் (நுரையீரலில் அதிகரித்த அழுத்தம்) ஆகியவற்றின் கலவையாகும், இது பாதி நோயாளிகளில் கண்டறியப்படுகிறது.
நுரையீரல் திசு பயாப்ஸி, உறுப்பின் உள் கட்டமைப்பில் சிறப்பியல்பு மாற்றங்களைக் காட்டுகிறது. இவற்றில் பின்வருவன அடங்கும்: ப்ளூரா மற்றும் பாரன்கிமாவின் ஃபைப்ரோஸிஸ், ஆல்வியோலர் சுவர்களின் எலாஸ்டோசிஸுடன் இணைந்து, சுருக்கப்பட்ட ஆல்வியோலர் செப்டாவின் பகுதியில் லிம்போசைட்டுகளின் குவிப்பு, ஃபைப்ரோபிளாஸ்ட்களை தசை திசுக்களாக மாற்றுவது, அவைகளுக்குப் பொதுவானதல்ல, மற்றும் எடிமாட்டஸ் திரவத்தின் இருப்பு ஆகியவை அடங்கும்.
டோமோகிராம், மேல் பகுதிகளில் நுரையீரல்களுக்கு ஏற்படும் சேதத்தை, ப்ளூரல் சுருக்கத்தின் குவியங்கள் மற்றும் பாரன்கிமாவில் கட்டமைப்பு மாற்றங்கள் வடிவில் காட்டுகிறது. நுரையீரலின் விரிவாக்கப்பட்ட இணைப்பு திசு நிறம் மற்றும் பண்புகளில் தசை திசுக்களை ஒத்திருக்கிறது, ஆனால் நுரையீரலின் அளவு குறைகிறது. மிகப் பெரிய காற்று கொண்ட குழிகள் (நீர்க்கட்டிகள்) பாரன்கிமாவில் காணப்படுகின்றன. மூச்சுக்குழாய் மற்றும் மூச்சுக்குழாய்களின் மீளமுடியாத குவிய (அல்லது பரவக்கூடிய) விரிவாக்கம் (இழுவை மூச்சுக்குழாய் அழற்சி) மற்றும் உதரவிதான குவிமாடத்தின் குறைந்த நிலை ஆகியவை சிறப்பியல்புகளாகும்.
கதிரியக்க பரிசோதனைகள் பல நோயாளிகளில் "கிரவுண்ட் கிளாஸ்" மற்றும் "தேன்கூடு நுரையீரல்" போன்ற பகுதிகளைக் கண்டறியின்றன, இது திசு சுருக்கத்தின் குவியங்கள் இருப்பதால் நுரையீரலின் சீரற்ற காற்றோட்டத்தைக் குறிக்கிறது. தோராயமாக பாதி நோயாளிகளுக்கு நிணநீர் முனைகள் மற்றும் கல்லீரல் பெரிதாகிவிட்டன.
நுரையீரல் ஃபைப்ரோலாஸ்டோசிஸை ஒட்டுண்ணி தொற்று மற்றும் அதனுடன் தொடர்புடைய ஈசினோபிலியாவால் ஏற்படும் ஃபைப்ரோஸிஸ், எண்டோகார்டியல் ஃபைப்ரோலாஸ்டோசிஸ், காற்றோட்டம் குறைபாடுள்ள நுரையீரல் நோய்கள் மற்றும் "தேன்கூடு நுரையீரல்" படம், ஆட்டோ இம்யூன் நோய் ஹிஸ்டிகோடிடிஸ் எக்ஸ் (நுரையீரல் சேதத்துடன் கூடிய இந்த நோயியலின் ஒரு வடிவம் ஹேண்ட்-ஷுல்லர்-கிறிஸ்தவ நோய் என்று அழைக்கப்படுகிறது), சார்காய்டோசிஸ் மற்றும் நுரையீரல் காசநோயின் வெளிப்பாடுகள் ஆகியவற்றிலிருந்து வேறுபடுத்த வேண்டும்.
சிகிச்சை ஃபைப்ரோலாஸ்டோசிஸ்
ஃபைப்ரோலாஸ்டோசிஸ், அது எங்கிருந்தாலும், ஆபத்தானது மற்றும் நடைமுறையில் குணப்படுத்த முடியாத நோயாகக் கருதப்படுகிறது. ப்ளூரா மற்றும் நுரையீரல் பாரன்கிமாவில் ஏற்படும் நோயியல் மாற்றங்களை மருந்துகளால் மீட்டெடுக்க முடியாது. மேலும் ஹார்மோன் அழற்சி எதிர்ப்பு மருந்துகள் (கார்டிகோஸ்டீராய்டுகள்) மூச்சுக்குழாய் நீக்கிகளுடன் இணைந்து பயன்படுத்துவது கூட விரும்பிய பலனைத் தருவதில்லை. மூச்சுக்குழாய் நீக்கிகள் நோயாளியின் நிலையை சிறிது குறைக்க உதவுகின்றன, தடை நோய்க்குறியை நீக்குகின்றன, ஆனால் அவை நுரையீரலில் நிகழும் செயல்முறைகளை பாதிக்காது, எனவே அவற்றை ஒரு துணை சிகிச்சையாக மட்டுமே பயன்படுத்த முடியும்.
நுரையீரல் ஃபைப்ரோலாஸ்டோசிஸுக்கு அறுவை சிகிச்சை சிகிச்சையும் பயனற்றது. நிலைமையை மாற்றக்கூடிய ஒரே அறுவை சிகிச்சை ஒரு தானம் பெற்ற உறுப்பு மாற்று அறுவை சிகிச்சை மட்டுமே. ஆனால், ஐயோ, நுரையீரல் மாற்று அறுவை சிகிச்சையும் அதே சாதகமற்ற முன்கணிப்பைக் கொண்டுள்ளது. [ 11 ]
வெளிநாட்டு விஞ்ஞானிகளின் கூற்றுப்படி, நுரையீரல் அல்லது எலும்பு மஜ்ஜை ஸ்டெம் செல் மாற்று அறுவை சிகிச்சையின் அடிக்கடி ஏற்படும் சிக்கல்களில் ஒன்றாக ஃபைப்ரோலாஸ்டோசிஸையும் கருதலாம். இரண்டு நிகழ்வுகளிலும், நுரையீரலின் இணைப்பு திசு இழைகளில் மாற்றங்கள் ஏற்படுகின்றன, இது வெளிப்புற சுவாசத்தின் செயல்பாட்டை பாதிக்கிறது.
சிகிச்சையின்றி இந்த நோய் முன்னேறுகிறது (தற்போது பயனுள்ள சிகிச்சை இல்லை), மேலும் சுமார் 40% நோயாளிகள் 1.5-2 ஆண்டுகளுக்குள் சுவாசக் கோளாறால் இறக்கின்றனர். மீதமுள்ளவர்களின் ஆயுட்காலம் (10-20 ஆண்டுகள் வரை) கடுமையாகக் குறைவாக உள்ளது, அதேபோல் அவர்களின் வேலை செய்யும் திறனும் உள்ளது. நபர் ஊனமுற்றவராக மாறுகிறார்.
கார்டியாக் ஃபைப்ரோலாஸ்டோசிஸ் என்பது மருத்துவ ரீதியாக குணப்படுத்த முடியாத நோயாகவும் கருதப்படுகிறது, குறிப்பாக இது ஒரு பிறவி நோயியலாக இருந்தால். பொதுவாக, குழந்தைகள் 2 வயது வரை வாழ மாட்டார்கள். இதய மாற்று அறுவை சிகிச்சை மூலம் மட்டுமே அவர்களை காப்பாற்ற முடியும், இது அதிக அளவு ஆபத்து மற்றும் கணிக்க முடியாத விளைவுகளைக் கொண்ட கடினமான அறுவை சிகிச்சையாகும், குறிப்பாக இவ்வளவு இளம் வயதில்.
சில குழந்தைகளில், பிறவி இதயக் குறைபாடுகளை அறுவை சிகிச்சை மூலம் சரிசெய்ய முடியும், இதனால் அவை நோய்வாய்ப்பட்ட குழந்தையின் நிலையை மோசமாக்காது. தமனி ஸ்டெனோசிஸ் ஏற்பட்டால், ஒரு வாஸ்குலர் டைலேட்டர் நிறுவப்படும் - ஒரு ஷன்ட் (ஆர்டோகோரோனரி பைபாஸ்). இதயத்தின் இடது வென்ட்ரிக்கிள் விரிவடைந்தால், அதன் வடிவம் விரைவாக மீட்டெடுக்கப்படும். ஆனால் அத்தகைய அறுவை சிகிச்சை கூட குழந்தை மாற்று அறுவை சிகிச்சை இல்லாமல் செய்ய முடியும் என்பதற்கு உத்தரவாதம் அளிக்காது. சுமார் 20-25% குழந்தைகள் உயிர் பிழைக்கின்றன, மேலும் அவர்கள் வாழ்நாள் முழுவதும் இதய செயலிழப்பால் பாதிக்கப்படுகின்றனர், அதாவது அவர்கள் ஆரோக்கியமாக கருதப்படுவதில்லை.
நோய் ஏற்பட்டால், மருந்துகளின் உதவியுடன் குழந்தையின் உயிருக்குப் போராடுவது மதிப்புக்குரியது. ஆனால் நோய் எவ்வளவு சீக்கிரம் வெளிப்படுகிறதோ, அவ்வளவுக்கு அதை எதிர்த்துப் போராடுவது கடினமாக இருக்கும் என்பதைப் புரிந்துகொள்வது அவசியம்.
இதய செயலிழப்பை எதிர்த்துப் போராடுவதையும் தடுப்பதையும் நோக்கமாகக் கொண்டது மருந்து சிகிச்சை. நோயாளிகளுக்கு பின்வரும் இதய மருந்துகள் பரிந்துரைக்கப்படுகின்றன:
- இரத்த அழுத்தத்தைப் பாதித்து சாதாரண வரம்புகளுக்குள் பராமரிக்கும் ஆஞ்சியோடென்சின்-மாற்றும் நொதி (ACE) தடுப்பான்கள் (கேப்டோபிரில், எனலாபிரில், பெனாசெப்ரில், முதலியன),
- இதய தாளக் கோளாறுகள், தமனி உயர் இரத்த அழுத்தம் மற்றும் மாரடைப்பு (அனாபிரிலின், பைசோபிரோலால், மெட்டோபிரோலால்) ஆகியவற்றைத் தடுக்கப் பயன்படுத்தப்படும் பீட்டா-தடுப்பான்கள்,
- கார்டியாக் கிளைகோசைடுகள், நீண்ட காலத்திற்குப் பயன்படுத்தப்படும்போது, இதயத்தின் செயல்பாட்டை ஆதரிப்பது மட்டுமல்லாமல் (கார்டியோமயோசைட்டுகளில் பொட்டாசியம் உள்ளடக்கத்தை அதிகரிக்கவும், மாரடைப்பு கடத்துத்திறனை மேம்படுத்தவும்), ஆனால் எண்டோகார்டியல் தடித்தல் அளவை (டிகோக்சின், கிடாக்சின், ஸ்ட்ரோபாந்தின்) ஓரளவு குறைக்கவும் முடியும்.
- பொட்டாசியம்-ஸ்பேரிங் டையூரிடிக்ஸ் (ஸ்பைரோனோலாக்டோன், வெரோஷ்பிரான், டெக்ரிஸ்), திசு வீக்கத்தைத் தடுக்கும்,
- இரத்த உறைவு எதிர்ப்பு மருந்துகளுடன் (கார்டியோமேக்னைல், மேக்னிகோர்) ஆன்டித்ரோம்போடிக் சிகிச்சை, இரத்த உறைவு உருவாவதைத் தடுக்கிறது மற்றும் கரோனரி நாளங்களில் சுற்றோட்டக் கோளாறுகளைத் தடுக்கிறது.
எண்டோகார்டியல் ஃபைப்ரோலாஸ்டோசிஸின் பிறவி வடிவத்தில், துணை சிகிச்சையானது மீட்சியை ஊக்குவிக்காது, ஆனால் இதய செயலிழப்பு அல்லது த்ரோம்போம்போலிசத்தால் ஏற்படும் இறப்பு அபாயத்தை 70-75% குறைக்கிறது. [ 12 ]
மருந்துகள்
நாம் பார்க்க முடியும் என, எண்டோகார்டியல் ஃபைப்ரோலாஸ்டோசிஸின் சிகிச்சையானது இதய செயலிழப்பிலிருந்து நடைமுறையில் வேறுபட்டதல்ல. இரண்டு நிகழ்வுகளிலும், இருதயநோய் நிபுணர்கள் இதய நோயின் தீவிரத்தை கணக்கில் எடுத்துக்கொள்கிறார்கள். மருந்துகளை பரிந்துரைப்பது கண்டிப்பாக தனிப்பட்டது, நோயாளியின் வயது, அதனுடன் தொடர்புடைய நோய்கள், வடிவம் மற்றும் இதய செயலிழப்பின் அளவு ஆகியவற்றை கணக்கில் எடுத்துக்கொள்கிறது.
பெறப்பட்ட எண்டோகார்டியல் ஃபைப்ரோலாஸ்டோசிஸ் சிகிச்சையில், 5 குழுக்களின் மருந்துகள் பயன்படுத்தப்படுகின்றன. ஒவ்வொரு குழுவிலிருந்தும் ஒரு மருந்தைக் கருத்தில் கொள்வோம்.
"Enalapril" என்பது ACE தடுப்பான்களின் குழுவிலிருந்து ஒரு மருந்து, இது பல்வேறு அளவுகளின் மாத்திரைகள் வடிவில் தயாரிக்கப்படுகிறது. இந்த மருந்து கரோனரி இரத்த ஓட்டத்தை அதிகரிக்கிறது, தமனிகளை விரிவுபடுத்துகிறது, பெருமூளை சுழற்சியை பாதிக்காமல் இரத்த அழுத்தத்தைக் குறைக்கிறது, இதயத்தின் இடது வென்ட்ரிக்கிளின் விரிவாக்கத்தை மெதுவாக்குகிறது மற்றும் குறைக்கிறது. இந்த மருந்து மாரடைப்புக்கு இரத்த விநியோகத்தை மேம்படுத்துகிறது, இஸ்கெமியாவின் விளைவுகளைக் குறைக்கிறது, இரத்த உறைதலை சிறிது குறைக்கிறது, இரத்த உறைவு உருவாவதைத் தடுக்கிறது, லேசான டையூரிடிக் விளைவைக் கொண்டுள்ளது.
இதய செயலிழப்பு ஏற்பட்டால், மருந்து ஆறு மாதங்களுக்கும் மேலாக அல்லது நிரந்தர அடிப்படையில் பரிந்துரைக்கப்படுகிறது. மருந்து குறைந்தபட்ச அளவோடு (2.5 மி.கி) தொடங்கப்படுகிறது, படிப்படியாக ஒவ்வொரு 3-4 நாட்களுக்கும் 2.5-5 மி.கி அதிகரிக்கும். நிரந்தர மருந்தளவு நோயாளியால் நன்கு பொறுத்துக்கொள்ளப்பட்டு சாதாரண வரம்பிற்குள் இரத்த அழுத்தத்தை பராமரிக்கும் மருந்தாக இருக்கும்.
அதிகபட்ச தினசரி டோஸ் 40 மி.கி. இதை ஒரு முறை எடுத்துக்கொள்ளலாம் அல்லது 2 டோஸ்களாகப் பிரிக்கலாம்.
இரத்த அழுத்தம் இயல்பை விடக் குறைவாக இருந்தால், மருந்தளவு படிப்படியாகக் குறைக்கப்படும். எனலாபிரில் சிகிச்சையை திடீரென நிறுத்தக்கூடாது. ஒரு நாளைக்கு 5 மி.கி பராமரிப்பு மருந்தளவாக எடுத்துக்கொள்ள பரிந்துரைக்கப்படுகிறது.
இந்த மருந்து வயதுவந்த நோயாளிகளுக்கு சிகிச்சையளிப்பதற்காக வடிவமைக்கப்பட்டுள்ளது, ஆனால் ஒரு குழந்தைக்கும் பரிந்துரைக்கப்படலாம் (பாதுகாப்பு அதிகாரப்பூர்வமாக நிறுவப்படவில்லை, ஆனால் ஃபைப்ரோலாஸ்டோசிஸ் விஷயத்தில், ஒரு சிறிய நோயாளியின் உயிருக்கு ஆபத்து உள்ளது, எனவே ஆபத்து விகிதம் கணக்கில் எடுத்துக்கொள்ளப்படுகிறது). போர்பிரியா, கர்ப்பம் மற்றும் தாய்ப்பால் கொடுக்கும் போது மருந்தின் கூறுகளுக்கு சகிப்புத்தன்மை இல்லாத நோயாளிகளுக்கு ACE தடுப்பான் பரிந்துரைக்கப்படுவதில்லை. இந்த குழுவின் ஏதேனும் மருந்துகளை எடுத்துக் கொள்ளும்போது நோயாளிக்கு முன்பு குயின்கேஸ் எடிமா இருந்திருந்தால், எனலாபிரில் தடைசெய்யப்பட்டுள்ளது.
கடுமையான சிறுநீரகம் மற்றும் கல்லீரல் நோய்கள், ஹைபர்கேமியா, ஹைபரால்டோஸ்டிரோனிசம், பெருநாடி அல்லது மிட்ரல் வால்வு ஸ்டெனோசிஸ், முறையான இணைப்பு திசு நோய்க்குறியியல், இதய இஸ்கெமியா, மூளை நோய், நீரிழிவு நோய் போன்ற ஒத்த நோய்க்குறியியல் உள்ள நோயாளிகளுக்கு மருந்தை பரிந்துரைக்கும்போது எச்சரிக்கையாக இருக்க வேண்டும்.
மருந்துடன் சிகிச்சையளிக்கும் போது, நீரிழப்பு மற்றும் வலுவான ஹைபோடென்சிவ் விளைவைத் தவிர்க்க வழக்கமான டையூரிடிக்ஸ் எடுத்துக்கொள்ள வேண்டாம். பொட்டாசியம்-ஸ்பேரிங் டையூரிடிக்ஸ் உடன் ஒரே நேரத்தில் பயன்படுத்துவதால் டோஸ் சரிசெய்தல் தேவைப்படுகிறது, ஏனெனில் ஹைபர்கேமியாவின் அதிக ஆபத்து உள்ளது, இது இதய அரித்மியா, வலிப்புத்தாக்கங்கள், தசை தொனி குறைதல், அதிகரித்த பலவீனம் போன்றவற்றைத் தூண்டுகிறது.
"Enalapril" மருந்து பொதுவாக நன்கு பொறுத்துக்கொள்ளப்படுகிறது, ஆனால் சில நோயாளிகள் பக்க விளைவுகளை அனுபவிக்கலாம். மிகவும் பொதுவானவை: இரத்த அழுத்தத்தில் சரிவு வரை வலுவான குறைவு, தலைவலி மற்றும் தலைச்சுற்றல், தூக்கக் கோளாறுகள், அதிகரித்த சோர்வு, சமநிலை, கேட்கும் திறன் மற்றும் பார்வை ஆகியவற்றில் மீளக்கூடிய இழப்பு, டின்னிடஸ் தோற்றம், மூச்சுத் திணறல், சளி சுரக்காமல் இருமல், இரத்தம் மற்றும் சிறுநீரின் கலவையில் ஏற்படும் மாற்றங்கள், பொதுவாக கல்லீரல் மற்றும் சிறுநீரகங்களின் முறையற்ற செயல்பாட்டைக் குறிக்கிறது. சாத்தியம்: முடி உதிர்தல், பாலியல் ஆசை குறைதல், "சூடான ஃப்ளாஷ்" அறிகுறிகள் (வெப்பம் மற்றும் படபடப்பு உணர்வு, முகத்தின் தோலின் ஹைபர்மீமியா போன்றவை).
"பிசோப்ரோலால்" என்பது தேர்ந்தெடுக்கப்பட்ட செயலைக் கொண்ட பீட்டா-தடுப்பான் ஆகும், இது ஹைபோடென்சிவ் மற்றும் ஆன்டி-இஸ்கிமிக் விளைவுகளைக் கொண்டுள்ளது, டாக்ரிக்கார்டியா மற்றும் அரித்மியாவின் வெளிப்பாடுகளை எதிர்த்துப் போராட உதவுகிறது. எண்டோகார்டியல் ஃபைப்ரோலாஸ்டோசிஸில் இதய செயலிழப்பு வளர்ச்சியைத் தடுக்கும் மாத்திரைகள் வடிவில் ஒரு பட்ஜெட் மருந்து. [ 13 ]
கரோனரி இதய நோய் மற்றும் இதய செயலிழப்புக்கு பரிந்துரைக்கப்படும் பல மருந்துகளைப் போலவே, பைசோப்ரோலால் நீண்ட காலத்திற்கு பரிந்துரைக்கப்படுகிறது. காலையில் உணவுக்கு முன் அல்லது போது இதை எடுத்துக்கொள்வது நல்லது.
பரிந்துரைக்கப்பட்ட அளவைப் பொறுத்தவரை, இரத்த அழுத்த அளவீடுகள் மற்றும் இந்த மருந்துடன் இணையாக பரிந்துரைக்கப்படும் மருந்துகளைப் பொறுத்து அவை தனித்தனியாக தேர்ந்தெடுக்கப்படுகின்றன. சராசரியாக, ஒரு ஒற்றை (தினசரி) டோஸ் 5-10 மி.கி ஆகும், ஆனால் அழுத்தத்தில் சிறிது அதிகரிப்புடன் அதை 2.5 மி.கி ஆகக் குறைக்கலாம். சாதாரணமாக செயல்படும் சிறுநீரகங்களைக் கொண்ட நோயாளிக்கு பரிந்துரைக்கக்கூடிய அதிகபட்ச டோஸ் 20 மி.கி ஆகும், ஆனால் தொடர்ந்து உயர் இரத்த அழுத்தம் இருந்தால் மட்டுமே.
சுட்டிக்காட்டப்பட்ட அளவை அதிகரிப்பது மருத்துவரின் அனுமதியுடன் மட்டுமே சாத்தியமாகும். ஆனால் கடுமையான கல்லீரல் மற்றும் சிறுநீரக நோய்கள் ஏற்பட்டால், 10 மி.கி அதிகபட்சமாக அனுமதிக்கப்பட்ட அளவாகக் கருதப்படுகிறது.
இடது வென்ட்ரிகுலர் செயலிழப்பின் பின்னணியில் இதய செயலிழப்புக்கான சிக்கலான சிகிச்சையில், இது பெரும்பாலும் ஃபைப்ரோலாஸ்டோசிஸுடன் நிகழ்கிறது, படிப்படியாக அளவை 1.25 மி.கி அதிகரிப்பதன் மூலம் ஒரு பயனுள்ள டோஸ் தேர்ந்தெடுக்கப்படுகிறது. இந்த வழக்கில், அவை குறைந்தபட்ச சாத்தியமான டோஸுடன் (1.25 மி.கி) தொடங்குகின்றன. மருந்தளவு 1 வார இடைவெளியில் அதிகரிக்கப்படுகிறது.
மருந்தளவு 5 மி.கி.யை அடையும் போது, இடைவெளி 28 நாட்களாக அதிகரிக்கப்படுகிறது. 4 வாரங்களுக்குப் பிறகு, மருந்தளவு 2.5 மி.கி.யால் அதிகரிக்கப்படுகிறது. இந்த இடைவெளி மற்றும் விதிமுறையைப் பின்பற்றி, அவை 10 மி.கி.யை அடைகின்றன, இதை நோயாளி நீண்ட நேரம் அல்லது தொடர்ந்து எடுத்துக்கொள்ள வேண்டியிருக்கும்.
அத்தகைய மருந்தளவு மோசமாக பொறுத்துக்கொள்ளப்பட்டால், அது படிப்படியாக ஒரு வசதியான நிலைக்குக் குறைக்கப்படுகிறது. பீட்டா-தடுப்பான் மூலம் சிகிச்சையை நிறுத்துவதும் திடீரென இருக்கக்கூடாது.
மருந்தின் செயலில் உள்ள மற்றும் துணைப் பொருட்களுக்கு அதிக உணர்திறன், கடுமையான மற்றும் சிதைந்த இதய செயலிழப்பு, கார்டியோஜெனிக் அதிர்ச்சி, ஏட்ரியோவென்ட்ரிகுலர் பிளாக் கிரேடுகள் 2-3, பிராடி கார்டியா, தொடர்ந்து குறைந்த இரத்த அழுத்தம் மற்றும் வேறு சில இதய நோய்க்குறியியல், கடுமையான மூச்சுக்குழாய் ஆஸ்துமா, மூச்சுக்குழாய் அடைப்பு, கடுமையான புற சுற்றோட்டக் கோளாறுகள், வளர்சிதை மாற்ற அமிலத்தன்மை போன்றவற்றுக்கு மருந்து பரிந்துரைக்கப்படக்கூடாது.
சிக்கலான சிகிச்சையை பரிந்துரைக்கும்போது எச்சரிக்கையாக இருக்க வேண்டும். எனவே, பைசோப்ரோலோலை சில ஆண்டிஆர்தித்மிக் மருந்துகள் (குயினிடின், லிடோகைன், ஃபெனிடோயின், முதலியன), கால்சியம் எதிரிகள் மற்றும் மத்திய ஹைபோடென்சிவ் மருந்துகளுடன் இணைப்பது பரிந்துரைக்கப்படவில்லை.
பைசோப்ரோலால் சிகிச்சையின் போது ஏற்படக்கூடிய விரும்பத்தகாத அறிகுறிகள் மற்றும் கோளாறுகள்: அதிகரித்த சோர்வு, தலைவலி, சூடான ஃப்ளாஷ்கள், தூக்கக் கோளாறுகள், படுக்கையில் இருந்து எழுந்திருக்கும்போது இரத்த அழுத்தம் குறைதல் மற்றும் தலைச்சுற்றல், காது கேளாமை, இரைப்பை குடல் அறிகுறிகள், கல்லீரல் மற்றும் சிறுநீரக கோளாறுகள், ஆற்றல் குறைதல், தசை பலவீனம் மற்றும் பிடிப்புகள். சில நேரங்களில் நோயாளிகள் புற சுற்றோட்டக் கோளாறுகள் குறித்து புகார் கூறுகின்றனர், இது வெப்பநிலை குறைதல் அல்லது கைகால்களின் உணர்வின்மை, குறிப்பாக விரல்கள் மற்றும் கால்விரல்கள் போன்ற வடிவங்களில் வெளிப்படுகிறது.
மூச்சுக்குழாய் அமைப்பு, சிறுநீரகங்கள், கல்லீரல் மற்றும் நீரிழிவு நோய் ஆகியவற்றின் ஒருங்கிணைந்த நோய்கள் முன்னிலையில், பாதகமான விளைவுகளின் ஆபத்து அதிகமாக உள்ளது, இது நோயின் அதிகரிப்பைக் குறிக்கிறது.
"டிகோக்சின்" என்பது ஃபாக்ஸ்க்ளோவ் தாவரத்தை அடிப்படையாகக் கொண்ட ஒரு பிரபலமான பட்ஜெட் கார்டியாக் கிளைகோசைடு ஆகும், இது கண்டிப்பாக மருந்துச் சீட்டு மூலம் (மாத்திரைகளில்) விநியோகிக்கப்படுகிறது மற்றும் அவரது மேற்பார்வையின் கீழ் பயன்படுத்தப்பட வேண்டும். கரோனரி இதய நோய் மற்றும் இதய செயலிழப்பு அதிகரிக்கும் போது மருத்துவமனை அமைப்பில் ஊசி சிகிச்சை மேற்கொள்ளப்படுகிறது, மருந்து நச்சுத்தன்மை வாய்ந்த மற்றும் போதைப்பொருள் போன்ற விளைவைக் கொண்டிருப்பதால், மாத்திரைகள் குறைந்தபட்ச பயனுள்ள அளவுகளில் தொடர்ந்து பரிந்துரைக்கப்படுகின்றன.
சிகிச்சை விளைவு மாரடைப்பு சுருக்கங்களின் வலிமை மற்றும் வீச்சை மாற்றுவதை உள்ளடக்கியது (இதயத்திற்கு சக்தியை அளிக்கிறது, இஸ்கிமிக் நிலைகளில் அதை ஆதரிக்கிறது). இந்த மருந்து வாசோடைலேட்டரி (நெரிசலை குறைக்கிறது) மற்றும் சில டையூரிடிக் விளைவையும் கொண்டுள்ளது, இது வீக்கத்தைக் குறைக்கவும், மூச்சுத் திணறலாக வெளிப்படும் சுவாச செயலிழப்பின் தீவிரத்தைக் குறைக்கவும் உதவுகிறது.
டிகோக்சின் மற்றும் பிற கார்டியாக் கிளைகோசைடுகளின் ஆபத்து என்னவென்றால், அதிகப்படியான அளவு ஏற்பட்டால், அவை மாரடைப்பின் அதிகரித்த உற்சாகத்தால் ஏற்படும் கார்டியாக் அரித்மியாவைத் தூண்டும்.
CHF தீவிரமடைந்தால், மருந்து ஊசி வடிவில் பரிந்துரைக்கப்படுகிறது, நிலையின் தீவிரத்தையும் நோயாளியின் வயதையும் கணக்கில் எடுத்துக்கொண்டு ஒரு தனிப்பட்ட அளவைத் தேர்ந்தெடுக்கிறது. நிலை சீரானவுடன், அவை மாத்திரைகளுக்கு மாறுகின்றன.
வழக்கமாக, மருந்தின் நிலையான ஒற்றை டோஸ் 0.25 மி.கி ஆகும். நிர்வாகத்தின் அதிர்வெண் ஒரு நாளைக்கு 1 முதல் 5 முறை வரை சம இடைவெளியில் மாறுபடும். CHF இன் கடுமையான கட்டத்தில், தினசரி டோஸ் 1.25 மி.கி.யை எட்டலாம், நிலை நிரந்தரமாக நிலைபெறும் போது, ஒரு நாளைக்கு 0.25 (குறைவாக அடிக்கடி 0.5) மி.கி பராமரிப்பு டோஸ் எடுக்க வேண்டியது அவசியம்.
குழந்தைகளுக்கு மருந்தை பரிந்துரைக்கும்போது, நோயாளியின் எடை கணக்கில் எடுத்துக்கொள்ளப்படுகிறது. ஒரு பயனுள்ள மற்றும் பாதுகாப்பான டோஸ் ஒரு கிலோ உடல் எடைக்கு 0.05-0.08 மி.கி என கணக்கிடப்படுகிறது. ஆனால் மருந்து தொடர்ந்து பரிந்துரைக்கப்படுவதில்லை, ஆனால் 1-7 நாட்களுக்கு.
நோயாளியின் நிலை மற்றும் வயதை கணக்கில் எடுத்துக்கொண்டு, கார்டியாக் கிளைகோசைட்டின் அளவை ஒரு மருத்துவர் பரிந்துரைக்க வேண்டும். அதே நேரத்தில், அளவுகளை சுயாதீனமாக சரிசெய்வது அல்லது ஒரே நேரத்தில் அத்தகைய விளைவைக் கொண்ட 2 மருந்துகளை எடுத்துக்கொள்வது மிகவும் ஆபத்தானது.
நிலையற்ற ஆஞ்சினா, கடுமையான இதய அரித்மியாக்கள், தரம் 2-3 ஏவி இதய அடைப்பு, இதய டம்போனேட், ஆடம்ஸ்-ஸ்டோக்ஸ்-மோர்காக்னி நோய்க்குறி, தனிமைப்படுத்தப்பட்ட பைகஸ்பிட் வால்வு ஸ்டெனோசிஸ் மற்றும் பெருநாடி ஸ்டெனோசிஸ், வோல்ஃப்-பார்கின்சன்-வைட் நோய்க்குறி எனப்படும் பிறவி இதய ஒழுங்கின்மை, ஹைபர்டிராஃபிக் தடைசெய்யும் கார்டியோமயோபதி, எண்டோ-, பெரி- மற்றும் மயோர்கார்டிடிஸ், தொராசிக் பெருநாடி அனீரிசம், ஹைபர்கால்சீமியா, ஹைபோகாலேமியா மற்றும் வேறு சில நோய்க்குறியீடுகளுக்கு "டிகோக்சின்" பரிந்துரைக்கப்படவில்லை. முரண்பாடுகளின் பட்டியல் மிகவும் பெரியது மற்றும் பல வெளிப்பாடுகளைக் கொண்ட நோய்க்குறிகளை உள்ளடக்கியது, எனவே இந்த மருந்தைப் பயன்படுத்துவதற்கான சாத்தியக்கூறு குறித்த முடிவை ஒரு நிபுணரால் மட்டுமே எடுக்க முடியும்.
டைகோக்சினுக்கும் பக்க விளைவுகள் உண்டு. இவற்றில் இதயத் துடிப்பு தொந்தரவுகள் (தவறாகத் தேர்ந்தெடுக்கப்பட்ட டோஸ் மற்றும் அதிகப்படியான மருந்தின் விளைவாக), பசியின்மை, குமட்டல் (பெரும்பாலும் வாந்தியுடன்), குடல் தொந்தரவுகள், கடுமையான பலவீனம் மற்றும் அதிக சோர்வு, தலைவலி, கண்களுக்கு முன்பாக "ஈக்கள்" தோன்றுதல், பிளேட்லெட்டுகளின் அளவு குறைதல் மற்றும் இரத்த உறைவு கோளாறுகள், ஒவ்வாமை எதிர்வினைகள் ஆகியவை அடங்கும். பெரும்பாலும், இந்த மற்றும் பிற அறிகுறிகளின் தோற்றம் நீண்ட கால சிகிச்சையுடன், குறைந்த அளவு மருந்தை எடுத்துக்கொள்வதோடு தொடர்புடையது.
"ஸ்பைரோனோலாக்டோன்" என்பது ஒரு மினரல்கார்டிகாய்டு எதிரியாகும். இது ஒரு டையூரிடிக் விளைவைக் கொண்டுள்ளது, சோடியம், குளோரின் மற்றும் நீரின் வெளியேற்றத்தை ஊக்குவிக்கிறது, ஆனால் இதயத்தின் இயல்பான செயல்பாட்டிற்குத் தேவையான பொட்டாசியத்தைத் தக்க வைத்துக் கொள்கிறது, ஏனெனில் அதன் கடத்தும் செயல்பாடு முக்கியமாக இந்த தனிமத்தை அடிப்படையாகக் கொண்டது. இது எடிமாவைப் போக்க உதவுகிறது. இது இதய செயலிழப்புக்கு துணை மருந்தாகப் பயன்படுத்தப்படுகிறது.
CHF ஏற்பட்டால், நோயின் கட்டத்தைப் பொறுத்து மருந்து பரிந்துரைக்கப்படுகிறது. தீவிரமடைந்தால், மருந்தை ஊசி வடிவத்திலும், மாத்திரைகளாகவும் ஒரு நாளைக்கு 50-100 மி.கி. என்ற அளவில் பரிந்துரைக்கலாம். நிலை சீராகும் போது, 25-50 மி.கி. பராமரிப்பு டோஸ் நீண்ட காலத்திற்கு பரிந்துரைக்கப்படுகிறது. பொட்டாசியம் மற்றும் சோடியத்தின் சமநிலை முந்தையதைக் குறைக்கும் நோக்கி தொந்தரவு செய்தால், சுவடு கூறுகளின் சாதாரண செறிவு நிறுவப்படும் வரை அளவை அதிகரிக்கலாம்.
குழந்தை மருத்துவத்தில், நோயாளியின் உடல் எடையில் ஒரு கிலோவிற்கு 1-3 மி.கி ஸ்பைரோனோலாக்டோன் என்ற விகிதத்தின் அடிப்படையில் பயனுள்ள அளவு கணக்கிடப்படுகிறது.
நாம் பார்க்க முடியும் என, இங்கேயும், பரிந்துரைக்கப்பட்ட அளவைத் தேர்ந்தெடுப்பது தனிப்பட்டது, இருதய மருத்துவத்தில் பயன்படுத்தப்படும் பல மருந்துகளின் பரிந்துரையைப் போலவே.
டையூரிடிக் பயன்படுத்துவதற்கான முரண்பாடுகள்: உடலில் அதிகப்படியான பொட்டாசியம் அல்லது குறைந்த சோடியம் அளவு, சிறுநீர் கழித்தல் இல்லாத நோயியல் (அனுரியா), செயல்திறன் குறைபாடுள்ள கடுமையான சிறுநீரக நோய். கர்ப்பிணிப் பெண்கள் மற்றும் பாலூட்டும் தாய்மார்களுக்கும், மருந்தின் கூறுகளுக்கு சகிப்புத்தன்மை இல்லாதவர்களுக்கும் இந்த மருந்து பரிந்துரைக்கப்படவில்லை.
AV இதய அடைப்பு (மோசமடையக்கூடும்), அதிகப்படியான கால்சியம் (ஹைபர்கால்சீமியா), வளர்சிதை மாற்ற அமிலத்தன்மை, நீரிழிவு நோய், மாதவிடாய் முறைகேடுகள் மற்றும் கல்லீரல் நோய் உள்ள நோயாளிகளுக்கு மருந்தைப் பயன்படுத்தும்போது எச்சரிக்கையாக இருக்க வேண்டும்.
இந்த மருந்தை உட்கொள்வதால் தலைவலி, மயக்கம், சமநிலை இழப்பு மற்றும் இயக்கங்களின் ஒருங்கிணைப்பு இழப்பு (அட்டாக்ஸியா), ஆண்களில் பாலூட்டி சுரப்பிகள் விரிவடைதல் (கின்கோமாஸ்டியா) மற்றும் ஆண்மைக் குறைவு, மாதவிடாயின் தன்மையில் ஏற்படும் மாற்றங்கள், குரல் கரடுமுரடானது மற்றும் பெண்களில் அதிகப்படியான முடி வளர்ச்சி (ஹிர்சுட்டிசம்), எபிகாஸ்ட்ரியம் மற்றும் இரைப்பை குடல் கோளாறுகளில் வலி, குடல் பெருங்குடல், சிறுநீரக செயலிழப்பு மற்றும் தாது சமநிலையின்மை ஆகியவை ஏற்படலாம். தோல் மற்றும் ஒவ்வாமை எதிர்வினைகள் சாத்தியமாகும்.
தேவையான அளவை மீறும் போது பக்க விளைவுகள் பொதுவாகக் காணப்படுகின்றன. மருந்தளவு போதுமானதாக இல்லாதபோது வீக்கம் ஏற்படலாம்.
"மேக்னிகோர்" என்பது அசிடைல்சாலிசிலிக் அமிலம் மற்றும் மெக்னீசியம் ஹைட்ராக்சைடை அடிப்படையாகக் கொண்ட இரத்த உறைவு உருவாவதைத் தடுக்கும் ஒரு மருந்து. இதய செயலிழப்புக்கு பரிந்துரைக்கப்படும் ஆன்டித்ரோம்போடிக் சிகிச்சையின் பயனுள்ள வழிமுறைகளில் ஒன்று. இது வலி நிவாரணி, அழற்சி எதிர்ப்பு, ஆன்டிபிளேட்லெட் விளைவைக் கொண்டுள்ளது, சுவாச செயல்பாட்டை பாதிக்கிறது. மெக்னீசியம் ஹைட்ராக்சைடு இரைப்பை குடல் சளிச்சுரப்பியில் அசிடைல்சாலிசிலிக் அமிலத்தின் எதிர்மறை விளைவைக் குறைக்கிறது.
எண்டோமயோகார்டியல் ஃபைப்ரோலாஸ்டோசிஸ் ஏற்பட்டால், மருந்து தடுப்பு நோக்கங்களுக்காக பரிந்துரைக்கப்படுகிறது, எனவே குறைந்தபட்ச பயனுள்ள டோஸ் - 75 மி.கி., இது 1 மாத்திரைக்கு ஒத்திருக்கிறது. இரத்த உறைவு உருவாக்கம் மற்றும் கரோனரி நாளங்களின் லுமினின் அடுத்தடுத்த குறுகல் காரணமாக இதய இஸ்கெமியா ஏற்பட்டால், ஆரம்ப டோஸ் 2 மாத்திரைகள், மற்றும் பராமரிப்பு டோஸ் தடுப்பு மருந்திற்கு ஒத்திருக்கிறது.
பரிந்துரைக்கப்பட்ட அளவை மீறுவது இரத்தப்போக்கு அபாயத்தை கணிசமாக அதிகரிக்கிறது, இது நிறுத்த கடினமாக இருக்கும்.
மருந்தில் அசிடைல்சாலிசிலிக் அமிலம் இருப்பதால், 15 வயதுக்குட்பட்ட குழந்தைகளில் இதைப் பயன்படுத்துவது கடுமையான விளைவுகளை ஏற்படுத்தும் என்பதால், வயதுவந்த நோயாளிகளுக்கு அளவுகள் குறிக்கப்படுகின்றன.
அசிடைல்சாலிசிலிக் அமிலம் மற்றும் மருந்தின் பிற கூறுகளுக்கு சகிப்புத்தன்மை இல்லாத நிலையில், "ஆஸ்பிரின்" ஆஸ்துமா (வரலாற்றில்), கடுமையான அரிப்பு இரைப்பை அழற்சி, வயிற்றுப் புண், ரத்தக்கசிவு நீரிழிவு, கடுமையான கல்லீரல் மற்றும் சிறுநீரக நோய்கள், கடுமையான சிதைந்த இதய செயலிழப்பு ஏற்பட்டால், குழந்தைப் பருவம் மற்றும் இளமைப் பருவ நோயாளிகளுக்கு இந்த மருந்து பரிந்துரைக்கப்படுவதில்லை.
கர்ப்ப காலத்தில், மேக்னிகோர் மிகவும் அவசியமான சந்தர்ப்பங்களில் மட்டுமே பரிந்துரைக்கப்படுகிறது, மேலும் 1-2 வது மூன்று மாதங்களில் மட்டுமே, கரு மற்றும் கர்ப்பத்தின் போக்கில் ஏற்படக்கூடிய எதிர்மறை விளைவைக் கணக்கில் எடுத்துக்கொள்கிறது. கர்ப்பத்தின் 3 வது மூன்று மாதங்களில், அத்தகைய சிகிச்சை விரும்பத்தகாதது, ஏனெனில் இது கருப்பையின் சுருக்கம் குறைவதற்கு (நீண்ட பிரசவம்) பங்களிக்கிறது மற்றும் கடுமையான இரத்தப்போக்கை ஏற்படுத்தும். கருவுக்கு நுரையீரல் உயர் இரத்த அழுத்தம் மற்றும் சிறுநீரக செயலிழப்பு இருக்கலாம்.
மருந்தின் பக்க விளைவுகளில் இரைப்பைக் குழாயிலிருந்து வரும் அறிகுறிகள் அடங்கும் (டிஸ்ஸ்பெசியா, எபிகாஸ்ட்ரிக் மற்றும் வயிற்று வலி, இரும்புச்சத்து குறைபாடு இரத்த சோகையின் வளர்ச்சியுடன் இரைப்பை இரத்தப்போக்கு ஏற்படும் அபாயம் உள்ளது). மருந்தை உட்கொள்ளும் பின்னணியில், மூக்கில் இரத்தப்போக்கு, ஈறுகள் மற்றும் சிறுநீர் அமைப்பு உறுப்புகளில் இரத்தப்போக்கு ஏற்படலாம்,
அதிகப்படியான அளவு தலைச்சுற்றல், மயக்கம் மற்றும் காதுகளில் சத்தம் போன்றவற்றை ஏற்படுத்தக்கூடும். ஒவ்வாமை எதிர்வினைகள் அசாதாரணமானது அல்ல, குறிப்பாக சாலிசிலேட்டுகளுக்கு அதிக உணர்திறன் உள்ள சூழலில். இருப்பினும், அனாபிலாக்ஸிஸ் மற்றும் சுவாசக் கோளாறு ஆகியவை அரிதான பக்க விளைவுகளாகும்.
சிக்கலான சிகிச்சையில் மருந்துகளின் தேர்வு மற்றும் பரிந்துரைக்கப்பட்ட அளவுகள் கண்டிப்பாக தனிப்பட்டதாக இருக்க வேண்டும். கர்ப்பிணிப் பெண்கள், பாலூட்டும் தாய்மார்கள், குழந்தைகள் மற்றும் வயதான நோயாளிகளுக்கு சிகிச்சையளிப்பதில் குறிப்பாக எச்சரிக்கையாக இருக்க வேண்டும்.
பாரம்பரிய மருத்துவம் மற்றும் ஹோமியோபதி
கார்டியாக் ஃபைப்ரோலாஸ்டோசிஸ் என்பது ஒரு தீவிரமான மற்றும் கடுமையான நோயாகும், இது ஒரு சிறப்பியல்பு முற்போக்கான போக்கைக் கொண்டுள்ளது மற்றும் கிட்டத்தட்ட குணமடைய வாய்ப்பில்லை. நாட்டுப்புற வைத்தியம் மூலம் அத்தகைய நோய்க்கு திறம்பட சிகிச்சையளிப்பது சாத்தியமற்றது என்பது தெளிவாகிறது. முக்கியமாக மூலிகை சிகிச்சையை உள்ளடக்கிய பாரம்பரிய மருத்துவ சமையல் குறிப்புகளை துணை வழிமுறையாக மட்டுமே பயன்படுத்த முடியும், மேலும் ஏற்கனவே மோசமான முன்கணிப்பை சிக்கலாக்காமல் இருக்க, மருத்துவரின் அனுமதியுடன் மட்டுமே பயன்படுத்த முடியும்.
ஹோமியோபதி மருந்துகளைப் பொறுத்தவரை, அவற்றின் பயன்பாடு தடைசெய்யப்படவில்லை, மேலும் இதய செயலிழப்புக்கான விரிவான சிகிச்சையின் ஒரு பகுதியாக இருக்கலாம். இருப்பினும், இந்த விஷயத்தில், CHF இன் முன்னேற்றத்தைத் தடுப்பது பற்றி மட்டுமே நாங்கள் சிகிச்சையைப் பற்றி அதிகம் பேசுகிறோம்.
மருந்துகள் ஒரு அனுபவம் வாய்ந்த ஹோமியோபதியால் பரிந்துரைக்கப்பட வேண்டும், மேலும் சிக்கலான சிகிச்சையில் அவற்றைச் சேர்ப்பதற்கான சாத்தியக்கூறு பற்றிய கேள்வி கலந்துகொள்ளும் மருத்துவரின் திறனுக்குள் உள்ளது.
ஃபைப்ரோலாஸ்டோசிஸில் இதய செயலிழப்பின் வளர்ச்சியை தாமதப்படுத்த எந்த ஹோமியோபதி மருந்துகள் உதவுகின்றன? கடுமையான இதய செயலிழப்பில், ஹோமியோபதிகள் பின்வரும் மருந்துகளின் உதவியை நாடுகின்றனர்: ஆர்சனிகம் ஆல்பம், ஆன்டிமோனியம் டார்டாரிகம், கார்போ வெஜிடாபிலிஸ், ஆசிடம் ஆக்சாலிகம். அறிகுறிகளின் ஒற்றுமை இருந்தபோதிலும், ஒரு பயனுள்ள மருந்தைத் தேர்ந்தெடுக்கும்போது, மருத்துவர்கள் சயனோசிஸ் (அதன் அளவு மற்றும் பரவல்) மற்றும் வலி நோய்க்குறியின் தன்மை போன்ற வடிவங்களில் இஸ்கெமியாவின் வெளிப்புற வெளிப்பாடுகளை நம்பியுள்ளனர்.
இதய செயலிழப்பு ஏற்பட்டால், பராமரிப்பு சிகிச்சையில் பின்வருவன சேர்க்கப்படலாம்: லாச்சிசிஸ் மற்றும் நாயு, லைகோபஸ் (இதய விரிவாக்கத்தின் ஆரம்ப கட்டங்களில்), லாரோசெராசஸ் (ஓய்வில் மூச்சுத் திணறலுக்கு), லாட்ரோடெக்டஸ் மாக்டான்ஸ் (வால்வுலர் நோய்க்குறியீடுகளுக்கு), ஹாவ்தோர்ன் தயாரிப்புகள் (குறிப்பாக எண்டோமயோகார்டியல் புண்களுக்கு பயனுள்ளதாக இருக்கும்).
வலுவான இதயத் துடிப்பு ஏற்பட்டால், அறிகுறி சிகிச்சைக்கு பின்வருவனவற்றை பரிந்துரைக்கலாம்: ஸ்பைஜெலியா, குளோனோயினம் (டகார்டியாவுக்கு), ஆரம் மெட்டாலிகம் (உயர் இரத்த அழுத்தத்திற்கு).
மூச்சுத் திணறலின் தீவிரத்தைக் குறைக்க, பின்வரும் உதவிகள்: கிரைண்டெலியா, ஸ்போங்கியா மற்றும் லாஹெகிஸ். இதய வலியைப் போக்க, பின்வருவனவற்றை பரிந்துரைக்கலாம்: கற்றாழை, செரியஸ், நயா, குப்ரம், இந்தப் பின்னணியில் பதட்டத்தைப் போக்க - அகோனிட்டம். இதய ஆஸ்துமாவின் வளர்ச்சியில், பின்வருபவை சுட்டிக்காட்டப்படுகின்றன: டிஜிட்டலிஸ், லாரோசெரஸஸ், லைகோபஸ்.
தடுப்பு
இதயம் மற்றும் நுரையீரலில் ஏற்படும் ஃபைப்ரோலாஸ்டோசிஸைத் தடுப்பது என்பது தொற்று மற்றும் அழற்சி நோய்களைத் தடுப்பதும் சரியான நேரத்தில் சிகிச்சையளிப்பதும் ஆகும், குறிப்பாக முக்கிய உறுப்புகளுக்கு சேதம் ஏற்படும் போது. அடிப்படை நோய்க்கு பயனுள்ள சிகிச்சையானது ஃபைப்ரோலாஸ்டோசிஸ் உள்ளிட்ட ஆபத்தான விளைவுகளைத் தடுக்க உதவுகிறது. இது உங்கள் ஆரோக்கியத்தையும் எதிர்கால சந்ததியினரின் ஆரோக்கியத்தையும் நன்கு கவனித்துக் கொள்ள ஒரு சிறந்த காரணம், ஆரோக்கியமான எதிர்காலம் மற்றும் நீண்ட ஆயுளுக்கான வேலை என்று அழைக்கப்படுகிறது.
முன்அறிவிப்பு
இதயம் மற்றும் நுரையீரல் ஃபைப்ரோலாஸ்டோசிஸுடன் தொடர்புடைய இணைப்பு திசு மாற்றங்கள் மீள முடியாததாகக் கருதப்படுகின்றன. சில மருந்துகள் நீண்டகால சிகிச்சையுடன் எண்டோகார்டியத்தின் தடிமனை ஓரளவு குறைக்க முடியும் என்றாலும், அவை குணப்படுத்த உத்தரவாதம் அளிக்காது. இந்த நிலை எப்போதும் ஆபத்தானது அல்ல என்றாலும், முன்கணிப்பு இன்னும் ஒப்பீட்டளவில் மோசமாக உள்ளது. 4 ஆண்டு உயிர்வாழும் விகிதம் 77% ஆகும். [ 14 ]
நாம் ஏற்கனவே குறிப்பிட்டது போல, மிக மோசமான முன்கணிப்பு, பிறவி வடிவமான கார்டியாக் ஃபைப்ரோலாஸ்டோசிஸுடன் தொடர்புடையது, இதில் இதய செயலிழப்பின் வெளிப்பாடுகள் குழந்தையின் வாழ்க்கையின் முதல் வாரங்கள் மற்றும் மாதங்களில் ஏற்கனவே தெரியும். இதய மாற்று அறுவை சிகிச்சை மட்டுமே குழந்தையை காப்பாற்ற முடியும், இது மிகவும் ஆபத்தான அறுவை சிகிச்சையாகும், மேலும் இது 2 ஆண்டுகளுக்கு முன்பே செய்யப்பட வேண்டும். அத்தகைய குழந்தைகள் பொதுவாக நீண்ட காலம் வாழ மாட்டார்கள்.
மற்ற அறுவை சிகிச்சைகள் குழந்தையின் ஆரம்பகால மரணத்தைத் தவிர்க்க மட்டுமே அனுமதிக்கின்றன (எப்போதும் அல்ல), ஆனால் இதய செயலிழப்பிலிருந்து அவரை முழுமையாக குணப்படுத்த முடியாது. சிதைவு மற்றும் சுவாசக் கோளாறு வளர்ச்சியுடன் மரணம் ஏற்படுகிறது.
நுரையீரல் ஃபைப்ரோலாஸ்டோசிஸிற்கான முன்கணிப்பு நோயின் பண்புகளைப் பொறுத்தது. அறிகுறிகள் விரைவாக வளர்ந்தால், வாய்ப்புகள் மிகக் குறைவு. நோய் படிப்படியாக முன்னேறினால், நுரையீரலின் அல்வியோலியில் ஏற்படும் மாற்றங்களால் சுவாசக் கோளாறு ஏற்படும் வரை, நோயாளி சுமார் 10-20 ஆண்டுகள் வாழலாம்.
தடுப்பு நடவடிக்கைகள் எடுக்கப்பட்டால், சிகிச்சையளிக்க கடினமான பல நோய்களைத் தவிர்க்கலாம். கார்டியாக் ஃபைப்ரோலாஸ்டோசிஸின் விஷயத்தில், இது முதலில், கருவின் இதயம் மற்றும் சுற்றோட்ட அமைப்பின் வளர்ச்சியை பாதிக்கக்கூடிய காரணிகளைத் தடுப்பதாகும் (பரம்பரை முன்கணிப்பு மற்றும் பிறழ்வுகளைத் தவிர, மருத்துவர்கள் சக்தியற்றவர்கள்). அவற்றைத் தவிர்க்க முடியாவிட்டால், கர்ப்பத்தை நிறுத்துவது சாத்தியமான ஒரு கட்டத்தில் நோயியலை அடையாளம் காண ஆரம்பகால நோயறிதல் உதவுகிறது, இது இந்த சூழ்நிலையில் மனிதாபிமானமாகக் கருதப்படுகிறது.

