சிதைந்த பெருநாடி அனீரிசம்
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 07.06.2024

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
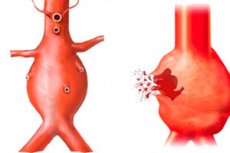
பெருநாடி அனூரிஸம் வளர்ச்சியின் இயக்கவியலை தொடர்ந்து கண்காணித்தாலும், நோயியல் செயல்முறையின் போக்கை முன்கூட்டியே கணிக்க முடியாது. துரதிர்ஷ்டவசமாக, சிக்கல்கள் அடிக்கடி நிகழ்கின்றன, மேலும் அறுவை சிகிச்சையால் மட்டுமே சிக்கலை முழுமையாக அகற்ற முடியும். மிகவும் கடுமையான மற்றும் சாதகமற்ற விளைவு பெருநாடி அனீரிஸின் சிதைவாக இருக்கலாம். தமனியின் மாற்றப்பட்ட பிரிவு ஆண்டுக்கு 5 மிமீ என்ற விகிதத்தில் அதிகரித்தால், மற்றும் கப்பலின் விட்டம் அளவு 45 மி.மீ.
நோயியல்
. ஆனால் மருத்துவமனையில் அனுமதிக்கப்படுவதற்கு முன்பு அதிகமான நோயாளிகள் இறந்துவிடுவார்கள் என்ற உண்மையை நாம் கணக்கில் எடுத்துக்கொள்ள வேண்டும்.
வயதான மற்றும் பெண்களில் முன்கணிப்பு மிகவும் சாதகமற்றது, அடிக்கடி வித்தியாசமான வெளிப்பாடுகள் மற்றும் தாமதமாக நோயறிதல் காரணமாக.
அனூரிஸ்ம் சிதைவுக்கான மிகவும் பொதுவான ஆபத்து காரணி தமனி உயர் இரத்த அழுத்தம் ஆகும், இது 70% நோயாளிகளில் கண்டறியப்படுகிறது. அனூரிஸ்ம் சிதைவுகளுடன் அனுமதிக்கப்பட்டவர்களின் சராசரி வயது 62-64 ஆண்டுகள் ஆகும், அவர்களில் ஆண்கள் சுமார் 65%உள்ளனர்.
800 பிரேத பரிசோதனை மருத்துவ பரிசோதனைகளுக்கு (பிரேத பரிசோதனைகள்) ஏறக்குறைய இரண்டு வழக்குகள் காணப்படுகின்றன, திடீர் மரணத்துடன் 1,000 பேருக்கு பத்து வழக்குகள் மற்றும் இருதய அசாதாரணங்களால் 4% வரை இறப்புகள் உள்ளன.
மருத்துவ பராமரிப்பு இல்லாத நிலையில், அடுக்கடுக்கான நோயாளிகளுக்கான ஆரம்ப இறப்பு விகிதம் ஒரு மணி நேரத்திற்கு 1% என மதிப்பிடப்படுகிறது - அதாவது, ஒரு நோயாளி நூறு மணிநேரத்திற்கு மணிநேரம் - முதல் 24 மணி நேரத்தில், 75% வரை 14 நாட்களுக்குள் இறந்து, 90% க்கும் அதிகமானவர்கள் பல மாதங்களில் இறந்துவிடுகிறார்கள்.
பெருநாடி அனீரிசிம் சிதைவு 60 முதல் 70 வயதிற்குட்பட்டது, ஆண் மக்கள்தொகையில் பெரும்பாலும் பெண்களை விட நிகழ்கிறது. [1]
காரணங்கள் ஒரு சிதைந்த பெருநாடி அனீரிஸம்.
பெருநாடி அனீரிசிம் சிதைவின் மிகவும் பொதுவான காரண காரணி உயர் இரத்த அழுத்தம் ஆகும், இது 75-85% நோயாளிகளில் இந்த நோயியல் நோயாளிகளில் காணப்படுகிறது. சிதைவுக்கு வழிவகுக்கும் பிறவி நோய்கள் மார்பன், எஹ்லர்ஸ்-டான்லோஸ், டர்னர் நோய்க்குறிகள், அத்துடன் பிறவி இருசக்கர பெருநாடி வால்வு, பெருநாடி கூட்டுறவு, மாபெரும் செல் பெருநாடி, மீண்டும் மீண்டும் பாலிகாண்டாண்டிஸ்.
கர்ப்பிணிப் பெண்களில், குறிப்பாக 40 வயதிற்குட்பட்ட நோயாளிகளுக்கு, பெரும்பாலும் கர்ப்பத்தின் மூன்றாவது மூன்று மாதங்களில் அனீரிசிம் சிதைந்த வழக்குகள் உள்ளன. கடுமையான மாரடைப்பு மற்றும் திடீர் இறப்பு நோய்க்குறியைப் போலவே, பெருநாடி சிதைவு ஒரு பருவகால மற்றும் சர்க்காடியன் தாளத்தை பின்பற்றுகிறது, குளிர்காலத்திலும் காலை நேரத்திலும் (4-5 AM) அதிக எண்ணிக்கையிலான வழக்குகள் நிகழ்கின்றன. இரத்த அழுத்தக் குறியீடுகளில் உடலியல் மாற்றங்களால் இந்த உறவு விளக்கப்படுகிறது. [2]
சிதைந்த பெருநாடி அனீரிஸம் இத்தகைய பிறவி அசாதாரணங்களை சிக்கலாக்குகிறது:
- பெருநாடி கப்பலின் ஒருங்கிணைப்பு;
- மார்பனின் நோய், முதலியன.
வாங்கிய நோயியல் சிக்கல்களாக செயல்படலாம்:
- பெருநாடி அழற்சி;
- பெருநாடி பெருந்தமனி தடிப்பு, உயர் இரத்த அழுத்தம்;
- மூடிய மார்பு குழப்பம்;
- கர்ப்பத்தின் டாக்ஸீமியா, முதலியன.
மருத்துவ கையாளுதல்களுக்குப் பிறகு மேலும் தமனி சிதைவுடன் தமனி பிரித்தல் பற்றிய விளக்கங்கள் உள்ளன, குறிப்பாக, பிரதான கப்பல் அல்லது அதன் கிளைகளை மாற்றியமைத்த பிறகு, எதிர் -நிரப்பு சாதனத்தை செருகவும். சிதைவுடன் ஈட்ரோஜெனிக் பிரித்தல் வயதான நோயாளிகளின் சிறப்பியல்பு மற்றும் குறிக்கப்பட்ட பெருந்தமனி தடிப்பு மாற்றங்களின் பின்னணியில் பெரும்பாலும் கண்டறியப்படுகிறது.
பெரும்பாலான சந்தர்ப்பங்களில், பெருநாடி பிளவுகளிலிருந்து சிதைவு முடிவுகள், இது ஊடகங்களின் சீரழிவால் ஏற்படுகிறது. பெருந்தமனி தடிப்புத் தோல் அழற்சியுடன் தொடர்புடைய சீரழிவு செயல்முறைகளின் விளைவாக அல்லது திசு மெட்டாலோபுரோட்டினேஸ்களின் அளவுகளில் மாற்றங்களுடன் தமனி சுவரின் கட்டமைப்பு கோளாறுகளுக்கு எதிர்வினையாக அனீரிஸ்கள் எழுகின்றன.
ஆபத்து காரணிகள்
முக்கிய ஆபத்து காரணிகள்:
- மரபியல் (நெருங்கிய ஆண் உறவினர்கள் சிதைவுடன் அல்லது இல்லாமல் அனீரிசிம்களைக் கொண்டிருந்தால்);
- இருதய நோயியல் (தமனி உயர் இரத்த அழுத்தம், இஸ்கிமிக் இதய நோய், இதய குறைபாடுகள், மாரடைப்பு, தமனி ஸ்டெனோஸ்கள்);
- இரத்தத்தில் லிப்போபுரோட்டீன் அளவை மீறுதல், முற்போக்கான பெருந்தமனி தடிப்புத் தோல் அழற்சி.
பிற ஆபத்து காரணிகள் பின்வருமாறு:
- பெருநாடி அல்லது பெருநாடி வால்வு கோளாறுகளின் வரலாறு;
- எந்தவொரு பெருநாடி நோயியல் அடிப்படையில் சாதகமற்ற பரம்பரை வரலாறு;
- கரோனரி அறுவை சிகிச்சை தலையீடுகளுக்கு உட்பட்டது;
- புகைபிடித்தல், போதைப்பொருள் பயன்பாடு (குறிப்பாக ஆம்பெடமைன், கோகோயின்);
- மார்பு குழப்பங்கள்;
- போக்குவரத்து விபத்துக்கள்.
நோயியல் உடற்கூறியல் தரவுகளின்படி, மோட்டார் வாகன விபத்துகளின் விளைவாக இறந்த நபர்களில் 20% வழக்குகளில் பெருநாடி சிதைவு இருந்தது. [3]
நோய் தோன்றும்
தமனியின் உள் அடுக்கு கிழிந்து போகும்போது, ஒரு அனூரிஸம் பிரித்தல் உருவாகிறது. இரத்தம், அழுத்தத்தால் தள்ளப்பட்டு, இந்த சிதைவு வழியாக ஊடுருவி, நடுத்தர பெருநாடி உறைகளை உரிக்கவும். கப்பலின் போக்கில் ரத்தக்கசிவு இயக்கப்படலாம்: இந்த சூழ்நிலையில், ஹீமாடோமா கிளைகளில் ஒன்றைக் குறைக்கிறது - பெருநாடி வளைவிலிருந்து குடல் தமனி கப்பல்கள் வரை. பிற்போக்கு பற்றின்மை பெருநாடி வால்வு மடிப்புகளின் வலிமையையும் அதன் போதிய செயல்பாட்டையும் எதிர்மறையாக பாதிக்கிறது. தவறான சேனலின் உருவாக்கம் நடுத்தர பெருநாடி உறைகளின் வெளிப்புற பகுதியில் நிகழ்கிறது. வெளிப்புற சுவர் பெருநாடி சுவரின் அசல் தடிமன் மட்டுமே. இந்த வளர்ச்சி என்பது அனூரிஸம் கொண்ட நோயாளிகளுக்கு கப்பல் சிதைவின் அடிக்கடி வழிமுறையாகும்.
பெருநாடி வளைவின் பிராந்தியத்தில் சிதைவு முக்கியமாக மீடியாஸ்டினல் குழி, இறங்கு பெருநாடியின் சிதைவு - இடது பிளேரல் குழிக்குள், மற்றும் வயிற்று பெருநாடியின் சிதைவு - ரெட்ரோபெரிட்டோனியல் பகுதிக்கு கொண்டு செல்லப்படுகிறது.
பாரிட்டல் பெரிகார்டியம் ஏறும் பெருநாடியுடன் இணைவதால், மூச்சுக்குழாய் தண்டு விற்பனை நிலையத்திற்கு அருகாமையில், ஏறும் பிரிவுகளில் ஏதேனும் சிதைவு பெரிகார்டியல் டம்போனேட் தூண்டக்கூடும்.
ஏறும் பெருநாடியில் சுமார் 70% சிதைவு வழக்குகள் நிகழ்கின்றன, 10% வழக்குகள் வளைவை உள்ளடக்குகின்றன, மேலும் 20% வழக்குகள் இறங்கு பெருநாடியை உள்ளடக்கியது. வயிற்று பெருநாடி மிகவும் அரிதாகவே சிதைந்தது.
உள் பெருநாடி அடுக்கின் சிதைவு அல்லது நீட்டிப்புக்குப் பிறகு, இன்ட்ரூமரல் ரத்தக்கசிவின் பின்னணிக்கு எதிராக ஒரு பிரிக்கும் அனீரிஸம் முக்கியமாக உருவாகிறது. உள் அடுக்கின் சிதைவு பெரும்பாலும் அதிகரித்த அழுத்தம் மற்றும்/அல்லது கப்பலின் நீட்டிப்பால் ஏற்படுகிறது. இரத்த ஓட்டத்தின் நிலையான துடிப்பின் செல்வாக்கின் கீழ், வாஸ்குலர் அடுக்குகள் பிரிக்கப்படுகின்றன.
ஏறும் பெருநாடி வெவ்வேறு தளங்களில் சிதைந்துவிடும்:
- 60% வழக்குகளில் குவிந்த மேற்பரப்பின் சிதைவு உள்ளது;
- 30% வழக்குகளில் - இடது சப்ளாவியன் தமனியில் இருந்து தொலைதூர பிரிவின் சிதைவு;
- 10% வழக்குகள், பெருநாடி வளைவு சிதைவு.
10% க்கும் குறைவான நோயாளிகளுக்கு தன்னிச்சையான சிதைவுகள் உள்ளன.
நோயியலில், நோயியலின் போக்கின் பின்வரும் வகைகள் வகைப்படுத்தப்பட்டுள்ளன:
- பெருநாடி சிதைவு பிரிக்காமல் நிகழ்கிறது.
- உள் பெருநாடி அடுக்குகள் கிழிந்து, அடுக்குகள் இரத்த ஓட்டத்தால் பிரிக்கப்படுகின்றன, பின்னர் உள்-சுவர் இரத்தக்கசிவு பெருநாடியைச் சுற்றியுள்ள திசுக்களில் வெடிக்கும்.
- ஹீமாடோமா பெருநாடி லுமினுக்குள் சிதைகிறது, மேலும் ஒரு நாள்பட்ட பிரிக்கும் அனீரிஸம் உருவாகிறது.
- சிதைவு அபாயத்துடன் ஒரு உள்-சுவர் ஹீமாடோமா உருவாகிறது.
கோளாறின் சிக்கலானது, எந்தவொரு வெளிப்படையான அறிகுறியியல் இல்லாமல் பல ஆண்டுகளாக பெருநாடி அனீரிஸம் இருக்க முடியும் என்பதில் உள்ளது. அதே நேரத்தில், ஒரு சிக்கலை வளர்ப்பதன் அபாயங்கள் கிட்டத்தட்ட ஒவ்வொரு நிமிடமும் உள்ளன. ஒரு அனீரிஸம் சிதைவு கடுமையான இரத்தப்போக்கை ஏற்படுத்துகிறது, இது பெரும்பாலும் மரணத்தில் முடிவடைகிறது. அதிக மருத்துவ திறன்களைக் கொண்ட நாடுகளில் கூட, மருத்துவமனைக்கு முந்தைய இறப்புக்கு முந்தைய விகிதம் 40%வரை, மற்றும் அறுவை சிகிச்சைக்குப் பின் - 60%வரை.
அறிகுறிகள் ஒரு சிதைந்த பெருநாடி அனீரிஸம்.
சிதைந்த பெருநாடி அனீரிஸின் மருத்துவ விளக்கக்காட்சி பொதுவாக பின்வரும் அறிகுறிகளை உள்ளடக்கியது:
- மார்பு அல்லது அடிவயிற்றில் திடீர் கூர்மையான வலி (பெருநாடியின் எந்த பகுதி சேதமடைகிறது என்பதைப் பொறுத்து);
- இரத்த அழுத்த அளவீடுகளில் கூர்மையான வீழ்ச்சி;
- கடுமையான இதய படபடப்பு;
- திடீரென மூச்சுத் திணறல்;
- சருமத்தின் பார்வை;
- மோட்டார் மற்றும் பேச்சு முட்டாள்தனம்;
- அதிகரித்த வியர்வை (குளிர், கிளாமி வியர்வை);
- குமட்டல், வாந்தி;
- கடுமையான தலைச்சுற்றல்;
- மங்கலானது மற்றும் நனவின் இழப்பு.
ஒரு பெருநாடி பிரிக்கும் அனீரிஸம் சிதைவு என்பது கப்பலை படிப்படியாக அடுக்குகளாகப் பிரிப்பதற்கான இறுதி கட்டமாகும், இரத்த ஓட்டத்தால் கடைசி, வெளிப்புற அடுக்கின் சிதைவுடன். பல சந்தர்ப்பங்களில் சிதைவின் உடனடி அணுகுமுறையை சிக்கலின் வளர்ச்சிக்கு முன்பே கண்டறிய முடியும் என்று நிபுணர்கள் குறிப்பிடுகின்றனர். ஆகவே, சில நோயாளிகள் தொடர்ச்சியான வலியை அதிகரிப்பதாக புகார் கூறுகின்றனர் (மார்பு, அடிவயிற்றில், பின்புறம் - பற்றின்மைவின் உள்ளூர்மயமாக்கலைப் பொறுத்து), இரத்த அழுத்தத்தின் அதிகரிப்பு, போதைப்பொருள் திருத்தத்திற்கு ஏற்றதாக இல்லாத தவறான ஆஞ்சினா தாக்குதல்கள். இந்த சிக்கல்கள் ஒரு திறமையான இருதயநோய் நிபுணருக்கு சரியான நேரத்தில் உரையாற்றப்பட்டால், ஆரோக்கியத்தை மட்டுமல்ல, நோயாளியின் உயிரையும் ஒரு அனூரிஸம் காப்பாற்ற முடியும்.
சிதைந்த வயிற்று பெருநாடி அனீரிஸம், சிதைந்த வயிற்று பெருநாடி அனீரிஸம் ஆகியவை ஒரே மாதிரியான கருத்துகளாகும், இது உதரவிதானத்துடன் அதன் குறுக்குவெட்டுக்கு கீழே இறங்கும் பெருநாடி கப்பலின் ஒரு பெரிய பகுதியின் ஒருமைப்பாட்டை மீறுவதைக் குறிக்கிறது. சிக்கலான ஆபத்து இருந்தால், நோயாளி அடிவயிற்றில் அல்லது விலா எலும்புகளின் கீழ் மந்தமான ஆனால் அதிகரிக்கும் வலியை உணர்கிறார். பெரும்பாலும் ஒரு துடிப்பு, அல்லது துடிக்கும் வலி உணரப்படுகிறது. சிதைந்த தருணத்தில், கடுமையான உள் இரத்தப்போக்கின் அனைத்து அறிகுறிகளும் குறிப்பிடப்பட்டுள்ளன. அதே நேரத்தில், சில விநாடிகள் தாமதம் கூட நோயாளியின் வாழ்க்கை வாய்ப்புகளை கணிசமாகக் குறைக்கிறது.
ஒரு தொராசி பெருநாடி அனீரிஸின் சிதைவு அதே கொள்கையைப் பின்பற்றுகிறது:
- கூர்மையான, மார்பில் வலி;
- ரத்தக்கசிவு அதிர்ச்சியின் அறிகுறியியல் (திடீர் பலவீனம், தலைச்சுற்றல், குமட்டல், வறண்ட வாய், இருண்ட கண்கள், மங்கலான மற்றும் நனவு இழப்பு).
கூர்மையான வலி பின்புறம், தோள்கள் மற்றும் அடிவயிற்றில் செல்லக்கூடும். பல சந்தர்ப்பங்களில், நோயியல் ஒரு கடுமையான இன்ஃபார்க்சன், மெசென்டெரிக் த்ரோம்போசிஸ், நுரையீரல் எம்போலிசம் போன்றவற்றைப் போல இயங்குகிறது, இதற்கு கவனமாக தேவைப்படுகிறது, அதே நேரத்தில் விரைவான வேறுபாடு.
ஏறும் தொராசிக் பெருநாடியின் சிதைந்த அனீரிஸும் உள் இரத்தப்போக்கு அறிகுறிகளுடன் தன்னை வெளிப்படுத்துகிறது:
- திடீர் (சரிந்த) பலவீனம்;
- மயக்கம் (சரிவு);
- வெளிர், நீல தோல்;
- இரத்த அழுத்த அளவீடுகளை கைவிடுங்கள் (அதாவது "உங்கள் கண்களுக்கு முன்");
- இதய துடிப்பு அதிகரித்தது.
சிதைவின் அறிகுறிகளின் தீவிரம் உடனடியாக உருவாகிறது: அபாயகரமான இரத்த இழப்பு எப்போதும் சரியான நேரத்தில் நிரப்பப்படுவதிலிருந்து வெகு தொலைவில் உள்ளது அல்லது இரத்தப்போக்கு நிறுத்தப்படலாம். எனவே, பிரச்சினை பெரும்பாலும் ஒரு அபாயகரமான விளைவுடன் முடிகிறது.
பெருநாடி வளைவு அனூரிஸம் சிதைவு என்பது ப்ளூரல் அல்லது பெரிகார்டியல் குழிக்குள் இரத்தத்தை பெருமளவில் வெளியிடுகிறது. ஸ்டெர்னமின் பின்னால் கடுமையான வலி உள்ளது, கழுத்து, தோள்கள், கைகள், முதுகு, தோள்பட்டை கத்திகள் ஆகியவற்றில் கதிர்வீச்சு. சாத்தியமான இரத்தக்களரி வாந்தி, இரத்தத்தை இருமல். எந்த உதவியும் வழங்கப்படாவிட்டால் நோயாளி சுயநினைவை இழந்து விரைவாக இறந்துவிடுவார்.
சிக்கல்கள் மற்றும் விளைவுகள்
பெருநாடி அனீரிசிம் சிதைவு அதிக இறப்பு விகிதம் மற்றும் சரியான நேரத்தில் அறுவை சிகிச்சை தலையீட்டோடு கூட, பாதகமான விளைவுகள் மற்றும் சிக்கல்களின் சமமான அதிக நிகழ்வுகளுடன் தொடர்புடையது. இறப்பு விகிதம், வெவ்வேறு தகவல்களின்படி, 60-80%ஐ அடைகிறது.
நோயாளியின் வாழ்க்கைக்கு நேரடி அச்சுறுத்தலை ஏற்படுத்தும் இத்தகைய சிக்கல்களால் கூடுதல் ஆபத்து ஏற்படுகிறது - இவை இருதய மற்றும் சுவாச சிக்கல்கள், செரிமான மண்டலத்தின் இஸ்கெமியா மற்றும் கீழ் முனைகள், த்ரோம்போம்போலிசம், பெட்டியின் நோய்க்குறி. இந்த கோளாறுகள் மருத்துவமனை மற்றும் அறுவை சிகிச்சைக்குப் பின் ஏற்படும் காலத்திற்கு பொதுவானவை.
அவசரநிலை மற்றும் முக்கியமான நிலைமைகளில் சிகிச்சை நடவடிக்கைகளின் தரம் தொடர்ந்து மேம்படுத்தப்பட்டு முழுமையாக்கப்பட்ட போதிலும், கடுமையான அனீரிசிம் சிதைவின் சிகிச்சையின் முடிவுகள் திருப்தியற்ற மட்டத்தில் தொடர்ந்து இருக்கின்றன. பொருத்தமான உபகரணங்கள் மற்றும் தகுதிவாய்ந்த அறுவை சிகிச்சை மற்றும் மயக்க மருந்து ஊழியர்களைக் கொண்ட சிறப்பு வாஸ்குலர் மையங்கள் மற்றும் சிறப்பு மருத்துவமனைகள் இல்லாத பகுதிகளுக்கு இந்த புள்ளி குறிப்பாக உண்மை.
இஸ்கிமிக் பெருங்குடல் அழற்சி மற்றும் வாஸ்குலர் எம்போலிசம் ஆகியவை மிகவும் பொதுவான அறுவை சிகிச்சைக்குப் பின் ஏற்படும் சிக்கல்கள். கடுமையான சிறுநீரக செயலிழப்பு, நிமோனியா மற்றும் காயம் தொற்று ஆகியவை மிகவும் ஆபத்தான உயிருக்கு ஆபத்தான கோளாறுகள்.
கண்டறியும் ஒரு சிதைந்த பெருநாடி அனீரிஸம்.
அறுவைசிகிச்சை திறன்களைக் கொண்ட ஒரு வசதியில் உடனடியாக கண்டறியும் கையாளுதல் செய்யப்படுகிறது. உள் வலி மற்றும் பாரிய இரத்த இழப்புக்கான பிற காரணங்களுடன் வேறுபடுங்கள். பின்வரும் கண்டுபிடிப்புகள் தேவை:
- ஆய்வக சோதனைகள்:
- இரத்தக் குழுவை தீர்மானித்தல், RH காரணி;
- பிளேட்லெட் மட்டத்தின் மதிப்பீடு;
- பிளேட்லெட் திரட்டல் செயல்பாட்டின் மதிப்பீடு;
- பிளாஸ்மா ஹீமோஸ்டாசிஸின் ஆய்வு;
- ஃபைப்ரினோலிசிஸின் ஆய்வு.
- கருவி நோயறிதல் இமேஜிங் ஆய்வுகள் (ஆஞ்சியோ-கணக்கிடப்பட்ட டோமோகிராபி, டிரான்ஸ்ஸோபாகேஜல் எக்கோ கார்டியோகிராபி, மார்பு ரேடியோகிராபி, காந்த அதிர்வு இமேஜிங்) மூலம் குறிப்பிடப்படுகிறது.
வேறுபட்ட நோயறிதல்
பாதுகாக்கப்பட்ட சுவருடன் தமனியின் நோயியல் விரிவாக்கத்தை நோயறிதல் அடையாளம் கண்டால், ஒரு பெருநாடி அனீரிஸின் மட்டுப்படுத்தப்பட்ட சிதைவு சந்தேகிக்கப்படலாம், மேலும் நோயாளி கூர்மையான வலியின் தோற்றத்தைக் குறிப்பிடுகிறார். இந்த சூழ்நிலையில், மேலும் சிதைவின் அதிக ஆபத்து உள்ளது, இது பொதுவாக வலி நோய்க்குறியின் தொடர்ச்சியான அல்லது நிலைத்தன்மையால் குறிக்கப்படுகிறது, வயிற்று அல்லது ப்ளூரல் குழியில் திரவக் குவிப்பு.
காட்சிப்படுத்தலின் போது, சிதைந்த பெருநாடி அனீரிஸம் பெரும்பாலும் ஒரு வரையறுக்கப்பட்ட சிதைவிலிருந்து வேறுபடுத்துவது கடினம். இது இலவச சுவரின் ஒருமைப்பாட்டை மீறுவதிலிருந்து வேறுபடுகிறது, இதில் அனைத்து சுவர் அடுக்குகளும் அழிக்கப்பட்டு ஒரு பெரிய ஹீமாடோமா உருவாகின்றன: ஒரு தவறான அனீரிஸம் உருவாவதைக் கொண்ட ஒரு வரையறுக்கப்பட்ட சிதைவு பெரிவாஸ்குலர் ஹீமாடோமாவை உருவாக்குவதன் மூலம் வகைப்படுத்தப்படுகிறது, இது கருவியோர்டிக் கட்டமைப்புகளுக்கு அருகில் "மறைக்கிறது" - குறிப்பாக, பெரிகார்டோரியல், பெரிகார்டோரியர். வரையறுக்கப்பட்ட பெருநாடி சிதைவு நோயாளிகள் நிலையான ஹீமோடைனமிக்ஸால் வகைப்படுத்தப்படுகிறார்கள்.
சிகிச்சை ஒரு சிதைந்த பெருநாடி அனீரிஸம்.
சிதைந்த பெருநாடி அனீரிஸம் என்பது அவசர அறுவை சிகிச்சைக்கு ஒரு முழுமையான அறிகுறியாகும். சிதைவு குறித்த சந்தேகம் இருந்தால், உடனடியாக அவசர குழுவை அழைப்பது அவசியம்: எந்தவொரு தாமதமும் நோயாளியின் உயிருக்கு செலவாகும்.
துணை மருத்துவர்கள் வருவதற்கு முன்பு, இந்த படிகளை பின்பற்ற வேண்டும்:
- நோயாளி ஒரு கிடைமட்ட நிலையில் வைக்கப்பட வேண்டும்;
- எங்களுக்கு முழுமையான ஓய்வு தேவை, முற்றிலும் எந்த இயக்கமும் இல்லை;
- ஆம்புலன்ஸ் வருகைக்கு முன்னர், நோயாளியுடன் தொடர்ந்து பேசுவது அவசியம், முடிந்தால் அவருக்கு உறுதியளிக்க, பீதி மற்றும் அதிர்ச்சி தாக்குதல்களின் தோற்றத்தைத் தடுக்கிறது;
- எந்தவொரு சூழ்நிலையிலும் பாதிக்கப்பட்டவருக்கு உணவு அல்லது பானம் வழங்கப்படக்கூடாது;
- வலியைக் குறைக்க, நோயாளிக்கு நைட்ரோகிளிசரின் டேப்லெட்டைக் கொடுக்க அனுமதிக்கப்படுகிறது.
அறுவைசிகிச்சைத் துறையில் இருதய புத்துயிர் குழுவால் மருத்துவமனையில் அனுமதிக்கப்பட்ட பின்னணியில் முதல் மருத்துவ உதவி மேற்கொள்ளப்படுகிறது மற்றும் பின்வருவனவற்றை உள்ளடக்குகிறது:
- வலி கட்டுப்பாடு (போதைப்பொருள் அல்லாத மற்றும் போதைப்பொருள் வலி நிவாரணி மருந்துகளை நிர்வகிக்கவும் (PROMEDOL, MORPHINE, OMNOPON);
- அதிர்ச்சி கட்டுப்பாடு (கார்டியோபுல்மோனரி புத்துயிர்);
- இரத்த அழுத்தத்தை இயல்பாக்குதல்.
மருந்துகள்
அனூரிஸம் சிதைவுக்கான அவசரகால பராமரிப்பு அவசர அறுவை சிகிச்சைக்கான ஒரு சிறப்பு அறுவை சிகிச்சை வசதிக்கு நோயாளியை அவசரகாலமாக வழங்குவதை உள்ளடக்கியது. அதே நேரத்தில், படிகக் கரைசல்களின் தீவிரமான நிர்வாகத்தை (இரத்த இழப்பின் 1 மில்லி சுமார் 3 மில்லி) அல்லது கூழ் தீர்வுகள் (1 மில்லி இரத்த இழப்புக்கு சுமார் 1 மில்லி) வழங்கவும், ஆனால் சிவப்பு இரத்த அணுக்களை தயாரிப்பதை நிர்வகிக்க முடியும் வரை மட்டுமே. இரத்தக் குழு, மாற்றப்பட்ட சிவப்பு செல் நிறை, உலகளாவிய நன்கொடையாளரிடமிருந்து இரத்தம் அல்லது பொருத்தமான குழுவைத் தயாரித்தல் ஆகியவற்றைத் தீர்மானிக்கவும். ஹீமாடோக்ரிட்டைக் கவனியுங்கள், அது 30%க்கும் குறைவாக வீழ்ச்சியடையாது. சிவப்பு செல் வெகுஜனத்திற்கு கூடுதலாக புதிய உறைந்த பிளாஸ்மா, பிளேட்லெட் செறிவு மற்றும் கிரையோபிரெசிபிட்டேட். பிளேட்லெட் எண்ணிக்கை 50 ஆயிரம் / μl க்கும் குறைவாக இருக்கும்போது த்ரோம்போகோன்சென்ட்ரேட் பயன்படுத்தப்படுகிறது, மேலும் 1 யூனிட் / 10 கிலோ மீ அளவு கிரையோபிரெசிபிட்டேட். 1.5 கிராம் / எல் க்கும் குறைவான ஃபைப்ரினோஜனின் செறிவில் டி.
உடல் வெப்பநிலையைக் கட்டுப்படுத்துங்கள், அமிலத்தன்மை மற்றும் ஹைபோகல்சீமியா சரியானது. டிரானெக்ஸாமிக் அமிலத்தை (நரம்பு வழியாக, 1 கிராம் ஏற்றுதல் அளவில் 10 நிமிடங்கள், மேலும் சுட்டிக்காட்டப்பட்டபடி), இரத்தக் கூறுகளை மாற்றுவது, மறுசீரமைப்பு செயல்படுத்தப்பட்ட காரணி VII இன் பயன்பாடு ஆகியவற்றைப் பயன்படுத்த முடியும்.
அறுவை சிகிச்சை சிகிச்சை
சிதைந்த பெருநாடி அனீரிஸருக்கான அறுவைசிகிச்சை தலையீடுகளின் தனித்தன்மை என்னவென்றால், அவை முடிந்தவரை அவசரமாக மேற்கொள்ளப்படுகின்றன, ஏனெனில் ஒவ்வொரு நிமிடமும் தாமதத்தின் ஒரு ஆபத்தான விளைவின் சாத்தியத்தை கணிசமாக அதிகரிக்கிறது. அறுவைசிகிச்சைக்கு நோயாளியைத் தயாரிப்பது நடைமுறையில் இல்லை மற்றும் நிபந்தனைகளைப் பொருட்படுத்தாமல் கையாளுதலின் தொடக்கத்தை தாமதப்படுத்தக்கூடாது. சிரை அணுகலை வழங்குவது முக்கியம் (எந்தவொரு வகை - புற, மத்திய-சிரை) மற்றும் உட்செலுத்துதல் மற்றும் பரிமாற்ற சிகிச்சையைத் தொடங்குகிறது. ஆரம்ப சிஸ்டாலிக் அழுத்தம் 70 மிமீ எச்ஜிக்கு குறைவாக இருந்தால், தூண்டல் மயக்க மருந்துக்கு முன்னர், 80-90 மிமீ எச்ஜி ஒரு சிஸ்டாலிக் அழுத்தத்திற்கு நோர்பைன்ப்ரைனை உட்செலுத்துதல் செய்யப்படுகிறது. ஆண்டிபயாடிக் ப்ரோபிலாக்ஸிஸ் 2-3 தலைமுறை செஃபாலோஸ்போரின்ஸால் குறிப்பிடப்படுகிறது.
செயல்பாட்டில், இரத்த அழுத்தம், இதய துடிப்பு, ஆக்ஸிஜன் செறிவு, எலக்ட்ரோ கார்டியோகிராம், டையூரிசிஸ், ஹீமோகுளோபின் நிலை, ஐ.என்.ஆர், ஏபிடிவி, ஃபைப்ரினோஜென் மற்றும் பிளேட்லெட் எண்ணிக்கை ஆகியவை கண்காணிக்கப்படுகின்றன.
பின்வரும் செயல்பாடுகளைச் செய்யலாம்:
- பெருநாடி வால்வின் புரோஸ்டீசிஸுடன் பெருநாடி வால்வு அகற்றுதல் அறுவை சிகிச்சை மற்றும் ஒற்றை ஒருங்கிணைந்த உள்வைப்புடன் பெருநாடி.
- சூப்பராகோரோனரி பெருநாடி புரோஸ்டீசிஸ்.
பெருநாடி அனூரிஸம் சிதைவுக்கான அறுவை சிகிச்சை நீண்டது, உழைப்பு மிகுந்ததாகும், மேலும் இது பெரிய இரத்த இழப்பின் பின்னணியில் செய்யப்படுகிறது. இது செயற்கை சுழற்சியின் நிலைமைகளின் கீழ் செய்யப்படுகிறது. தலையீட்டின் போது சிறப்பு கவனிப்புடன், இதய தசையின் பாதுகாப்பை வழங்குகிறது, உமிழ்நீர் இருதய மற்றும் மாற்று தீர்வுகளைப் பயன்படுத்துகிறது. நோயாளி தாழ்வெப்பநிலை, இது உயர் இரத்த இழப்பு மற்றும் நீடித்த செயற்கை சுழற்சி ஆகியவற்றின் பின்னணிக்கு எதிராக டி.ஐ.சி வளர்ச்சி உட்பட ஏராளமான அறுவை சிகிச்சைக்குப் பின் ஏற்படும் சிக்கல்களுக்கு வழிவகுக்கிறது.
கழுத்து மற்றும் தலை பாத்திரங்களை மறுசீரமைப்பதன் மூலம் புரோஸ்டெடிக்ஸில், இரத்த ஓட்டம் முற்றிலுமாக நிறுத்தப்பட்டு, மூளையின் பிற்போக்கு துளைத்தல் உள் ஜுகுலர் நரம்புகள் வழியாக செய்யப்படுகிறது. இந்த வழக்கில், 12-14 ° C வரை ஆழ்ந்த தாழ்வெப்பநிலை வழங்குவதன் மூலமும், செடக்ஸென், புரோபோபோல் போன்ற மருந்துகளை வழங்குவதன் மூலமும் மூளை பாதுகாக்கப்படுகிறது (மூளையின் ஆக்ஸிஜன் நுகர்வு குறைத்தல்). நீடித்த மற்றும் பிற்போக்குத்தனமான துளைத்தல், இரத்த ஓட்டத்தைத் தடுப்பது மத்திய நரம்பு மண்டலத்தின் செயல்பாட்டை சாதகமாக பாதிக்க முடியாது, எனவே அறுவை சிகிச்சைக்குப் பின் ஏற்படும் சிக்கல்களின் சதவீதம் மிக அதிகமாக உள்ளது.
இறங்கு தொராசிக் பெருநாடியின் சிதைவுக்கான தலையீட்டின் போது, இண்டர்கோஸ்டல் கப்பல்களை உள்வைப்புக்கு திருப்பிச் செலுத்துவதற்கான ஒரு புரோஸ்டெஸிஸ் செய்யப்படுகிறது. புரோஸ்டெஸிஸ் நிறுவலின் பகுதியை முழுமையான இரத்த ஓட்டம் நிறுத்தம் மற்றும் பிற்போக்கு பெருமூளை துளைத்தல் ஆகியவற்றுடன் புறக்கணிப்பதே இந்த செயல்பாட்டின் தனித்தன்மையில் ஒன்று. ஒரு நுரையீரல் உள்ளுணர்வு மற்றும் மூளை பாதுகாப்பு ஆகியவை செய்யப்படுகின்றன.
தடுப்பு
சிக்கல்கள் உருவாகக் காத்திருக்காமல், சிக்கல் கண்டறியப்பட்டு சரியான நேரத்தில் சிகிச்சையளிக்கப்பட்டால் அனீரிஸம் சிதைவைத் தவிர்க்கலாம். அனீரிசிம்களை அறுவை சிகிச்சையால் மட்டுமே குணப்படுத்த முடியும்: பழமைவாத சிகிச்சை அறிகுறியாகும், மேலும் நோயியலை அகற்றாமல் நோயாளியின் வாழ்க்கைத் தரத்தை சற்று மேம்படுத்த முடியும். அறுவைசிகிச்சை கிளாசிக்கல் வழியில் செய்யப்படலாம் - ஒரு குழி தலையீடாக அல்லது எண்டோபிரோஸ்டெஸிஸ் மூலம்.
பெருநாடி அனீரிசிம் நோயாளிகளின் திறமையான அறுவை சிகிச்சை சிகிச்சை பெரும்பாலான சந்தர்ப்பங்களில் பாதுகாப்பானது, குறிப்பாக இளம் நோயாளிகளுக்கு. அறுவைசிகிச்சை தலையீட்டின் போது, பெருநாடி கப்பல் நோயியல் ரீதியாக மாற்றப்பட்ட பகுதிக்கு கீழே மற்றும் அதற்கு மேல் பிணைக்கப்பட்டுள்ளது, அனீரிசிம் பகுதியை பாலியஸ்டர் பிரிவுடன் மாற்றுகிறது.
வயதான நோயாளிகளில் பெரியோபரேடிவ் சிக்கல்களின் அபாயங்கள் (இருதய மற்றும் சுவாச சிக்கல்கள், அறுவை சிகிச்சைக்குப் பின் ஏற்படும் குடலிறக்கங்கள், மூட்டு பக்கவாதம் மற்றும் இறப்பு) அதிகம். பொருத்தக்கூடிய ஸ்டெண்டுடன் எண்டோவாஸ்குலர் சிகிச்சை அத்தகைய நோயாளிகளுக்கு பாதுகாப்பான செயல்முறையாக கருதப்படுகிறது.
அனீரிஸம் சிதைவைத் தடுப்பதற்கான பிற கட்டாய தடுப்பு நடவடிக்கைகள் பின்வருமாறு:
- புகைபிடிப்பதை நிறுத்துதல்;
- இரத்த அழுத்த அளவீடுகளின் வழக்கமான கண்காணிப்பு;
- வழக்கமான சோதனைகள்;
- உடல் எடையைக் கட்டுப்படுத்துதல், இரத்த கொழுப்பு அளவு;
- குறைந்த கொலஸ்ட்ரால் ஆரோக்கியமான உணவை பின்பற்றுதல்.
ஒரு அனூரிஸ்ம் அதன் வளர்ச்சியின் ஆரம்பத்தில் கண்டறியப்பட்டு இயக்கப்படுகிறது, இது பெருநாடி சிதைவைத் தடுக்க சிறந்த வழியாகும்.
முன்அறிவிப்பு
பெருநாடி சிதைவு என்பது ஏற்கனவே நயவஞ்சக மற்றும் கணிக்க முடியாத நோயின் ஒரு வல்லமைமிக்க சிக்கலாகும் - அனீரிஸம். அனைத்து உறுப்புகளுக்கும் அமைப்புகளுக்கும் இரத்தத்தை வழங்கும் முக்கிய இரத்த நாளம் பெருநாடி. இந்த பிரதான தமனி இதயத்திலிருந்து வந்து மார்பு மற்றும் வயிற்று குழியின் நடுத்தர பகுதியில் ஓடுகிறது, இது உயர் அழுத்தத்தின் கீழ் ஒரு பெரிய அளவிலான இரத்தத்தை கடந்து செல்கிறது. இந்த கப்பலின் ஒருமைப்பாட்டை (சிதைவு) எந்தவொரு மீறலும் உயிருக்கு ஆபத்தான இரத்தக்கசிவைத் தூண்டும். அனூரிஸம் பெரும்பாலும் நடைமுறையில் தன்னைப் பற்றி அறிந்திருக்கவில்லை மற்றும் வழக்கமான தடுப்பு பரிசோதனைகளின் போது தற்செயலாக கண்டறியப்படுகிறது.
சிதைவின் அபாயங்கள் குறிப்பாக பெரிய மற்றும் விரைவாக விரிவாக்கும் அனீரிசிம்களில் அதிகமாக உள்ளன: இதுபோன்ற சூழ்நிலைகளில், அறுவைசிகிச்சை தீவிரமாக கருதப்பட வேண்டும், அவசரமாக கூட. பெருநாடி சிதைவுக்கான அவசர அறுவை சிகிச்சை இறப்புக்கான அதிக ஆபத்தை ஏற்படுத்துகிறது. மேலும், டாக்டர்கள் வருவதற்கு முன்பு சிதைந்த அனீரிசிம்களைக் கொண்ட பெரும்பாலான நோயாளிகள் இறக்கின்றனர்.
சிதைந்த பெருநாடி அனீரிஸில் மரணத்திற்கான காரணம்
ஒரு அனீரிஸம் சிதைந்தால், உதவி விரைவாக மட்டுமல்ல, அவசரமாக வழங்கப்பட வேண்டும், மேலும் இது பிரத்தியேகமாக அறுவை சிகிச்சை தலையீடு ஆகும். உடனடி அறுவை சிகிச்சை இல்லாமல், பாரிய இரத்த இழப்பு உள்ளது, இதன் விளைவாக, மரணம். பெரும்பாலான நோயாளிகள் மருத்துவ வசதியை அடைவதற்கு முன்பு இறக்கின்றனர். இருப்பினும், அறுவை சிகிச்சை சிகிச்சையின் பின்னர் உயிர்வாழ்வதற்கான வாய்ப்புகளும் நூறு சதவீதம் அல்ல.
பாரிய இரத்த இழப்பு இரத்த அளவின் அளவின் கூர்மையான குறைவு, ஹைபோக்சிக் மற்றும் ஹைபோக்ஸெமிக் நிலையின் அடுத்தடுத்த வளர்ச்சி, ஹைபோடென்ஷன், உள் உறுப்புகளுக்கு இரத்த விநியோகத்தின் கூர்மையான பற்றாக்குறை மற்றும் வளர்சிதை மாற்ற அமிலத்தன்மை ஆகியவற்றுடன் சேர்ந்துள்ளது. டி.ஐ.சி கூட ஏற்படலாம்.
ஏற்கனவே நிமிடத்திற்கு 150 மில்லி இரத்த இழப்பு விகிதத்தில், ஆபத்தான விளைவு 15-20 நிமிடங்களுக்குள் நிகழ்கிறது. பெருநாடி அனீரிஸம் சிதைவு என்பது சாதாரண வேலைகளுக்காக உறுப்புகளுக்கு இரத்த விநியோகமின்மை, ரத்தக்கசிவு அதிர்ச்சியின் வளர்ச்சி, நனவு இழப்பு, இருதயக் கைது ஆகியவற்றுடன் சேர்ந்துள்ளது.

