கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
HPV வகை 52: அது என்ன, எப்படி சிகிச்சையளிப்பது?
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 06.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
HPV என்ற சுருக்கம் இப்போதெல்லாம் அனைவருக்கும் தெரிந்திருக்கும். இது மனித பாப்பிலோமா வைரஸைக் குறிக்கிறது. இந்த வைரஸின் பல வேறுபட்ட விகாரங்கள் ஏற்கனவே கண்டுபிடிக்கப்பட்டுள்ளன, சுமார் இருநூறு. HPV வகை 52 என்பது ஆன்கோஜெனிக் என அங்கீகரிக்கப்பட்ட 19 பாப்பிலோமா வைரஸ்களில் ஒன்றாகும். இதன் பொருள் அதன் கேரியர் சில வகையான புற்றுநோய்களை உருவாக்கும் அபாயத்தைக் கொண்டுள்ளது, குறிப்பாக, கர்ப்பப்பை வாய் மற்றும் மலக்குடல் புற்றுநோய். கூடுதலாக, அரிதான சந்தர்ப்பங்களில், இது யோனி சுவர்கள், ஆண்குறி தோல், வாய்வழி குழி, வெண்படல மற்றும் குரல்வளை ஆகியவற்றின் புற்றுநோயின் வளர்ச்சியைத் தூண்டும். நிகழ்வின் அதிர்வெண்ணின் இறங்கு வரிசையில் உள்ளூர்மயமாக்கல்கள் பட்டியலிடப்பட்டுள்ளன. [ 1 ], [ 2 ]
HPV வகை 52, α-பாப்பிலோமாவைரஸ்-9 இனத்தைச் சேர்ந்தது, அதே போல் அவற்றின் மிகவும் புற்றுநோயியல் பிரதிநிதியான HPV வகை 16, கர்ப்பப்பை வாய்ப் புற்றுநோயால் பாதிக்கப்பட்ட பாதிக்கும் மேற்பட்ட நோயாளிகளின் கட்டி செல்களில் காணப்படுகிறது மற்றும் அவற்றின் வீரியம் மிக்க மாற்றத்திற்குக் காரணமாகக் கருதப்படுகிறது.
அமைப்பு HPV வகை 52
ஓய்வு நிலையில், பாப்பிலோமா வைரஸ் செல் (விரியன்) என்பது 30 nm விட்டம் கொண்ட ஒரு நுண்ணிய கோளமாகும், இது செல்லுலார் புரதங்களால் (ஹிஸ்டோன்கள்) சுருக்கமாக நிரம்பிய DNA மூலக்கூறைக் கொண்டுள்ளது. விரியனுக்கு செல்லுலார் சவ்வு கூட இல்லை. எடுத்துக்காட்டாக, காய்ச்சல் வைரஸ் மிகவும் திடமானது - நான்கு மடங்கு பெரியது, பாதிக்கப்பட்ட செல்லின் ஒத்த கட்டமைப்பு கூறுகளிலிருந்து உருவாகும் சவ்வில் இணைக்கப்பட்டுள்ளது.
மரபணு வகை 52 HPV மிகவும் அதிக புற்றுநோயியல் வைரஸ் 16 இன் மரபணு வகையைப் போன்றது. முன்பு (2010 க்கு முன்பு) அவை ஒரே வைரஸாகக் கருதப்பட்டன, ஆனால் பின்னர் சில வேறுபாடுகள் "கண்டுபிடிக்கப்பட்டன" மேலும் அவை ஒரு இனமாக வகைப்படுத்தப்பட்டன.
HPV 52 DNA என்பது வைரஸ் செல்லின் கருவில் இரண்டு வகையான புரதங்களான E (ஆரம்ப) மற்றும் L (தாமதமாக) ஆகியவற்றால் நிரம்பிய ஒரு வட்ட வடிவ இரட்டை இழை மூலக்கூறு ஆகும். E புரதங்கள் ஒழுங்குமுறைப் பாத்திரத்திற்கு பொறுப்பாகும், வைரஸின் நகலெடுப்பை உறுதி செய்கின்றன மற்றும் அவை குடியேறிய கெரடினோசைட்டுகளின் வீரியம் மிக்க செயல்முறையைத் தொடங்குவதற்குக் காரணம் என்று குற்றம் சாட்டப்படுகின்றன. L புரதங்கள் முற்றிலும் கட்டமைப்பு கூறு ஆகும், அவை விரியனின் (கேப்சிட்) வெளிப்புற புரத ஓட்டை உருவாக்குகின்றன.
வாழ்க்கை சுழற்சி HPV வகை 52
எந்தவொரு வைரஸும் ஒரு செல்லுலார் ஒட்டுண்ணியாகும். பாப்பிலோமா வைரஸ் கெரடினோசைட்டுகளை ஒட்டுண்ணியாக்குகிறது - தோலின் மேல் அடுக்குகளின் செல்கள் மற்றும் உயிரினங்களின் சளி சவ்வுகள். இந்த செல்களுக்கு வெளியே, விரியன் ஒரு குறுகிய காலத்திற்கு, மூன்று மணி நேரம் வரை, பின்னர் ஈரமான துண்டுகள், கைத்தறி ஆகியவற்றில் சாத்தியமானதாக இருக்கும்.
HPV வகை 52 முக்கியமாக பிறப்புறுப்பு-குடல்-வாய்வழி தொடர்புகள் மூலம் பரவுகிறது, தோல் அல்லது சளி சவ்வுகளுக்கு மைக்ரோடேமேஜ் மூலம் ஊடுருவல் ஏற்படுகிறது. வீட்டுப் பரவல் விலக்கப்படவில்லை, ஆனால் சாத்தியமில்லை.
இந்த வைரஸ், அறிமுகப்படுத்தப்பட்ட இடத்திற்கு அருகிலுள்ள கெரடினோசைட்டுகளைப் பாதிக்கிறது. இது உடல் முழுவதும் பரவாது, ஆனால் சுய-தொற்று சாத்தியமாகும். செயல்முறையின் போது தோல் மேற்பரப்பு சேதமடைந்து, பாதிக்கப்பட்ட மேற்பரப்பு காயத்தைத் தொட்டால், முடி அகற்றுதல் அல்லது சவரம் செய்யும் போது இது நிகழலாம்.
HPV 52 இன் வாழ்க்கைச் சுழற்சி கெரடினோசைட் முதிர்ச்சி மற்றும் சைட்டோடிஃபெரண்டேஷனேஷன் நிலைகளுக்கு ஒத்திருக்கிறது. சேதமடைந்த எபிட்டிலியத்தில் வைரஸ்கள் வந்து, மிகவும் முதிர்ந்த செல்களின் மேல் அடுக்குகளின் கீழ் அமைந்துள்ள அடித்தள சவ்வின் இளம், இன்னும் வேறுபடுத்தப்படாத செல்களைப் பாதிக்கின்றன. கெரடினோசைட்டுகள் முதிர்ச்சியடையும் போது, அவை தோலின் மேற்பரப்பிற்கு உயர்கின்றன, அதே நேரத்தில் வைரஸ்கள் செல்களில் "குடியேறுகின்றன". பாதிக்கப்பட்ட தோல் செல்களில் HPV DNA இன் தேவையான உள்ளடக்கத்தை உறுதி செய்வதற்கும், வைரஸ் மரபணுக்களின் வெளிப்பாட்டை செயல்படுத்துவதற்கும், கட்டி அடக்கிகளை பிணைப்பதற்கும் E-புரதங்கள் தங்கள் செயல்பாடுகளைச் செய்கின்றன. பாதிக்கப்பட்ட நபரின் நோய் எதிர்ப்பு சக்தியும் தூங்கவில்லை, மேலும் பெரும்பாலான தொற்று நிகழ்வுகளில் (80-90%) உடல் ஒரு வருடத்திற்குள் வைரஸ்களை தானாகவே அழிக்கிறது. இருப்பினும், பாதிக்கப்பட்டவர்களில் ஐந்தில் ஒரு பங்கில், வைரஸ் செல் மரபணுவில் ஒருங்கிணைக்கப்படுகிறது மற்றும் நோயின் நீண்ட நாள்பட்ட போக்கு அவ்வப்போது ஏற்படும் மறுபிறப்புகள் மற்றும் நியோபிளாஸ்டிக் செயல்முறையின் சாத்தியமான வளர்ச்சியுடன் தொடங்குகிறது. தொற்றுக்குத் தயாரான புதிய வைரஸ்கள் கெரடினோசைட் வேறுபாட்டின் கடைசி கட்டத்தில் தோன்றும் மற்றும் உடலியல் பொருட்களில் உள்ள உள்ளூர்மயமாக்கலைப் பொறுத்து கண்டறியப்படுகின்றன: உமிழ்நீர், விந்து, யோனி சுரப்பு, தோலின் மேலோட்டமான அடுக்குகள் மற்றும் சளி சவ்வுகள்.
அறிகுறிகள்
இந்த சிறிய செல்லுலார் ஒட்டுண்ணிகள் மனித உடலில் மிக நீண்ட காலத்திற்கு தங்கள் இருப்பைக் காட்டாமல் இருக்கலாம், இது பல தசாப்தங்களாக அளவிடப்படுகிறது. மேலும், பாதிக்கப்பட்ட செல்லில், வைரஸ் வெவ்வேறு வடிவங்களில் இருக்கலாம்: எக்ஸ்ட்ராக்ரோமோசோமல் (எபிசோமல்) மற்றும் செல் டிஎன்ஏவில் (இன்ட்ராசோமல்) ஒருங்கிணைக்கப்படுகிறது. முதல் விருப்பம் மிகவும் சாதகமானதாகக் கருதப்படுகிறது.
HPV வகை 52 என்பது பிறப்புறுப்பு உறுப்புகளின் தோல் மற்றும் சளி சவ்வுகளை விரும்பும் வைரஸ்களின் குழுவிற்கு சொந்தமானது. அதன் இருப்பின் முதல் மருத்துவ அறிகுறிகள் கூர்மையான காண்டிலோமாக்கள் (எபிட்டிலியத்தில் சிறிய கூர்மையான வளர்ச்சிகள்). அவை பொதுவாக பிறப்புறுப்புகளின் சளி சவ்வுகள் அல்லது தோலில் தோன்றும், குறைவாகவே ஆசனவாயில், மற்றும் மிகவும் அரிதாகவே வாய்வழி குழியில் தோன்றும். முதலில், இவை ஒற்றை சிறிய வடிவங்கள், பின்னர் சிகிச்சையின்றி அவை ஒன்றிணைகின்றன. தோற்றத்தில், இத்தகைய வளர்ச்சிகள் காலிஃபிளவர் மஞ்சரிகளை ஒத்திருக்கின்றன.
HPV 52 பெரும்பாலும் 35 வயதுக்குட்பட்ட பெண்களில் கண்டறியப்படுகிறது. மேலும், 80% வழக்குகளில் எந்த அறிகுறிகளும் இல்லாத நிலையில் இது கண்டறியப்படுகிறது.
பிறப்புறுப்புப் பிறப்புறுப்புப் பிறப்புறுப்பு, பெண்குறிமூலம், யோனிச் சுவர்கள் மற்றும் கருப்பை வாய் ஆகியவற்றில் பரிசோதனை செய்யும் போது, பிறப்புறுப்புப் பிறப்புறுப்புப் பிறப்புறுப்பு அரிப்பும் HPV பரிசோதனைக்கு ஒரு காரணமாகும்.
சில நேரங்களில் ஒரு பெண் சுகாதார நடைமுறைகளைச் செய்யும்போது அணுகக்கூடிய இடங்களில் பார்வை அல்லது தொடுவதன் மூலம் காண்டிலோமாக்களைக் கண்டறிய முடியும்.
இந்த வகை பாப்பிலோமா வைரஸ் தொற்று காரணமாக ஏற்படும் மிகவும் பொதுவான மற்றும் ஆபத்தான விளைவு கர்ப்பப்பை வாய்ப் புற்றுநோய் ஆகும். [ 3 ]
கர்ப்ப காலத்தில் HPV 52, கர்ப்பிணி அல்லாத பெண்களைப் போலவே அதே அறிகுறிகளைக் கொண்டுள்ளது. இது பெரும்பாலும் பரிசோதனையின் போது கண்டறியப்படுகிறது. உடலில் வைரஸ் அறிகுறியின்றி இருப்பது கண்காணிப்புக்கு உட்பட்டது, ஆனால் சிகிச்சைக்கு உட்பட்டது அல்ல. ஒரு கர்ப்பிணிப் பெண்ணுக்கு கூர்மையான காண்டிலோமாக்களும் இருக்கலாம்; அவை சிறியதாக இருந்தால், கர்ப்ப காலத்தில் எந்த சிகிச்சையும் மேற்கொள்ளப்படுவதில்லை. பிறப்பு கால்வாயில் உள்ள பெரிய காண்டிலோமாக்கள் பொதுவாக சிசேரியன் மூலம் பிரசவத்திற்கான அறிகுறியாகும். [ 4 ]
ஆண்களில் HPV 52 ஆண்குறியில் கூர்மையான காண்டிலோமாக்களின் வளர்ச்சியாக வெளிப்படும். வைரஸ் ஒட்டுண்ணித்தனத்தின் மிகவும் கடுமையான விளைவுகள் ஆண்குறியின் தோலின் வீரியம் மிக்க நியோபிளாம்கள் மற்றும், ஒருவேளை, புரோஸ்டேட் சுரப்பி ஆகும். ஆண்களுக்கும் தொற்று பெண்களைப் போலவே நிகழ்கிறது. இருப்பினும், கட்டமைப்பின் உடற்கூறியல் அம்சங்கள் காரணமாக, ஆண் சிறுநீர்க்குழாய் அசாதாரண எபிடெலியல் மாற்றத்தின் பகுதியைக் கொண்டிருக்கவில்லை, எனவே, பெரும்பாலான ஆண்களில், தொற்று எந்த வகையிலும் தன்னை வெளிப்படுத்திக் கொள்ளாது, மேலும் வைரஸின் சுய-நீக்கம் பெரும்பாலும் நிகழ்கிறது. [ 5 ]
இரு பாலினருக்கும், காண்டிலோமாக்கள் ஆசனவாய், சிறுநீர்க்குழாய், மலக்குடல் மற்றும் வாய்வழி குழி ஆகிய பகுதிகளில் அமைந்திருக்கலாம். சிறுநீர்க்குழாயின் சளி சவ்வில் உள்ள காண்டிலோமாக்கள் சிறுநீர் கழித்தல் கோளாறுகள், மலக்குடலில் - குடல்களை காலி செய்வதில் சிரமம், மலம் கழிக்கும் போது இரத்தத்தின் தடயங்கள் தோன்றுதல் போன்ற வடிவங்களில் வெளிப்படும். [ 6 ]
HPV வகை 52 இருப்பது மலக்குடல் புற்றுநோய் [ 7 ] மற்றும் குரல்வளை புற்றுநோய் உருவாகும் அபாயத்தை அதிகரிக்கக்கூடும். [ 8 ], [ 9 ]
கண்டறியும்
அறிகுறிகள் இல்லாத நிலையில் உடலில் எந்த வகையான மனித பாப்பிலோமா வைரஸ் இருப்பதையும், பாலிமரேஸ் சங்கிலி எதிர்வினை முறை அல்லது டைஜீன் சோதனை (விரைவான மிகவும் குறிப்பிட்ட ஸ்கிரீனிங்) மூலம் மேற்கொள்ளப்படும் யூரோஜெனிட்டல் ஸ்கிராப்பிங் (தேவைப்பட்டால், பிற இடங்களிலிருந்து ஸ்கிராப்பிங் எடுக்கப்படுகிறது) பகுப்பாய்வு செய்வதன் மூலம் கண்டறியலாம். [ 10 ]
மனித பாப்பிலோமா வைரஸின் ஏதேனும் டிஎன்ஏ துண்டு உயிரிப் பொருளில் கண்டறியப்பட்டதா இல்லையா என்பதற்கான பதிலை தரமான பகுப்பாய்வு அளிக்கிறது. அதன்படி, முடிவு நேர்மறையாகவோ அல்லது எதிர்மறையாகவோ இருக்கும்.
HPV 52 அல்லது வேறு ஏதேனும் குறிப்பிட்ட திரிபுக்கான பகுப்பாய்வு மரபணு வகைப்பாடு என்று அழைக்கப்படுகிறது, மேலும் முதல் நிலை முடிவு நேர்மறையாக இருந்தால் இது செய்யப்படுகிறது. பெரும்பாலும், ஒரு நோயாளி பல வைரஸ் மரபணு வகைகளால் பாதிக்கப்பட்டுள்ளதாகக் கண்டறியப்படுகிறது.
உடலில் உள்ள புற்றுநோய் சுமையை தெளிவுபடுத்த, ஒரு அளவு பகுப்பாய்வு மேற்கொள்ளப்படுகிறது.
HPV 52 க்கான விதிமுறை எதிர்மறையான தரமான பகுப்பாய்வு அல்லது கண்டறியக்கூடிய அளவிற்குக் கீழே வைரஸ் படையெடுப்பின் நிலை ஆகும், இருப்பினும் சில டிஎன்ஏ துண்டுகள் கண்டறியப்பட்டிருக்கலாம்.
HPV 52 முடிவு நேர்மறையாக இருந்தால், அது அளவு ரீதியாகவும் தெளிவற்றதாக இருக்கும்:
- டிஎன்ஏ துண்டுகளின் நகல்களின் எண்ணிக்கை 10⁵ கெரடினோசைட்டுகளுக்கு 10³ ஐ விட அதிகமாக இல்லாவிட்டால், நியோபிளாஸ்டிக் மாற்றங்களை உருவாக்கும் குறைந்த நிகழ்தகவு கண்டறியப்படுகிறது;
- டிஎன்ஏ துண்டுகளின் நகல்களின் எண்ணிக்கை 10⁵ கெரடினோசைட்டுகளுக்கு 10³ ஐ விட அதிகமாக இருந்தால், நியோபிளாஸ்டிக் மாற்றங்களை உருவாக்கும் அதிக நிகழ்தகவு கொண்ட ஒரு நாள்பட்ட தொற்று செயல்முறை கண்டறியப்படுகிறது;
- டிஎன்ஏ துண்டுகளின் நகல்களின் எண்ணிக்கை 10⁵ கெரடினோசைட்டுகளுக்கு 10⁵ ஐ விட அதிகமாக இருந்தால், அதிக புற்றுநோயை உண்டாக்கும் சுமை மற்றும் கர்ப்பப்பை வாய்ப் புற்றுநோயின் அதிகரித்த நிகழ்தகவு கண்டறியப்படுகிறது.
HPV-க்கான டைனமிக் PCR பகுப்பாய்வு பரிந்துரைக்கப்படலாம், வழக்கமாக இது ஆறு மாதங்களுக்குப் பிறகு செய்யப்படாது. அடுத்த முறை புற்றுநோய் சுமையில் குறைவு காணப்பட்டால், இது ஒரு சாதகமான முன்கணிப்பு அளவுகோலாகும். வளர்ச்சி செயல்முறையின் மேலும் வளர்ச்சிக்கான சாத்தியத்தைக் குறிக்கிறது. ஒரு நேரியல் வரிசையைப் பயன்படுத்தி மனித பாப்பிலோமா வைரஸின் மரபணு வகைப்படுத்தலும் பயன்படுத்தப்படுகிறது. [ 11 ]
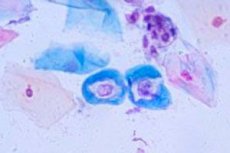
இருப்பினும், சந்தேகிக்கப்படும் நியோபிளாசியாவிற்கான உறுதியான சோதனை அசாதாரண செல்களுக்கான சோதனையாகும். கர்ப்பப்பை வாய்ப் புற்றுநோய்க்கு, இது ஆன்கோசைட்டாலஜிக்கான ஒரு ஸ்மியர் (பேப் சோதனை). அத்தகைய செல்கள் கண்டறியப்பட்டால், தலையீட்டின் அளவை தீர்மானிக்க ஒரு பயாப்ஸி செய்யப்படுகிறது. [ 12 ], [ 13 ], [ 14 ]
சிகிச்சை
மனித பாப்பிலோமா வைரஸை அழிக்க எந்த பழமைவாத முறைகளும் இல்லை. நோயெதிர்ப்பு அமைப்பு படையெடுப்பை சமாளிக்கத் தவறினால், ஒட்டுண்ணித்தனம் கட்டுப்பாடற்ற செல் பெருக்கத்திற்கு வழிவகுத்தால், நவீன மருத்துவம் வளர்ச்சிகள், மருக்கள், மாற்றப்பட்ட திசுக்களின் பகுதிகள், ஒருங்கிணைந்த தொற்றுகளுக்கு சிகிச்சை மற்றும் நோயெதிர்ப்புத் தூண்டுதல் ஆகியவற்றை மட்டுமே தீவிரமாக நீக்க முடியும்.
இத்தகைய நடவடிக்கைகள் பொதுவாக ஒரு தற்காலிக விளைவைக் கொடுக்கும், மேலும் நோயெதிர்ப்பு நிலையில் ஏற்படும் எந்த மாற்றமும் மறுபிறப்பைத் தூண்டும். அறுவை சிகிச்சைக்கான அறிகுறி ஆன்கோசைட்டாலஜிக்கல் சோதனைகளின் விளைவாகும் (அசாதாரண செல்கள் இருப்பது), நேர்மறை PCR சோதனை முடிவின் உண்மை அல்ல.
HPV 52 கண்டறியப்பட்டால் என்ன செய்வது? ஒன்றுமில்லை. இதைக் கணக்கில் எடுத்துக்கொள்ளுங்கள், ஒரு மகளிர் மருத்துவ நிபுணரைப் பாருங்கள், இயக்கவியலில் அளவு குறிகாட்டியைக் காண சுமார் ஆறு மாதங்களுக்குப் பிறகு சோதனையை மீண்டும் செய்யவும். நீங்கள் தொற்றுநோய்க்கான சாத்தியமான ஆதாரமாக இருக்கிறீர்கள், இதை நீங்கள் கணக்கில் எடுத்துக்கொண்டு உங்கள் கூட்டாளர்களை முடிந்தவரை பாதுகாக்க வேண்டும். வேறு எந்த அறிகுறிகளும் இல்லாவிட்டால் மற்றும் கலப்பு தொற்று கண்டறியப்படாவிட்டால் நீங்கள் செய்ய வேண்டியது இதுதான்.
காண்டிலோமாக்கள், மருக்கள், அரிப்புகள், பாலியல் ரீதியாக பரவும் ஒருங்கிணைந்த பாக்டீரியா தொற்றுகள் கண்டறியப்பட்டால், அவற்றுக்கு சிகிச்சையளிக்கப்பட வேண்டும்.
அதன் பிறகு, உங்கள் மகளிர் மருத்துவ நிபுணரின் பரிந்துரைகளைப் பின்பற்றுங்கள் மற்றும் மருந்தகப் பதிவை புறக்கணிக்காதீர்கள்.
தடுப்பு HPV வகை 52
ஒருதார மண உறவுகள் மற்றும் ஓரளவிற்கு, தடை கருத்தடை ஆகியவை தொற்றுநோயைத் தவிர்க்க உதவும். நல்ல நோய் எதிர்ப்பு சக்தியை வழங்கும் ஆரோக்கியமான வாழ்க்கை முறையுடன் இணைந்து, இத்தகைய நடவடிக்கைகள் எந்த வகையான HPV நோய்த்தொற்றின் விரும்பத்தகாத விளைவுகளையும் சிறந்த முறையில் தடுக்கும்.
பாலியல் செயல்பாடு தொடங்குவதற்கு முன்பு தடுப்பூசி போடுவது HPV தொற்றுக்கு எதிராக பாதுகாப்பை வழங்கும் என்று எதிர்பார்க்கப்படுகிறது. இந்த தடுப்பூசி மிகவும் புற்றுநோயை உண்டாக்கும் விகாரங்களான 16 மற்றும் 18 க்கு எதிராக பாதுகாக்க வடிவமைக்கப்பட்டுள்ளது. HPV 52 HPV 16 ஐப் போலவே அதே இனத்தைச் சேர்ந்தது என்பதால், இது HPV யிலிருந்து பாதுகாக்கவும் உதவும். HPV தொடர்பான புற்றுநோய்களிலிருந்து பாதுகாக்க, 11 முதல் 12 வயது வரையிலான குழந்தைகள் HPV தடுப்பூசியின் இரண்டு டோஸ்களைப் பெற வேண்டும் என்று CDC இப்போது பரிந்துரைக்கிறது, முன்பு மூன்று டோஸ்களாக இருந்தன. இரண்டாவது டோஸ் முதல் டோஸுக்கு ஆறு முதல் 12 மாதங்களுக்குப் பிறகு கொடுக்கப்பட வேண்டும். WHO இரு பாலினத்தைச் சேர்ந்த இளம் பருவத்தினருக்கும் தடுப்பூசி போட பரிந்துரைக்கிறது. [ 17 ]
வைரஸ் நுழைந்த இடத்திலோ அல்லது தோல் வளர்ச்சியிலோ செல்களை மாற்றியமைத்த தொற்று உள்ளவர்கள், மீண்டும் தொற்று ஏற்படுவதைத் தடுக்க, அவற்றை அகற்றி, மகளிர் மருத்துவ நிபுணர் மற்றும்/அல்லது சிறுநீரக மருத்துவரால் வருடாந்திர பரிசோதனைகளுக்கு உட்படுத்தப்பட வேண்டும் என்று அறிவுறுத்தப்படுகிறார்கள்.
முன்அறிவிப்பு
கிட்டத்தட்ட 90% வழக்குகளில், உடல் மனித பாப்பிலோமா வைரஸையே சமாளிக்கிறது. இது நடக்கவில்லை என்றால், முன்கணிப்பு பெரும்பாலும் பாதிக்கப்பட்ட நபரின் வயது, அவரது நோயெதிர்ப்பு நிலை மற்றும் வைரஸின் வகையைப் பொறுத்தது. HPV வகை 52 ஒரு புற்றுநோயை உண்டாக்கும் வைரஸாக வகைப்படுத்தப்பட்டுள்ளது, இருப்பினும், பெரும்பாலான சந்தர்ப்பங்களில், வீரியம் மிக்க உயிரணு சிதைவு உள்ளவர்களுக்கு பிற வகையான நோய்க்கிருமிகள் இருப்பது கண்டறியப்படுகிறது - 16 மற்றும் 18. [ 23 ]
HPV தொற்று என்பது நோயைக் குறிக்காது என்பதை நினைவில் கொள்ளுங்கள். தொற்று 0.5% பெண்களில் டிஸ்பிளாஸ்டிக் செயல்முறைகள் (புற்றுநோய்க்கு முந்தைய) வளர்ச்சிக்கு வழிவகுக்கிறது, மேலும் மருத்துவ பரிசோதனை மூலம் வழங்கப்படும் சரியான நேரத்தில் நோயறிதல், நோயின் ஆரம்ப கட்டங்களில் தீவிர நடவடிக்கைகளை எடுக்கவும் அதன் வளர்ச்சியைத் தடுக்கவும் உங்களை அனுமதிக்கிறது. எனவே உங்களைப் பற்றிய உங்கள் அணுகுமுறையைப் பொறுத்தது.


 [
[