கட்டுரை மருத்துவ நிபுணர்
புதிய வெளியீடுகள்
புதிதாகப் பிறந்த குழந்தையின் மூளை ஹைட்ரோசெல்: அறிகுறிகள், சிகிச்சை
கடைசியாக மதிப்பாய்வு செய்யப்பட்டது: 04.07.2025

அனைத்து iLive உள்ளடக்கம் மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்படும் அல்லது முடிந்தவரை உண்மையான துல்லியத்தை உறுதி செய்ய உண்மையில் சரிபார்க்கப்படுகிறது.
நாம் கடுமையான ஆதார வழிகாட்டுதல்களை கொண்டிருக்கிறோம் மற்றும் மரியாதைக்குரிய ஊடக தளங்கள், கல்வி ஆராய்ச்சி நிறுவனங்கள் மற்றும் சாத்தியமான போதெல்லாம், மருத்துவ ரீதியாக மதிப்பாய்வு செய்யப்பட்ட படிப்புகளை மட்டுமே இணைக்கிறோம். அடைப்புக்களில் உள்ள எண்கள் ([1], [2], முதலியன) இந்த ஆய்வுகள் தொடர்பான கிளிக் செய்யக்கூடியவை என்பதை நினைவில் கொள்க.
எங்கள் உள்ளடக்கத்தில் எதையாவது தவறாக, காலதாமதமாக அல்லது சந்தேகத்திற்குரியதாகக் கருதினால், தயவுசெய்து அதைத் தேர்ந்தெடுத்து Ctrl + Enter ஐ அழுத்தவும்.
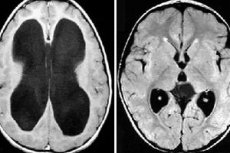
மூளைக்காய்ச்சலில் செரிப்ரோஸ்பைனல் திரவத்தின் அளவு அதிகரிப்பது ஹைட்ரோசெல் ஆகும். குழந்தைகளில் இந்த நோயியலின் அம்சங்கள், காரணங்கள், அறிகுறிகள், சிகிச்சை ஆகியவற்றைக் கருத்தில் கொள்வோம்.
புதிதாகப் பிறந்த குழந்தைகளில் ஹைட்ரோகெபாலஸ் என்பது பெரும்பாலும் கருப்பையில் உருவாகும் ஒரு நோயாகும். அதிகப்படியான அளவு செரிப்ரோஸ்பைனல் திரவம் மூளைக்காய்ச்சல்களுக்கு இடையிலான இடைவெளிகளை நிரப்பி மூளையின் வென்ட்ரிக்கிள்களுக்குள் ஊடுருவுகிறது. இந்த நோய் கர்ப்ப காலத்தில் தாய் அனுபவிக்கும் நோய்களுடன் தொடர்புடையது. மற்றொரு காரணம் பிறப்பு காயங்கள், அடிகள், கட்டிகள்.
நரம்பியல் நோய்கள் அவற்றின் உள்ளூர்மயமாக்கலின் தன்மையால் வேறுபடுகின்றன:
- வெளிப்புற - மூளையின் மண்டை ஓட்டின் அடிப்பகுதியில் மூளையைச் சுற்றி செரிப்ரோஸ்பைனல் திரவம் குவிகிறது. எலும்புகளின் விரிவாக்கத்துடன் சேர்ந்து.
- உட்புறம் - மூளையின் வென்ட்ரிக்கிள்களில் திரவம் குவிகிறது. குழந்தையின் தலையின் அளவில் மாற்றங்களை ஏற்படுத்தாது.
- கலப்பு - மூளையைச் சுற்றியும் அதன் வென்ட்ரிக்கிள்களுக்குள்ளும் செரிப்ரோஸ்பைனல் திரவத்தின் குவிப்பு காணப்படுகிறது.
பொதுவாக, மூளைத் தண்டுவட திரவம் தொடர்ந்து மூளையைக் கழுவுகிறது. இந்தப் பொருள் தொடர்ந்து சுழன்று கொண்டே இருக்கும். இது இரத்த நாளங்களிலிருந்து திசுக்களுக்கு ஊட்டச்சத்துக்களை வழங்குகிறது மற்றும் சேதத்திலிருந்து பாதுகாக்கிறது. இது சுவாசம் மற்றும் இரத்த ஓட்டத்தின் செயல்முறைகளைப் பாதிக்கிறது, மூளையைச் சுற்றி ஒரு சாதாரண சூழலைப் பராமரிக்கிறது. மூளைத் தண்டுவட திரவம் தேங்கி, மூளைக்காய்ச்சலின் கீழ் அல்லது அதன் வென்ட்ரிக்கிள்களில் குவிந்தால், இது ஹைட்ரோகெபாலஸுக்கு வழிவகுக்கிறது.
நோயியல்
மருத்துவ புள்ளிவிவரங்கள் ஒவ்வொரு 500வது புதிதாகப் பிறந்த குழந்தையும் ஹைட்ரோகெபாலஸால் பாதிக்கப்படுவதாகக் குறிப்பிடுகின்றன.
- 80% வழக்குகளில் கருவில் நோயின் வளர்ச்சி கருப்பையக நோய்த்தொற்றுகளுடன் தொடர்புடையது, 20% இல் இவை நரம்பு மண்டலத்தின் குறைபாடுகள் அல்லது மரபணு கோளாறுகள் ஆகும்.
- புதிதாகப் பிறந்த குழந்தைகளில், ஹைட்ரோகெபாலஸ் பெரும்பாலும் மூளை அல்லது முதுகுத் தண்டின் வளர்ச்சிக் குறைபாடுகளுடன் தொடர்புடையது, 20% பிறப்பு காயங்களுடன், மற்றும் குறைந்த பட்சம் கட்டிகள் அல்லது மூளைக்கு உணவளிக்கும் நாளங்களின் வளர்ச்சிக் குறைபாடுகளுடன் தொடர்புடையது.
- 1 வயதுக்கு மேற்பட்ட குழந்தைகளில், VGM பெரும்பாலும் கட்டி செயல்முறைகள், இரத்தக்கசிவுகள், மூளை அல்லது அதன் சவ்வுகளுக்கு ஏற்படும் அழற்சி சேதத்தின் விளைவாக, காயங்களுக்குப் பிறகு, மற்றும் குறைந்தபட்சம் பரம்பரை பிரச்சினைகள் காரணமாக உருவாகிறது.
புள்ளிவிவரத் தரவு நோயைக் கண்டறியும் செயல்முறையை கணிசமாக எளிதாக்குகிறது மற்றும் அதைத் தடுக்க தடுப்பு நடவடிக்கைகளை எடுக்க அனுமதிக்கிறது.
காரணங்கள் புதிதாகப் பிறந்த குழந்தைகளில் பெருமூளை ஹைட்ரோசெல் பற்றிய தகவல்கள்
குழந்தைகளில் ஹைட்ரோகெபாலஸ் என்பது அடிக்கடி கண்டறியப்படும் நோயியல் ஆகும். புதிதாகப் பிறந்த குழந்தைகளில் ஹைட்ரோகெபாலஸின் காரணங்கள் பிறவி, அதாவது கருப்பையக மற்றும் வாங்கிய காரணிகளுடன் தொடர்புடையதாக இருக்கலாம்.
VMG இன் தொற்று காரணங்களில், பின்வருபவை வேறுபடுகின்றன:
- ஹெர்பெஸ் வைரஸ் வகை 1 அல்லது 2.
- டோக்ஸோபிளாஸ்மோசிஸ்.
- சைட்டோமெகலோவைரஸ்.
- நியூரோசிபிலிஸ்.
- ரூபெல்லா.
- தொற்றுநோய் சளி.
- மூளைக்காய்ச்சல் மற்றும் மூளைக்காய்ச்சல் அழற்சியை ஏற்படுத்தும் வைரஸ்கள் மற்றும் பாக்டீரியாக்கள்.
நோயை ஏற்படுத்தும் பிறவி குறைபாடுகள்:
- அராக்னாய்டு நீர்க்கட்டிகள்.
- மூளை நரம்புகளின் முரண்பாடுகள்.
- மூளையின் வென்ட்ரிக்கிள்களை இணைக்கும் சேனலின் குறுகல்.
- செரிப்ரோஸ்பைனல் திரவம் கால்வாயிலிருந்து சப்அரக்னாய்டு இடத்திற்குள் பாயும் திறப்புகளின் பிறவி வளர்ச்சியின்மை.
- அர்னால்ட்-சியாரி நோய்க்குறி என்பது பின்புற மண்டை ஓடு ஃபோஸாவின் அளவு அதன் உள்ளே இருக்கும் கட்டமைப்புகளுடன் ஒத்துப்போகாத ஒரு கோளாறு ஆகும். இது அவை ஆக்ஸிபிடல் ஃபோரமெனுக்குள் இறங்குவதற்கு வழிவகுக்கிறது, அங்கு மூளை முதுகெலும்பு மற்றும் நீள்வட்டத்திற்குள் செல்கிறது. அத்தகைய இடப்பெயர்ச்சி ஆபத்தானது, ஏனெனில் இது மூளை கட்டமைப்புகளை மீறுகிறது. இது வாசோமோட்டர் மற்றும் சுவாச மையங்களின் கோளாறுகளுக்கு வழிவகுக்கும், மேலும் மரணத்திற்கும் கூட வழிவகுக்கும்.
- டான்டி-வாக்கர் நோய்க்குறி என்பது மூளைத் தண்டுவட திரவ இடைவெளிகள் மற்றும் சிறுமூளையின் அசாதாரண வளர்ச்சியாகும்.
புற்றுநோயியல் காரணங்கள்:
- மூளை புற்றுநோய்
- பெருமூளை வென்ட்ரிக்கிள்களின் கட்டி புண்கள்.
- பாப்பிலோமாக்கள்.
- மூளைத் தண்டுவட திரவத்தின் சுழற்சி அல்லது உறிஞ்சுதலைக் கட்டுப்படுத்தும் முதுகுத் தண்டு கட்டிகள்.
- மண்டை ஓட்டின் எலும்புகளின் கட்டிகள்.
- கோராய்டு பிளெக்ஸஸ் மெனிங்கியோமாஸ்.
பிறப்புச் செயல்பாட்டின் போது ஏற்படும் கிரானியோசெரிபிரல் அதிர்ச்சி காரணமாக இந்த நோய் ஏற்படலாம். கோளாறுக்கான காரணத்தை அடையாளம் காணும்போது, அதன் போக்கின் தன்மை மற்றும் உள்ளூர்மயமாக்கல் கணக்கில் எடுத்துக்கொள்ளப்படுகின்றன.
ஆபத்து காரணிகள்
மூளை நரம்புகளுக்கு இடையிலான இடைவெளிகளில் அல்லது மூளையின் வென்ட்ரிக்கிள்களில் செரிப்ரோஸ்பைனல் திரவத்தின் அளவு அதிகரிப்பது பல்வேறு காரணங்களுக்காக ஏற்படுகிறது.
ஹைட்ரோசெல் உள்ள குழந்தையின் பிறப்புக்கான முக்கிய ஆபத்து காரணிகள்:
- கர்ப்ப காலத்தில் ஒரு பெண் அனுபவிக்கும் தொற்று நோய்கள்.
- தாயின் நரம்பு மண்டலத்தின் நோய்கள் கருவுக்கு பரவுகின்றன.
- போதைப்பொருள் மற்றும் மது அருந்துதல், புகைத்தல்.
- இரு பெற்றோரின் மரபணு கோளாறுகள்.
- அந்தக் குழந்தை கர்ப்பத்தின் 35 வாரங்களுக்கு முன்பே பிறந்தது.
- குழந்தையின் எடை 1500 கிராமுக்கும் குறைவு.
- பிரசவத்தில் இருக்கும் தாய்க்கு குறுகிய இடுப்பு உள்ளது, இது பிரசவத்தை கடினமாக்குகிறது.
- பிரசவச் செயல்பாட்டின் போது, புதிதாகப் பிறந்த குழந்தைக்கு உதவ வெற்றிடம், ஃபோர்செப்ஸ் அல்லது கைமுறை நுட்பங்கள் பயன்படுத்தப்பட்டன.
- பிரசவத்தின்போது கருவில் மூச்சுத்திணறல் அல்லது ஹைபோக்ஸியா இருந்தது.
- குழந்தை உட்புற உறுப்புகளின் கருப்பையக நோய்க்குறியீடுகளுடன் பிறந்தது.
மகப்பேறுக்கு முற்பட்ட காலத்தில் ஹைட்ரோகெபாலஸ் உருவாகும் ஆபத்து பின்வரும் காரணிகளுடன் தொடர்புடையது:
- தாய்க்கும் கருவுக்கும் இடையிலான ரீசஸ் மோதல் (நோய் எதிர்ப்பு சக்தி குறைவு).
- நீரிழிவு நோய், இரத்த சோகை அல்லது கெஸ்டோசிஸின் கடுமையான வடிவங்களின் பின்னணியில் கர்ப்பம்.
- கருவில் உள்ள இருதய நோயியல் அல்லது இரத்த நோய்கள்.
- கருவில் வளர்சிதை மாற்ற செயல்முறைகளின் கோளாறுகள்.
- நஞ்சுக்கொடி குறைபாடுகள் மற்றும் தொப்புள் கொடி புண்கள்.
மேற்கண்ட காரணிகள் கருப்பையிலேயே குழந்தை இறக்கும் அபாயத்தை அதிகப்படுத்துகின்றன. அதனால்தான் கர்ப்பிணிப் பெண் நெருக்கமான மருத்துவ மேற்பார்வையில் இருக்க வேண்டும்.
பிரசவத்திற்குப் பிந்தைய காலத்தில் ஹைட்ரோகெபாலஸிற்கான ஆபத்து காரணிகள்:
- பிறப்பு காயங்கள் மற்றும் முன்கூட்டிய பிறப்பு.
- குரோமோசோமால் அசாதாரணங்கள்.
- முதுகெலும்பு மற்றும் மூளையின் கட்டிகள்.
- மூளைக்காய்ச்சல், மூளைக்காய்ச்சல்.
நோயின் முக்கிய ஆபத்து காரணிகளை அறிந்து, கர்ப்பிணிப் பெண்ணும் மருத்துவர்களும் அதன் வளர்ச்சியைத் தடுக்க எல்லாவற்றையும் செய்ய வேண்டும். ஆனால் சில சந்தர்ப்பங்களில், நோய்க்கான உண்மையான காரணத்தையும் அதன் வளர்ச்சிக்கு வழிவகுத்த காரணிகளையும் நிறுவுவது சாத்தியமில்லை.
நோய் தோன்றும்
மூளைத் தண்டுவட திரவத்தின் உறிஞ்சுதலுக்கும் உற்பத்திக்கும் இடையிலான சமநிலை சீர்குலைந்த ஒரு சிக்கலான நரம்பியல் நோய், ஒரு குறிப்பிட்ட தோற்றப் பொறிமுறையைக் கொண்டுள்ளது. நோய்க்கிருமி உருவாக்கம் மூளையின் தனித்தன்மைகள் மற்றும் மூளைத் தண்டுவட திரவத்தின் செயல்பாடுகளுடன் தொடர்புடையது.
எனவே, மூளை என்பது பல துவாரங்களைக் கொண்ட இரத்தத்தால் வழங்கப்படும் அமைப்பாகும், அதாவது வென்ட்ரிக்கிள்கள். வென்ட்ரிக்கிள்கள் செரிப்ரோஸ்பைனல் திரவம் உருவாவதற்கு காரணமான பாத்திரங்களால் வரிசையாக உள்ளன. அனைத்து துவாரங்களும் ஒன்றோடொன்று தொடர்பு கொள்கின்றன, மேலும் திரவம் அவற்றுக்கிடையே சுழல்கிறது. செரிப்ரோஸ்பைனல் திரவம் முதுகெலும்பையும் கழுவுகிறது. அதன் பிறகு அது மண்டை ஓட்டின் குழியில் உள்ள சிரை சைனஸ்களில் நுழைகிறது. செரிப்ரோஸ்பைனல் திரவத்தின் உறிஞ்சுதல் அழுத்தத்தில் உள்ள வேறுபாட்டைப் பொறுத்தது. சைனஸில், அழுத்தம் மண்டை ஓட்டின் அழுத்தத்தை விட குறைவாக இருக்க வேண்டும்.
மதுபானம் தொடர்ந்து உருவாகிறது. புதிதாகப் பிறந்த குழந்தைகளில், இது ஒரு நாளைக்கு 40 முதல் 150 மில்லி அளவில் ஒருங்கிணைக்கப்படுகிறது. திரவத்தில் லுகோசைட்டுகள், லிம்போசைட்டுகள், புரதம், எலக்ட்ரோலைட்டுகள் மற்றும் பிற பொருட்கள் உள்ளன.
செரிப்ரோஸ்பைனல் திரவம் பின்வரும் செயல்பாடுகளை செய்கிறது:
- மூளை ஒரு அடக்க முடியாத திரவம் என்பதால், அதை காயத்திலிருந்து பாதுகாக்கிறது.
- சுற்றோட்ட அமைப்பின் நீர்-எலக்ட்ரோலைட் கலவையுடன் சமநிலையை பராமரிக்கிறது.
- ஊசலாட்ட இயக்கங்கள் காரணமாக இது தன்னியக்க நரம்பு மண்டலத்தைப் பாதிக்கிறது.
- மத்திய நரம்பு மண்டலத்தின் சில பகுதிகளிலிருந்து சில பொருட்களை நீக்குகிறது.
- மண்டையோட்டுக்குள்ளான அழுத்தத்தை ஒரு நிலையான மட்டத்தில் பராமரிக்கிறது.
இந்த செயல்பாடுகளை சீர்குலைப்பது செரிப்ரோஸ்பைனல் திரவத்தின் உருவாக்கம் மற்றும் உறிஞ்சுதலில் கோளாறுக்கு வழிவகுக்கிறது. இதற்காக நோக்கப்படாத பாதைகளில் திரவ ஓட்டம் மாறக்கூடும். இது ஹைட்ரோகெபாலஸின் வளர்ச்சிக்கு வழிவகுக்கிறது. கோளாறின் தீவிரம் மற்றும் மண்டை ஓட்டத்தில் உள்ள அழுத்தத்தைப் பொறுத்து, VGM இன் போக்கின் பல்வேறு தீவிரத்தன்மை மற்றும் தொடர்புடைய அறிகுறிகள் காணப்படலாம்.

 [ 16 ]
[ 16 ]
அறிகுறிகள் புதிதாகப் பிறந்த குழந்தைகளில் பெருமூளை ஹைட்ரோசெல் பற்றிய தகவல்கள்
மூளைக்காய்ச்சல் அல்லது மூளையின் வென்ட்ரிக்கிள்களுக்கு இடையில் அதிகரித்த செரிப்ரோஸ்பைனல் திரவ உள்ளடக்கம் பல்வேறு அறிகுறிகளைக் கொண்டுள்ளது. கோளாறின் அறிகுறிகள் அதன் போக்கின் தன்மையைப் பொறுத்தது:
- கடுமையானது - மண்டையோட்டுக்குள் அழுத்தம் வேகமாக அதிகரிக்கிறது, நிலை கூர்மையாக மோசமடைகிறது (3 நாட்களுக்குள்).
- சப்அக்யூட் - நோயியல் செயல்முறை 3-6 மாதங்களுக்குள் உருவாகிறது மற்றும் மூளை கட்டமைப்புகளுக்கு கடுமையான சேதத்தை ஏற்படுத்துகிறது.
- நாள்பட்ட - நரம்பியல் பிரச்சனை மிகவும் மெதுவாக உருவாகிறது மற்றும் அதிகரிக்கும் அறிகுறிகளைக் கொண்டுள்ளது. இந்த வடிவம் பெரும்பாலும் திறந்த ஹைட்ரோகெபாலஸில் காணப்படுகிறது.
புதிதாகப் பிறந்த குழந்தைகளில் ஹைட்ரோகெபாலஸின் அறிகுறிகளும் அதன் காரணத்தைப் பொறுத்தது. பெரும்பாலும், ஹைட்ரோகெபாலஸ் பின்வரும் அறிகுறிகளால் கண்டறியப்படுகிறது:
- தசை தொனி குறைந்தது.
- அடிக்கடி தசைப்பிடிப்பு மற்றும் பதற்றம்.
- மண்டை ஓட்டின் விரைவான வளர்ச்சி மற்றும் விரிவாக்கம்.
- குழந்தையின் தலையின் அளவு உடலின் விகிதாச்சாரத்துடன் ஒத்துப்போவதில்லை மற்றும் சாதாரண மதிப்புகளிலிருந்து விலகுகிறது.
- அடிக்கடி தலையை பின்னால் எறிதல்.
- எழுத்துரு அளவு பெரிதாகி, முன் பகுதி பெரிதும் முன்னோக்கி தள்ளப்படுகிறது.
- மறையும் சூரிய நோய்க்குறி (கண் இமைகள் கீழ்நோக்கி இடம்பெயர்ந்திருக்கும்), ஸ்ட்ராபிஸ்மஸ்.
- தன்னிச்சையான கண் இயக்கம்.
- கைகால்கள் மற்றும் கன்னம் நடுக்கம்.
- மோசமான எடை அதிகரிப்பு மற்றும் தாமதமான சைக்கோமோட்டர் வளர்ச்சி.
- அடிக்கடி மூக்கடைப்பு.
- பதட்டம், மோசமான தூக்கம், அடிக்கடி அழுகை.
- சுற்றி என்ன நடக்கிறது என்பதற்கு எதிர்வினை இல்லாமை.
ஒரு குழந்தைக்கு அதிகரித்த உள்மண்டை அழுத்தம் கடுமையான தலைவலியை ஏற்படுத்துகிறது. இதுபோன்ற தருணங்களில், குழந்தை தனது கைகளை தலையில் வைக்கக்கூடும். இதுபோன்ற அறிகுறிகளை புறக்கணிக்கக்கூடாது. குழந்தை பிறப்பதற்கு முன்பே நோயைக் கண்டறிய, வழக்கமான அல்ட்ராசவுண்ட் ஸ்கேன்கள் செய்யப்படுகின்றன, மேலும் தொப்புள் கொடியிலிருந்து இரத்த மாதிரி அல்லது அம்னோசென்டெசிஸும் சாத்தியமாகும்.
ஒரு வருடம் கழித்து குழந்தைகளில் ஹைட்ரோகெபாலஸின் மருத்துவ படம் பின்வரும் நோயியல் அறிகுறிகளால் கூடுதலாக வழங்கப்படுகிறது:
- காலையிலும் மாலையிலும் குமட்டல் மற்றும் வாந்தியின் தாக்குதல்கள்.
- நனவு இழப்புடன் வலிப்பு வலிப்புத்தாக்கங்கள்.
- தசை ஹைபர்டோனிசிட்டி.
- முகம் மற்றும் நெற்றியில் ஒரு சிரை வலையமைப்பு உள்ளது.
- சிறுநீர் அடங்காமை.
- இயக்கங்களின் ஒருங்கிணைப்பு குறைபாடு.
- எழுத்துரு மூடப்படாது, அளவு அதிகரித்து வீங்குகிறது.
- பார்வைக் கூர்மை மோசமடைகிறது, இது குருட்டுத்தன்மைக்கு வழிவகுக்கும்.
- உடல் பருமனுக்கான போக்கு.
நோய் முன்னேறும்போது, மன மற்றும் உடல் ரீதியான குறைபாடுகள் அதிகமாகக் காணப்படுகின்றன. மேற்கூறிய அனைத்து அறிகுறிகளும் VGM உடன் மட்டுமல்லாமல், பிற நோய்க்குறியீடுகளிலும் ஏற்படலாம். மூளையின் குறைபாடுகள், பல்வேறு நியோபிளாம்கள் ஆகியவற்றுடன் இதேபோன்ற அறிகுறி சிக்கலானது காணப்படுகிறது. கோளாறை அதன் ஆரம்ப கட்டங்களில் கண்டறிந்து, விரைவில் சிகிச்சையைத் தொடங்குவது மிகவும் முக்கியம்.
முதல் அறிகுறிகள்
ஒரு சிக்கலான நரம்பியல் நோய் அதன் சொந்த சிறப்பியல்பு ஆரம்ப அறிகுறிகளைக் கொண்டுள்ளது. புதிதாகப் பிறந்த குழந்தைகளில் ஹைட்ரோகெபாலஸை பின்வரும் அறிகுறிகளால் அடையாளம் காணலாம்:
- தலை சுற்றளவின் துரிதப்படுத்தப்பட்ட வளர்ச்சி, இது சாதாரண மதிப்புகளுக்கு ஒத்துப்போகாது. இது மூளையின் வளர்ச்சியால் ஏற்படுகிறது, இது மண்டை ஓட்டின் எலும்புகள் மற்றும் தையல்களை உள்ளே இருந்து தள்ளிவிடுகிறது, அவை இன்னும் குணமடையவில்லை.
- அளவு அதிகரிப்பு மற்றும் எழுத்துருவின் வலுவான பதற்றம். பொதுவாக, குழந்தையின் வாழ்க்கையின் முதல் வருடத்திற்குள் எழுத்துரு மறைந்துவிடும், ஆனால் கோளாறு ஏற்பட்டால் அது 2-3 ஆண்டுகள் வரை கவனிக்கத்தக்கது.
- நெற்றியில் வீக்கம் மற்றும் விகிதாசாரமற்ற விரிவாக்கம்.
- கண்களின் தன்னிச்சையான ஊசலாட்ட இயக்கங்கள், ஸ்ட்ராபிஸ்மஸ், நிஸ்டாக்மஸ்.
- முகத்தில் சிலந்தி நரம்புகள்.
- வலிப்பு, கைகால்களில் தசை தொனி அதிகரித்தல்.
கூடுதலாக, புதிதாகப் பிறந்த குழந்தைக்கு மெதுவான சைக்கோமோட்டர் வளர்ச்சி உள்ளது. அவர் அடிக்கடி தலையை பின்னால் சாய்க்கிறார், அதைத் தூக்கவோ, உட்காரவோ அல்லது எழுந்து நிற்கவோ முடியாது. குழந்தை அடிக்கடி அழுகிறது மற்றும் வெளிப்படையான காரணமின்றி கேப்ரிசியோஸ் ஆக இருக்கிறது. அவ்வப்போது தலையைத் தொடுவது கடுமையான தலைவலியைக் குறிக்கிறது.
 [ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
[ 20 ], [ 21 ], [ 22 ], [ 23 ], [ 24 ]
புதிதாகப் பிறந்த குழந்தைகளில் வெளிப்புற ஹைட்ரோகெபாலஸ்
வென்ட்ரிகுலர் அமைப்பிலும் மூளைக்காய்ச்சலின் கீழ் உள்ள இடத்திலும் சில தொந்தரவுகள் ஏற்படும் ஒரு நரம்பியல் நோயியல் வெளிப்புற ஹைட்ரோகெபாலஸ் ஆகும். புதிதாகப் பிறந்த குழந்தைகள் மற்றும் வயதான குழந்தைகளில், இந்த நோய் செரிப்ரோஸ்பைனல் திரவத்தின் அதிகரித்த உருவாக்கம் அல்லது பலவீனமான வெளியேற்றத்துடன் தொடர்புடையது.
வெளிப்புற ஹைட்ரோகெபாலஸ் மிகவும் அரிதானது. இது சப்அரக்னாய்டு இடத்தில் அதிகப்படியான செரிப்ரோஸ்பைனல் திரவத்தின் உள்ளூர்மயமாக்கலால் வகைப்படுத்தப்படுகிறது. அதே நேரத்தில், மூளையின் வென்ட்ரிக்கிள்கள் மற்றும் இடைவெளிகளில் செரிப்ரோஸ்பைனல் திரவம் இயல்பானது. பெரும்பாலான சந்தர்ப்பங்களில், மூளையின் சிதைவுடன் வெளிப்புற ஹைட்ரோகெபாலஸ் உருவாகிறது.
வெளிப்புற ஹைட்ரோசெல் பிறவி அல்லது பெறப்பட்டதாக இருக்கலாம்; திறந்த, மூடிய மற்றும் எக்ஸ் வெற்றிட வடிவங்களும் உள்ளன.
- திறந்த வடிவம் - செரிப்ரோஸ்பைனல் திரவத்தின் உற்பத்தி மற்றும் உறிஞ்சுதலில் ஏற்படும் இடையூறு காரணமாக உருவாகிறது. செரிப்ரோஸ்பைனல் திரவ இடைவெளிகள் பொதுவாக ஒன்றுக்கொன்று தொடர்பு கொள்கின்றன.
- மூடிய - வெவ்வேறு நிலைகளில் செரிப்ரோஸ்பைனல் திரவம் தாங்கும் இடங்களைப் பிரிப்பதன் மூலம் வகைப்படுத்தப்படுகிறது.
- Ex vacuo - மூளையின் பாரன்கிமாவின் சிதைவு அல்லது நரம்பு மண்டலத்தின் பல்வேறு நோய்க்குறியீடுகள் காரணமாக ஏற்படும் சுருக்கத்தின் விளைவாகும். இது ஒரு முற்போக்கான, நிலைப்படுத்தும் மற்றும் பின்னடைவு போக்கைக் கொண்டிருக்கலாம்.
ஹைட்ரோகெபாலஸின் வெளிப்புற வடிவம் பின்வரும் காரணங்களால் ஏற்படலாம்: கிரானியோசெரிபிரல் அதிர்ச்சி, மத்திய நரம்பு மண்டலத்தின் வளர்ச்சியில் நோயியல், கர்ப்பப்பை வாய் முதுகெலும்புகளின் கோளாறுகள், மூளை அல்லது அதன் சவ்வுகளின் நோய்கள், மூளை நாளங்களின் செயல்பாட்டில் ஏற்படும் மாற்றங்கள்.
தலையின் அளவு 50% அதிகரிப்பதன் மூலம் நோயின் அறிகுறிகள் வெளிப்படுகின்றன. இந்தப் பின்னணியில், எலும்புத் தையல்கள் வேறுபடுகின்றன, ஃபோண்டனெல் மற்றும் தோல் நரம்புகள் வீங்குகின்றன. மிகவும் ஆபத்தானது கோளாறின் மிதமான போக்காகும். இது பல ஆண்டுகளாக வெளிப்படையான அறிகுறிகள் இல்லாததால் ஏற்படுகிறது. ஆனால் பெருமூளைச் சுழற்சியின் மீறல் காரணமாக குழந்தையின் நிலை கடுமையாக மோசமடையும் தருணம் வருகிறது.
நோயைக் கண்டறிய MRI, CT, அல்ட்ராசவுண்ட், எக்ஸ்ரே பரிசோதனைகள் மற்றும் பல்வேறு சோதனைகள் பயன்படுத்தப்படுகின்றன. சிகிச்சையானது மருத்துவ ரீதியாகவோ, அதாவது பழமைவாதமாகவோ அல்லது அறுவை சிகிச்சையாகவோ இருக்கலாம்.
சிக்கல்கள் மற்றும் விளைவுகள்
புதிதாகப் பிறந்த குழந்தைகளில் ஹைட்ரோகெபாலஸ் என்பது கட்டாய சிகிச்சை தேவைப்படும் ஒரு தீவிர நோயாகும். நோயியலின் விளைவுகள் மற்றும் சிக்கல்கள் பல்வேறு அறிகுறிகளால் வெளிப்படுகின்றன மற்றும் நோயாளியின் வயதைப் பொறுத்தது:
- புதிதாகப் பிறந்த குழந்தைகள் - அதிகரித்த உற்சாகம், தூக்கக் கலக்கம், வளர்ச்சி தாமதங்கள், மனநலக் குறைபாடுகள்.
- பாலர் வயது - பேச்சு பிரச்சினைகள், செவித்திறன் மற்றும் பார்வை குறைபாடு, ஆக்கிரமிப்பு, வெறித்தனமான தாக்குதல்கள், தாமதமான சைக்கோமோட்டர் வளர்ச்சி, ஸ்ட்ராபிஸ்மஸ், திணறல்.
- பள்ளிப் பருவம் - பல்வேறு அளவுகளில் பலவீனம், ஆளுமைக் கோளாறுகள், நினைவாற்றல் குறைபாடு, நரம்பியல் கோளாறுகள், அடிக்கடி தலைவலி, வலிப்பு வலிப்பு, மன-உணர்ச்சி கோளாறுகள்.
ஹைட்ரோகெபாலஸ் இயலாமைக்கு வழிவகுக்கும். மோட்டார் வளர்ச்சி தாமதம், பெருமூளை வாதம் மற்றும் வலிப்புத்தாக்கங்கள் உடல் இயலாமையைக் குறிக்கின்றன.
VGM இன் விளைவுகள் மற்றும் சிக்கல்கள் சிகிச்சை முறைகளைப் பொறுத்தது. அறுவை சிகிச்சைக்குப் பிறகு, ஹீமாடோமாக்கள், சூடோசிஸ்ட்கள், மாறுபட்ட தீவிரத்தன்மை கொண்ட வலிப்புத்தாக்கங்கள் மற்றும் ஷன்ட் செயலிழப்பு ஆகியவை உருவாகலாம். கோளாறு ஒரு வீரியம் மிக்க போக்கை எடுத்தாலோ அல்லது மிகவும் தாமதமாகக் கண்டறியப்பட்டாலோ ஒரு அபாயகரமான விளைவும் சாத்தியமாகும்.
 [ 29 ]
[ 29 ]
கண்டறியும் புதிதாகப் பிறந்த குழந்தைகளில் பெருமூளை ஹைட்ரோசெல் பற்றிய தகவல்கள்
புதிதாகப் பிறந்த குழந்தைகளில் ஹைட்ரோகெபாலஸின் நவீன நோயறிதல், குழந்தையின் சிகிச்சை மற்றும் மேலும் மீட்புக்கு முதன்மையானது. ஹைட்ரோகெபாலஸைக் கண்டறிவதில் பயனுள்ள பல முறைகளை மருத்துவம் உருவாக்கியுள்ளது. முக்கியவற்றைக் கருத்தில் கொள்வோம்:
- நியூரோசோனோகிராபி என்பது மூளையின் ஃபோன்டனெல் வழியாக செய்யப்படும் அல்ட்ராசவுண்ட் பரிசோதனையாகும். இந்த செயல்முறை முற்றிலும் வலியற்றது மற்றும் பாதுகாப்பானது. இது வாழ்க்கையின் முதல் மாதங்களில் புதிதாகப் பிறந்த குழந்தைகளுக்கு கட்டாய பரிசோதனைகளின் தொகுப்பின் ஒரு பகுதியாகும். இது ஆரம்ப கட்டங்களில் பல்வேறு நோய்க்குறியீடுகளை வெளிப்படுத்துகிறது.
- MRI, CT மற்றும் எலக்ட்ரோஎன்செபலோகிராபி ஆகியவை மூளை கட்டமைப்புகளின் நிலை பற்றிய விரிவான தகவல்களை வழங்குகின்றன. இரண்டு முறைகளும் பொது மயக்க மருந்தின் கீழ் செய்யப்படுகின்றன.
- கண் மருத்துவம் என்பது குழந்தையின் கண்ணின் அடிப்பகுதியைப் பரிசோதிப்பதாகும். பார்வை வட்டுகள் வீங்கியிருந்தால், அது அதிகரித்த உள்மண்டை அழுத்தம் என்பதைக் குறிக்கிறது, இது ஹைட்ரோசிலின் அறிகுறியாக இருக்கலாம்.
- இடுப்பு துளை - தொற்றுகளைக் கண்டறியவும், மூளையின் மீது செரிப்ரோஸ்பைனல் திரவத்திலிருந்து வரும் அழுத்தத்தின் அளவை மதிப்பிடவும் செய்யப்படுகிறது.
- கிரானியோகிராபி - புதிதாகப் பிறந்த குழந்தையின் தலையின் அளவைத் தீர்மானித்து, தையல் வேறுபாட்டை வெளிப்படுத்துகிறது. தலை மாதத்திற்கு 1.5 செ.மீ.க்கு மேல் வளர்ந்தால், இது ஹைட்ரோகெபாலஸைக் குறிக்கிறது.
இறுதி நோயறிதலைச் செய்ய, நோயறிதலின் முடிவுகள் மட்டுமல்லாமல், நோய் அறிகுறிகளின் இருப்பும் கணக்கில் எடுத்துக்கொள்ளப்படுகிறது. பெறப்பட்ட தரவுகளின் அடிப்படையில், மருத்துவர் ஒரு சிகிச்சைத் திட்டத்தை உருவாக்குகிறார். சிகிச்சை விரைவில் தொடங்கப்பட்டால், குணமடைவதற்கான முன்கணிப்பு சிறப்பாக இருக்கும்.
 [ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
[ 30 ], [ 31 ], [ 32 ], [ 33 ], [ 34 ]
சோதனைகள்
மூளையின் செரிப்ரோஸ்பைனல் திரவ அமைப்பில் செரிப்ரோஸ்பைனல் திரவத்தின் அதிகரித்த குவிப்புக்கான ஆய்வக நோயறிதல் நோயறிதலுக்கும் சிகிச்சையின் செயல்திறனைக் கண்காணிப்பதற்கும் அவசியம். புதிதாகப் பிறந்த குழந்தைகளில் சந்தேகிக்கப்படும் ஹைட்ரோசெல்லுக்கான சோதனைகள் பின்வருமாறு:
- பொது மற்றும் உயிர்வேதியியல் இரத்த பகுப்பாய்வு.
- பொது சிறுநீர் பகுப்பாய்வு.
- அலனைன் அமினோட்ரான்ஸ்ஃபெரேஸ்.
- டிஸ்பாக்டீரியோசிஸ் மற்றும் மறைந்த இரத்தத்திற்கான மலம் பகுப்பாய்வு.
- கருப்பையக நோய்த்தொற்றுகளுக்கான பகுப்பாய்வு.
- லிகோரோடைனமிக் சோதனைகள்.
நோயின் உருவவியல் அறிகுறிகள், அதைத் தூண்டிய காரணத்தையும், அதிகரித்த உள்மண்டை அழுத்தத்தின் கால அளவையும் முழுமையாகச் சார்ந்துள்ளது. சிகிச்சைத் திட்டத்தை வகுக்கும்போது ஆய்வக நோயறிதலின் முடிவுகள் கணக்கில் எடுத்துக்கொள்ளப்படுகின்றன.
 [ 35 ], [ 36 ], [ 37 ], [ 38 ]
[ 35 ], [ 36 ], [ 37 ], [ 38 ]
கருவி கண்டறிதல்
புதிதாகப் பிறந்த குழந்தைகளில் ஹைட்ரோசிலைக் கண்டறிவதில் உள்ள சிரமம் என்னவென்றால், குழந்தைகளுக்கு வலி மற்றும் நோயின் பிற பண்புகள் பற்றிப் பேசும் திறன் இன்னும் இல்லை.
புதிதாகப் பிறந்த குழந்தைகளில், பின்வரும் கருவி முறைகளைப் பயன்படுத்தி நோயறிதல் மேற்கொள்ளப்படுகிறது:
- அல்ட்ராசவுண்ட் பரிசோதனை என்பது ஃபாண்டனெல் மூலம் மூளையின் நிலையைப் பற்றிய ஆய்வு ஆகும்.
- இடுப்பு பஞ்சர்.
- காந்த அதிர்வு மற்றும் கணக்கிடப்பட்ட டோமோகிராபி.
- நியூரோசோனோகிராபி.
- ரேடியோகிராபி.
- கண் மருத்துவம்.
கருவின் கருப்பையக வளர்ச்சியின் போது ஏற்கனவே கோளாறுக்கான அறிகுறிகளைக் கண்டறிய கருவி நோயறிதல் அனுமதிக்கிறது. இதற்காக, அம்னோடிக் திரவம் மற்றும் கருவின் தொப்புள் கொடியின் பகுப்பாய்வு மேற்கொள்ளப்படுகிறது.
என்ன செய்ய வேண்டும்?
எப்படி ஆய்வு செய்ய வேண்டும்?
வேறுபட்ட நோயறிதல்
ஒரு விதியாக, ஹைட்ரோகெபாலஸ் நோயறிதல் சிரமங்களை ஏற்படுத்தாது. ஹைட்ரோகெபாலஸ் அறிகுறிகளில் ஒத்த நோய்களிலிருந்து வேறுபடுகிறது, ஆனால் செரிப்ரோஸ்பைனல் திரவத்தின் அசாதாரண உறிஞ்சுதலுடன் தொடர்புடையது அல்ல:
- அட்ராபி (ஹைட்ரோசெபாலஸ் எக்ஸ் வெற்றிடம்) - இந்த நோயியலில் செரிப்ரோஸ்பைனல் திரவ இயக்கவியலில் எந்த தொந்தரவும் இல்லை, மேலும் மூளைப் பொருளின் இழப்பும் இல்லை.
- கார்பஸ் கல்லோசம் மற்றும் செப்டோ-ஆப்டிக் டிஸ்ப்ளாசியாவின் வளர்ச்சி உள்ளிட்ட வளர்ச்சி நோய்க்குறியீடுகளில் வென்ட்ரிக்கிள்கள் பெரிதாகின்றன.
குடும்பத்தில் மெகாலோசெபாலி மற்றும் பெரிய தலைச்சுற்றல் உள்ளவர்களுக்கு வேறுபட்ட நோயறிதல்கள் செய்யப்படுகின்றன. நிலையான ஆய்வுகளுக்கு கூடுதலாக, ரேடியோகிராபி மற்றும் டயாபனோஸ்கோபிக்கு சிறப்பு கவனம் செலுத்தப்படுகிறது (ஒளிர்வு மண்டலத்தில் அதிகரிப்பை வெளிப்படுத்துகிறது).
யார் தொடர்பு கொள்ள வேண்டும்?
சிகிச்சை புதிதாகப் பிறந்த குழந்தைகளில் பெருமூளை ஹைட்ரோசெல் பற்றிய தகவல்கள்
மூளைத் தண்டுவட திரவத்தின் அசாதாரண உற்பத்தியுடன் தொடர்புடைய மண்டையோட்டுக்குள்ளான நோயியலை அகற்ற பல முறைகள் உள்ளன. புதிதாகப் பிறந்த குழந்தைகளில் ஹைட்ரோகெபாலஸ் சிகிச்சையானது பழமைவாதமாகவும் அறுவை சிகிச்சையாகவும் இருக்கலாம். ஒரு நல்ல முன்கணிப்பை உறுதி செய்வதற்காக, ஒரு நரம்பியல் நிபுணர் மற்றும் ஒரு நரம்பியல் நிபுணர் ஒரு சிகிச்சைத் திட்டத்தை உருவாக்குகிறார்.
- ஹைட்ரோகெபாலஸின் மருந்து சிகிச்சை
மண்டையோட்டுக்குள்ளான அழுத்தத்தை இயல்பாக்குவதற்கு, செரிப்ரோஸ்பைனல் திரவத்தின் உற்பத்தியைக் குறைப்பது அல்லது அதை அகற்றும் செயல்முறையை விரைவுபடுத்துவது அவசியம். இதற்காக, செரிப்ரோஸ்பைனல் திரவத்தின் சுரப்புக்கு காரணமான நொதிகளைத் தடுக்கும் மற்றும் சிறுநீர் கழிக்கும் அளவை அதிகரிக்கும் மருந்துகள் பயன்படுத்தப்படுகின்றன. இத்தகைய மருந்துகள் பொட்டாசியம் தயாரிப்புகளுடன் ஒரே நேரத்தில் எடுக்கப்படுகின்றன, ஏனெனில் இந்த பொருள் உடலில் இருந்து கழுவப்படுகிறது.
அதிகப்படியான திரவத்தை அகற்ற உதவும் டையூரிடிக்ஸ் மீது குறிப்பாக கவனம் செலுத்தப்படுகிறது. கூடுதலாக, அதிகரித்த உள்விழி அழுத்தத்துடன் நியூரான்களின் செயல்பாட்டை மேம்படுத்த மருந்துகள் பயன்படுத்தப்படுகின்றன. பழமைவாத சிகிச்சை தொடங்கிய 2-3 மாதங்களுக்குள் நோயாளியின் நிலையில் எந்த முன்னேற்றமும் இல்லை என்றால், அறுவை சிகிச்சை தலையீடு நாடப்படுகிறது.
- சொட்டு மருந்துக்கான அறுவை சிகிச்சை
பெரும்பாலான சந்தர்ப்பங்களில், நோயியலின் முன்னேற்றத்தை நிறுத்தவும், மண்டையோட்டுக்குள் அழுத்தத்தை இயல்பாக்கவும், மூளையைக் காப்பாற்றவும் அறுவை சிகிச்சை மட்டுமே ஒரே வழி. அறுவை சிகிச்சை தலையீட்டின் முறை ஹைட்ரோகெபாலஸின் வடிவம் மற்றும் கட்டத்தைப் பொறுத்தது.
நோயியல் ஒரு மூடிய வடிவத்தைக் கொண்டிருந்தால், இது ஒரு தடையை (கட்டி, நீர்க்கட்டி, நாள அனீரிஸம், ஹீமாடோமா) குறிக்கிறது, இது செரிப்ரோஸ்பைனல் திரவம் சாதாரணமாக சுற்றுவதைத் தடுக்கிறது. அறுவை சிகிச்சை அதை நீக்குவதை நோக்கமாகக் கொண்டுள்ளது. கட்டி நியோபிளாம்கள் மூளையில் வளர்ந்திருந்தால் அல்லது அவற்றுக்கு தெளிவான எல்லைகள் இல்லையென்றால், அறுவை சிகிச்சை சிகிச்சையானது செரிப்ரோஸ்பைனல் திரவத்தை அகற்றுவதற்கான பாதையை உருவாக்குவதை நோக்கமாகக் கொண்டுள்ளது. இதற்காக, பைபாஸ் செய்யப்படுகிறது.
திறந்த ஹைட்ரோகெபாலஸின் விஷயத்தில், அதாவது திரவம் தேவைப்படும் இடத்தில் உறிஞ்சப்படாதபோது, வென்ட்ரிகுலோபெரிட்டோனியல், வென்ட்ரிகுலோஏட்ரியல், லும்போபெரிட்டோனியல் போன்ற ஷண்டிங் செய்யப்படுகிறது. செரிப்ரோஸ்பைனல் திரவத்தின் உறிஞ்சுதலை இயல்பாக்குவதை நோக்கமாகக் கொண்ட தலையீடுகளையும் செய்யலாம், எடுத்துக்காட்டாக, அராக்னாய்டு ஒட்டுதல்களைப் பிரித்தல். செரிப்ரோஸ்பைனல் திரவத்தின் தொகுப்பு அதிகரிக்கும் போது, இந்த செயல்முறையை நிறுத்த அறுவை சிகிச்சைகள் செய்யப்படுகின்றன. இது வென்ட்ரிக்கிள்களின் வாஸ்குலர் பிளெக்ஸஸில் கவ்விகளை நிறுவுதல் அல்லது இந்த கட்டமைப்புகளின் உறைதல் போன்றவையாக இருக்கலாம்.
சிகிச்சை முறை ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக மருத்துவரால் தீர்மானிக்கப்படுகிறது. இதற்காக, நோயின் வகை மற்றும் தீவிரத்தை தீர்மானிக்கும் பல்வேறு நோயறிதல் நடவடிக்கைகள் மேற்கொள்ளப்படுகின்றன.
மருந்துகள்
புதிதாகப் பிறந்த குழந்தைக்கு ஹைட்ரோகெபாலஸுக்கு பழமைவாத சிகிச்சையானது வலி அறிகுறிகளைப் போக்கவும், நோயியல் நிலையின் சிக்கல்களைத் தடுக்கவும் மேற்கொள்ளப்படுகிறது. நோயின் விளைவுகளை அகற்ற மருந்துகளும் பரிந்துரைக்கப்படுகின்றன, எடுத்துக்காட்டாக, கால்-கை வலிப்பு அல்லது ஒலிகோஃப்ரினியா. எந்தவொரு மருந்தையும் பரிந்துரைக்கும் முன், மருத்துவர் குழந்தையின் நிலையை முழுமையாகக் கண்டறிவார்.
புதிதாகப் பிறந்த குழந்தைகளுக்கு சிகிச்சையளிக்க பின்வரும் மருந்துகளைப் பயன்படுத்தலாம்:
- வெரோஷ்பிரான் என்பது அட்ரீனல் கோர்டெக்ஸால் உற்பத்தி செய்யப்படும் ஹார்மோனின் எதிரியாகும். இது ஒரு உச்சரிக்கப்படும் டையூரிடிக் விளைவைக் கொண்டுள்ளது. இது சிறுநீரக சுழற்சி மற்றும் சிறுநீரக குழாய் செயல்பாட்டை பாதிக்காது. இது அமில-கார சமநிலையின்மையை ஏற்படுத்தாது. இது மாத்திரை வடிவில் கிடைக்கிறது.
- பயன்பாட்டிற்கான அறிகுறிகள்: இருதய செயலிழப்பால் ஏற்படும் வீக்கம், வயிற்று குழியில் திரவம் குவியும் நோய்கள், உடலால் பொட்டாசியம் அயனிகள் தாமதமாக வெளியிடப்படுவதால் கைகால்களின் இயக்கம் பலவீனமடைதல்.
- ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக, கலந்துகொள்ளும் மருத்துவரால் நிர்வாக முறை மற்றும் மருந்தளவு தேர்ந்தெடுக்கப்படுகிறது. ஒரு விதியாக, மருந்து ஒரு நாளைக்கு 50 மி.கி 3 முறை எடுத்துக் கொள்ளப்படுகிறது.
- பக்க விளைவுகள்: தலைச்சுற்றல், அதிகரித்த தூக்கம், ஹைபர்கேமியா, ஹைபோநெட்ரீமியா, ஒவ்வாமை தோல் எதிர்வினைகள்.
- முரண்பாடுகள்: கடுமையான சிறுநீரக செயலிழப்பு, ஹைபர்கேமியா, கர்ப்பத்தின் முதல் மூன்று மாதங்கள்.
- மெக்ஸிப்ரிம் என்பது ஃப்ரீ ரேடிக்கல் எதிர்வினைகளில் தடுப்பு விளைவைக் கொண்ட ஒரு ஆக்ஸிஜனேற்றியாகும். இது சவ்வு-பாதுகாப்பு செயல்பாட்டைக் கொண்டுள்ளது. ஹைபோக்ஸியா மற்றும் ஆக்ஸிஜனேற்ற அழுத்தத்தின் அபாயத்தைக் குறைக்கிறது, நூட்ரோபிக் பண்புகளைக் கொண்டுள்ளது. பெருமூளை செல்களில் செயல்முறைகளை பாதிக்கிறது, வலிப்பு எதிர்ப்பு, ஆன்சியோலிடிக் விளைவைக் கொண்டுள்ளது. மாத்திரைகள் மற்றும் ஊசி கரைசல் வடிவில் கிடைக்கிறது.
- பயன்பாட்டிற்கான அறிகுறிகள் மருந்தின் வெளியீட்டின் வடிவத்தைப் பொறுத்தது. அறிவாற்றல் கோளாறுகள், தாவர-வாஸ்குலர் டிஸ்டோனியா, ஆல்கஹால் திரும்பப் பெறுதல், நியூரோசிஸின் பின்னணியில் பதட்ட நிலைகள் ஆகியவற்றிற்கு மாத்திரைகள் பரிந்துரைக்கப்படுகின்றன. கடுமையான பெருமூளைச் சுற்றோட்டக் கோளாறுகள், நியூரோசர்குலேட்டரி டிஸ்டோனியா, பெருந்தமனி தடிப்புத் தோல் அழற்சியின் பின்னணியில் அறிவாற்றல் கோளாறுகள், டிஸ்கர்குலேட்டரி என்செபலோபதி மற்றும் வயிற்றுத் துவாரத்தின் கடுமையான சீழ்-அழற்சி நோய்க்குறியியல் ஆகியவற்றிற்கு ஊசிகள் குறிக்கப்படுகின்றன.
- நிர்வாக முறை: மாத்திரைகள் வாய்வழியாக எடுக்கப்படுகின்றன, ஒரு டோஸ் 250-400 மி.கி, அதிகபட்ச தினசரி டோஸ் 800 மி.கி. சிகிச்சையின் போக்கை கலந்துகொள்ளும் மருத்துவரால் தீர்மானிக்கப்படுகிறது. ஊசி கரைசல் தசைக்குள் மற்றும் நரம்பு வழியாக நிர்வகிக்கப்படுகிறது. ஆரம்ப அளவு 50-450 மி.கி ஆகும், விரும்பிய சிகிச்சை விளைவை அடையும் வரை படிப்படியாக அதிகரிக்கும்.
- பக்க விளைவுகள்: குமட்டல், மயக்கம், இயக்கங்களின் பலவீனமான ஒருங்கிணைப்பு, தலைவலி, ஒவ்வாமை எதிர்வினைகள், வறண்ட வாய், அதிகரித்த பதட்டம், உயர் இரத்த அழுத்தம், உயர் இரத்த அழுத்தம், உணர்ச்சி வினைத்திறன்.
- முரண்பாடுகள்: கடுமையான கல்லீரல் செயலிழப்பு, பாலூட்டுதல், மருந்தின் செயலில் உள்ள கூறுகளுக்கு சகிப்புத்தன்மை, கர்ப்பம், கடுமையான சிறுநீரக செயலிழப்பு.
- அதிகப்படியான அளவு அதிகரித்த மயக்கத்தை ஏற்படுத்துகிறது, இது மருந்தைப் பயன்படுத்துவதை நிறுத்திய பிறகு தானாகவே போய்விடும்.
- மன்னிடோல் ஒரு ஆஸ்மோடிக் டையூரிடிக் ஆகும். இது உள்விழி மற்றும் உள்மண்டையோட்டு அழுத்தத்தைக் குறைக்கிறது, சிறுநீரகங்களால் நீர் மற்றும் சோடியத்தை வெளியேற்றும் செயல்முறையை துரிதப்படுத்துகிறது. இது இரத்த பிளாஸ்மாவில் பொட்டாசியம் அயனிகளின் அளவைப் பாதிக்காது. இது உட்செலுத்துதல் கரைசலாகக் கிடைக்கிறது.
- பயன்பாட்டிற்கான அறிகுறிகள்: பெருமூளை வீக்கம், அதிகரித்த உள்விழி மற்றும்/அல்லது உள்மண்டையோட்டு அழுத்தம், ஒலிகுரியா, துரிதப்படுத்தப்பட்ட டையூரிசிஸ். பொருந்தாத இரத்தத்தை அறிமுகப்படுத்துவதோடு தொடர்புடைய சிக்கல்களுக்கும், எக்ஸ்ட்ராகார்போரியல் சுழற்சியுடன் அறுவை சிகிச்சை தலையீடுகளின் போது சிறுநீரக இஸ்கெமியா, ஹீமோகுளோபினீமியா மற்றும் ஹீமோலிசிஸைத் தடுப்பதற்கும் இந்த மருந்து பயன்படுத்தப்படுகிறது.
- நிர்வாக முறை: மருந்து பெற்றோர் வழியாகப் பயன்படுத்தப்படுகிறது. கரைசல் சொட்டு சொட்டாகவோ அல்லது மெதுவாக ஜெட் மூலமாகவோ நிர்வகிக்கப்படுகிறது. மருந்தளவு நோயாளியின் உடல் எடையில் 500-1000 மி.கி/கிலோ என்ற அளவில் கணக்கிடப்படுகிறது. சிகிச்சையின் காலம் மருந்து பயன்பாட்டின் முதல் நாட்களில் சிகிச்சையின் முடிவுகளைப் பொறுத்தது.
- பக்க விளைவுகள்: பல்வேறு டிஸ்பெப்டிக் நிகழ்வுகள், வாய்வழி சளிச்சுரப்பியின் வறட்சி, குமட்டல், வாந்தி, தமனி சார்ந்த ஹைபோடென்ஷன், டாக்ரிக்கார்டியா, எலக்ட்ரோலைட் ஏற்றத்தாழ்வு, ஒவ்வாமை தோல் எதிர்வினைகள்.
- முரண்பாடுகள்: மருந்தின் கூறுகளுக்கு தனிப்பட்ட அதிக உணர்திறன், கடுமையான சிறுநீரக பாதிப்பு, நாள்பட்ட இதய செயலிழப்பு, நீர்-எலக்ட்ரோலைட் சமநிலையின்மை, கர்ப்பம் மற்றும் பாலூட்டுதல்.
- மருந்தின் அதிக அளவுகள் பயன்படுத்தப்படும்போதும், அது மிக விரைவாக நிர்வகிக்கப்படும்போதும் அதிகப்படியான அளவு ஏற்படுகிறது. இது அதிகரித்த உள்விழி மற்றும் மண்டையோட்டு அழுத்தம், அதிகரித்த புற-செல்லுலார் திரவம் மற்றும் நீர்-எலக்ட்ரோலைட் சமநிலையில் தொந்தரவுகள் என வெளிப்படுகிறது.
- டயாகார்ப் என்பது ஒரு உப்புநீக்கி ஆகும், இது உடலில் உள்ள எலக்ட்ரோலைட் சமநிலையை சீர்குலைக்காமல் சில எலக்ட்ரோலைட்டுகளை அகற்றுவதன் மூலம் சிறுநீர் பெருக்கத்தை ஏற்படுத்துகிறது. இது மாத்திரை வடிவில் கிடைக்கிறது.
- பயன்பாட்டிற்கான அறிகுறிகள்: உடலில் சோடியம் மற்றும் நீர் தக்கவைப்பு. இரத்த ஓட்டக் கோளாறு, கல்லீரல் சிரோசிஸ் மற்றும் சிறுநீரக செயலிழப்பு, நுரையீரல்-இதய நோய்க்குறி காரணமாக ஏற்படும் வீக்கம். கிளௌகோமாவால் ஏற்படும் வீக்கம், அதிகரித்த உள்மண்டையோட்டு அல்லது உள்விழி அழுத்தம், டெட்டனி, கால்-கை வலிப்பு, கீல்வாதம்.
- நிர்வாக முறை: மருந்து 125-250 மி.கி. 1-2 முறை ஒரு நாளைக்கு 2 நாட்களுக்கு வாய்வழியாக எடுத்துக் கொள்ளப்படுகிறது. சிகிச்சையின் காலம் 5 நாட்களுக்கு மிகாமல் இருக்க வேண்டும்.
- பக்க விளைவுகள்: மயக்கம், அதிகரித்த சோர்வு, தலைவலி, திசைதிருப்பல், லுகோபீனியா, ஹீமோலிடிக் அனீமியா. அதிகப்படியான அளவு அதே பக்க விளைவுகளால் வெளிப்படுகிறது. அவற்றை அகற்ற அறிகுறி சிகிச்சை சுட்டிக்காட்டப்படுகிறது.
- முரண்பாடுகள்: அமிலத்தன்மை, அடிசன் நோய், ஹைபோகுளோரீமியா, ஹைபோகுளோரூரியா, ஹைபோகாலேமியா, நீரிழிவு நோய். கர்ப்ப காலத்தில் மற்றும் அம்மோனியம் குளோரைடுடன் ஒரே நேரத்தில் பயன்படுத்தக்கூடாது, இது அமிலத்தன்மையை ஏற்படுத்தும்.
- வாசோபிரல் என்பது ஒரு கூட்டு மருந்து. மென்மையான தசை செல்கள் மற்றும் பிளேட்லெட்டுகளின் ஆல்பா1 மற்றும் ஆல்பா2 அட்ரினெர்ஜிக் ஏற்பிகளைத் தடுக்கும் எர்கோட்டின் டைஹைட்ரேட்டட் வழித்தோன்றலான அசோபிரல் டைஹைட்ரோஎர்கோக்ரிப்டைனைக் கொண்டுள்ளது. மத்திய நரம்பு மண்டலத்தின் டோபமினெர்ஜிக் மற்றும் செரோடோனெர்ஜிக் ஏற்பிகளைத் தூண்டுகிறது. பிளேட்லெட் மற்றும் சிவப்பு ரத்த அணுக்கள் திரட்டலைக் குறைக்கிறது. வாஸ்குலர் ஊடுருவலைக் குறைக்கிறது, மூளையில் இரத்த ஓட்டம் மற்றும் வளர்சிதை மாற்றத்தை மேம்படுத்துகிறது. ஹைபோக்ஸியாவுக்கு மூளை திசுக்களின் எதிர்ப்பை அதிகரிக்கிறது. வாய்வழி நிர்வாகத்திற்கான கரைசலாகவும் மாத்திரைகளாகவும் கிடைக்கிறது.
- பயன்பாட்டிற்கான அறிகுறிகள்: பெருமூளை வாஸ்குலர் பற்றாக்குறை, பெருமூளை வாஸ்குலர் விபத்துக்கள், மன செயல்பாடு குறைதல், நினைவாற்றல் குறைபாடு, கவனம் குறைதல், நோக்குநிலை கோளாறுகள், ஒற்றைத் தலைவலி, இஸ்கிமிக் தோற்றத்தின் கோக்லியோவெஸ்டிபுலர் கோளாறுகள், ரெட்டினோபதி, ரேனாட்ஸ் நோய், நாள்பட்ட சிரை பற்றாக்குறை. அதன் கூறுகளுக்கு அதிக உணர்திறன் இருந்தால் மருந்து பரிந்துரைக்கப்படவில்லை.
- பயன்பாட்டிற்கான வழிமுறைகள்: 1-2 காப்ஸ்யூல்கள் அல்லது 2-4 மில்லி ஒரு நாளைக்கு 2 முறை. சிகிச்சையின் காலம் கலந்துகொள்ளும் மருத்துவரால் தீர்மானிக்கப்படுகிறது.
- பக்க விளைவுகள்: குமட்டல், இரைப்பை வலி, தோல் ஒவ்வாமை எதிர்வினைகள், தமனி சார்ந்த ஹைபோடென்ஷன், மயக்கம்.
- அஸ்பர்கம் பொட்டாசியம் மற்றும் மெக்னீசியத்தின் மூலமாகும். இது எலக்ட்ரோலைட் சமநிலையை மீட்டெடுக்கப் பயன்படுகிறது. இது வளர்சிதை மாற்ற செயல்முறைகளை ஒழுங்குபடுத்துகிறது மற்றும் ஆன்டிஆரித்மிக் பண்புகளைக் கொண்டுள்ளது. இது பொட்டாசியம் மற்றும் மெக்னீசியத்தை உள்செல்லுலார் இடத்திற்குள் ஊடுருவுவதை ஊக்குவிக்கிறது மற்றும் இடைசெல்லுலார் பாஸ்பேட் தொகுப்பைத் தூண்டுகிறது. இது உட்செலுத்துதல் கரைசலுடன் ஆம்பூல்களில் கிடைக்கிறது.
- பயன்பாட்டிற்கான அறிகுறிகள்: ஹைபோகாலேமியா, ஹைப்போமக்னீமியா, நாள்பட்ட சுற்றோட்ட செயலிழப்பு, இஸ்கிமிக் இதய நோய், இதய தாளக் கோளாறுகள், டிஜிட்டலிஸ் தயாரிப்புகளின் சகிப்புத்தன்மை அல்லது நச்சு விளைவுகள், வென்ட்ரிகுலர் எக்ஸ்ட்ராசிஸ்டோல், ஏட்ரியல் ஃபைப்ரிலேஷனின் பராக்ஸிஸம்கள்.
- நிர்வாக முறை: மருந்து நரம்பு வழியாக சொட்டு மருந்து அல்லது நரம்பு வழியாக ஜெட் மூலம் நிர்வகிக்கப்படுகிறது. சிகிச்சையின் அளவு மற்றும் கால அளவு நோயின் தீவிரம், நோயாளியின் வயது மற்றும் கலந்துகொள்ளும் மருத்துவரின் அறிவுறுத்தல்களைப் பொறுத்தது.
- பக்க விளைவுகள்: குமட்டல், வாந்தி, வயிற்றுப்போக்கு, இரைப்பை குடல் சளிச்சுரப்பியில் புண், வாய்வு, சிரை இரத்த உறைவு, தலைச்சுற்றல், அதிகரித்த வியர்வை, பரேஸ்டீசியா, பிராடி கார்டியா, ஒவ்வாமை தோல் எதிர்வினைகள்.
- அதிகப்படியான அளவு ஹைபர்கேமியாவாக வெளிப்படுகிறது. அதை அகற்ற, NaCl கரைசலை நரம்பு வழியாக செலுத்துதல் அல்லது 300-500 மில்லி 5% டெக்ஸ்ட்ரோஸ் கரைசல் (1 லிட்டருக்கு 10-20 யூனிட் இன்சுலின் உடன்) பரிந்துரைக்கப்படுகிறது. தேவைப்பட்டால், ஹீமோடையாலிசிஸ் மற்றும் பெரிட்டோனியல் டயாலிசிஸ் சாத்தியமாகும்.
- முரண்பாடுகள்: மயஸ்தீனியாவின் கடுமையான வடிவங்கள், ஹைபர்கேமியா, சிறுநீரக செயலிழப்பு, பலவீனமான ஏட்ரியோவென்ட்ரிகுலர் கடத்தல்.
- ஆக்டோவெஜின் - குளுக்கோஸ் மற்றும் ஆக்ஸிஜனின் போக்குவரத்து மற்றும் குவிப்பை அதிகரிப்பதன் மூலம் செல்லுலார் வளர்சிதை மாற்றத்தை செயல்படுத்துகிறது. இரத்த விநியோகத்தை மேம்படுத்துகிறது. இது பல வகையான வெளியீட்டைக் கொண்டுள்ளது: டிரேஜி ஃபோர்டே, ஊசி மற்றும் உட்செலுத்துதல் கரைசல், கிரீம், களிம்பு மற்றும் கண் ஜெல்.
- பயன்பாட்டிற்கான அறிகுறிகள்: பெருமூளைச் சுற்றோட்டக் கோளாறு, இஸ்கிமிக் பக்கவாதம், புற சுற்றோட்டக் கோளாறுகள், டிராபிக் கோளாறுகள், புண்கள் மற்றும் படுக்கைப் புண்கள், தீக்காயங்கள், கதிர்வீச்சு காயங்களைத் தடுத்தல் மற்றும் சிகிச்சை செய்தல். கார்னியா மற்றும் ஸ்க்லெராவுக்கு சேதம் ஏற்பட்டால் இந்த மருந்து பயனுள்ளதாக இருக்கும். நிர்வாக முறை மற்றும் மருந்தளவு நோயின் தீவிரம் மற்றும் நோயாளியின் வயதைப் பொறுத்தது.
- பக்க விளைவுகள்: ஒவ்வாமை தோல் எதிர்வினைகள், அதிகரித்த வியர்வை, காய்ச்சல், மருந்தைப் பயன்படுத்தும் அல்லது ஊசி போடும் இடத்தில் அரிப்பு மற்றும் எரியும் உணர்வு.
- முரண்பாடுகள்: மருந்தின் கூறுகளுக்கு அதிக உணர்திறன், கர்ப்பம் மற்றும் பாலூட்டுதல்.
- கேவிண்டன் - மூளையில் உள்ள இரத்த நாளங்களை விரிவுபடுத்துகிறது, இரத்த ஓட்டம் மற்றும் மூளைக்கு ஆக்ஸிஜன் விநியோகத்தை மேம்படுத்துகிறது. பிளேட்லெட் திரட்டலைக் குறைக்கிறது, மூளை திசுக்களில் நோர்பைன்ப்ரைன் மற்றும் செரோடோனின் வளர்சிதை மாற்றத்தை அதிகரிக்கிறது, நோயியல் ரீதியாக அதிகரித்த இரத்த பாகுத்தன்மையைக் குறைக்கிறது. வாய்வழி நிர்வாகத்திற்காக ஆம்பூல்கள் மற்றும் மாத்திரைகளில் 2% கரைசலாகக் கிடைக்கிறது.
- பயன்பாட்டிற்கான அறிகுறிகள்: பெருமூளைச் சுழற்சி கோளாறுகள், உயர் இரத்த அழுத்தம், வாசோவெஜிடேட்டிவ் அறிகுறிகள், நினைவாற்றல் கோளாறுகள், பேச்சு கோளாறுகள், தலைச்சுற்றல் ஆகியவற்றால் ஏற்படும் நரம்பியல் மற்றும் மனநல கோளாறுகள். இந்த மருந்து கண் மருத்துவத்திலும் காது கேளாமைக்கும் பயன்படுத்தப்படுகிறது.
- நிர்வாக முறை: நீண்ட காலத்திற்கு ஒரு நாளைக்கு 3 முறை 1-2 மாத்திரைகள். மருந்தை 1-2 வாரங்கள் தொடர்ந்து பயன்படுத்திய பிறகு முன்னேற்றம் காணப்படுகிறது. பெருமூளைச் சுழற்சியின் நரம்பியல் கோளாறுகளுக்கு நரம்பு வழியாக செலுத்தப்படுகிறது. ஆரம்ப அளவு 10-20 மி.கி. சிகிச்சையின் படிப்பு 1-2 மாதங்கள்.
- பக்க விளைவுகள்: அதிகரித்த இதய துடிப்பு மற்றும் குறைந்த இரத்த அழுத்தம்.
- முரண்பாடுகள்: கடுமையான இஸ்கிமிக் இதய நோய், கர்ப்பம், நிலையற்ற இரத்த அழுத்தம் மற்றும் குறைந்த வாஸ்குலர் தொனி. மருந்தை தோலடியாக நிர்வகிக்க தடைசெய்யப்பட்டுள்ளது.
- பான்டோகம் என்பது ஒரு நூட்ரோபிக் ஆகும், இது மன செயல்பாடு மற்றும் நினைவாற்றலை மேம்படுத்துகிறது. வளர்சிதை மாற்ற செயல்முறைகளின் தரத்தையும் ஹைபோக்ஸியாவுக்கு உடலின் எதிர்ப்பையும் அதிகரிக்கிறது. இது ஒரு வலிப்பு எதிர்ப்பு விளைவைக் கொண்டுள்ளது, பெருமூளை பற்றாக்குறை, ஹைபர்கினெடிக் கோளாறுகள், நியூரோலெப்டிக் நோய்க்குறி, குழந்தைகளில் குளோனிக் திணறல் உள்ள நோயாளிகளின் நிலையை மேம்படுத்துகிறது. இது மாத்திரை வடிவில் கிடைக்கிறது.
- பயன்பாட்டிற்கான அறிகுறிகள்: மனநல குறைபாடு, ஒலிகோஃப்ரினியா, பேச்சு தாமதம், கால்-கை வலிப்பு, பாலிமார்பிக் தாக்குதல்கள் மற்றும் வலிப்பு வலிப்புத்தாக்கங்கள், ட்ரைஜீமினல் நியூரால்ஜியா. நியூரோலெப்டிக் மருந்துகளை உட்கொள்வதால் ஏற்படும் துணைக் கார்டிகல் ஹைபர்கினிசிஸ்.
- நிர்வாக முறை: மருந்து உணவுக்கு 15-30 நிமிடங்களுக்குப் பிறகு வாய்வழியாக எடுத்துக் கொள்ளப்படுகிறது. பரிந்துரைக்கப்பட்ட அளவு 500 மி.கி ஒரு நாளைக்கு 4-6 முறை, சிகிச்சையின் படிப்பு 2-3 மாதங்கள் ஆகும்.
- பக்க விளைவுகள் பல்வேறு ஒவ்வாமை எதிர்வினைகளின் வடிவத்தில் வெளிப்படுகின்றன. அவை ஏற்பட்டால், மருந்தை நிறுத்துவது குறிக்கப்படுகிறது.
குழந்தைகளில் ஹைட்ரோகெபாலஸுக்கு சிகிச்சையளிக்கப் பயன்படுத்தப்படும் அனைத்து மருந்துகளும் கலந்துகொள்ளும் மருத்துவரால் பரிந்துரைக்கப்பட வேண்டும். சிகிச்சையின் போது, குழந்தையின் நிலை மற்றும் சிகிச்சை முன்னேற்றத்தை கவனமாக கண்காணிப்பது சுட்டிக்காட்டப்படுகிறது.
வைட்டமின்கள்
மருந்து சிகிச்சையுடன் இணைந்து, அறுவை சிகிச்சைக்கு முன்னும் பின்னும், நோயாளிகளுக்கு மூளை செல்களில் வளர்சிதை மாற்ற செயல்முறைகளை மேம்படுத்தும் வைட்டமின்கள் பரிந்துரைக்கப்படுகின்றன.
முக்கியவற்றைப் பார்ப்போம்:
- பி வைட்டமின்கள் – பி1 இயக்கங்களின் ஒருங்கிணைப்பை மேம்படுத்துகிறது மற்றும் சோர்வைக் குறைக்கிறது. பி2 மன எதிர்வினைகளை துரிதப்படுத்துகிறது, தலைவலி மற்றும் மயக்கத்தை நீக்குகிறது. பி3 செறிவு நிலை, நினைவாற்றல் மீட்பு வேகத்திற்கு காரணமாகும். மூளையில் உள்ள நரம்பு செல்களுக்கு இடையில் தூண்டுதல்களைப் பரப்புவதில் பி5 ஈடுபட்டுள்ளது. பி6 நுண்ணறிவை அதிகரிக்கிறது மற்றும் சிந்தனை செயல்முறைகளை மேம்படுத்துகிறது. பி9 அதிகரித்த சோர்வு, தூக்கமின்மை மற்றும் அக்கறையின்மையை எதிர்த்துப் போராடுகிறது. பி12 தூக்கம் மற்றும் விழித்திருக்கும் முறைகளை ஒழுங்குபடுத்துகிறது.
- வைட்டமின் சி - அஸ்கார்பிக் அமிலம் ஆக்ஸிஜனேற்ற பண்புகளைக் கொண்டுள்ளது, அதிகரித்த உணர்ச்சி அல்லது உடல் அழுத்தத்திலிருந்து உடலைப் பாதுகாக்கிறது.
- வைட்டமின் டி - கால்சிஃபெரால் புற்றுநோயியல் மூளை சேதத்திற்கு எதிரான தடுப்பு நடவடிக்கையாக செயல்படுகிறது. தந்துகி சுவர்கள் மற்றும் பெரிய நாளங்களின் நெகிழ்ச்சித்தன்மையை பராமரிக்கிறது, ஆக்ஸிஜனேற்ற செயல்முறைகளைத் தடுக்கிறது.
- வைட்டமின் ஈ - மூளையில் உள்ள இரத்த நாளங்களின் சுவர்களை வலுப்படுத்துகிறது, அவற்றின் அழிவைத் தடுக்கிறது.
- வைட்டமின் பி - ஒரு பயோஃப்ளேவனாய்டு, பெருமூளை இரத்தக்கசிவு மற்றும் தந்துகி பலவீனத்தைத் தடுக்கிறது.
வைட்டமின்கள் ஒரு மருத்துவரால் தனித்தனியாக தேர்ந்தெடுக்கப்படுகின்றன, ஹைட்ரோகெபாலஸின் ஒவ்வொரு வழக்குக்கும், ஒவ்வொரு நோயாளிக்கும் தனித்தனியாக.
பிசியோதெரபி சிகிச்சை
ஹைட்ரோகெபாலஸுக்கு சிகிச்சையளிப்பதற்கான கூடுதல் முறைகளில் பிசியோதெரபி அடங்கும். பெரும்பாலும், நோயாளிகள் பரிந்துரைக்கப்படுகிறார்கள்:
- மைக்ரோ கரண்ட் ரிஃப்ளெக்சாலஜி.
- மசாஜ்.
- எலக்ட்ரோபோரேசிஸ்.
- அக்குபஞ்சர்.
- கைமுறை சிகிச்சை.
- பிசியோதெரபி பயிற்சிகள்.
முக்கிய சிகிச்சை வெற்றிகரமாக முடிக்கப்பட்டு, உடலை மீட்டெடுக்க வேண்டிய கட்டத்தில் பிசியோதெரபி செய்யப்படுகிறது. செரிப்ரோஸ்பைனல் திரவத்தின் வெளியேற்றத்தை துரிதப்படுத்தவும், நோயாளிகளின் உளவியல் நிலை மற்றும் வளர்ச்சியை மேம்படுத்தவும் பிசியோதெரபி நடைமுறைகள் பரிந்துரைக்கப்படுகின்றன.
நாட்டுப்புற வைத்தியம்
புதிதாகப் பிறந்த குழந்தைகளில் ஹைட்ரோகெபாலஸ் ஒரு புதிய நோய் அல்ல. இந்த நோயியலுக்கு நாட்டுப்புற சிகிச்சை மிக நீண்ட காலமாகப் பயன்படுத்தப்படுகிறது. சிகிச்சைக்காக உட்செலுத்துதல்கள் மற்றும் மருத்துவ காபி தண்ணீர் பெரும்பாலும் பயன்படுத்தப்படுகின்றன. ஹைட்ரோகெபாலஸுக்கு நாட்டுப்புற வைத்தியங்களைக் கருத்தில் கொள்வோம்:
- திராட்சை - நீங்கள் அவற்றை பச்சையாக சாப்பிடலாம், அல்லது அவற்றிலிருந்து சாறுகள் மற்றும் கம்போட்களை தயாரிக்கலாம்.
- எல்டர்பெர்ரியின் கஷாயம் - செடியின் வேர்த்தண்டுக்கிழங்குகள் மற்றும் பட்டைகளை கொதிக்கும் நீரில் ஊற்றி, கொதிக்க வைத்து, வடிகட்டி, வடிகட்ட வேண்டும். இந்த மருந்து நோயின் ஆரம்ப கட்டங்களில் பயனுள்ளதாக இருக்கும்.
- வெங்காயம் மற்றும் பூசணி சாறு - மருத்துவ நோக்கங்களுக்காக, வெறும் வயிற்றில் 1-2 தேக்கரண்டி எடுத்துக் கொள்ளுங்கள்.
- வோக்கோசு வேரின் உட்செலுத்துதல்.
- எலுமிச்சை தைலம் அல்லது பிர்ச் இலைகளின் காபி தண்ணீர், கலமஸ்.
நாட்டுப்புற சிகிச்சை மருந்து அல்லது அறுவை சிகிச்சைக்கு மாற்றாக இல்லை. இந்த முறையைப் பயன்படுத்துவதற்கு முன்பு, நீங்கள் உங்கள் மருத்துவரை அணுகி, அத்தகைய சிகிச்சையின் அனைத்து அபாயங்களையும் மதிப்பிட வேண்டும்.
மூலிகை சிகிச்சை
மற்றொரு மாற்று மருத்துவ விருப்பம் மூலிகை சிகிச்சையாகும். மூளைத் தண்டுவட திரவ உற்பத்தி/வெளியேற்றக் கோளாறுகள் ஏற்பட்டால், பின்வரும் சமையல் குறிப்புகள் பரிந்துரைக்கப்படுகின்றன:
- 20 கிராம் மிளகுக்கீரை மற்றும் 200 மில்லி கொதிக்கும் நீரை எடுத்துக் கொள்ளுங்கள். செடியை ஊற்றி 30 நிமிடங்கள் காய்ச்ச விடவும். குளிர்ந்த பிறகு, வடிகட்டி தேநீராக எடுத்துக் கொள்ளுங்கள், ஆனால் சேர்க்கைகள் மற்றும் இனிப்புகள் இல்லாமல் ஒரு நாளைக்கு 3 முறை.
- 2 ஸ்பூன் கார்ன்ஃப்ளவர் பூக்களுடன் 1 லிட்டர் கொதிக்கும் நீரை ஊற்றவும். கஷாயம் குளிர்ந்ததும், அதை வடிகட்டவும். ஒரு நாளைக்கு 50 மில்லி 3 முறை எடுத்துக் கொள்ளுங்கள். கார்ன்ஃப்ளவர் கஷாயம் உடலில் இருந்து அதிகப்படியான திரவத்தை அகற்ற உதவுகிறது.
- ஒரு தேக்கரண்டி அஸ்ட்ராகலஸை ஒரு கிளாஸ் கொதிக்கும் நீரில் ஊற்றி, இருண்ட இடத்தில் 3 மணி நேரம் காய்ச்சவும். வடிகட்டி, 50 மில்லி ஒரு நாளைக்கு 2-3 முறை எடுத்துக் கொள்ளுங்கள்.
- கருப்பு எல்டர்பெர்ரி வேரின் மீது 1:10 என்ற விகிதத்தில் ஆல்கஹால் ஊற்றவும். கலவையை ஒரு வாரம் அப்படியே வைக்கவும். 25 சொட்டுகளை ஒரு நாளைக்கு 3 முறை எடுத்துக் கொள்ளுங்கள்.
- பக்ஹார்ன் பெர்ரிகளை பொடியாக அரைக்கவும். அந்தப் பொடியைப் பயன்படுத்தி மருத்துவ பானம் தயாரிக்கவும். இந்த மருந்து ஒரு நாளைக்கு 3 முறை வரை எடுத்துக்கொள்ளப்படுகிறது, ஆனால் தினசரி அளவு 5 கிராம் பொடியை விட அதிகமாக இருக்கக்கூடாது.
ஹைட்ரோகெபாலஸுக்கு சிகிச்சையளிக்க மூலிகை மருந்துகளைப் பயன்படுத்துவதற்கு முன்பு, குறிப்பாக குழந்தைகளில், நீங்கள் உங்கள் மருத்துவரை அணுக வேண்டும்.
ஹோமியோபதி
சில சந்தர்ப்பங்களில், மிகவும் கடுமையான நோய்களுடன் கூட, அவர்கள் மாற்று சிகிச்சை முறைகளைப் பயன்படுத்துகின்றனர். புதிதாகப் பிறந்த குழந்தைகளில் ஹைட்ரோகெபாலஸுக்கு ஹோமியோபதி பின்வரும் மருந்துகளை பரிந்துரைக்கிறது:
- நேட்ரம் சல்பூரிகம் (Aconl, Arn2, Belli, Hell, Hyper2, Nat-sl, Sill) - அதிர்ச்சியால் ஏற்படும் ஹைட்ரோகெபாலஸ்.
- ஹெல்லெபோரஸ் நைகர் - இந்த நோய் கடுமையான வலிப்பு, ஸ்ட்ராபிஸ்மஸ் அல்லது பிற பார்வைக் குறைபாடுகளுடன் சேர்ந்துள்ளது.
- மெர்குரியஸ் - தூக்கமின்மை, பதட்டம், சோம்பல் தாக்குதல்கள்.
- செக்கேல் கார்னூட்டம் - இயக்கங்களின் ஒருங்கிணைப்பு இழப்பு, உடல் எடையில் திடீர் இழப்பு.
- அபிஸ் - கடுமையான தலைவலி, குழந்தை அடிக்கடி தலையை பின்னால் எறியும், சிறுநீர் கழிக்கும் போது சிறிதளவு சிறுநீர் வெளியேறும்.
- அப்போசினம் கன்னாபினம் - மண்டையோட்டுத் தையல்கள் மற்றும் ஃபோண்டானெல் அகலமாகத் திறந்திருக்கும், அதிகரித்த உள்மண்டை அழுத்தம்.
- சல்பர் - மாணவர்கள் வெளிச்சத்திற்கு மோசமாக எதிர்வினையாற்றுகிறார்கள், இரவில் வலி உணர்வுகள் தீவிரமடைகின்றன.
- குளோனோயின் - மண்டை ஓட்டின் அசாதாரண விரிவாக்கம், பெருமூளை தோற்றத்தின் வாந்தி.
மேலே உள்ள அனைத்து மருந்துகளையும் ஒரு ஹோமியோபதி மருத்துவர் பரிந்துரைத்தபடி மட்டுமே பயன்படுத்த முடியும், அவர் குழந்தைக்கு இந்த சிகிச்சையின் அனைத்து ஆபத்துகளையும் மதிப்பிட்டு தேவையான மருந்துகளின் அளவைத் தேர்ந்தெடுப்பார்.
அறுவை சிகிச்சை
பெரும்பாலான சந்தர்ப்பங்களில், ஹைட்ரோகெபாலஸுக்கு அறுவை சிகிச்சை செய்வதுதான் மண்டையோட்டுக்குள் ஏற்படும் அழுத்தத்தின் நோயியல் வளர்ச்சியை நிறுத்தி மூளையைக் காப்பாற்றுவதற்கான ஒரே வழி. அறுவை சிகிச்சை தலையீட்டின் முறை முற்றிலும் நோயின் வடிவம் மற்றும் கட்டத்தைப் பொறுத்தது. மூளையின் வென்ட்ரிக்கிள்களில் இருந்து உடலின் பிற துவாரங்களுக்கு செரிப்ரோஸ்பைனல் திரவத்தை வெளியேற்றுவதே இந்த அறுவை சிகிச்சையின் முக்கிய நோக்கமாகும்.
- மூடிய ஹைட்ரோகெபாலஸ்
இந்த வழக்கில் அறுவை சிகிச்சை தலையீட்டின் வகை கோளாறுக்கான காரணத்தைப் பொறுத்தது.
- செரிப்ரோஸ்பைனல் திரவத்தின் உற்பத்தி மற்றும் வடிகால் தோல்வி கட்டி, நீர்க்கட்டி அல்லது ஹீமாடோமாவின் இருப்புடன் தொடர்புடையதாக இருந்தால், மருத்துவர் நோயியல் திசுக்களை அகற்றுகிறார். இது செரிப்ரோஸ்பைனல் திரவத்தின் ஓட்டம் மற்றும் உறிஞ்சுதலை இயல்பாக்குகிறது.
- கட்டிகள் மூளைக்குள் வளர்ந்து தெளிவான எல்லைகளைக் கொண்டிருக்கவில்லை என்றால், ஷண்டிங் குறிக்கப்படுகிறது. அறுவை சிகிச்சையின் போது, மருத்துவர் செரிப்ரோஸ்பைனல் திரவத்தின் இயக்கத்திற்கான பாதையை உருவாக்குகிறார், இது அடைப்பைத் தவிர்க்கும்.
பெரும்பாலும், சிலிகான் வடிகுழாய்களைப் பயன்படுத்தி வயிற்று குழிக்குள் செரிப்ரோஸ்பைனல் திரவம் வடிகட்டப்படுகிறது, இது உறிஞ்சுதல் திறனை அதிகரித்துள்ளது. இந்த வகை அறுவை சிகிச்சை வென்ட்ரிகுலோபெரிட்டோனியல் ஷண்டிங் என்று அழைக்கப்படுகிறது. இது ஒவ்வொரு ஆண்டும் 200,000 க்கும் மேற்பட்ட புதிதாகப் பிறந்த குழந்தைகளுக்கு செய்யப்படுகிறது.
வென்ட்ரிகுலோ-ஏட்ரியல் ஷண்டிங் மூலம், செரிப்ரோஸ்பைனல் திரவம் வலது ஏட்ரியத்திற்குள் திருப்பி விடப்படுகிறது. எண்டோஸ்கோபிக் வென்ட்ரிகுலோஸ்டமியும் சாத்தியமாகும், இது ஹைட்ரோசிலின் மறைமுக வடிவங்களில் மிகவும் பயனுள்ளதாக இருக்கும். மண்டை ஓட்டில் அழுத்தம் மிக விரைவாக அதிகரித்து ஷண்டிங் ஆபத்தானதாக இருந்தால், வெளிப்புற வென்ட்ரிகுலர் வடிகால் செய்யப்படுகிறது. மூளையின் வென்ட்ரிக்கிளில் ஒரு வடிகுழாய் செருகப்படுகிறது, இதன் உதவியுடன் செரிப்ரோஸ்பைனல் திரவம் திருப்பி விடப்படுகிறது.
- திறந்த ஹைட்ரோகெபாலஸ்
மூளைத் தண்டுவட திரவம் அது இருக்க வேண்டிய இடத்தில் உறிஞ்சப்படாவிட்டால், பின்வரும் வகையான அறுவை சிகிச்சைகள் சுட்டிக்காட்டப்படுகின்றன:
- வென்ட்ரிகுலோ-பெரிட்டோனியல் ஷண்ட்.
- வென்ட்ரிகுலோஏட்ரியல் ஷண்டிங்.
- லும்போபெரிட்டோனியல் ஷண்டிங்.
செரிப்ரோஸ்பைனல் திரவ உறிஞ்சுதலை செயல்படுத்தும் அறுவை சிகிச்சை தலையீடுகள் சாத்தியமாகும், எடுத்துக்காட்டாக, அராக்னாய்டு ஒட்டுதல்களைப் பிரித்தல். அதிகரித்த திரவ தொகுப்பு காணப்பட்டால், அறுவை சிகிச்சை செயல்முறையை அடக்குவதை நோக்கமாகக் கொண்டுள்ளது. இந்த நோக்கத்திற்காக, வென்ட்ரிக்கிள்களின் வாஸ்குலர் பிளெக்ஸஸில் கவ்விகளை வைக்கலாம் அல்லது வென்ட்ரிக்கிள் சுவரை உள்ளடக்கிய கட்டமைப்புகளை காயப்படுத்தலாம்.
அறுவை சிகிச்சை வெற்றிகரமாக இருந்தால், நோயியலின் முன்னேற்றம் நின்றுவிடும். குழந்தை இயல்பு வாழ்க்கைக்குத் திரும்புகிறது, சகாக்களுடன் இணையாக வளர்கிறது. சில சந்தர்ப்பங்களில், ஹைட்ரோசிலுக்கு அறுவை சிகிச்சை செய்யப்படுவதில்லை. உதாரணமாக, மண்டையோட்டுக்குள் அழுத்தம் அதிகரிக்காதபோது, நோய் முன்னேற்றத்தின் வெளிப்படையான அறிகுறிகள் எதுவும் இல்லாதபோது. இந்த வழக்கில், குழந்தையை ஒரு நரம்பியல் நிபுணர் மற்றும் நரம்பியல் அறுவை சிகிச்சை நிபுணர் தொடர்ந்து கண்காணிக்க வேண்டும். தலை சுற்றளவை முறையாக அளவிடுவது, நியூரோசோனோகிராபி மற்றும் சிடி நடத்துவது அவசியம். செரிப்ரோஸ்பைனல் திரவத்தின் உற்பத்தியைக் குறைக்கும் மருந்துகளுடன் மருந்து பரிந்துரைக்கப்படலாம்.
தடுப்பு
ஹைட்ரோகெபாலஸ் உள்ள குழந்தையைப் பெறுவதற்கான அபாயத்தைக் குறைக்க, எதிர்கால பெற்றோர்கள் கர்ப்ப திட்டமிடல் கட்டத்தை கவனமாக அணுக வேண்டும். தடுப்பு ஒரு மரபியல் நிபுணருடன் கலந்தாலோசித்து, பெண் மற்றும் ஆண் இருவரின் மரபணு பரிசோதனையுடன் தொடங்குகிறது. எதிர்பார்க்கும் தாய் தனது ஆரோக்கியத்தை கவனமாக கண்காணிக்க வேண்டும், அதிக வேலை, மன அழுத்தம் மற்றும் காயங்களைத் தவிர்க்க வேண்டும். கருத்தரிப்பதற்கு முன்னும் பின்னும், நீங்கள் ஆரோக்கியமான வாழ்க்கை முறையை வழிநடத்த வேண்டும், சாத்தியமான தொற்றுநோய்களிலிருந்து உங்களைப் பாதுகாத்துக் கொள்ள வேண்டும்.
கர்ப்ப காலத்தில், புகைபிடிப்பது, மது அருந்துவது அல்லது போதைப்பொருள் உட்கொள்வது கண்டிப்பாக தடைசெய்யப்பட்டுள்ளது. மருத்துவரின் அனுமதியின்றி நீங்கள் எந்த மருந்துகளையும் எடுத்துக்கொள்ள முடியாது. ஒரு பெண்ணின் தொழில்முறை செயல்பாடு ஆபத்தான நிலைமைகள் அல்லது நச்சுப் பொருட்களுடன் தொடர்புடையதாக இருந்தால், அது கர்ப்ப காலத்திற்கு இடைநிறுத்தப்பட வேண்டும். அதிக நேரம் வெளியில் செலவிடவும், சீரான உணவைப் பராமரிக்கவும், அதிக நேர்மறை உணர்ச்சிகளைப் பெறவும் பரிந்துரைக்கப்படுகிறது.
வழக்கமான பரிசோதனைகள் மற்றும் வழக்கமான நோயறிதல் சோதனைகள், ஆரோக்கியமான வாழ்க்கை முறை மற்றும் அனைத்து மருத்துவ பரிந்துரைகளுக்கும் இணங்குதல் ஆகியவை VGM உள்ள குழந்தையைப் பெறுவதற்கான அபாயத்தைக் குறைக்க உதவும்.
 [ 41 ]
[ 41 ]
முன்அறிவிப்பு
ஹைட்ரோகெபாலஸ் உள்ள புதிதாகப் பிறந்த குழந்தை எப்படி, எவ்வளவு காலம் வாழ்வார் என்பது நோயின் காரணம், அதன் வடிவம், நிலை மற்றும் தீவிரத்தைப் பொறுத்தது. முன்கணிப்பு பின்வரும் காரணிகளை அடிப்படையாகக் கொண்டது:
- இணையான நோய்களின் இருப்பு.
- தேர்ந்தெடுக்கப்பட்ட சிகிச்சை முறையின் பொருத்தம் மற்றும் செயல்திறன்.
- ஹைட்ரோகெபாலஸின் முன்னேற்றத்தின் அளவு (பிந்தைய நிலைகளுக்கு சிகிச்சையளிப்பது கடினம் மற்றும் பல நோயியல் சிக்கல்களை ஏற்படுத்துகிறது).
- நோய் கண்டறிதலின் சரியான நேரத்தில் (கோளாறு ஏற்பட்ட தருணத்திலிருந்து சிகிச்சையின் ஆரம்பம் வரையிலான கால இடைவெளி).
சொட்டு நோய் கண்டறியப்படும்போது உடனடியாக சிகிச்சையைத் தொடங்குவது மிகவும் முக்கியம். ஆரம்ப கட்டங்கள் சிகிச்சைக்கு மிகவும் ஏற்றவை மற்றும் சிக்கல்களைத் தவிர்க்க அனுமதிக்கின்றன, இது மேம்பட்ட நிகழ்வுகளைப் பற்றி சொல்ல முடியாது. பல நோயாளிகள், முழு சிகிச்சைக்கு உட்படுத்தப்பட்டதால், உடல்நலப் பிரச்சினைகளை அனுபவிப்பதில்லை மற்றும் அவர்களின் நோயறிதலை மறந்துவிடுகிறார்கள்.
மருத்துவ புள்ளிவிவரங்களின்படி, ஹைட்ரோகெபாலஸ் உள்ள புதிதாகப் பிறந்த குழந்தைகளில் 90% க்கும் அதிகமானோர் நோயிலிருந்தும் அதன் விளைவுகளிலிருந்தும் வெற்றிகரமாக மீள்கிறார்கள். 10% வழக்குகளில், உயிருக்கு ஆபத்தான நிலைமைகளை உருவாக்கும் ஆபத்து உள்ளது:
- உடல் மற்றும் மன வளர்ச்சியில் தாமதங்கள் (பேச்சுப் பிரச்சினைகள், உணர்ச்சிகளை வெளிப்படுத்துவதில் சிரமங்கள்).
- அதிகரித்த உள்மண்டை அழுத்தம் காரணமாக நிலையான தலைவலி.
- பார்வைக் குறைபாடு மற்றும் முழுமையான குருட்டுத்தன்மை.
- கால்-கை வலிப்பு, பெருமூளை வாதம்.
- அதிகரித்த நரம்பு உற்சாகம்.
- கடுமையான தூக்கக் கோளாறுகள்.
- ஆக்கிரமிப்பு.
- திணறல்.
- ஸ்ட்ராபிஸ்மஸ்.
- வெறி.
- பல்வேறு நரம்பியல் கோளாறுகள்.
புதிதாகப் பிறந்த குழந்தைகளில் ஹைட்ரோகெபாலஸ் நோய்க்கான முன்கணிப்பு மிகவும் சாதகமானது. பிறவி மற்றும் சரியான நேரத்தில் கண்டறியப்பட்ட நோய், பெறப்பட்டதை விட மிகவும் எளிதாக தொடர்கிறது. சிகிச்சை சரியான நேரத்தில் தொடங்கப்பட்டு சரியாக தொகுக்கப்பட்டால், குழந்தையின் வாழ்க்கை தொடர்கிறது, ஆனால் அதன் தரம் (பேச்சு, பார்வை, கேட்டல், இயக்கக் கோளாறுகளின் ஒருங்கிணைப்பு) மோசமடையும் அபாயம் உள்ளது.

